Тема 7 ЕМД при МТ. Протокол засідання кафедри від 2013 р. Методичні матеріали до практичного заняття для студентів 5 курсу медичного факультету
 Скачать 12.71 Mb. Скачать 12.71 Mb.
|
|
Невідкладна допомога при травмі хребта і спинного мозку полягає в ретельній іммобілізації, боротьбі з больовим синдромом. Симптоматична терапія: оксигенотерапія при дихальній недостатності; серцево-судинні засоби при падінні серцевої діяльності. Особливо небезпечне транспортування при переломах шийних хребців, коли зміщення їх фрагментів при рухах може призвести до пошкодження спинного мозку. При травмі хребта і спинного мозку обов’язковим заходом є транспортування на щиті, укладання на ноші з поверхнею, що не згинається. При переломі шийних хребців - комір типу Шанца. Надання невідкладної допомоги при спинномозковій травмі (СМТ) на догоспітальному етапі Первинний огляд і діагностика постраждали з СМТ базуються на припущенні на наявність у них поєднаної травми. В першу чергу проводять оцінку життєво важливих функцій організму – дихання, кровообіг по алгоритму АВС (прохідність дихальних шляхів, дихання, кровообіг). Якщо потерпілий не потребує проведення реанімаційних заходів (штучного дихання, непрямого масажу серця), проводять вторинний огляд, який включає неврологічне і більш детальне соматичне обстеження. Лікар з’ясовує стан притомності за алгоритмом AVPU: A – Alert (притомний, дає адекватні відповіді на запитання, може виконати усвідомлені дії – на прохання медичного рятувальника); V – Responds to Verbal stimuli – реагує на голос, точніше на гучний звук біля вуха; P– Responds to Pain – реагує на біль (щипок за шкіру в ділянці лівого грудного м’яза з поворотом на 180°); U – Unresponsive – непритомний. Якщо є підозра на симуляцію непритомності розкрийте 1 і 2 пальцями повіки. Пацієнт, що знаходиться при свідомості, обов’язково напружить м’язи повік і вони піддадуться з напруженням. Якщо потерпілий непритомний, переходять до алгоритму АВС. А - дихальні шляхи. Відсутність дихання, а також звуки сипіння, храпіння, клокотання свідчать про порушення прохідності дихальних шляхів. В – дихання. Одночасно з аускультацією дихання лікар, нахилившись до постраждалого, спостерігає екскурсію грудної клітки, частотою і ритмом дихання. Недостатня екскурсія грудної клітки, наявність брадіпноє або, навпаки, вираженого тахіпноє, парадоксальне дихання (асинхронність рухів дихальних м’язів грудної клітки і діафрагми, які виявляються втягуванням живота на вдиху) – симптоми, які свідчать про неадекватність самостійного дихання. Постраждалий потребує негайного проведення ШВЛ. С - кровообіг. Лікар перевіряє пульс на сонних артеріях. При його наявності оцінює також пульс на периферійних артеріях, вимірює АТ і розпочинає моніторинг пульсоксиметрії. При відсутності пульсу на сонних артеріях проводять непрямий масаж серця. Одночасно проводять встановлення обставин травми, неврологічний огляд ы оцінку місцевих змін м’яких тканин голови і тулуба. Оцінювати неврологічний статус необхідно до введення седативних препаратів (при умові, що стан постраждалого дозволяє на декілька хвилин відстрочити катетеризацію вени та інтубацію трахеї). Лікування постраждалих з СМТ повинно розпочинатися на місці травми. Іммобілізацію шийного відділу хребта необхідно виконувати у всіх випадках, коли не можна виключити травму шийного відділу хребта, Постраждалих без свідомості необхідно розглядати як пацієнтів з СМТ до тих пір, поки не буде доведено зворотнє. Мета надання невідкладної допомоги пацієнтам з СМТ на до госпітальному етапі:
Стабілізація гемодинаміки: Враховуючи особливості реакції серцево-судинної системи на СМТ при гіпотензії (САТ < 90 мм рт.ст.), стабілізацію гемодинаміки проводять наступним чином: Інфузійна терапія кристалоїдами (не містять глюкози) або колоїдами; При наявності брадікардії (ЧСС менше 50 уд. за 1 хв.) обов’язковим є введення атропіна в дозі 0,01 мг/кг внутрішньовенно; Якщо середній артеріальний тиск (САТ) менше 70 мм рт.ст. – введення вазопресорів. 2.1.5. Механічні пошкодження живота, тазу і тазових органів, кінцівок 2.1.5.1. Пошкодження живота Серед ушкоджень живота можна виділити: - забої і непроникаючі поранення черевної стінки; - закриті ушкодження органів черевної порожнини і заочеревинного простору (можливі розриви внутрішніх органів, а також внутрішньочеревні кровотечі) ; - поранення ділянки живота, проникаючі в черевну порожнину (з пошкодженням чи без пошкоджень внутрішніх органів). Абсолютно точний діагноз ушкодження при травмі живота встановити часом буває досить важко, проте в цьому немає необхідності. Головним завданням діагностики, яка проводиться постраждалому з травмою живота, є не встановлення точного діагнозу, а визначення показань до екстреного оперативного втручання. Такими показаннями при травматичних ураженнях можуть служити: - внутрішньочеревна кровотеча; - пошкодження органів черевної порожнини; - поранення, проникаючі в черевну порожнину. Оцінка зовнішнього вигляду і загального стану ураженого. При пошкодженнях органів черевної порожнини ноги найчастіше зігнуті і підтягнуті до живота. Спроба зміни пози викликає посилення болю і активну протидію хворого. Обличчя змарніле, язик сухий, обкладений нальотом. Виражена спрага (пити не можна давати категорично!). Пульс частий, з'являється задишка, при цьому передня черевна стінка не бере участі в акті дихання. Місцева симптоматика. Вірогідною ознакою проникаючого поранення черевної порожнини є наявність рани передньої черевної стінки, з якої виступають внутрішні органи (петлі кишечника, сальник) або витікає кишечний або шлунковий вміст. Однак рана може бути і невелика. Навіть точкова ранка передньої черевної стінки може бути проникаючою в черевну порожнину. При закритих пошкодженнях необхідно перевірити такі симптоми подразнення очеревини, як ригідність передньої черевної стінки, симптом Щоткіна-Блюмберга, симптом перкуторної болючості. У той же час, ці симптоми не можна вважати абсолютно достовірними. Нерідко травма лише черевної стінки або скупчення гематоми в заочеревинному просторі при переломах хребта або тазу (псевдоабдомінальний синдром) можуть маніфестувати пошкодження внутрішніх органів. Важливе значення для діагностики загрози в черевній порожнині має відсутність перистальтики кишечника, яка визначається при аускультації. Притуплення перкуторного звуку в пологих місцях живота свідчить про наявність вільної рідини в черевній порожнині (у свіжих випадках найчастіше - крові). Має значення також перкуторне визначення меж печінкової тупості і вистояння сечового міхура над лобком (при гострій затримці сечі). Діагностичні складнощі збільшуються, коли уражений перебуває в несвідомому стані (важкий шок, проведення лікувального наркозу, черепно-мозкова травма). Супутні ушкодження грудей, хребта, тазу знижують інформативність непрямих симптомів пошкоджень органів черевної порожнини. Тоді необхідно керуватися таким правилом. Підозра на травму органів черевної порожнини повинна виникнути, коли тяжкість стану постраждалого не можна пояснити іншими локалізаціями уражень. Надзвичайно рідко діагностуються так звані підкапсульні розриви печінки або селезінки. Усередині капсули відбувається розрив, накопичується гематома. При відносно сприяливому стані пацієнта, через кілька днів, а то і 1-2 тижнів, навіть при невеликому м'язовому зусиллі орган розривається з виникненням масивної кровотечі в черевну порожнину («двофазний розрив»). Врятувати хворого вдається лише за умови екстрено виконаної операції . 2.1.5.2. Пошкодження таза і тазових органів Пошкодження тазу. У групі ушкоджень таза можна виділити: - переломи тазу без порушення безперервності тазового кільця (у тому числі - крайові) ; - переломи тазу з порушенням безперервності тазового кільця; - переломи вертлужної западини. Найбільшу небезпеку становлять переломи з порушенням цілості тазового кільця, а саме: - Переломи переднього півкільця (часто супроводжуються ушкодженнями уретри або сечового міхура); - Переломи з одночасним порушенням безперервності і переднього, і заднього півкільця, коли больовий синдром, що викликається нестабільністю та зміщенням кісткових уламків, а також масивна (до 2 літрів) кровотеча з губчастої кістки викликають, як правило, важкий шок. При важких травмах скарги на болі, локальна болючість при пальпації допомагають визначити можливе місце ушкодження. Болі посилюються при спробі рухів ногами. Постраждалий лежить, як правило, у фіксованій позі, злегка зігнувши ноги в тазостегнових і колінних суглобах. Слід відзначити також симптом «прилиплої п'ятки» (хворий не може відірвати від опори пряму ногу, але підняту кінцівку утримує самостійно) , симптом здавлюючого і розводящого навантаження (посилення болю при бічному і передньо-задньому здавленні тазу в ділянці крил клубових кісток). При розривах симфізу іноді вдається пропальпувати розходження лонних кісток. Для перелому вертлюгової западини характерно посилення болю при осьовому навантаженні на стегно і постукуванню по великому ветелу. Як правило клініка перелому тазу з розривом тазового кільця супроводжується. травматичним або геморагічним шоком. При переломах тазу внутрішньотазова гематома може досягати 2 -2,5 літрів. Основою лікувальних заходів при переломах кісток тазу на догоспітальному етапі є протишокові заходи (адекватні знеболювання і іммобілізація, компенсація крововтрати). Надалі при переломах тазу зі зміщенням відламків, розривах симфізу, переломах кульшової западини показано лікування в спеціалізованому травматологічному стаціонарі. Транспортування хворого при переломі кісток тазу. На сьогоднішній день існує сучасний принцип іммобілізації та транспортування потерпілих з переломом кісток тазу, який полягає у приведенні кінцівок одна до одної з подальшою їх фіксацією. Таким чином ліквідовується дефекти в кістках тазу (приведення зламаних ділянок одна до одної). Нижче зображений застарілий метод іммобілізації кісток тазу (поза “жабки”), який на сьогоднішній день використовується рідко. 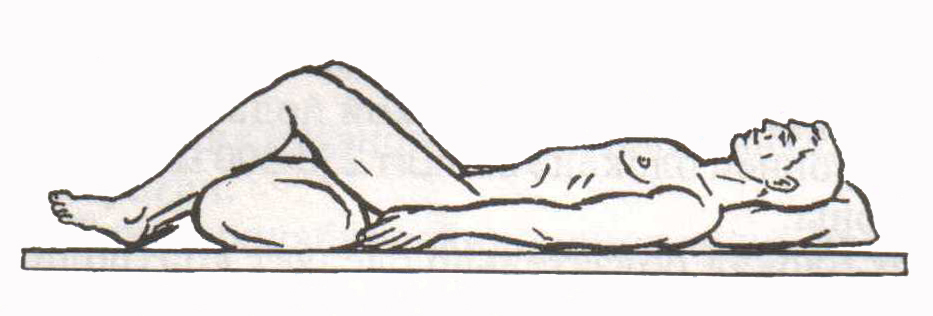 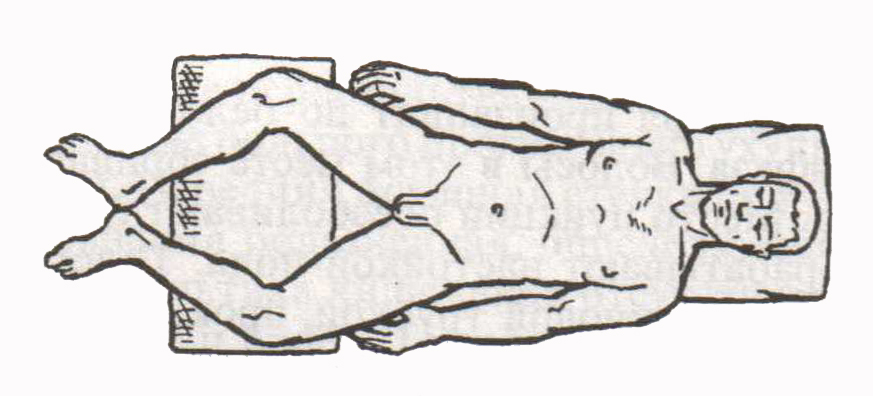 Мал. 2. Метод іммобілізації кісток тазу (поза “жабки”). Пошкодження тазових органів Серед ушкоджень тазових органів розрізняють пошкодження уретри, сечового міхура, прямої кишки. Ці ушкодження бувають непроникаючими (стінка органу пошкоджена не на всю товщину ) або проникаючими . З проникаючих ушкоджень сечового міхура і прямої кишки виділяють внутрішньоочеревинні і позаочеревенні розриви . Пошкодження уретри небезпечні проникненням сечі в парауретральну клітковину з формуванням сечових затікань. Розрізняють пошкодження передньої і задньої уретри. Пошкодження передньої уретри легше діагностуються і перебігають більш сприятливо. Діагностика та лікування ушкоджень задньої уретри представляють значно більші труднощі. У діагностиці велике значення має уретроррагія - виділення крові з сечівника. Розриви задньої уретри супроводжуються значно меншою кровотечею. Затримка сечовипускання при пошкодженні уретри може бути повною або частковою. В останньому випадку струмінь сечі може бути тонким, переривчастим. Повна або часткова затримка сечовипускання відзначається у 90 % уражених з пошкодженням уретри. Характерною ознакою пошкодження уретри є часті болючі позиви до сечовипускання. При проникаючих пораненнях в міру утворення парауретральних затікань сеча, що виливається в зоні ушкодження під час позивів до сечовипускання, викликає все зростаючу біль. В умовах етапного лікування уражених пошкодження уретри є протипоказанням до катетеризації сечового міхура як з метою діагностики, так і в якості лікувальної маніпуляції. Пошкодження сечового міхура. Настають у результаті полранення кістковим уламком або зброєю, а також від різкого сдавлення наповненого міхура та ін. Три чверті всіх пошкоджень сечового міхура поєднуються з переломами кісток тазу. Зустрічається також двоетапний розрив сечового міхура, при якому непроникаючий розрив після додаткової травми, переповнення сечового міхура або порушення збережених шарів сечею стає проникаючим . Рання діагностика при проникаючих пораненнях сечового міхура має життєво важливе значення. У перші години тяжкість стану ураженого з проникаючим пораненням сечового міхура найчастіше визначається поєднаним пошкодженням, в подальшому, в міру розвитку сечових затікань і перитоніту - інтоксикація. Клінічні прояви ушкоджень сечового міхура: - біль (при позаочеревинних пошкодженнях біль локалізуються в передніх відділах тазу і над лобком. При внутрішньоочеревинному розриві біль носить більш розлитий характер, значно інтенсивніша, частіше призводить до розвитку шоку , але в перші години локалізується лише внизу живота) ; - витікання сечі через рану - достовірний ознака відкритого проникаючого ушкодження; - гематурія характерна для пошкодження сечового міхура будь-якої локалізації; - симптом «ваньки - встаньки» (зміна положення ураженого, призводить до переміщення вилившоїся в черевну порожнину сечі, виникає посилення болю в животі та протидія хворого); - розлади сечовипускання при частих помилкових позивах носять різний характер - від несправжньої анурії (повна відсутність сечовиділення) при внутрішньо- очеревинному пошкодженні до сечовипускання слабким струменем і малими порціями при позаочеревинному розриві сечового міхура. Надання першої лікарської допомоги ураженим з пошкодженнями живота і тазу полягає в продовженні проведення протишокових заходів і максимально швидкої евакуації . При пошкодженні внутрішніх органів реальні шанси на виживання у уражених є лише в тому випадку, якщо їм буде своєчасно (як можна раніше) і кваліфіковано виконана операція. Тому затримка евакуації для проведення заходів першої лікарської допомоги виправдана лише у нетранспортабельних уражених, в інших випадках вона призводить лише до втрат дорогоцінного часу. Затримка евакуації з метою диференціальної діагностики пошкодження живота і тазу неприпустима! При зупинці зовнішньої кровотечі, особливо з сідничної області, доводиться іноді стикатися зі значнми труднощами. У цій зоні допустимо накладення затискачів або прошивання тканин в рані. Для знеболення при переломах кісток тазу проводять внутрітазову блокаду по Школьникову-Селиванову. Крім знеболювального ефекту ця блокада в деякій мірі виконує і гемостатичну роль, так як новокаїнової інфільтрат здавлює судини тазової клітковини. При переповненому сечовому міхурі, переконавшись у відсутності уретроррагії (пошкодження уретри!), випускають сечу м'яким катетером, при наявності уретроррагії або невдалій спробі катетеризації (повторні спроби катетеризації неприпустимі!) - за допомогою надлобковій пункції сечового міхура. 2.5.1.3. Механічні ушкодження кінцівок Вивихи Пошкодження суглобів, при яких зміщаються кістки в порожнині суглоба з виходом однієї з них через розрив капсули в навколишні тканини, називають вивихом. Вивих може бути повним, коли суглобові поверхні кісток не стикаються одна з одною, і не повним (підвивих), коли між суглобовими поверхнями зберігається частковий дотик.Клінічні ознаки. Під час вивиху виникає гострий біль, різка деформація суглоба, відсутність активних і неможливість пасивних рухів у суглобі, фіксація кінцівки в неприродному положенні, яке неможливо змінити.Пошкоджену кінцівку фіксують у тому положенні, яке вона прийняла після травми. Не потрібно робити спроби самостійно вправити вивих, це може призвести до подальшого пошкодження суглоба. Верхню кінцівку підвішують на косинці, або перев'язі із бинта, нижню іммобілізують за допомогою шин. До пошкодженого суглоба прикладають холод. Хворого потрібно якнайшвидше доставити до лікаря Вивихи потерпілим вправляють лише в умовах стаціонару, під загальним знечуленням, незалежно від кваліфікації лікаря, що надає допомогу. При транспортуванні трапляються випадки самостійного вправлення вивиху, однак таких хворих в обов’язковому порядку транспортують до лікувального закладу для спостереження на подальшого лікування Невідкладні заходи та принципи інтенсивної терапії травмованих хворих ♦ Необхідно насамперед зупинити артеріальну кровотечу: - притисканням артерії до кістки вище місця травми, - накладанням артеріального джгута чи закрутки вище місця поранення. При цьому слід зафіксувати час, коли було накладено джгут. ♦ Оцінити стан життєдіяльності організму (визначити наявність та характер пульсу над периферичними і центральними артеріями, ступінь пригнічення притомності, прохідність дихальних шляхів, ефективність функції зовнішнього дихання). ♦ Забезпечити правильне положення тіла потерпілого. У непритомному стані його слід повернути набік, закинути половину тулуба. Окремого положення вимагають хворі з переломами хребта (на твердій поверхні) та кісток таза (із зігнутими в суглобах та розведеними ногами). Протипоказано закидати голову хворим з травмою шийного відділу хребта! ♦ Дотримуватися правила "чотирьох катетерів" (введення носового катетера для подачі кисню, зонда в шлунок для евакуації його вмісту у непритомних пацієнтів, внутрішньовенного катетера для ін фузійної терапії та катетера в сечовий міхур для виведення сечі та вимірювання погодинного діурезу). ♦ Знеболення: а) наркотичні анальгетики - морфіна-гідрохлорид 10-20мг, омнопон, 10-20мг, промідон 20-40мг, фентаніл 0,05-0,1 мг, діпідолор 7,5-15,0мг довенно або дом'язово 3-4 рази на добу під контролем зовнішнього дихання; б) агоністи-антагоністи опіоїдних рецепторів - трамал 50-100мг, стадол 2-4мг, нубаїн 0,15-0,Змг / кг , пентазоцин 30-45мг, бупренорфін 0,3-0,6мг довенно або дом'язово 3-4 рази на добу; в) нестероїдні протизапальні середники - кетанов 30-60мг, диклоберл 75 мг дом'язово 2-3 рази на добу; г) загальні анестетики - інгаляція закису азоту з киснем у співвідношенні 2:1, кетамін (кеталар, каліпсол, кетанест) 0,5-1,0 мг/кг довенно або 3-5 мг дом'язово, оксибутират натрію 20-30 мл 20% розчину довенно повільно; д) новокаїнові блокади в місця переломів, циркулярна футлярна анестезія, блокада міжреберних нервів, плечового сплетення, нервових стовбурів нижніх кінцівок (сідничного, стегнового, латерального шкірного, обтураціного), шийна ваго-симпатична блокада, паравертебральна та епідуральна анестезії (останні - тільки при стабільності центральної геодинаміки і нормальному ОЦК). Глюкокортекостероїди в дозах, як при геморагічному шоку. ♦ Іммобілізація переломів - стандартні та імпровізовані шини, протишоковий одяг. ♦  Антибактеріальна терапія спочатку антибіотиками широко спектру дії (Цифран, Заноцин, цефалоспорини). ♦ Профілактика переохолодження організму - теплі покривала, оптимальна температура оточуючого середовища, тепле пиття (крім потерпілих з травмами органів черевної порожнини), підігріті до температури 35-40° С інфузійні розчини. ♦ Симптоматична посиндромна та коригуюча терапія. 2.1.6. Ушкодження грудної клітки, легенів і серця Ушкодження грудної клітки підрозділяють: на закриті (забій, здавлення грудної клітки, перелом ребер) і відкриті (поранення). Останні можуть бути проникаючими (супроводжуватися порушенням цілісності парієтальної плеври) і непроникаючими (без порушень її цілісності). Розрізняють також травми грудної клітки без ушкодження і з ушкодженням внутрішніх органів - легенів, серця та ін. |
