Тема 7 ЕМД при МТ. Протокол засідання кафедри від 2013 р. Методичні матеріали до практичного заняття для студентів 5 курсу медичного факультету
 Скачать 12.71 Mb. Скачать 12.71 Mb.
|
|
Переломи ребер можуть бути поодинокі (ізольовані) і багаточиселенні; одно- і двосторонні, вікончаті (подвійні). Клініка. Перелом навіть одного ребра викликає локальний біль, який посилюється при вдосі, а тому завжди супроводжується порушенням дихання, зокрема, зниженням його глибини і порушенням ришу. Інтенсивність болю визначається ступенем зміщення уламків. При переломі ребер нерідко визначається крепітація уламків та їх зміщення, а при ушкодженні легенів - підшкірна емфізема. Як правило, при цьому відмічається відставання в диханні ушкодженої половини грудної клітини, її деформація. При багаточисельних і особливо вікончатих переломах виявляється западіння грудної стінки і її парадоксальний рух. Переломи ребер призводять до розвитку ГДН із задишкою, тахікардією, іноді цианозом шкірних покривів і слизових оболонок. У важких випадках можливий розвиток плевропульмонального шоку. Нерідко на місці перелому з’являється припухлість (гематома). Притуплення перкуторного тону на стороні перелому свідчить про гемоторакс. Невідкладна допомога. Підшкірно або внутрішньовенно вводять анальгетики (2-4 мл 25-50 % розчину анальгіну, 1-2 мл 2 % розчину промедолу). При переломі одного-двох ребер в місце перелому вводять 5-10 мл 1 % розчину новокаїну, або до 5 мл 0,5-1 % розчину лідокаїну, або 5-10 мл 0,5-1 % розчину тримекаїну (див. табл. 25). Можна використовувати провідникову блокаду міжреберних нервів. З цією метою в область нижнього краю кожного ребра по лопаточній лінії вводять по 5-8 мл 1 % розчину новокаїну або іншого місцевого анальгетика у відповідній дозі. При багаточисленних переломах ребер проводиться паравертебральна блокада. Для профілактики і терапії плевропульмонального шоку можна застосовувати і вагосимпатичну блокаду за методом А.В. Вишневського. Паралельно з цим проводять й інші протишокові заходи (інфузійиу терапію для поповнення ОЦК, оксигенотерапію і т.д.). Тому у всіх хворих, які знаходяться у вкрай важкому стані, в першу чергу повинен бути забезпечений внутрішньовенний доступ (особливо при наявності внутрішньоплевральної кровотечі). При багаточиселенних переломах ребер, які супроводжуються парадоксальним диханням, важкою ГДН, хворих переводять на ШВЛ. Потерпілі з багаточиселенними переломами ребер, що супроводжуються розладами дихання і кровообігу, підлягають негайній госпіталізації в стаціонар. Транспортують таких хворих на ношах в положенні напівсидячи, постійно контролюючи їх стан. Хворі з ізольованими неускладненими переломами ребер, без порушення основних життєвих функцій, підлягають амбулаторному лікуванню. Перелом груднини в більшості випадків виникає при здавленні. Як правило, він локалізується в місці сполучення рукоятки і тіла груднини. Найбільш важкі симптоми - біль, інтенсивність якої зростає при зміні положення тіла, припухлість в місці перлому, деформація груднини. Перша лікарська допомога полягає у введенні знеболюючих засобів безпосередньо в місце перелому, створенні при можливості локальної гіпотермії. Ушкодження легенів є наслідком колотої або вогнепальної травми і рідше виникає при здавленні і забої грудної клітки. Клініка. Ушкодження периферичних відділів легенів, як правило, не супроводжується важким порушенням їх функції. В значній мірі це пов’язано з високим вмістом в легеневій тканині тромбопластину і з відносно невисоким АТ в малому колі кровообігу, внаслідок чого кровотеча швидко зупиняється. Об’єм кровотечі і розмір гематоми залежать від характеру і величини ушкодження. Клінічно відмічаються задишка, тахікардія, зниження АТ, блідість шкірних покровів. При аускультації - послаблення дихання, при перкусії - притуплення легеневого звука. Всі ці ознаки можуть свідчити про ателектаз легенів, що розвивається при їх ушкодженні. Головний механізм дихальної недостатності при ателектазі - це зменшення дихальної поверхні легенів, приєднання шунтування венозної крові через ате- лектазовану легеню у велике коло кровообіїу, зниження Ра02. Будь-яке проникаюче поранення легенів потенційно небезпечне вірогідністю попадання повітря в легеневі вени, а потім у ліві відділи серця, що в значній мірі погіршує прогноз. Перша лікарська допомога включає інфузійну терапію (внутрішньовенно вводять поліглюкін, реополіглюкін): введення анальгетиків, не пригнічуючих дихання; накладення оклюзійної асептичної пов’язки, проведення лікувальних заходів, які застосовуються при пневмотораксі. При вираженому порушенні дихання - ШВЛ і киснева терапія. Потерпілі з ушкодженням легенів підлягають негайній госпіталізації в торакальне відділення. Транспортують їх на ношах в положенні напівсидячи. Травматичний пневмоторакс - одне з частих ускладнень травми грудної клітки, він може бути закритим і відкритим. Варіантом останнього є клапанний пневмоторакс. Механізм розвитку пневмоторакса при травматичному ушкодженні грудної клітки і легенів такий, як і спонтанного пневмотораксу. Однак при цьому пневмоторакс може розвиватися при ушкодженні як парієнтальної, так і вісцеральної плеври. У першому випадку він виникає внаслідок проникаючого поранення грудної клітки, коли повітря попадає зовні в плевральну порожнину (пневмоторакс, відкритий назовні), в другому - при ушкодженні великих бронхів і розриві паренхіми легені з ушкодженням вісцеральної плеври (пневмоторакс, відкритий досередини). Відкритий пневмоторакс виникає при проникаючих пораненнях грудної клітки. При цьому є зяюча рана, через яку плевральна порожнина сполучається із зовнішнім середовищем. Легеня спадається і виключається з дихання. Крім колапсу легенів відмічається зміщення і флотація средостіння під час вдиху і видиху, що веде до перегинання і здавлення порожнистих вен, зменшенню притока крові до серця. Порушення газообміну пов’язано з розвитком парадоксального дихання, при якому повітря переміщається під час видиху із здорової легені у ту, що спалась, а під час вдиху - поступає назад. Клініка. Загальний стан хворого важкий. Виражені тахікардія, задишка, ціаноз шкірних покривів і слизових оболонок. При вдиху в рану з «хлюпанням» входить повітря. При аускультації дихальні шуми на стороні поранення не прослухову- ються, при перкусії - звук з коробковим відтінком. Невідкладну допомогу слід починати з накладання тимчасової оклюзійної пов’язки, знеболювання, оксигенотерапії. При великому дефекті грудної стінки, після накладення пов’язки необхідно прибинтувати верхню кінцівку до грудей на період транспортування. Якщо дихальна недостатність і симптоми зміщення средостіння наростають, Це свідчить про напружений пневмоторакс, і хворому слід провести пункцію плевральної порожнини для видалення із неї повітря. Слід пам'ятати, що після накладення оклюзійної пов'язки стан хворого може погіршитися внаслідок переходу відкритого пневмотораксу в клапанний. Це зумовлює необхідність ретельного спостереження за хворим. При розвитку напруженого пневмотораксу необхідне дренування плевральної порожнини. За даними Гетьмана В.Г. та ін. (2012) оптимальним способом невідкладного лікування відкритого пневмотораксу є накладення пов’язки з герметичного матеріалу (більшої, ніж сама рана), яка кріпиться до шкіри з трьох боків рани, четверта – залишається вільною для виходу повітря. Таким чином створюється імпровізований одно направлений клапан. По можливості, дренування плевральної порожнини повинно бути виконано як можна раніше. Підкреслюється категорична неприпустимість накладання герметичних «оклюзійних» пов’язок, пацієнту з недренованою плевральною порожниною! Слід чітко усвідомлювати, що великі рани тільки грудної стінки бувають виключно рідко, легені при таких пораненнях пошкоджуються завжди. Основною небезпекою є напружений пневмоторакс, саме внаслідок поранення легені. Значний вихід повітря з рани легені або бронха при герметичному закритті рани грудної стінки стане фатальним! Користуючись історичними термінами, «закритий, клапанний» пневмоторакс є більш небезпечним, ніж пневмоторакс «відкритий». Ще раз автори підкреслюють, що на до госпітальному етапі при будь-яких пораненнях грудної клітки, всупереч застарівши уявленням, рану безпечніше залишити відкритою, ніж накладати оклюзій ну пов’язку (Политрвама: хірургія, травматология, анестезіологія, интенсивнпя терапія: учебн. издание / Под ред. Ф.С.Глумчера, П.Д.Фомина, Е.Г.Педатченко и др. – К.: ВСИ «Медицина», 2012. – С. 209-210.) Закритий пневмоторакс виникає при травмі грудної клітки, яка супроводжується розривом легені або бронха. Може поєднуватися з підшкірною емфіземою. Розрив легені відбувається частіше внаслідок травми уламками зламаного ребра, або внаслідок різкого напруження легенів в області коренів у момент удару. При цьому через розрив легені або бронха в плевральну порожнину потрапляє повітря, що веде до спаду легені. При великих розривах, повітря поступає при кожному вдиху по типу клапанного механізму, що призводить до розвитку напруженого пневмотораксу. В більш легких випадках, коли отвір закривається легеневою тканиною, яка стухлася, він може перебігати без вираженої дихальної недостатності. В діагностиці допомагає наявність травми в анамнезі, ознак перелому ребер, забій грудної клітини. При травматичному пневмотораксі виражений больовий синдром. Невідкладна допомога. При закритому пневмотораксі з накопиченням невеликої кількості повітря в плевральній порожнині, як правило, негайні лікувальні заходи не проводяться, проте для уточнення його причини і тактики лікування хворий повинен бути госпіталізований. Хворі з двостороннім пневмотораксом і вираженою дихальною недостатністю повинні бути переведені на ШВЛ з обов’язковою дачею кисню. їх транспортують на ношах в торакальне відділення. Клапанний (напружений) пневмоторакс виникає найчастіше при ушкодженнях трахеї, великих бронхів, чисельних розривах паренхіми легені, коли в тканині легенів утворюється клапан, який пропускає повітря під час вдиху, але перешкоджає його виходу із плевральної порожнини на видиху. При цьому на перший план виступають ознаки гострої дихальної і серцево-судинної недостатності. Постраждалий відчуває недостачу повітря, сидить або напівлежить, покритий холодним потом, виражений ціаноз шкірних покривів і слизових оболонок, різка задишка, пульс малий, частий, АТ падає. Дихання поверхневе, часте. Спостерігається відставання при диханні і розширення ураженої половини грудної клітки. Тут відсутнє або послаблене дихання і голосове тремтіння. При перкусії - тимпаніт, серце зміщене в здорову сторону. Невідкладна допомога. Підвищене положення головної частини, інгаляція киснем, при гострій серцевій недостатності - серцево-судинні засоби. У випадку затримки з госпіталізацією і прогресуючого погіршення стану хворого необхідно перевести закритий пневмоторакс у відкритий, для чого проводиться негайна декомпресія товстою голкою. Інтравенозний катетер (14, 16 або 18G) вводять в ІІ-Ш міжребер’ї по середньоключичній лінії або по зовнішньому краю грудного м’язу. Введення підтверджується виходом повітря через катетер. 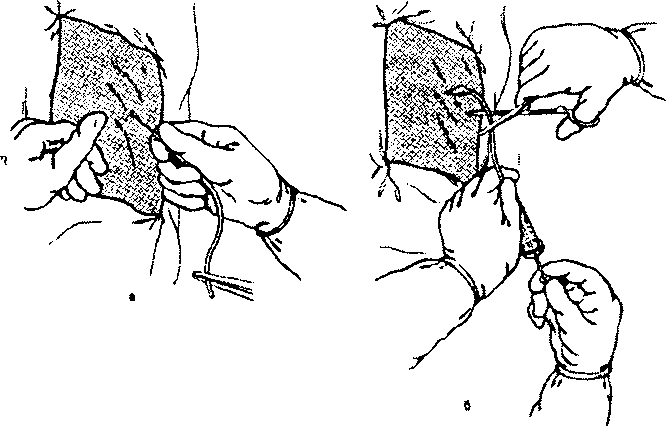 Мал. 3. Техніка пункції плевральної порожнини, а - введення голки; б - аспірація вмісту (після заповнення шприца трубку перекривають затискачем). Цю процедуру необхідно максимально швидко доповнити дренуванням плевральної порожнини. Потерпілих госпіталізують в торакальне або хірургічне відділення, а у випадку вираженої ГЛН - у відділення реанімації та інтенсивної терапії. Транспортують їх на ношах в положенні напівсидячи. Гемоторакс - накопичення крові в плевральній порожнині. Виникає при закритих ушкодженнях грудної клітки, що нерідко спостерігається при катастрофах, обвалах. Клініка. При невеликому гемотораксі симптоматика мізерна. При масивному гемотораксі з’являються ознаки великої крововтрати. Загальний стан хворих погіршується, вони скаржаться на різку загальну слабкість, стиснення і біль в грудях^’ являється блідість шкіри і видимих слизових оболонок, тахікардія, артеріальна гіпотензія та інші ознаки геморагічного шоку. Характерно також притуплення перкуторного звуку, відповідне рівню крові в плевральній порожнині, послаблення дихальних шумів і голосового тремтіння. Надання допомоги. Визначається характером ушкодження і тяжкістю загального стану. Воно направлене на профілактику і терапію ГДН, кровотечі, шоку. Хворих госпіталізують в хірургічне або травматологічне відділення. Транспортують їх у положенні напівсидячи, а при наявності плевропупьмонального шоку - в горизонтальному положенні. Рекомендується постійна інгаляція киснем, пункція плевральної порожнини на догоспітальному етапі показана тільки при тотальному гемотораксі. Емфізема средостіння - це накопичення повітря в клітковині средостіння. Розвивається при напруженому пневмотораксі, розриві трахеї, бронхів, ушкодженні стравоходу. Клініка. Стан хворого, як правило, важкий. Відмічається часте поверхневе дихання і руховий неспокій внаслідок зростання явищ гіпоксії і гіперкапнії. Шия різко збільшена в об’ємі, обличчя кулясте, очні щілини іноді повністю закриті. Шкірні покриви і слизові оболонки ціанотичні, тахікардія, спочатку підвищення, а потім зниження АТ. Невідкладна допомога. При зростаючій емфіземі средостіння потрібна негайна медична допомога. В такій ситуації необхідно створити умови для евакуації повітря із средостіння. Під місцевою анестезією (0,5 % розчином новокаїну) в яремній ямці над ручкою груднини робиться поперечний розріз шкіри. Пальцем розшаровують клітковину і м’які тканини. Тим самим створюють умови для вільного виходу повітря, після чого в рану за груднину вводять товсту гумову або пластикову трубку з численними боковими отворами. 2.1.8. Політравма Політравму найчастіше спостерігають внаслідок дорожньо-транспортних пригод (ДТП) та падінь з висоти. В залежності від типу зіткнення транспортних засобів спостерігають різний механізм травмування: А. Лобове зіткнення: І. Коліно вдаряється об приборну дошку, грудна клітка – об рульове колесо. II. Голова вдаряється об вітрове скло, відбуваються розтяжіння або згинання шиї, нижня частина грудної клітки і верхня частина живота вдаряються об рульове колесо, можливе здавлювання. Б. Заднє зіткнення. І. Кидок вперед на рульове колесо та вітрове скло, потім назад з перерозтягуванням шиї. В. Бокове зіткнення. І. Пасажира з боку удару відкидає в бік іншого пасажира або водія. Удар приходиться на грудну клітку, потім на миску, голову та шию. Внаслідок ДТП у 36-60%% постраждалих із політравмою констатують пошкодження органів черевної порожнини, які відбуваються переважно у поєднанні з травмою грудної клітки. Абдомінальна травма взагалі складає 51,6% всіх ДТП з летальним наслідком. Розподіл пошкоджень органів черевної порожнини під час ДТП:
При політравмі, внаслідок ДТП, пошкодження миски спостерігають при поєднаних пошкодженнях тулуба (грудна клітка + живіт) в 28%. Після падінь з висоти внаслідок нещасного випадку, політравму констатують у 66-76% випадків, із них краніо-скелетну травму констатують у 63%; торако-скелетну травму - у 52%. ЧМТ, як ізольоване пошкодження, спостерігають лише у 35,3% випадків. У постраждалих з політравмою поєднанні ушкодження кінцівок (закриті та відкриті переломи) спостерігають у 76-90% травмованих, поєднану черепно-мозкову травму та переломи кісток черепа - у 66-76%, поєднану травму грудної клітки - у 62-80%. Більш розповсюдженою комбінацією ушкоджень є голова + кінцівки (63%) та грудна клітка + кінцівки - (52%). Ізольована травма - пошкодження одного анатомо-функціонального утворення опорно-рухової системи (ізольований перелом стегна, плечової кістки, хребта, пошкодження суглоба і т.д. ) або одного внутрішнього органу в межах однієї анатомічної ділянки (порожнини): розрив селезінки - черевна порожнина або розрив легені - грудна клітка, забій або струс головного мозку, травма очей і т.д. Множинна травма - пошкодження декількох анатомічних утворень (органів) в межах однієї анатомічної ділянки або порожнини. Наприклад, перелом декількох сегментів кінцівок, пошкодження печінки і селезінки, розрив легені та перелом ребер і т.д. Поєднана травма - наявність пошкоджень у двох і більше анатомічних ділянках незалежно від їх кількості та функціональної спрямованості. Наприклад, перелом сегмента кінцівки та забій головного мозку або перелом сегмента кінцівки, забій головного мозку і розрив селезінки тощо. Комбінована травма - пошкодження, отримане в результаті одночасного або послідовного впливу на організм декількох вражаючих факторів: механічного, термічного, радіаційного, хімічного та ін. Політравма - тяжкі множинні і поєднані ушкодження при яких виникає травматична хвороба, які потребують надання медичної допомоги за життєвими показами. Політравма - це поняття, яке саме визначає стан потерпілого як важкий, і тому невиправдано говорити про важку або легку полі травму. Виділення політравми в окрему категорію має важливе значення у зв'язку з певними особливостями таких ушкоджень, що повинно враховуватися при сортуванні та наданні медичної допомоги. За даними H. Tscherne (1998), при політравмі пошкодження кінцівок спостерігаються в 86 % випадків, голови - в 69 %, грудей - в 62 %, живота - у 36%, тазу - у 28 %, хребта - в 19 %. Серед усієї кількості травмованих хворих постраждалі з політравмою складають 20-25 %, а при катастрофах - 50-75 %. Обов'язковою умовою для застосування терміну "політравма" є наявність травматичного шоку, а одне з ушкоджень чи їх поєднання являють загрозу для життя та здоров'я постраждалого. |
