|
|
ВОП ОБЩИЙ ВСЕ. Седа 1 врач общей практики назначил больному 40 лет, прикрепленному к его участку и отсутствующему на дучете, антропометрию, измерение артериального давления, уровень сахара в крови, холестерина, измерение экг
Периодичность
|
Вид профилактического медицинского (скринингового) осмотра
|
1 раз в 2 года
С 30 - 70 лет
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление поведенческих факторов риска
На этапе скрининга на раннее выявление поведенческих факторов риска (избыточная масса тела, ожирение, физическая активность, курение, потребление алкоголя в опасных дозах) исследуются все лица, прошедшие скрининг на раннее выявление артериальной гипертонии, ишемической болезни сердца и сахарного диабета, глаукомы, онкопатологии.
|
1 раз в 4 года
С 30 – 70 лет
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление рака шейки матки.
Этап скрининга на раннее выявление рака шейки матки включает:
1) цитологическое исследование мазка из шейки матки с окраской по Папаниколау (Рар-тест), которое проводится традиционным методом или с использованием метода жидкостной цитологии с интерпретацией по Терминологической системе Бетесда, 2001 (далее – ТСБ);
2) углубленную диагностику (кольпоскопию, биопсию, гистологическое исследование) при цитологических заключениях по ТСБ: атипичные клетки плоского эпителия, не позволяющие исключить высокую степень плоскоклеточного интраэпителиального поражения (далее - ASC-H), высокая степень плоскоклеточного интраэпителиального поражения (далее – HSIL), атипические железистые клетки (далее – AGС), аденокарцинома in situ (далее – AIS), рак.
36. Забор материала на цитологическое исследование осуществляется в смотровом кабинете организации ПМСП.
37. Средний медицинский персонал организации ПМСП или ответственное лицо организации ПМСП:
заполняет журнал учета пациентов, подлежащих цитологическому скринингу, вносит данные в форму № 025-08/у, утвержденную Приказом № 907;
направляет в смотровой кабинет организации ПМСП.
38. Акушер смотрового кабинета организации ПМСП:
1) осматривает шейку матки в зеркалах;
2) осуществляет взятие мазков на цитологическое исследование (Рар-тест) традиционным методом (одно стекло) или методом жидкостной цитологии (один контейнер);
3) заполняет направление на цитологическое исследование и направляет биоматериал в цитологическую лабораторию;
4) осуществляет контроль за получением результатов Рар-теста из цитологической лаборатории.
Срок получения результатов и информирования пациентов о результатах скрининга не должен превышать двух недель.
|
1 раз в 2 года
С 40 – 70 лет
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление артериальной гипертонии, ишемической болезни сердца и сахарного диабета
1) первый этап проводится средним медицинским персоналом организации ПМСП или ответственным лицом организации ПМСП, предназначен для всей целевой группы и включает в себя:
проведение антропометрических измерений (вес, рост, объем талии), вычисление индекса Кетле;
проведение опроса по скрининг-тесту (пункты 11-24, 31-33, формы № 025-08/у, утвержденной Приказом № 907);
двукратное измерение артериального давления (далее – АД) с интервалом в 1-2 минуты в положении сидя. Перед измерением АД больной должен посидеть 3-5 минут;
проведение экспресс-диагностики общего холестерина и глюкозы крови
(при отсутствии такового оборудования, биоматериал (кровь) пациента направляется в лабораторию).
2) на втором этапе врач ПМСП или ответственное лицо организации ПМСП использует шкалу SCORE для определения сердечно-сосудистого риска и принятия решения о дальнейшем ведении скринируемого лица:
лицам с низким сердечно-сосудистым риском (до 1% по шкале SCORE) рекомендует проведение последующего скринингового осмотра через 2 года, дает рекомендации по ведению здорового образа жизни с целью сохранения низкого сердечно-сосудистого риска;
лиц с умеренным сердечно-сосудистым риском (> 1% до < 5% по шкале SCORE) направляет в школу по профилью заболевания (далее - школа здоровья) с целью снижения или стабилизации сердечно-сосудистого риска;
лиц с высоким и очень высоким сердечно-сосудистым риском (> 5% по шкале SCORE) направляет на электрокардиографию и, по показаниям, на консультацию кардиолога. При выявлении у пациента болезней системы кровообращения (далее – БСК) ставит на диспансерный учет, при отсутствии БСК направляет в школу здоровья с целью снижения сердечно-сосудистого риска;
при диагностике факторов риска за уровень гиперхолестеринемии принимается уровень > 5 ммоль/л;
при оценке сердечно-сосудистого риска определяется частота сердечных сокращений обследуемого;
при выявлении повышенного уровня глюкозы крови направляет пациента на консультацию участкового терапевта, врача общей практики, эндокринолога.
Кардиолог, эндокринолог консультативно-диагностического отделения районной, городской поликлиники (далее – КДО) или консультативно-диагностического центра (далее – КДЦ) проводит последующее обследование согласно протоколов диагностики и лечения, по показаниям направляет в специализированные медицинские организации (кардиологический, эндокринологический).
|
1 раз в 2 года
С 40 - 70 лет
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление глаукомы На этапе скрининга на раннее выявления глаукомы средний медицинский персонал организации ПМСП или ответственное лицо организации ПМСП:
проводит опрос по скрининг-тесту (пункты 22-28,34,35 формы № 025-08/у, утвержденной Приказом № 907);
измеряет внутриглазное давление по Маклакову или с использованием бесконтактного тонометра.
30. При положительных ответах на скрининг-тест (пункты 23-26 формы
№ 025-08/у, утвержденной Приказом № 907), и (или) повышенном внутриглазном давлении (свыше 25 мм ртутного столба при тонометрии по Маклакову и свыше 20 мм ртутного столба при бесконтактной тонометрии), а также при разнице в показателях внутриглазного давления на правом и левом глазу более 5 мм ртутного столба направляет пациента к офтальмологу КДО, КДЦ.
Офтальмолог КДО, КДЦ проводит дообследование, по показаниям направляет в глаукомный кабинет.
|
1 раз в 2 года
С 40 – 70 лет
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление рака молочной железы.
Этап скрининга на раннее выявление рака молочной железы включает:
1) проведение маммографии обеих молочных желез в двух проекциях – прямой и косой в кабинете маммографии городской, районной поликлиники (передвижного медицинского комплекса). Все цифровые маммограммы распечатываются на рентгенографической пленке в масштабе 1:1 – 100% (1 пациентка – 1 комплект – 2 или 4 маммограммы) и копируются на цифровой носитель CD, DVD, при наличии системы архивирования и передачи медицинских изображений передаются на сервер кабинета маммографии ОЦ;
2) интерпретацию маммограмм по классификации BI-RADS (М0, М1, М2, М3, М4, М5) двумя и более независимыми врачами-рентгенологами одной медицинской организации (ОЦ) – двойная читка, или разными медицинскими организациями: врачом-рентгенологом кабинета маммографии городской, районной поликлиники (передвижного медицинского комплекса) – первая читка, и врачом-рентгенологом кабинета маммографии ОЦ – вторая читка;
3) углубленную диагностику – прицельная маммография, ультразвуковое исследование (далее – УЗИ) молочных желез, пункционная биопсия или стереотаксическая пункция для гистологического исследования, которая проводится в случае выявления патологических изменений на маммограммах (М4, М5 по классификации BI-RADS) в кабинете маммографии ОЦ.
|
1 раз в 2 года
С 50 -70
|
Профилактические медицинские (скрининговые) осмотры на раннее выявление колоректального рака
Этап скрининга на раннее выявление колоректального рака включает в себя:
1) проведение гемокульт-теста, основанный на иммунохимическом или иммунохроматографическом методе, который проводится в домашних условиях после получения теста и разъяснения правил проведения исследования;
2) тотальную колоноскопию при положительном гемокульт-тесте с биопсией патологических участков слизистой кишечника, которая проводится в случае их выявления. Тотальная колоноскопия проводится в отделениях (кабинетах) колоноскопии, оснащенных видеоэндоскопическим оборудованием с поддержкой узкоспектральной эндоскопии, возможностью видеофиксации исследований, хирургическим инструментарием для взятия биопсии и проведения малоинвазивных хирургических вмешательств (удаление полипов на тонкой ножке), аппаратом автоматической обработки эндоскопического оборудования предпочтительно со встроенной функцией печати времени обработки эндоскопа.
|
2. Корекция коррегируемых факторов риска
Ограничение употребления соли до <5 г/сут (УД – IA);
· Ограничение употребления алкоголя:
– менее 14 ед*/нед для мужчин (УД – IA);
– менее 8 ед*/нед для женщин (УД – IA);
*-1 алкогольная единица = 125 мл вина или 250 мл пива
· Рекомендуется избегать запоев (УД – IIIC);
· Увеличить употребление овощей, свежих фруктов, рыбы, орехов и ненасыщенных жирных кислот (оливковое масло), уменьшить употребление мяса; употребление молочных продуктов низкой жирности (УД – IA);
· Рекомендуется контролировать массу тела для предупреждения развития ожирения (ИМТ >30 кг/м2 или окружность талии >102 см у мужчин и >88 см у женщин), стремление к идеальному ИМТ (около 20-25 кг/м2) и окружности талии <94 см у мужчин и <80 см у женщин с целью снижения АД и уменьшения ССР (УД – IA);
· Рекомендуются регулярные аэробные физические упражнения (не менее 30 мин динамических упражнений умеренной интенсивности 5-7 дней/нед) (УД – I A);
· Рекомендуются прекращение курения, психологическая поддержка и выполнение программ по прекращению курения (УД – I B).
ИМТ – 24,37. Score – возраст 54, женский пол, АД – 160/90, курение - нет, холестерин – 5,8. Риск по шкале Score 2%.
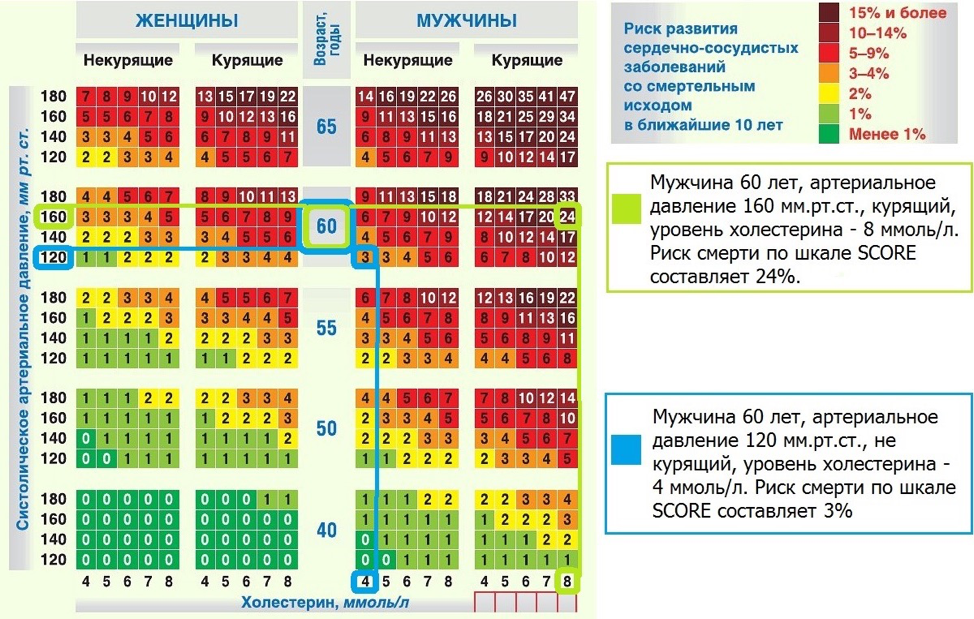
56-летний мужчина пришел на обследование, ранее находился под наблюдением у другого врача. Страдает артериальной гипертензией, ежедневно принимает 2,5 мг индамида.
Кроме того, после просмотра рекламы аспирина его иногда принимают в малых дозах с целью принести ему пользу. Анамнез исключителен, исключает хронические заболевания. Пациент не курит, эпизодически принимает алкогольные напитки и не занимается физическими упражнениями. Отец умер от инфаркта миокарда в возрасте 60 лет, мать умерла от рака в возрасте 72 лет, есть две сестры, которые не страдают хроническими заболеваниями. При физическом осмотре рост 173 см, Вес 92 кг, Обхват талии 106 см. ЧСС-75 ударный мин., Белый-168/90 мм.С. Б. Б. нет отклонений со стороны органов и систем. В анализе липидного спектра: общий холестерин 6,23 ммоль/л, ХС-ТТЛП(ЛПВП) 1,2 ммоль/л, ХС-ТТЛП(ЛПНП) 4,03 ммоль/л, триглицериды 1,56 ммоль/л.
Задание:
назовите факторы риска развития хронических заболеваний. Какие виды скрининговых осмотров должен пройти пациент.
СМОТРИ ПРЕДЫДУЩЮЮ ЗАДАЧУ.
Скриннинговый осмотр на выявление поведенческих вкторов риска, раннее выявление артериальной гипертонии, ишемической болезни сердца и сахарного диабета, глаукомы, раннее выявление колоректального рака.
2.какие профилактические меры можно проводить больному. Определить индекс массы тела, суммарный сердечно-сосудистый риск по шкале ScoreТематика: Профилактика и скрининг заболеваний (Задача)
ИМТ – 30,7 – ожирение 1 степени. SCORE - мужчина, 56 лет, АД – 168/90, курение - нет, холестерин – 6,23. РИСК смерти (10 лет) 13%
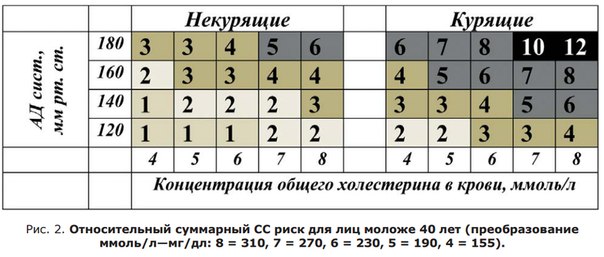
27-летний пациент находится на рассмотрении ВОП. Планирую беременность. Не имеет хронических заболеваний в анамнезе. Не Щағымдары. Курение, неправильное питание, низкая физическая активность. Объектив-рост 156см, вес 79кг, индекс массы тела 32,0 кг / м2. Белый 160/90 мм рт.ст. (не принимает антигипертензивные препараты). Общий холестерин 5,2 ммоль/л, глюкоза 4,0 ммоль/л. ЭКГ при первичной диспансеризации(21 год) без изменений. Анализ мочи в норме. Суммарный сердечно-сосудистый риск (для лиц моложе 40 лет определяется относительный суммарный риск) - в 2 раза выше, чем при отсутствии факторов риска.
Задание:
Определение группы здоровья данного пациента
1А группа – здоровые без факторов риска: лица, не предъявляющие никаких жалоб и у которых в анамнезе и во время осмотра не выявлены хронические заболевания, факторы риска или нарушения функций отдельных органов и систем;
1Б группа – здоровые с факторами риска: лица с выявленными факторами риска, пограничными состояниями, нуждающиеся в наблюдении и профилактическом вмешательстве (лица, у которых выявлены незначительные отклонения от установленных границ нормы в величинах артериального давления и прочих физиологических характеристик, не влияющие на функциональную деятельность организма);
2 группа – практически здоровые: лица, имеющие в анамнезе острое и хроническое заболевание без обострений в течение последних 2 лет;
3 группа – больные: лица, нуждающиеся в ДН, лечении и оздоровлении. Группа здоровья данной пациентки. ИМТ 32, АД 160/90, наличие вредный привычек, гиподинамический образ жизни, общий холестерин 5,2, Суммарный сердечно-сосудистый риск в 2 раза выше.
план обнаружения и проведения опасности по шкале SCORE.
По шкале SCORE для лиц моложе 40 лет – 5%
У 45-летней женщины выявлен скрининг (вес 98 кг, Рост 164 см): гликемия натощак 6,9 ммоль / л, в общем анализе мочи-прим.плотность 1015, желтого цвета, прозрачный, белок-0,15 г/л, глюкоза ++++, эритроциты 1-2 к/а, лейкоциты 3-5 К/а, плоский эпителий 3-5 к / А. жалоб при осмотре нет. За последние 6 месяцев периодически наблюдалось повышение АД до 140/90 – 150/95 мм рт.ст. Гипотензивного лечения не получал. Семейный анамнез: мать-69 лет страдает АГ, СД 2 типа; отец-умер в 60 лет от инфаркта миокарда. По опроснику исключают соматическую патологию. Вредные привычки отсутствуют. Объективно: состояние относительно удовлетворительное. Физически правильно. ДМИ-37 кг / м2. Обхват талии-104 см. Кожные покровы нормального цвета, чистые. Видимые слизистые оболочки розового цвета. Периферических лимфатических узлов пальпацияланбайды. Дыхание везикулярное, хрипов нет. ЧП = 16 раз мин. Тона сердца ясны, ритм правильный. ЖСС-72 ударная мин. Гемодинамика в норме. Белый-140/90 мм.С. Б. Б. живот мягкий, безболезненный. Печень вдоль реберной дуги. Пальпацияланбайды селезенки. Симптом сдавливания с обеих сторон в поясничной области отрицательный. Моча, стул в норме.
Задание:
Составьте план обследования пациента. В пациентки возможен СД 2типа и АГ 1 степени.
Биохимический анализ:
- Уровень глюкозы натощак
- гликированный гемоглобин (если глюкоза венозной плазмы натощак >6,1 ммоль/л, или капиллярной крови > 5,6 ммоль/л, или ранее был выставлен диагноз СД) [3,7]
- Уровень липидов крови: общий холестерин (для определения общего риска развития ССЗ по шкале SCORE), ЛПНП (основная цель в терапии в зависимости от степени риска ССО), ЛПВП (<1,0 ммоль/л у мужчин, <1,2 ммоль/л у женщин - дополнительный фактор риска развития ССЗ), триглицериды крови (>1,7 ммоль/л - гипертриглицеридемия как дополнительный фактор, усугубляющий степень ССР) [4]
- Уровень калия и натрия крови (спонтанная гипокалиемия - первичный гиперальдостеронизм, контроль при лечении ИАПФ, АРА II, АМР)
- Уровень мочевой кислоты крови (у пациентов высокого риска ССО ≥ 360 ммоль/л, у пациентов очень высокого риска ССО ≥300 ммоль/л; нефросклероз, возможно на фоне АГ) [10]
- Уровень креатинина крови с обязательным определением СКФ (выявление почечной дисфункции на фоне первичной АГ, возможен ренальный генез АГ, контроль при лечении ИАПФ, АРА II, АМР) (I В)
- Показатели функции печени – АЛТ (контроль показателей до начала лечения статинами, при приеме статинов показатели не должны превышать >3 ВГН; при повышении АЛТ >3 ВГН исключить такие нарушения функции печени, как употребление алкоголя или неалкогольный жировой гепатоз) [4]
- микроскопия осадка (протеинурия, микрогематурия – ренальный генез АГ, лейкоцитурия - инфекция мочевых путей),
- количественное определение белка в моче или соотношение альбумин/креатинин (нефропатия, возможно на фоне АГ и СД) (I В)
Инструментальные исследования [1]: |
|
|
 Скачать 2.03 Mb.
Скачать 2.03 Mb.

