Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
5.3. ДИАГНОСТИЧЕСКИЕ МАНИПУЛЯЦИИ В повседневной работе хирурга поликлиники значительное место занимает выполнение диагностических манипуляций. Они призваны объективно подтвердить представления врача о характере заболевания, полученные на основании знакомства с жалобами пациента, его анамнезом и данными физикального обследования. Производство этих манипуляций сопряжено в ряде случаев с определенным риском для больного, поэтому требует от врача знания показаний и противопоказаний к каждому методу исследования. Необходимо строгое соблюдение правил асептики (если манипуляция инвазивна или выполняется под местной анестезией) и детального представления всех нюансов техники процедуры, характере возможных осложнений, мер их профилактики и лечения. Целый ряд диагностических манипуляций (лапароцентез, торакоцентез, биопсия внутренних органов, артериография и др.), ввиду особых условий их выполнения и повышенного риска для жизни больного могут выполняться лишь в стационарных условиях или в специализированных центрах амбулаторной хирургии [6] и в данном разделе рассматриваться не будут. Все диагностические инструментальные исследования фиксируются записями в амбулаторной карте пациента и в специальном журнале, который ведется на отделении хирургии в поликлинике. 5.3.1. Биопсия Биопсия (biopsia: bios — жизнь и ops, opos— глаз, зрение, смотрю живое) — прижизненное взятие каких-либо тканей из организма с последующим их морфологическим исследованием. Эта процедура носит прежде всего диагностический характер, поскольку позволяет с большой информативностью оценить изменения в тканях, выявить и дифференцировать патологический процесс (воспаление, дегенерация, доброкачественная или злокачественная опухоль), но может иметь и лечебный эффект, поскольку часто иссекается вся патологическая зона. В широком смысле любая операция, связанная с иссечением тканей и органов, является вариантом биопсии, так как любой удаленный материал должен подвергаться обязательному морфологическому исследованию. При биопсии не только уточняется характер патологического процесса, но и границы поражения, что важно для прогноза, выбора метода лечения и дальнейшей реабилитации больных. По объему забора тканей различают следующие виды биопсий эксцизионная (для исследования иссекается все патологическое образование, как правило, в пределах визуально неизмененных тканей), инцизионная (для исследования иссекается участок патологического образования скальпелем либо другим инструментом) и аспирационная. Вариантами инцизионной биопсии в зависимости от техники забора тканей и используемого инструмента являются: скарификация — соскабливание поверхности тканей; пункционная биопсия — когда частицы тканей насасывают в сухой стерильный шприц путем прокола ткани исследуемого участка троакаром, толстой или тонкой иглой (в отношении пункции костной ткани используется термин трепанобиопсия). Аспирационная биопсия (содержимое бронхиального дерева, полостей и т.д. аспирируют при катетеризации и исследуют частицы фрагментов слизистой, опухоли). По срокам получения информации выделяют экспресс-биопсию (результат оценивается в течение ближайших часов с момента забора материала) и плановую биопсию (результат узнают в течение 5—12 дней после процедуры). Информативность плановой биопсии всегда достовернее, чем экстренной. Для прицельного забора тканей используются все современные методики визуализации патологического очага: прямой контроль глазом, эндоскопический, ультразвуковой и рентгенологический контроль, пальцевая фиксация объекта. Показания к биопсии в практике амбулаторного хирурга:
Противопоказания к выполнению биопсий в поликлинике:
Общие требования к организации выполнения биопсий:
Техника выполнения биопсий: а) эксцизионная биопсия выполняется, как правило, под местной инфильтрационной анестезией; разрез кожи окаймляющий, если образование находится на коже или в ее толще, отступя в пределах здоровой ткани, либо линейный, если образование расположено глубже и не связано с кожей; б) инцизионная биопсия редко требует анестезии, кусочек ткани отсекается скальпелем; ножницами или биопсийными щипцами; в) соскабливание выполняется скальпелем без анестезии; г) пункционная биопсия: выполняется тонкой или толстой иглой. Биопсия тонкой иглой (рис. 5.19, 5.20) не требует анестезии. Образование фиксируется пальцами левой руки. Иглой, надетой на сухой стерильный шприц, протыкается толща образования. Постоянно поддерживая разрежение в шприце, продвигают иглу взад — вперед через ткань образования несколько раз в разных направлениях (обычно требуется 3-6 проходов иглы). 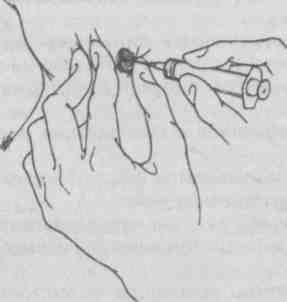 Рис. 5.19. Пункционная тонкоигольная аспирационная биопсия. Вкол иглы. 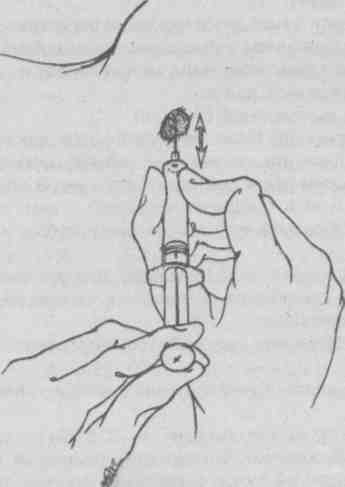 Рис. 5.20. Пункционная тонкоигольная аспирационная биопсия. Аспирация биоптата. Ткань насасывается в шприц. Затем поршень шприца отпускают и он принимает нейтральное положение, иглу удаляют и прижимают место пункции стерильной салфеткой. Снимают со шприца иглу, содержащую образец ткани, наполняют шприц воздухом и снова надевают на него иглу. Кончик иглы прижимают к предметному стеклу. Выдавливают и распыляют на нем материал из иглы и готовят мазок, размазав материал по стеклу вторым предметным стеклом. Препарат фиксируют высушиванием на воздухе или специальным фиксатором и отправляют в цитологическую лабораторию [5, 6]. Биопсия толстой иглой проводится, как правило, под местной инфильтрационной анестезией кожи с использованием иглы Дюфо, а лучше специальной режущей иглы или иглы Сильвермана (рис. 5.21—5.24). Перед введением иглы скальпелем делают 5 мм разрез кожи и подкожной клетчатки, затем проводят иглу с мандреном до образования, удаляют мандрен, помещают режущую вставку внутрь иглы и продвигают ее в образование. Вращательным движением надвигают иглу на режущую вставку до ее кончика. Этот маневр позволяет взять образец ткани, используя лезвия режущей вставки. Затем извлекают из ткани иглу вместе с режущей вставкой. Полученный образец ткани направляют на гистологическое исследование, на рану накладывают асептическую повязку. Аналогично поступают с режущими иглами других конструкций. 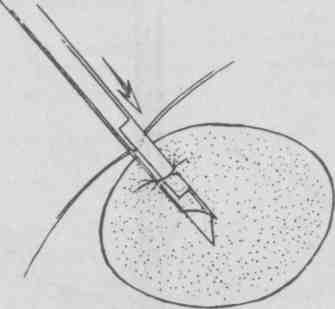 Рис. 5.21. Варианты толстоигольной аспирационной биопсии. Вкол иглы. 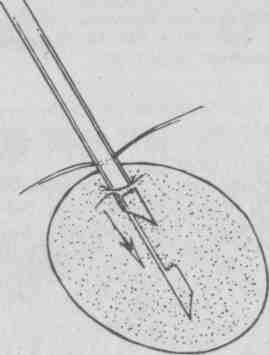 Рис. 5.22. Варианты толстоигольной аспирационной биопсии. Захват биоптата. 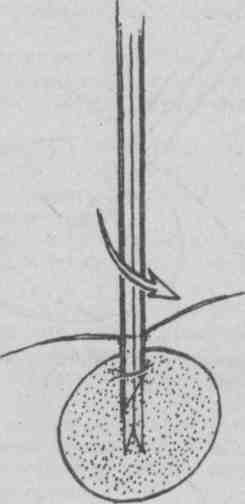 Рис. 5.23. Варианты толстоигольной аспирационной биопсии. Отсечение биоптата. 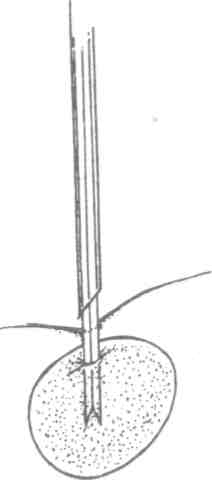 Рис. 5.24. Варианты толстоигольной аспирационнои биопсии. Извлечение иглы. Прицельная пункционная биопсия под контролем ультразвукового датчика пока в основном доступна специализированным амбулаторным центрам. Осложнения при выполнении биопсий встречаются редко и связаны либо с нарушением асептики (воспаление в зоне биопсии), либо техники манипуляции (кровотечения, повреждение рядом расположенных анатомических структур). 5.3.2. Зондирование Зондирование (франц. sonder — выведывать, исследовать) — диагностический метод инструментального исследования полых органов, ран, свищевых ходов и каналов при помощи специальных зондов, направленный на выяснение их глубины, длины, формы, размеров, наличия инородных тел и секвестров. Кроме того, «пальпация пуговчатым зондом» применяется также для топической диагностики воспалительных очагов на пальцах и кисти [7], Показания:
Противопоказания:
Техника зондирования Ощупывание проводится в асептических условиях перевязочной или операционной тонким металлическим стержнем (чаще пуговчатым зондом). Зонд проводят медленно, без насилия, чтобы не образовать ложный ход и не инфицировать неизмененные окружающие ткани, строго следуя форме раневого канала (рис. 5.25.). В ряде случаев дополнительно используют полые пластиковые или резиновые зонды и катетеры, с помощью которых можно извлечь аспирацией инородные тела или выполнить фистулографию. Результаты зондирования отмечаются в амбулаторной карте. 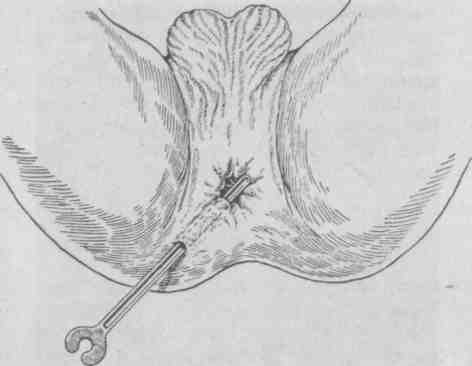 Рис. 5.25. Зондирование прямокишечного свища. Методика топической диагностики пуговчатым зондом воспалительных очагов на кисти и пальцах заключается в легком надавливании на кожу перпендикулярно к ней и, начиная пальпировать от здорового места, приближаясь к больному участку по радиусам, выявляют и локализуют зону максимальной болезненности. Осложнения зондирования редки и связаны с нарушением техники — при форсированном движении возможно формирование ложного хода. 5.3.3. Фистулография Фистулография (fistulographia) — диагностический метод, представляющий собой рентгенологическое исследование заполненных контрастом свищей (рис. 5.26). 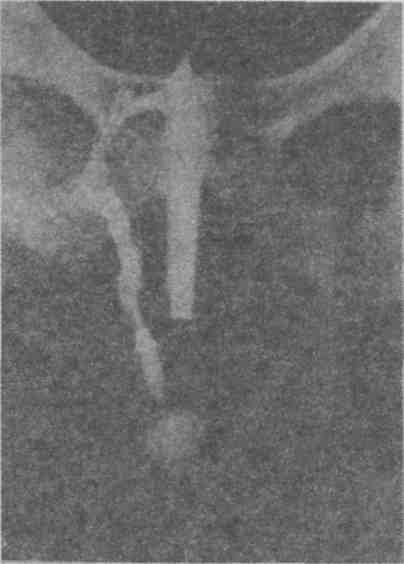 Рис. 5.26. Фистулография прямокишечного свища. Фистулография направлена на выяснение причин, поддерживающих длительный нагноительный процесс в ране, уточнения формы, протяженности, расположения свища, определения связи его с глубже расположенными органами. Этот метод дополняет зондирование, более информативен, так как зондом не всегда можно полностью ревизовать свищ (из-за узости и извитости канала) и менее травматичен, так как при его выполнении исключается возможность формирования ложного хода. В качестве контрастного вещества чаще используют масляные йодсодержащие растворы (иодолипол), реже водорастворимые йодсодержащие препараты (урографин, омнипак, кардиотраст и др.) или взвесь суспензии сернокислого бария, крайне редко — газообразные вещества. Фистулографии, как правило, должна предшествовать обзорная рентгенография области свища. В ряде случаев используется хромофистулография — прокрашивание свищевого хода красителем (чаще 1% раствором метиленовой сини), обычно непосредственно перед иссечением свищевого хода. Техника фистулографии Манипуляция выполняется с учетом правил асептики и антисептики. Введение в наружное отверстие свища иглы или катетера производят непосредственно перед рентгенографией, при этом диаметр катетера по возможности должен совпадать с диаметром свищевого хода, чтобы контраст не вытекал наружу. К использованию водорастворимых препаратов прибегают при крайне узком свище, имеющем большое-сопротивление при введении густого контраста. В тех случаях, когда в полости много содержимого, то оно предварительно откачивается; объем вводимого вещества должен полностью соответствовать объему свищевого хода. После введения контраста наружное отверстие свища закрывают стерильным шариком и заклеивают лейкопластырем, иногда затягивают предварительно наложенным вокруг свищевого отверстия кисетным швом, чтобы контраст не истекал на кожу. Показания к фистулографии:
Противопоказания:
5.3.4. Пункция Пункция (лат. punctio— укол, прокол) — прокол полой иглой или троакаром тканей и полостей с диагностической или лечебной целью. Для диагностики при пункции производят забор содержимого полостей на цитологическое исследование (торакоцентез, лапароцентез, прокол бурс и суставных полостей, кист) или тканей для гистологического исследования (пункционная биопсия); кроме того, можно вводить контрастное вещество или газ (ангиография, пневмомедиастинум, пневмоперитонеум). Лечебная пункция направлена:
При необходимости удалить очень большое количество жидкости из полостей (литры) пользуются троакаром. Показания к пункции в условиях поликлиники:
Плевральная пункция, лапароцентез, диагностическая пункция внутренних органов, щитовидной железы и грудной железы (пункционная биопсия), пункция магистральных вен и артерий, ввиду опасности осложнений, как правило, не производятся в неспециализированных поликлиниках, а выполняются или в специализированных центрах амбулаторной хирургии или в стационарах [6]. Противопоказания к пункции:
Техника пункции зависит от цели (диагностическая или лечебная) и от анатомических особенностей и расположения пунктируемого объекта. Во всех случаях манипуляцию осуществляют в условиях асептики и антисептики, под местной инфильтрационной анестезией. Пункции суставов [4, 5] Плечевой сустав (рис. 5.27) Больной лежит, на операционном столе на спине, верхняя конечность на стороне пункции слегка отведена и ротирована кнаружи, а предплечье согнуто в локтевом суставе и обращено вперед. Иглу вкалывают спереди между малым бугром плечевой кости и клювовидным отростком лопатки на 1 см кнаружи от последнего; создавая в шприце разряжение, осторожно продвигают иглу до получения экссудата. 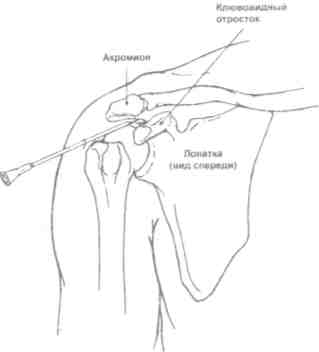 Рис. 5.27. Пункция плечевого сустава. Локтевой сустав (рис. 5.28) Больной лежит на спине, рука отведена и уложена на отдельном столике при сгибании в локтевом суставе около 150°. Иглу вкалывают сзади между наружным мыщелком плечевой кости и наружным краем локтевого отростка в хорошо прощупываемую щель плечелучевого сочленения, иглу направляют на переднюю поверхность медиального мыщелка плеча до получения экссудата. 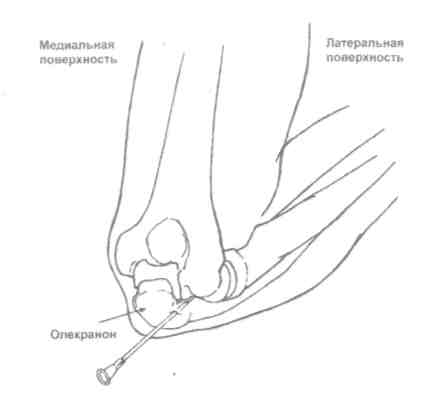 Рис. 5.28. Пункция локтевого сустава. Лучезапястный сустав (рис. 5.29.) Больной лежит на спине, предплечье и кисть укладывают на отдельный столик, иглу вкалывают с тыльной стороны сустава у дистального конца лучевой кости между сухожилиями длинного разгибателя большого и разгибателя указательного пальцев. На линии лучезапястного сустава это место соответствует проекции локтевого края второй пястной кости. 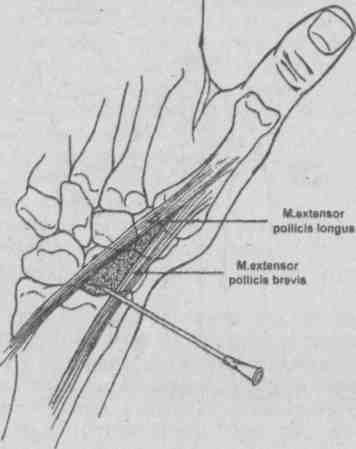 Рис. 5.29. Пункция лучезапястного сустава. Коленный сустав (рис. 5.30) Больной лежит на спине с выпрямленными ногами. Пункцию производят у верхнего или нижнего полюса надколенника с наружной или внутренней стороны, отступя на 1-2 см от края коленной чашечки. При проколе у верхнего полюса надколенника игла проникает в верхний заворот сустава, при пункции у нижнего полюса — в полость сустава. Удаление экссудата облегчается при одновременном надавливании ладонями на область верхнего и нижнего заворотов. 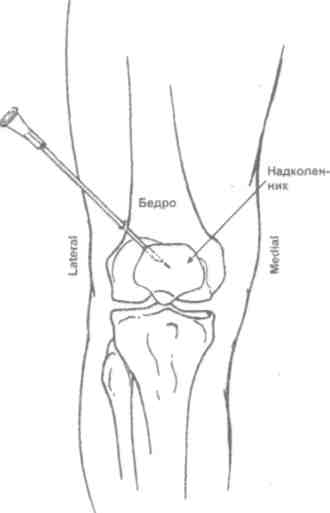 Рис. 5.30. Пункция коленного сустава. Голеностопный сустав (рис. 5.31) Больной лежит на столе, под голень подкладывают подушку, стопе придают легкое подошвенное сгибание, иглу вкалывают между наружной лодыжкой и наружным краем сухожилия длинного разгибателя пальцев стопы. Возможна пункция сустава сзади — при этом стопа лежит на своей внутренней стороне и иглу вкалывают между наружным краем ахиллова сухожилия и сухожилиями малоберцовых мышц. 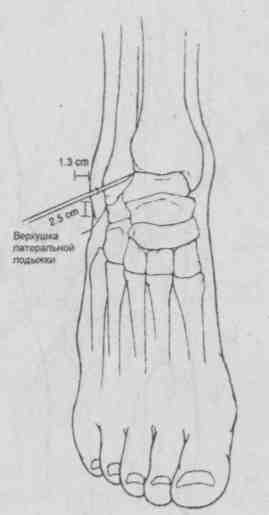 Рис. 5.31. Пункция голеностопного сустава. Тазобедренный сустав (рис. 5.32) Больной лежит на спине, иглу вкалывают спереди под пупартовой связкой, отступя на 1 см кнаружи от пульсации бедренной артерии. Направление иглы спереди назад и медиально к легко прощупываемой головке бедренной кости (рис. 5.32, 1). Либо можно пунктировать с наружной стороны бедра, вводя иглу над вершиной большого вертела перпендикулярно к длинной оси бедра (рис. 5.32, 2). Пройдя мягкие ткани, игла встречает препятствие в виде шейки бедра, игле придают слегка краниальное направление и попадают в сустав. Осложнения: • развитиевоспаления в зоне пункции при нарушении правил асептики и антисептики; • повреждение глубжележащих органов и крупных сосудов. 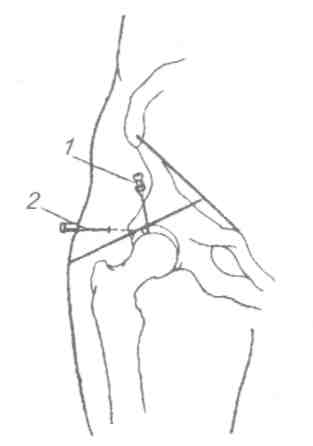 Рис. 5.32. Пункция тазобедренного сустава. |
