ТЭЛА. Тромбоэмболия легочной артерии (тэла)
 Скачать 4.9 Mb. Скачать 4.9 Mb.
|
Антикоагулянтная терапияАнтикоагулянтная терапия служит основным методом лечения больных с ТЭЛА уже более 40 лет, со времени опубликования результатов исследования Barrit и Jordan (1960). Нефракционированный гепарин связывается с антитромбином III и повышает активность последнего, что предотвращает тромбообразование и способствует растворению уже сформировавшихся тромбов путем активации эндогенных фибринолитических механизмов. Таким образом, гепаринотерапия при ТЭЛА в основном направлена на источник тромбоэмболии, а не на тромбоэмбол в легочной артерии, а основной ее целью является профилактика повторных тромбозов и, таким образом, повторной эмболизации. Актуальность такой профилактики объясняется тем, что при отсутствии антикоагулянтной терапии у больных, перенесших эпизод ТЭЛА, вероятность повторной эмболии с летальным исходом колеблется от 18 до 30 %. В рекомендациях Европейского общества кардиологов приведена схема введения нефракционированного гепарина при ТЭЛА (табл. 7).  У больных с массивной ТЭЛА рекомендуют для болюсного введения использовать дозу не менее 10 тыс. ед, а целевой уровень аЧТВ при инфузионной терапии должен составлять не менее 80 с. Гепаринотерапия должна проводиться в течение 7-10 дней, поскольку именно в эти сроки происходит лизис и/или организация тромба. 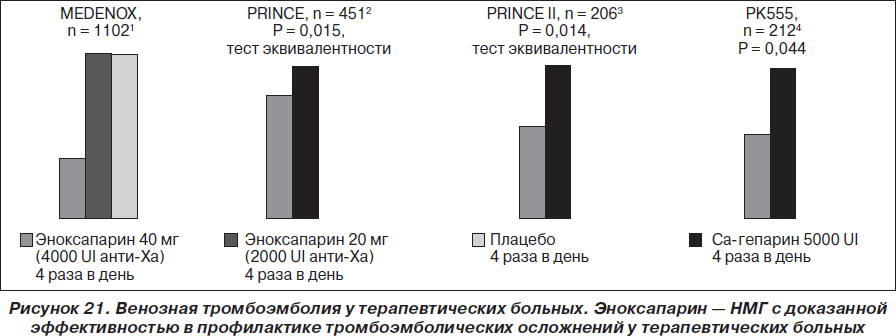 В последние годы для лечения больных с ТЭЛА успешно используются низкомолекулярные гепарины (НМГ). Они имеют ряд преимуществ перед НФГ. НМГ имеют также более предсказуемый антикоагулянтный эффект, так как в меньшей мере, чем НФГ, связываются с белками плазмы крови. НМГ назначаются на килограмм массы тела больного, и отсутствует необходимость лабораторного контроля. В 2004 году был проведен метаанализ нескольких рандомизированных исследований, в которых проводилось сравнение безопасности и эффективности применения НФГ и НМГ у больных с ТЭЛА. Не было показано существенных различий между двумя видами терапии по частоте развития повторных симптоматических венозных тромбоэмболических осложнений и смерти как на момент прекращения лечения, так и по результатам 3-месячного наблюдения. Таким образом, применение НМГ как минимум столь же эффективно и безопасно для лечения немассивной ТЭЛА, как и прием НФГ. Одновременно с применением гепарина больным с ТЭЛА назначают непрямые антикоагулянты, механизм действия которых заключается в нарушении нормального метаболизма витамина К в печени. Учитывая, что первые несколько дней приема непрямые антикоагулянты могут вызывать парадоксальное состояние гиперкоагуляции, исходя из необходимости 4-5-дневного периода до достижения адекватного антикоагулянтного эффекта, прием непрямых антикоагулянтов следует начинать уже с первых дней гепаринотерапии. Из препаратов этой группы в Украине зарегистрированы варфарин, аценокумарол (синкумар) и фениндион (фенилин). Период полувыведения для варфарина составляет 42 часа, для аценокумарола - 9 часов, фениндиона - 5 часов. Длительность действия варфарина позволяет назначать препарат один раз в день и обеспечивает незначительные колебания его антикоагулянтного эффекта. Поэтому именно варфарин получил наиболее широкое распространение в мировой клинической практике и успешно используется на протяжении уже более 50 лет. Существуют различные схемы насыщения варфарином, при этом наибольшее распространение получила схема, представленная в табл. 8. 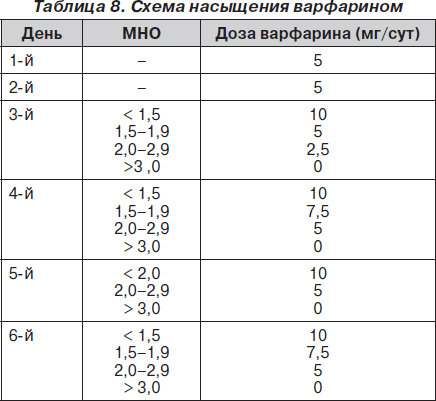 На протяжении всего периода клинического применения непрямых антикоагулянтов основным методом контроля является определение протромбинового времени (ПВ). Единый показатель результатов определения ПВ получил название «Международное нормализующее отношение» (МНО). Для проверки уровня гипокоагуляции стали применяться референтные плазмы, как приготовленные искусственно, так и полученные из крови больных, принимающих непрямые антикоагулянты. Определенные в процессе стандартизации тромбопластинов калибровочные константы, так называемый Международный индекс чувствительности (МИЧ), дали возможность сравнивать результаты ПВ независимо от используемого тромбопластина. Как правило, в инструкции к тромбопластину сейчас указывается МИЧ, с помощью которого по формуле можно определить МНО: МНО = (ПВ больного/ПВ донора)МИЧ. После насыщения варфарином дальнейшая коррекция дозы осуществляется в зависимости от уровня МНО, которое должно оставаться на уровне 2,0-3,0. Общая продолжительность лечения непрямыми антикоагулянтами должна составлять не менее 3 месяцев. В некоторых случаях, например у больных с отчетливо выраженным гиперкоагуляционным синдромом, непрямые антикоагулянты принимают в течение года и более. Схема проведения антикоагулянтной терапии у больных с ТЭЛА представлена на рис. 22 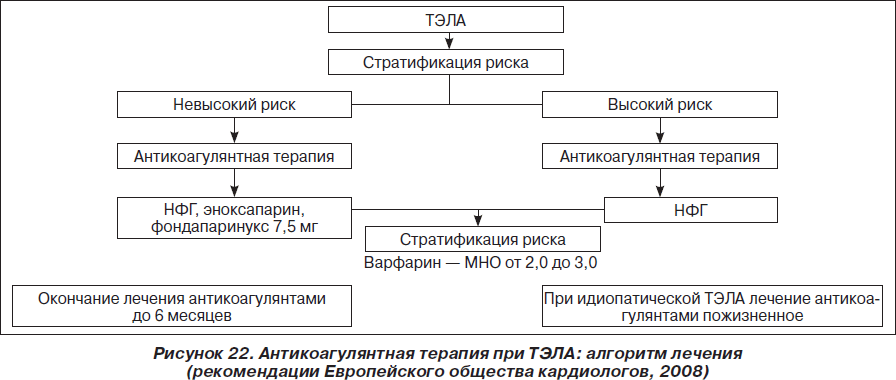 Рекомендации лечения ТЭЛА: 1. Для большинства пациентов с ТЭЛА не рекомендуется системная фибринолитическая терапия (степень 1A). Предлагается ограничить применение системного тромболизиса только для пациентов с нестабильной гемодинамикой (степень 2B), при дисфункции правого желудочка возможно введение тенектеплазы. (В конце 2007 года начато проспективное рандомизированное двойное слепое плацебо-контролируемое многоцентровое исследование PEITHO (Pulmonary Embolism International Thrombolysis Study), в котором изучается эффективность терапии тенектеплазой у больных с субмассивной ТЭЛА. Результаты этого исследования позволят решить вопрос применения тенектеплазы у данной категории больных, результаты ожидаются к 2012 году). 2. Не использовать локальную чрескатетерную фибринолитическую терапию (степень 1C). 3. У пациентов с ТЭЛА, которые получают фибринолитическую терапию, предлагается отдавать предпочтение кратковременным фибринолитическим режимам (степень 2C). 4. У большинства пациентов с ТЭЛА не рекомендуется эмболэктомия из легочной артерии (степень 1C). У некоторых пациентов, находящихся в критическом состоянии, которое не оставляет достаточно времени для фибринолитической терапии, показана легочная эмболэктомия(степень 2C). 5. У пациентов с противопоказаниями или осложнениями антикоагулянтной терапии, а также с рецидивирующей тромбоэмболией, несмотря на адекватную антикоагулянтную терапию, рекомендуется установка нижнего кава-фильтра (степень 2C). | ОБЩАЯ ЧАСТЬ Тромбоэмболия лёгочной артерии (ТЭЛА) — это закупорка (окклюзия) артериального русла лёгких (ствола, правой или левой лёгочной артерии и/или их ветвей) тромботическими массами различного калибра (рисунок 1), сформировавшимися в венах большого круга кровообращения (тромбоз глубоких вен (ТГВ) ног и илео-кавального сегмента, таза, т.е. в бассейне нижней полой вены, редко – в бассейне верхней полой вены), реже – в правом предсердии или в правом желудочке сердца. Механическая закупорка ствола или ветвей легочной артерии тромбоэмболом сопровождается генерализованным спазмом лёгочных артериол, что приводит к резкому ограничению кровотока в лёгких. Заболевание может протекать молниеносно, длиться часы, месяцы и даже годы, иметь неспецифическую клинику (признаки лёгочного сердца, болевой синдром, гипотония с синкопе и т.д.), протекать бессимптомно (при поражении артерий среднего, сегментарного и более мелкого калибра) или иметь транзиторные проявления с возможными исходами от летального до формирования хронического лёгочного сердца, посттромботического пневмофиброза и выздоровления. При аргументированном подозрении на ТЭЛА требуется незамедлительное проведение антикоагулянтной терапии [51, 62]. Тромбоэмболия лёгочной артерии не является самостоятельным заболеванием органов грудной клетки, но представляет собой осложнение венозного тромбоза. Таким образом, тромбоз глубоких вен (ТГВ) и ТЭЛА являются составляющими единого патологического процесса, называемого венозным тромбоэмболизмом (ВТЭ) [1, 31, 41, 46, 63]. Между тем в МКБ-10 ТЭЛА определена как отдельная нозологическая форма («лёгочная эмболия» соответствует шифрам I26.0, I26.9). Этим документом она удостоена права самостоятельного главенствующего места в диагнозе [62]. Р 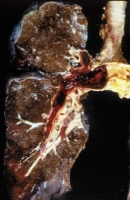 исунок 1. Макропрепарат правого лёгкого, фронтальный срез. Недавняя тромбоэмболия в правую основную лёгочную артерию. Тромбоэмбол распространяется на правую верхнедолевую артерию, междолевую артерию и в сегментарные ветви нижней доли. В нижней латеральной области заметно кровоизлияние [35]. исунок 1. Макропрепарат правого лёгкого, фронтальный срез. Недавняя тромбоэмболия в правую основную лёгочную артерию. Тромбоэмбол распространяется на правую верхнедолевую артерию, междолевую артерию и в сегментарные ветви нижней доли. В нижней латеральной области заметно кровоизлияние [35].ТЭЛА – самая частая нераспознаваемая причина смерти у госпитализированных больных, отвечающая за гибель сотен тысяч пациентов ежегодно. Необходимость в знании этой патологии тем более остра, что почти в 70% случаев правильный диагноз не устанавливается. Без лечения смертность при ТЭЛА составляет около 30%, в первую очередь в связи с рецидивирующими эмболиями. Однако постановка диагноза с проведением эффективной терапии сопровождается снижением смертности до 2-8%. Хотя даже при своевременно установленном диагнозе спасти жизнь пациента удаётся не всегда, смертность в 4-6 раз выше в случаях, когда ТЭЛА нераспознана. Таким образом, быстрая и точная диагностика ТЭЛА поистине спасает жизнь [20].
В ряде исследований, проводившихся в основном на белом населении, заболеваемость венозным тромбоэмболизмом, стандартизированная по возрасту и полу, составила от 71 до 117 случаев на 100000 [37]. В европейских странах, в частности, во Франции, ТЭЛА регистрируется до 100000 случаев, в Англии и Шотландии с ТЭЛА госпитализируется 65000, а в Италии – 60000 пациентов ежегодно [1]. В США только среди белого населения в год выявляют до 250000 больных, переносящих венозный тромбоэмболизм (ВТЭ), а расчетная частота всех эпизодов ВТЭ (первичные, рецидивы, фатальные и нефатальные случаи) в США составляет 900000 в год [53]. По данным, приведенным в руководстве "Флебология" под редакцией академика В.Савельева, в 1999 г. в Минздраве России зарегистрировано 240000 тромбозов глубоких вен (ТГВ) и 100000 ТЭЛА. Учитывая, что 4 из 5 ТГВ протекают бессимптомно, истинное число ТГВ, вероятно, составляет не менее 1 млн случаев в год [45]. Существенное влияние на распространённость ТЭЛА оказывают такие факторы, как этническая принадлежность, возраст, пол, наличие факторов риска [37]. По данным исследования ICOPER общая летальность в течение 3 месяцев среди всех больных ТЭЛА составила 17,4%. Значимость проблемы иллюстрируется результатами крупных секционных исследований, в которых показано, что ТЭЛА как причина смерти или состояние, сопутствующее или участвующее в танатогенезе у стационарных больных, встречалась в 15% случаев (постоянный показатель на протяжении последних 40 лет). Частота прижизненной диагностики ТЭЛА за тот же период существенно не менялась – 30% [20]. В таблице 1 суммированы основные факторы, которые влияют на частоту ВТЭ. Таблица 1. Эпидемиология ВТЭ (частота вновь диагностированных случаев) [37].
|
