ВОСПАЛЕНИЕ 555. Воспаление введение
 Скачать 15.04 Mb. Скачать 15.04 Mb.
|
|
Изменения ферментного состава крови выражаются в увеличении активности трансаминаз (например, аланинтрансаминазы при гепатите; аспартаттрансаминазы при миокардите), гиалуронидазы, тромбокиназы и т. д. Увеличение скорости оседания эритроцитов (СОЭ) из-за снижения отрицательного заряда эритроцитов, повышения вязкости крови, агломерации эритроцитов, изменения белкового спектра крови, подъема температуры. Изменения содержания гормонов в крови заключаются, как правило, в увеличении концентрации катехоламинов, кортикостероидов. Изменения в иммунной системе и аллергизация организма выражаются в нарастании титра антител, появлении сенсибилизированных лимфоцитов в крови, развитии местных и общих аллергических реакций. Кроме того, очаг воспаления может быть источником патологических рефлексов (например, развитие стенокардии при холецистите, аритмий сердца при аппендиците), интоксикации организма и сепсиса. V. Механизмы развития воспаления. Компоненты воспаления (рис. 2). 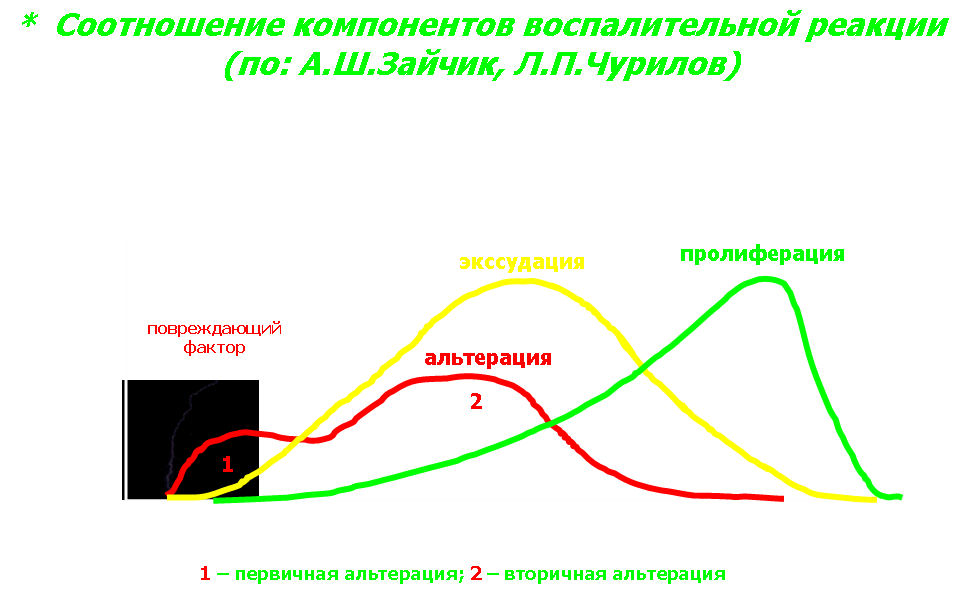 Рис. 2 1. Альтерация как пусковой момент воспаления. (рис. 3) 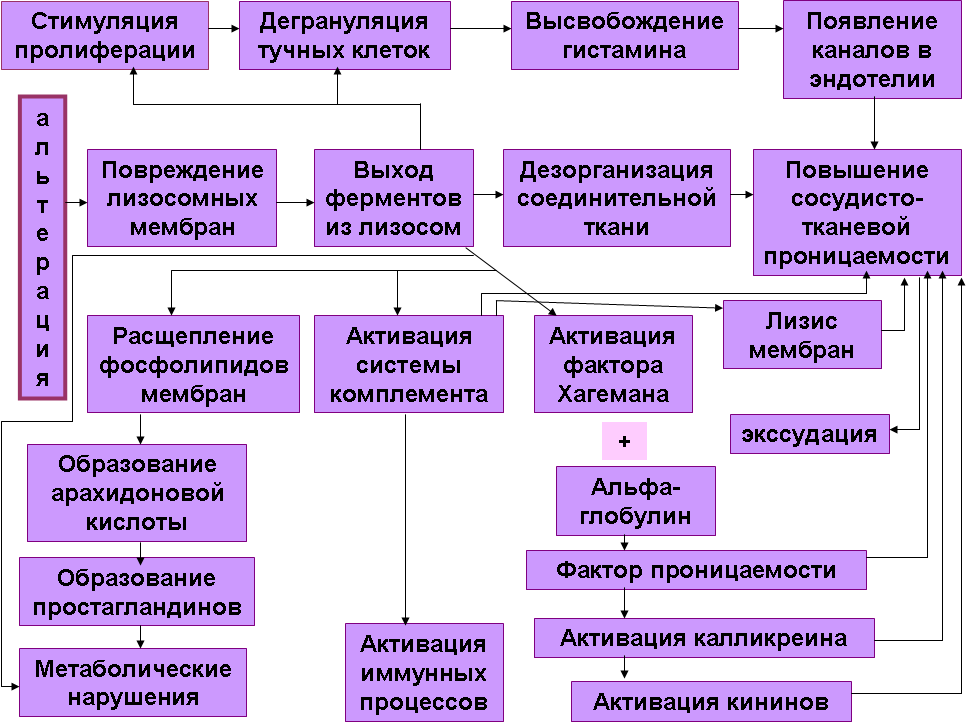 Рис. 3 Рис. 3Альтерация - пусковой фактор воспалительного процесса. В этой фазе воспаления важнейшую функцию выполняют внутриклеточные частицы - лизосомы. Повреждающий фактор всегда вызывает выраженную в той или иной степени гипоксию тканей, поскольку первыми на повреждение реагируют артериальные сосуды, приходящие в состояние кратковременной ишемии, а последняя приводит к повышению проницаемости лизосомных мембран, и ферменты лизосом, которые в норме через эти мембраны не проходят, начинают выходить в клетки и межклеточное пространство. Лизосомные ферменты действуют на все компоненты гистиона, в том числе и на основную субстанцию соединительной ткани, дезорганизуя ее, а это, в свою очередь, приводит к повышению сосудисто-тканевой проницаемости. Лизосомные ферменты воздействуют на тучные клетки, вызывая их дегрануляцию и высвобождение из них гистамина, который играет чрезвычайно важную роль в процессах изменения сосудисто-тканевой проницаемости:
Эти изменения носят временный характер и исчезают при уменьшении концентрации гистамина, но пока он есть в больших количествах, происходит и повышение проницаемости. Некоторые ферменты лизосом активируют хининовую систему. В плазме крови содержится белковое вещество, принимающее участие в системе свертывания крови - фактор Хагемана. При воспалении под влиянием биохимических превращений, осуществляемых лизосомными ферментами, этот фактор активируется и начинает воздействовать на один из компонентов а-глобулиновой фракции крови, в результате чего образуется фактор проницаемости, который, с одной стороны, повышает проницаемость стенки сосуда, а с другой - активирует энзим калликреин. Последний, в свою очередь, усиливает сосудисто-тканевую проницаемость и через сложную цепь реакций приводит к высвобождению кининов, которые также усиливают проницаемость мембран. Под влиянием изменения обменных процессов, инициированных ферментами лизосом, активируется система комплемента, благодаря чему в очаге воспаления стимулируются иммунологические реакции. Поскольку при активации системы комплемента интенсифицируются литические процессы, клеточные мембраны начинают повреждаться. Это, с одной стороны, усиливает альтерацию, а с другой - повышает сосудисто-тканевую проницаемость. В нормальных условиях через стенки капилляров свободно проходят молекулы диаметром менее 3 нм. При воспалении через сосудистую стенку вследствие повышения ее проницаемости начинают проходить Лизосомы - «стартовые площадки воспаления»:
Из всех факторов, играющих роль в повышении сосудисто-тканевой проницаемости, наибольшее значение имеет гистамин, выделяющийся из тучных клеток -самый мощный медиатор экссудации, поддерживающий ее на всем протяжении воспаления. 2. Экссудация. Этот компонент воспаления включает в себя триаду: а) сосудистые реакции и изменения кровообращения в очаге воспаления; б) выход жидкой части крови из сосудов -- собственно экссудацию; в) эмиграцию (от лат. еmigratio — выселение) — выход лейкоцитов в очаг воспаления и развитие фагоцитарной реакции. 2.1 Сосудистые реакции и изменение кровообращения. Изменения крово- и лимфообращения в ткани возникают практически сразу после действия раздражителя, вызывающего воспалительную реакцию. Являясь обязательным компонентом местного воспалительного процесса, эти изменения формируются под влиянием как самого раздражителя, так и вызываемого их повреждения тканевых элементов. При воспалении наиболее выраженные изменения обнаруживают в микроциркуляторном русле, но они могут распространяться на артерии и вены мелкого и среднего калибра. Особенности крово- и лимфообращения в очаге воспаления зависят от многих факторов, в том числе от характера и тяжести повреждения, вида поврежденного органа и ткани, стадии развития воспаления, близости сосудов к центру очага повреждения и др. Немаловажное значение в развитии местных реакций имеет реактивность организма, зависящая от состояния нейроэндокринной, иммунной, выделительной и других систем. В очаге воспаления происходят структурно-функциональные изменения сосудов: изменяются тонус сосудов и перфузия их кровью или лимфой, структурно-функциональная организация стенок и их проницаемость, реологические свойства крови и лимфы вследствие изменения состава плазмы и состояния форменных элементов, поведение лейкоцитов в токе крови и т. д. 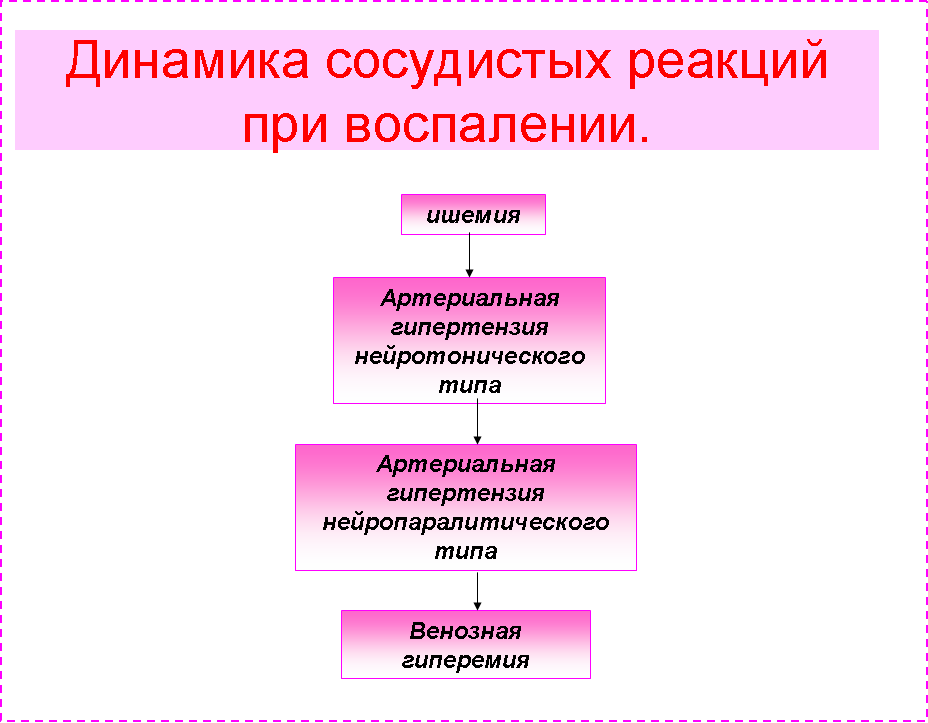 Рис. 4 Рис. 4Экссудация при воспалении находится в тесной связи с тонусом сосудов, который проходит в динамике воспаления несколько фаз. Вначале, в первый момент воздействия повреждающего фактора на ткань, происходит кратковременный спазм сосудов, ведущий к развитию в очаге воспаления состояния ишемии (рис. 4). Этот спазм возникает в связи с тем, что вазоконстрикторы гораздо чувствительнее к раздражению, чем вазодилататоры и возбуждаются первыми. Возникающая ишемия сопровождается ограничением доставки кислорода и субстратов, вследствие чего в клетках этой зоны ослабляется тканевое дыхание, усиливается анаэробный гликолиз и возникает ацидоз, что способствует появлению медиаторов воспаления. Затем под влиянием продолжающегося раздражения возбуждаются вазодилататоры, и ишемия воспаленной ткани сменяется артериальной гиперемией нейротонического типа. Расширяются мелкие артерии и артериолы, а затем капилляры и венулы, начинают функционировать резервные кровеносные и лимфатические капилляры, увеличивается объем крови, притекающей к тканям. Несмотря на расширение венул, приток крови превышает ее отток, поэтому гидродинамическое давление в сосудах и скорость кровотока повышаются. При этом возможна даже усиленная экссудация жидкой части крови во внесосудистую среду. Поскольку действие воспалительного агента на ткань не прекращается, очень чувствительные к раздражению вазоконстрикторы начинают выходить из строя. В них развивается торможение к нейротонической артериальной гиперемии присоединяется артериальная гиперемия нейропаралитического типа. Факторы, играющие роль в развитии активной гиперемии при остром воспалении:
Активная гиперемия имеет важное значение в формировании внешних проявлений воспаления, а именно: покраснения и повышения температуры ткани. Она устраняет последствия артериальной вазоконстрикции и ацидоз; усиливает оксигенацию ткани, повышает биологическое окисление в клетках. Усиление оксигенации очага воспаления становится важным фактором генерации активных форм кислорода, которые рассматривают как своеобразные медиаторы повреждения и защиты организма от агентов, вызывающих воспаление. Описанные изменения сосудистого русла наиболее выражены вокруг зоны альтерации. В самой этой зоне возможна даже остановка кровотка. Активная гиперемия способствует притоку гуморальных факторов защиты организма (комплемент, пропердин, фибронектин и др.), лейкоцитов и антител к очагу воспаления. Вместе с тем она сопровождается усиленным вымыванием продуктов измененного обмена веществ и токсинов микроорганизмов при воспалении, вызванном инфекцией. Вследствие повышения гидродинамического давления уже в начальном периоде процесса могут возникнуть разрывы стенок сосудов и микрокровоизлияния. С развитием воспаления, уже в начале фазы экссудации, тканевое кровообращение значительно изменяется. Альтерация тканей при воспалении приводит к повреждению стенок вен и лимфатических сосудов. На смену активной, преимущественно артериальной, вазодилатации с увеличенной скоростью кровотока постепенно приходит пассивная, преимущественно венозная, вазодилатация с уменьшенной скоростью кровотока. В возникновении пассивной гиперемии в очаге воспаления имеют значение разнообразные внутрисосудистые и внесосудистые факторы.
Микротромбы, образующиеся в это время вследствие изменения свойств стенок сосудов, реологии крови и ее состава, отек и выбухание в просвет сосуда эндотелиальных клеток, сладжи эритроцитов, выстилание стенок микрососудов лейкоцитами и др.
Экссудация жидкой части крови→ воспалительный отек →сдавление стенок сосудов →уменьшение оттока крови и лимфы из ткани→ нарушения обмена веществ в мышечных клетках сосудов →ослабление нервных влияний на сосуды→снижение тонуса сосудов, расслабление мышечных клеток сосудов. На данном этапе воспаления возникают выраженные изменения структурной организации сосудов микроциркулярного русла, что проявляется варикозным расширением капилляров, особенно в венозной части, разрывами стенок микрососудов и появлением микрокровоизлияний. Пассивная гиперемия способствует току жидкости к центру очага воспаления и уменьшает резорбцию из него продуктов распада собственных тканей, а также инфекционных агентов. Она обеспечивает краевое стояние лейкоцитов и способствует их эмиграции в ткань. Пассивная гиперемия играет важную роль в развитии соединительной ткани и тем самым в формировании ограничительного вала, отделяющего очаг воспаления от окружающей нормальной ткани. Указанные сосудистые изменения в очаге воспаления способствуют образованию стаза крови. Стаз, завершающий предшествующие сосудистые изменения, по происхождению является венозным. Однако в дальнейшем при значительном повреждении стенок капилляров и изменении свойств форменных элементов крови он становится истинным, или капиллярным. Последовательность изменений сосудистых реакций в динамике развития острого воспаления может значительно варьировать как по выраженности, так и по продолжительности изменений каждой реакции. Факторы, определяющие эти вариации, также весьма разнообразны: от свойств повреждающего агента до свойств самого организма. Играя важную роль в развитии воспалительного процесса, сосудистые изменения, различаясь по выраженности и продолжительности, могут во многом определять особенности течения воспаления, иногда приобретая большое значение в возникновении нарушений центрального кровообращения и состояния организма в целом. 2.2. Собственно экссудация. Наряду с изменениями диаметра сосудов и перфузии их кровью и лимфой в очаге воспаления происходит значительное повышение проницаемости сосудистых стенок. Оно становится важным фактором развития в очаге воспаления усиленной экссудации жидкой части крови в ткань, эмиграции лейкоцитов и диапедеза эритроцитов, которые составляют основу серии последующих процессов, играющих важную роль в развитии воспаления. Усиленная экссудация может усугублять изменения реологических свойств крови и микроперфузии в результате сгущения крови, изменения состава плазмы при выходе в ткань определенных белков, сдавления микрососудов отечной жидкостью, нарушения ламинарности тока крови и др. Вместе с тем эти процессы обеспечивают нормальное протекание фагоцитоза, его достаточную активность, участвуют в восстановлении поврежденной ткани. Проницаемость стенок микрососудов, является многогранной реакцией, отражающей разнообразные процессы с различным метаболическим, структурным и регуляторным обеспечением - фильтрацию, диффузию (пассивную, облегченную и активную) и микровезикулярный транспорт. Обмен жидкостью между сосудом и тканью определяется гидродинамическим давлением в сосуде и коллоидно-осмотическим давлением крови. В физиологических условиях в артериальном колене капилляра гидродинамическое давление превышает коллоидно-осмотическое давление крови и жидкость переходит в ткань. В венозном колене капилляра гидродинамическое давление становится ниже коллоидно-осмотического давления крови, и жидкость из ткани поступает в сосуд. На участке воспаления гидродинамическое давление в сосудах возрастает, а коллоидно-осмотическое давление крови снижается вследствие увеличения проницаемости сосудистой стенки и выхода белков плазмы в ткань, а также воздействия ряда других факторов. В итоге в артериальном колене капилляра выход жидкости из сосуда в ткань резко возрастает, но и в венозном колене вместо резорбции наблюдается поступление жидкости из сосуда в ткань. Существуют два пути прохождения веществ через стенку сосуда, которые сочетаются, дополняя друг друга. Первый путь — межэндотелиальный: в норме, а особенно при воспалении, компоненты крови, в том числе ее форменные элементы, выходят из сосуда в ткань через межэндотелиальные щели. Этому предшествует сокращение эндотелиальных клеток, вследствие чего межклеточные щели расширяются, обнажая базальную мембрану. Второй путь прохождения— трансэндотелиальный: в норме, а особенно при воспалении, в эндотелиальных клетках образуются направленные внутрь выпячивания плазмолеммы, в которых находится плазма. Таким образом образуются везикулы, которые передвигаются на противоположную сторону клетки. Здесь они раскрываются, освобождая содержимое. Пузырьки с той и другой стороны клетки могут сливаться, образуя каналы, по которым проходят различные вещества (микровезикулярный транспорт). Возможна комбинация двух способов прохождения веществ через стенку сосуда. В зависимости от характера повреждающего агента, свойств макромолекул или частиц, а также особенностей сосуда может преобладать первый либо второй способ транспорта. Наибольшее значение в повышении проницаемости стенок микрососудов в воспалительном очаге имеют медиаторы воспаления. Характер веществ, выходящих из просвета сосуда во внесосудистую среду, зависит от степени повышения проницаемости стенок. Умеренное увеличение проницаемости приводит к выходу мелкодисперсных фракций белков, прежде всего альбуминов. При значительном увеличении проницаемости происходит выход глобулинов, а при еще более выраженном — фибриногена, который во внесосудистом русле образует сгустки фибрина. Тяжелые повреждения стенок микрососудов в виде фибриноидного некроза сопровождаются диапедезом эритроцитов и возникновением кровоизлияний. Часто наблюдается избирательная повышенная проницаемость для определенных веществ или клеток. В связи с этим выделяют различные формы экссудата и виды воспаления. Из механизмов экссудации осмотический, онкотический и гидродинамический факторы воспалительного отека. В ткани очага воспаления повышается осмотическое давление (гиперосмия), при этом осмотическое давление крови обычно не изменяется. Возникающий градиент осмотического давления крови и ткани является важным фактором усиления экссудации и развития отека. Гиперосмия тканей возникает в результате повышения в них концентрации осмоактивных частиц, ацидоза тканей. В ткани очага воспаления повышается также и онкотическое давление (гиперонкия). Это происходит вследствие возрастания концентрации, дисперсности и гидрофильности белковых продуктов. В крови онкотическое давление, как правило, снижается (гипоонкия) в связи с нарушением функции печени и уменьшением образования альбуминов гепатоцитами, увеличением синтеза менее онкоактивных глобулинов. Градиент онкотического давления ткани и плазмы крови — важный фактор усиления экссудации и развития отека. В динамике развития острого воспаления мехамизмы экссудации и формирования воспалительного отека включаются не сразу, а в определенной последовательности:
При различных формах воспаления в зависимости от характера и интенсивности действия повреждающего фактора, а также от локализации воспалительного процесса отмечаются особенности изменения проницаемости стенок сосудов. Выделяют немедленное — мимолетное, немедленное — продолжительное и отсроченное — пролонгированное увеличение проницаемости стенок микрососудов при воспалении. |
