1. Гипоталамус
 Скачать 1.9 Mb. Скачать 1.9 Mb.
|
|
2. Электролитный состав плазмы крови. Осмотическое давление. Состав плазмы крови. Плазма представляет собой жидкую часть крови желтоватого цвета, слегка опалесцирующую, в состав которой входят различные соли (электролиты), белки, липиды, углеводы, продукты обмена, гормоны, ферменты, витамины и растворенные в ней газы. Электролитный состав плазмы важен для поддержания ее осмотического давления, кислотно-щелочного состояния, функций клеточных элементов крови и сосудистой стенки, активности ферментов, процессов свертывания крови и фибринолиза. Поскольку плазма крови постоянно обменивается электролитами с микросредой клеток, содержание в ней электролитов в значительной мере определяет и фундаментальные свойства клеточных элементов органов — возбудимость и сократимость, секреторную активность и проницаемость мембран, биоэнергетические процессы. Содержание натрия и калия в плазме и эритроцитах отличается также, как и в других клетках и внеклеточной среде, и, соответственно, обусловлено различиями проницаемости мембран и работой К- Na- насосов клеток. Часть катионов плазмы связана с анионами органических кислот и белков, что играет роль в поддержании кислотно-щелочного состояния и необходимо для реализации функций белков. Отличается в плазме и эритроцитах содержание и ряда анионов, прежде всего хлора и бикарбоната. Эти различия обусловлены обменом этих анионов между эритроцитами и плазмой в капиллярах легких и тканей при дыхании. Содержание натрия и калия в плазме крови — жесткие гомеостатические константы, зависящие от баланса процессов поступления и выведения ионов, а также их перераспределения между клетками и внеклеточной средой. Регуляция гомеостазиса этих катионов осуществляется изменениями поведения (большее или меньшее потребление соли) и системами гуморальной регуляции, среди которых основное значение имеют ренин-ангиотензин-альдостероновая система и натриуретический гормон предсердий. Жесткой гомеостатической константой является и концентрация кальция в плазме крови. Кальций содержится в двух формах: связанной (с белками, в комплексных соединениях, малорастворимых солях) и свободной, ионизированной (Са++). Основные биологические эффекты кальция обусловлены его ионизированной формой. В цитозоле клеток ионизированного кальция содержится мало, но его количество чрезвычайно тонко регулируется, поскольку этот катион является важнейшим регулятором обменных процессов и функций клеток. Поступление кальция в клетки из внеклеточной среды связано с его уровнем в микросреде и плазме крови, хотя в большей степени зависит от специальных транспортных мембранных механизмов (каналов, насосов, переносчиков). В клеточном цитозоле ионизированный кальций связывается с белками, а также удаляется с помощью специальных Са-насосов во внутриклеточные депо (митохондрии, цитоплазматический ретикулум) и наружу в микросреду клеток. Содержащийся в плазме крови ионизированный кальций помимо того, что является источником для транспорта внутрь клеток, необходим для обеспечения физико-химических свойств плазменных белков, активности ферментов, например, для реализации механизмов свертывания крови. Регуляция уровня ионизированного кальция в плазме крови осуществляется специальной гуморальной системой, включающей ряд кальций-регулирующих гормонов: околощитовидных желез (паратирин), щитовидной железы (кальцитонин и его аналоги), почек (кальцитриол). В плазме крови содержится и большое число различных микроэлементов. Как минимум 15 микроэлементов, содержащихся в плазме крови, например, медь, кобальт, марганец, цинк, хром, стронций и др., играют важную роль в процессах метаболизма клеток и обеспечении их функций, поскольку входят в состав ферментов, катализируют их действие, участвуют в процессах образования клеток крови и гемоглобина (гемопоэзе) и др. Осмотическое давление крови. Осмотическим давлением называется сила, которая заставляет переходить растворитель (для крови это вода) через полупроницаемую мембрану из менее в более концентрированный раствор. Осмотическое давление крови вычисляют криоскопическим методом с помощью определения депрессии (точки замерзания), которая для крови составляет 0,56—0,58°С. Осмотическое давление крови зависит в основном от растворенных в ней низкомолекулярных соединений, главным образом солей. Около 60% этого давления создается NaCl. Осмотическое давление в крови, лимфе, тканевой жидкости, тканях приблизительно одинаково и отличается постоянством. Даже в случаях, когда в кровь поступает значительное количество воды или соли, осмотическое давление не претерпевает существенных изменений. При избыточном поступлении в кровь вода быстро выводится почками и переходит в ткани и клетки, что восстанавливает исходную величину осмотического давления. Если же в крови повышается концентрация солей, то в сосудистое русло переходит вода из тканевой жидкости, а почки начинают усиленно выводить соли. Продукты переваривания белков, жиров и углеводов, всасывающиеся в кровь и лимфу, а также низкомолекулярные продукты клеточного метаболизма могут изменять осмотическое давление в небольших пределах. 3. Изменение с возрастом действия гормонов на ткани. Возникающие при старении организма изменения в гормональной регуляции его функций могут развиваться
Эти изменения уменьшают ответ тканей-мишеней на действие гормонов. По мере старения снижается секреторная функция щитовидной, поджелудочной, половых желез, коры надпочечников, эпифиза. Снижение функции щитовидной железы при старении выражается в уменьшении в крови концентрации тироксина (Т4) и трииодтиронина (Т3), уменьшении фиксации щитовидной железой радиоактивного йода. Одновременно имеет место замедление использования тироксина на периферии, деградация радиоактивного тироксина уменьшается приблизительно на 50% от 20 к 80 годам. Чувствительность гипоталамо-гипофизарного комплекса к ингибируюшему воздействию Т3 снижается, что может играть роль в возрастном повышении базального уровня ТТГ у здоровых пожилых мужчин и женщин. В поджелудочной железе нарушается соотношение α-и β-клеток за счет уменьшения последних. Содержание инсулина в островках Лангерганса мало изменяется с возрастом, но биологическая активность циркулирующего гормона уменьшена у стариков, реакция β-клеток их поджелудочной железы на гипергликемию снижена, по мере старения организма понижается чувствительность тканей к действию инсулина. Отсюда, у стариков возникает гипергликемия после приема пищи, в свою очередь, вызывающая реактивную гиперинсулинемию, которая и обеспечивает использование глюкозы мышечной тканью. Но одновременно гиперинсулинемия увеличивает массу жира, концентрацию в крови ЛПОНП, ЛПНП, триглицеридов и холестерина, что ускоряет развитие атеросклероза, формирует метаболическую иммунодепрессию. Последняя особенно опасна, т.к. иммунодефицит в 1001000 раз повышает риск заболевания человека раком. Продукция тестостерона в яичках у пожилых мужчин снижена. В плазме содержание тестостерона и дегидротестостерона регулярно уменьшается у мужчин с 18 до 80 лет. Так, у стариков концентрация свободного плазматического тестостерона снижается до половины или 2/3 уровня, характерного для молодых мужчин. Параллельно увеличивается содержание в плазме тестикулярных эстрогенов и отношения — свободные эстрогены/свободный тестостерон. При этом, свободная фракция эстрогенов уменьшается медленнее во времени, по сравнению с андрогенами. Эти гормональные сдвиги сопровождаются уменьшением массы яичек, размеров сперматогониев и числа сперматозоидов. Однако, сперматогенез сохраняется до глубокой старости. Либидо, частота половых контактов у стариков снижены. Вместе с тем, у мужчин половая потенция может сохраняться до 80-90 лет. У женщин секреция эстрогенов и их содержание в моче регулярно уменьшается от 30 к 50 годам, хотя выделение с мочой экстрадиола и эстрона продолжает уменьшаться и в дальнейшем. После прекращения репродуктивной способности у женщин секреция гонадотропинов переднего гипофиза (фолликулинстимулирующего, лютеинизирующего) возрастает, т.к. снижается секреция эстрогенов, и механизм отрицательной обратной связи уже не включается в регуляцию. У женщин в период глубокой менопаузы (после 60-65 лет) имеет место инволюция матки, истончение эпителия влагалища, атрофия вульвы, уменьшаются молочные железы. В ходе старения организма снижается продукция полипептидных гормонов эпифиза. В надпочечниках продукция кортизола уменьшается, но в той же пропорции, что и метаболически активная масса тела. Его содержание в плазме не изменено, но процент обновления гормона замедлен. Продукция альдостерона у стариков уменьшена, также как и содержание в плазме этого гормона. 4. Расчет азотистого баланса (в практике нет) Азотистый баланс - это соотношение количества азота, поступившего в организм с пищей и выделенного. Положительный азотистый баланс – это синоним анаболизма, а отрицательный азотистый баланс - синоним катаболизма. Азотистый баланс определя ется соотношением поступления в организм азота с белками пищи и выделения его с мочой, калом, потом, слущивающимся эпители ем и другими путями. У растущего организма этот баланс должен быть положительным. Азотистый баланс может оцениваться по формуле: АБ (г/сут) = (ПБ (г) : 6,25) — OA (г/сут), где ПБ — фактическое потребление белка за сутки; OA — общий азот. Билет № 10. 1. Мембранный потенциал и потенциал действия и его фазы. Различие между фазами возбуждения. Мембранный потенциал (МП) – разность потенциалов между наружной и внутренней стороной мембраны в состоянии физиологического покоя. Причины возникновения МП: 1. неодинаковое распределение ионов по обе стороны мембраны: внутри - больше К+, снаружи – его мало, но больше Nа+ и Cl.такое распределение ионов называется ионной ассиметрией. 2. избирательная проницаемость мембраны для ионов. В состоянии покоя мембрана неодинакова проницаема. За счет этих факторов создаются условия для движения ионов. Это движение осуществляется без затрат энергии путем пассивного транспорта в результате разности концентрации ионов. Ионы К выходят из клетки и увеличивают положительный заряд на наружной поверхности мембраны. Сl- пассивно переходит во внутрь клетки, что приводит к повышению положительного заряда на наружной поверхности мембраны. Nа накапливается на наружной поверхности мембраны и увеличивает «+» заряд. Органические соединения остаются внутри клетки. В результате такого движения наружная поверхность мембраны «+» заряжена, а внутренняя «-». Внутренняя поверхность может быть «-» заряжена, но она всегда заряжена отрицательно по отношению к внешней. Такое состояние называется поляризацией. Движение ионов продолжается до тех пор, пока не уравновесится разность потенциалов, т.е. пока не наступит электрохимическое равновесие. Момент равновесия зависит от двух сил:
Значение электрохимического равновесия:
Возникновение МП при участи двух сил называют концентрационно-электрохимическим. Для поддержания ионной симметрии электрохимического равновесия в клетке имеется Nа-К насос. В клеточной мембране имеется система переносчиков, каждый из которых связывает 3Na, которые находятся снаружи, а с внутренней стороны переносчик связывает 2К и переносит внутрь клетки. При этом расходуется 1 молекула АТФ. Работа Nа-К насоса обеспечивает:
МП в норме: для гладких мышц -30 – (-70) мВ, для нерва -50 – (-70) мВ, для миокарда -60 – (-90) мВ. Потенциал действия (ПД) – сдвиг потенциала покоя, возникающий в ткани при действии порогового и сверхпорогового раздражителя, что сопровождается перезарядкой мембраны. При действии порогового и сверхпорогового раздражителей изменяется проницаемость клеточной мембраны для ионов. Для Nа увеличивается в 450раз и градиент нарастает быстро. Для К увеличивается в 10-15 раз и градиент развивается медленно. В результате движение Nа происходит внутрь клетки, К двигается из клетки, что приводит к перезарядке клеточной мембраны. 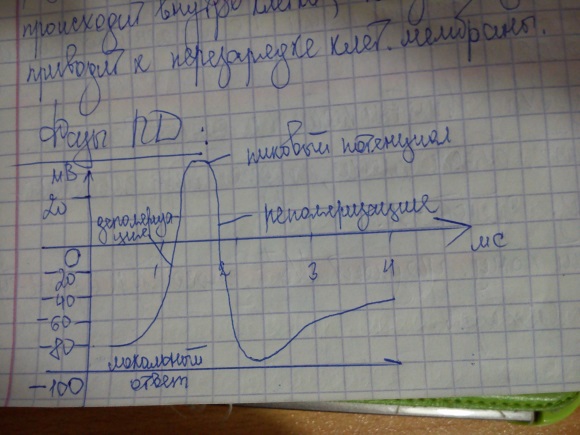 Фазы: 0.Локальный ответ (местная деполяризация), предшествующий развитию ПД. 1.Фаза деполяризации. Во время этой фазы МП быстро уменьшается и достигает нулевого уровня. Уровень деполяризации растет выше 0. Поэтому мембрана приобретает противоположный заряд - внутри она становится положительной, а снаружи отрицательной. Явление смены заряда мембраны называется реверсией мембранного потенциала. Продолжительность этой фазы у нервных и мышечных клеток 1-2 мсек. 2.Фаза реполяризации. Она начинается при достижении определенного уровня МП (примерно +20 мВ). Мембранный потенциал начинает быстро возвращаться к потенциалу покоя. Длительность фазы 3-5 мсек. 3.Фаза следовой деполяризации или следового отрицательного потенциала. Период, когда возвращение МП к потенциалу покоя временно задерживается. Он длится 15-30 мсек. 4.Фаза следовой гиперполяризации или следового положительного потенциала. В эту фазу, МП на некоторое время становится выше исходного уровня ПП. Ее длительность 250-300 мсек. Возникновение ПД обусловлено изменением ионной проницаемости мембраны при возбуждении. В период локального ответа открываются медленные натриевые каналы, а быстрые остаются закрытыми, возникает временная самопроизвольная деполяризация. Когда МП достигает критического уровня, закрытые активационные ворота натриевых каналов открываются и ионы натрия лавинообразно устремляются в клетку, вызывая нарастающую деполяризацию. В эту фазу открываются и быстрые и медленные натриевые каналы. Т.е. натриевая проницаемость мембраны резко возрастает. Причем от чувствительности активационных зависит величина критического уровня деполяризации, чем она выше, тем ниже КУД и наоборот. Когда величина деполяризация приближается к равновесному потенциалу для ионов натрия (+20 мВ), сила концентрационного градиента натрия значительно уменьшается. Одновременно начинается процесс инактивации быстрых натриевых каналов и снижения натриевой проводимости мембраны. Деполяризация прекращается. Резко усиливается выход ионов калия, т.е. калиевый выходящий ток. В некоторых клетках это происходит из-за активации специальных каналов калиевого выходящего тока. Этот ток, направленный из клетки, служит для быстрого смещения МП к уровню потенциала покоя. Т.е. начинается фаза реполяризации. Возрастание МП приводит к закрыванию и активационных ворот натриевых каналов, что еще больше снижает натриевую проницаемость мембраны и ускоряет реполяризацию. Возникновение фазы следовой деполяризации объясняется тем, что небольшая часть медленных натриевых каналов остается открытой. Следовая гиперполяризация связана с повышенной, после ПД, калиевой проводимостью мембраны и тем, что более активно работает натрий-калиевый насос, выносящий вошедшие в клетку во время ПД ионы натрия. Соотношение фаз потенциала действия и возбудимости. Уровень возбудимости клетки зависит от фазы ПД. В фазу локального ответа возбудимость возрастает. Это фазу возбудимости называют латентным дополнением. В фазу реполяризации ПД, когда открываются все натриевые каналы и ионы натрия лавинообразно устремляются в клетку, никакой даже сверхсильный раздражитель не может стимулировать этот процесс. Поэтому фазе деполяризации соответствует фаза полной невозбудимости или абсолютной рефрактерности. В фазе реполяризации все большая часть натриевых каналов закрывается. Однако они могут вновь открываться при действии сверхпорогового раздражителя. Т.е. возбудимость начинает вновь повышаться. Этому соответствует фаза относительной невозбудимости или относительной рефрактерности. Во время следовой деполяризации МП находится у критического уровня, поэтому даже допороговые стимулы могут вызвать возбуждение клетки. Следовательно в этот момент ее возбудимость повышена. Эта фаза называется фазой экзальтации или супернормальной возбудимости. В момент следовой гиперполяризации МП выше исходного уровня, т.е. дальше КУД и ее возбудимость снижена. Она находится в фазе субнормальной возбудимости. Рис. Следует отметить, что явление аккомодации также связано с изменением проводимости ионных каналов. Если деполяризующий ток нарастает медленно, то это приводит к частичной инактивации натриевых, и активации калиевых каналов. Поэтому развития ПД не происходит. 2. Сердце. Клапаны. Кардиоцикл. давление, минутный и систолический объем крови. Се́рдце — фиброзно-мышечный полый орган, обеспечивающий посредством повторных ритмичных сокращений ток крови по кровеносным сосудам. Присутствует у всех живых организмов с развитой кровеносной системой, включая всех представителей позвоночных, в том числе и человека. Сердце позвоночных состоит главным образом из сердечной, эндотелиальной и соединительной ткани. При этом сердечная мышца представляет собой особый вид поперечно-полосатой мышечной ткани, встречающейся исключительно в сердце. Сердце человека — это конусообразный полый мышечный орган, в который поступает кровь из впадающих в него венозных стволов, и перекачивающий её в артерии, которые примыкают к сердцу. Полость сердца разделена на 2 предсердия и 2 желудочка. Существует необходимость поддержания тока крови в одном направлении, в противном случае сердце могло бы наполниться той самой кровью, которая перед этим была отправлена в артерии. Ответственными за ток крови в одном направлении являются клапаны, которые в соответствующий момент открываются и закрываются, пропуская кровь или ставя ей заслон. Клапан между левым предсердием и левым желудочком называется митральный клапан или двухстворчатый клапан, так как состоит из двух лепестков. Клапан между правым предсердием и правым желудочком носит название трёхстворчатый клапан — он состоит из трёх лепестков. В сердце находятся ещё аортальный и лёгочный клапаны. Они контролируют вытекание крови из обоих желудочков. Кровяное давление — давление, которое кровь оказывает на стенки кровеносных сосудов, или, по-другому говоря, превышение давления жидкости в кровеносной системе над атмосферным, один из важных признаков жизни. Наиболее часто под этим понятием подразумевают артериальное давление. Кроме него, выделяют следующие виды кровяного давления: внутрисердечное, капиллярное, венозное. При каждом ударе сердца кровяное давление колеблется между наименьшим (диастолическим) и наибольшим (систолическим). Артериальное давление — один из важнейших параметров, характеризующих работу кровеносной системы. Давление крови определяется объёмом крови, перекачиваемым в единицу времени сердцем и сопротивлением сосудистого русла. Поскольку кровь движется под влиянием градиента давления в сосудах, создаваемого сердцем, то наибольшее давление крови будет на выходе крови из сердца (в левом желудочке), несколько меньшее давление будет в артериях, ещё более низкое в капиллярах, а самое низкое в венах и на входе сердца (в правом предсердии). Давление на выходе из сердца, в аорте и в крупных артериях отличается незначительно (на 5—10 мм рт. ст.), поскольку из-за большого диаметра этих сосудов их гидродинамическое сопротивление невелико. Точно так же незначительно отличается давление в крупных венах и в правом предсердии. Наибольшее падение давления крови происходит в мелких сосудах: артериолах, капиллярах и венулах. Верхнее число — систолическое артериальное давление, показывает давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии, оно зависит от силы сокращения сердца, сопротивления, которое оказывают стенки кровеносных сосудов, и числа сокращений в единицу времени. Нижнее число — диастолическое артериальное давление, показывает давление в артериях в момент расслабления сердечной мышцы. Это минимальное давление в артериях, оно отражает сопротивление периферических сосудов. По мере продвижения крови по сосудистому руслу амплитуда колебаний давления крови спадает, венозное и капиллярное давление мало зависят от Типичное значение артериального кровяного давления здорового человека (систолическое/диастолическое) = 120 и 80 мм рт. ст., давление в крупных венах на несколько мм. рт. ст. ниже нуля (ниже атмосферного). Разница между систолическим артериальным давлением и диастолическим (пульсовое давление) в норме составляет 30—40 мм рт. ст. Минутный объем сердца (или сердечный выброс) — это количество крови, выбрасываемое за 1 мин желудочками. У взрослого человека в покое он равен в среднем 4,5-5 л. Сердечный выброс правого и левого желудочков в среднем одинаковый, т.е. объем крови, проходящий через левое сердце, равен объему, проходящему через правое сердце. Если бы это было не так, то кровь из одного круга кровообращения постепенно уходила и накапливалась бы в другом круге кровообращения. При значительной физической нагрузке минутный объем сердца доходит до 30л. Систолический объем сердца — это количество крови, выбрасываемое желудочками сердца при одном сокращении. Его величину можно получить, разделив минутный объем сердца на число сердечных сокращений в минуту. Систолический объем сердца в покое у взрослого человека равен в среднем 40-70 мл. Частота сердечных сокращений — это количество сокращений сердца в минуту. Его величина равна в среднем 70 ударов в мин. При мышечной работе частота сердечных сокращений увеличивается до 120 и более ударов в мин. К сходному увеличению этого параметра приводит эмоциональный стресс (волнение, страх и т.д.). Факторы, влияющие на систолический объём и минутный объём:
3. Физиология старения крови. Ее разжижение. С возрастом снижается количество ядросодержащих клеток в костном мозге и в нем увеличивается объем, занимаемый жировыми клетками. Так, у людей, в возрасте до 65 лет около половины костного мозга занято жировой тканью, а позднее уже 2/3 его замещаются жиром. Вероятно, эти потери гемопоэтических клеток усиливают остеопороз. При старении более всего выражены количественные изменения в показателях эритрона. Так, если у 20-летних мужчин среднее содержание эритроцитов в крови составляет 5,3 • 1012/л, то у 60-летних меньше — 5,051012/л; содержание гемоглобина у мужчин и женщин моложе 60 лет составляет соответственно 156 и 135 г/л, а у 96 и 106-летних — 124 г/л. Снижение кислородной емкости крови ставят в причинную связь с возрастным снижением основного обмена, с часто обнаруживаемым у пожилых дефицитом железа, фолиевой кислоты и витамина В12. Так, почти у 30% пожилых людей в сыворотке крови снижено содержание витамина В12. Это объясняется уменьшением всасывания его в связи с атрофическим гастритом, выявляемым у 81% лиц старше 60 лет. С возрастом увеличивается средний объем эритроцита. Например, у 20-летних мужчин он равен 89 мкм\ у 60-летних — 93 мкм3. К причинам, вызывающим увеличение среднего объема эритроцита у пожилых лиц, относят усиление перекисного окисления в мембранах клетки, курение и употребление алкоголя, воздействующие на цитоскелет эритроцитов. Обмен железа плазмы за сутки несколько выше у лиц от 61 до 80 лет, чем у 19-50-летних, соответственно 125+47 мкмоль/л крови и 112+27 мкмоль/л. При этом, у пожилых людей, по сравнению с молодыми, увеличено использование железа неэритроидной тканью. У лиц пожилого возраста проявляются выраженные сдвиги в структуре и регуляторных механизмах гемостаза. После 40 лет происходит сдвиг баланса гемостаза в сторону увеличения прокоагулянтной активности крови и увеличение интенсивности внутрисосудистого тромбообразования. Об этом свидетельствует повышение концентрации продуктов распада фибрина, фибриногена, активности фактора XIII, повышение толерантности плазмы к гепарину. В ответ на эту перестройку в системе прокоагулянтного гемостаза активируется антикоагулянтное звено — фибринолиз. Однако, нарастание фибринолитической активности крови отстает от роста ее прокоагулянтной активности. В результате, коагулянтные свойства крови при старении повышаются. Этому способствует также более выраженное у пожилых, по сравнению с молодыми, повышение активности прокоагулянтного звена в ответ на активацию симпатоадреналовой системы при стрессе (действие катехоламинов) на фоне мало меняющейся фибринолитической активности. С другой стороны, с возрастом в эндотелии артерий постепенно снижается выработка активаторов плазминогена, уменьшается продукция простагландинов, что снижает антиагрегационную активность сосудистой стенки и создает предрасположение к внутрисосудистому образованию тромба. Развивающаяся у пожилых гиперхолестеринемия, рост концентрации тромбоглобулина также повышают чувствительность тромбоцитов к агрегантам (веществам, стимулирующим агрегацию тромбоцитов). Сказанное делает понятным резкое увеличение с возрастом риска тромбозов и эмболии. 4. Тест Валунда Шестранда. Проба РWС-170 (от английского Physical Working Capacity - Объем Физической Работоспособности) предложена скандинавским ученым Андерсеном в 50-х годах (по номенклатуре Всемирной организации здравоохранения этот тест обозначается индексом W-170. Величина РWC-170 соответствует той мощности физической нагрузки, которая приводит к повышению частоты сердечных сокращений до 170 уд/мин. Проба РWC-170 предназначена для определения физической работоспособности молодых людей (до 30 лет) Проба основана на следующих положениях, которые определяют выбор пульса, равного именно 170 уд/мин, и способ расчета величин. I. Существует зона оптимального функционирования кардиореспираторной системы при физической нагрузке. У молодых людей она имеет верхнюю границу пульса от 170 до 200 уд/мин. Эта зона характеризует работу сердца в условиях, близких к максимальному потреблению кислорода. Таким образом, с помощью пробы РWС-170 можно установить ту мощность физической нагрузки, которая соответствует началу области оптимального функционирования кардиореспираторной системы. Мощность такой нагрузки является наибольшей, при которой еще возможна работа аппарата кровообращения и дыхания в условиях устойчивого состояния. II. Между частотой сердечных сокращений и мощностью физических нагрузок в относительно большой зоне мощностей мышечной работы наблюдается линейная зависимость. Линейный характер взаимосвязи мощности работы и частоты сердечных сокращений у большинства лиц в возрасте до 30 лет нарушается при пульсе, превышающем 170 уд/мин. На основании этих факторов при определении физической работоспособности выбрана частота сердечных сокращений 170 уд/мин. Тест заключается в том, что, исходя из факта наличия линейной зависимости между частотой сердечных сокращений и мощностью физических нагрузок, выполняя лишь две субмаксимальные нагрузки можно путем линейной интра- или экстраполяции установить величину той мышечной работы, при которой частота сердечных сокращений достигает 170 уд/мин. Аппаратура, необходимая при проведении пробы:
При проведении пробы РWC рекомендуется следующая последовательность действий.
Расчет индивидуальной величины физической работоспособности можно проводить по специальной формуле: PWC170 = N1 + ( N2 - N1 )х [(170-F1)/(F2-F1)] где PWC-170 - физическая работоспособность при частоте сердечных сокращений 170 уд/мин, N1 и N2 - соответственно мощности первой и второй нагрузок, F1 и F2 - частота сердечных сокращений в конце первой и второй нагрузки. Чтобы рассчитать N для первой (N1) и второй (N2) нагрузок воспользуемся следующими формулами. N’ = m х h х K, где N’ - мощность подъема, m - масса обследуемого (кг) h - высота ступенек (в метрах) K - количество восхождений за одну нагрузку (например, темп 120 шагов за 1 минуту соответствует 20 восхождениям (каждое из 6 шагов), что составляет за 5 минут - 100 восхождений. Однако энергия расходуется не только на восхождение на ступеньки, но и на спуск, причем мощность спуска соответствует примерно 1/3 от мощности подъема. Таким образом, общая мощность нагрузки - N” = N’ + ( N’ / 3 ) Чтобы получить мощность в 1 минуту (N) надо суммарную мощность (N”) поделить на время теста (t) : N = N” / t Например: Обследуемый массой 70 кг совершал восхождения с частотой 90 шагов в минуту в течение 5 минут на ступеньку высотой 0,46 метра. 90 шагов в минуту соответствуют 15 восхождениям в минуту или 75 восхождениям за 5 минут нагрузки. N’ = 70 х 0,46 х 75 = 2415 кГм Общая мощность равняется: N“ = N’ + ( N’ / 3 ) = 2415 + (2415 / 3) = 3220 кГм Мощность за 1 минуту: N = N” / t = 3220 / 5 = 644 кГм/мин Определение физической работоспособности по тесту PWC-170 будет давать надежные результаты лишь при выполнении следующих условий:
|
