физио билеты. 1 Мембранный потенциал и механизмы его происхождения
 Скачать 5.02 Mb. Скачать 5.02 Mb.
|
|
64. Запись венного пульса. Анализ флебограммы В мелких и средних венах отсутствуют пульсовые колебания кровяного давления. В крупных же венах вблизи сердца отмечаются пульсовые колебания - венный пульс, который обусловлен затруднением оттока крови к сердцу во время систолы предсердий и желудочков. При сокращении этих отделов сердца давление внутри вен повышается и происходят колебания их стенок. Удобнее всего записывать пульс яремной вены (v. jugularis). На кривой пульса яремной вены - югулярной флебограмме - здорового взрослого человека каждый сердечный цикл представлен тремя положительными (а, с, v) и двумя отрицательными (х, у) волнами (рис.), отражающими в основном работу правого предсердия. Зубец "а" (от лат. atrium - предсердие) совпадает с систолой правого предсердия. Он вызывается тем, что в момент систолы предсердия устья впадающих в него полых вен зажимаются кольцом мышечных волокон, вследствие чего отток крови из вен в предсердия временно приостанавливается. Поэтому при каждой систоле предсердий происходит кратковременный застой крови в крупных венах, что вызывает растяжение их стенок. Зубец "c" (от лат. саrotis - сонный [артерия]) обусловлен толчком пульсирующей сонной артерии, лежащей вблизи яремной вены. Возникает в начале систолы правого желудочка при закрытии трехстворчатого клапана и совпадает с началом подъема каротидной сфигмограммы (систолической волны каротидного пульса). Во время диастолы предсердий доступ в них крови снова становится свободным и в это время кривая венного пульса круто падает, возникает отрицательная волна "х" (волна систолического коллапса), которая отражает ускоренный отток крови из центральных вен в расслабляющееся предсердие во время систолы желудочков. Самая глубокая точка этой волны совпадает по времени с закрытием полулунных клапанов. Иногда на нижней части волны "х" определяется зазубрина "z", соответствующая моменту закрытия клапанов легочной артерии и совпадающая по времени со II тоном ФКГ. Зубец "v" (от лат. ventriculus - желудочек) обусловлен повышением давления в венах и затруднением оттока крови из них в предсердия в момент максимального наполнения предсердий. Вершина зубца "v" совпадает с открытием трехстворчатого клапана. Последующее быстрое поступление крови из правого предсердия в желудочек в период диастолы сердца проявляется в виде отрицательной волны флебограммы, которая называется волной диастолического коллапса и обозначается символом "у" - быстрое опорожнение предсердий. Наиболее глубокая отрицательная точка волны "у" совпадает с III тоном ФКГ. Наиболее ярким элементом на югулярной флебограмме является волна систолического коллапса "х", что дало основание веннозный пульс называть отрицательным. 65. Рефлекторные движения эмбриона и плода. Стадии локальных, генерализованных и специализированных ответов на раздражение. Исследования формирования различных рефлекторных актов млекопитающих в пренатальный период онтогенеза (в эмбриогенезе) показали, что развитие рефлекторной деятельности у плодов происходит по принципу этапности, или стадийности. Выделяют 4 характерных этапа в развитии нервной деятельности мозга: 1) стадия первичных локальных рефлексов; 2) стадия первичной генерализации рефлексов в форме быстрых рефлекторных реакций головы, туловища и всех конечностей; 3) стадия вторичной генерализации рефлексов в виде медленных тонических движений всей мускулатуры тела; 4) стадия специализации рефлексов, выражающаяся в координированных движениях отдельных частей тела. У плодов всех млекопитающих период возникновения первичных локальных реакций является «критическим» в функциональном развитии нервной системы. Рефлекторные движения эмбриона и плода. У плода первые рефлекторные реакции появляются в возрасте 7,5 недель. При прикосновении к его губам голова отклоняется назад. Это защитный рефлекс. У 10-нелдельного плода при раздражении губ открывается рот, т.е. наблюдается пищевой рефлекс, а при раздражении ладони происходит сгибание пальцев рук - хватательный рефлекс. К 11-12 неделе появляются движения пальцев ног, т.е. первыми начинают функционировать центры верхней части тела, а затем нижней. До 3-4 месячного возраста ответные реакции на раздражение у плода носят локальный характер - короткие, отрывистые, так как возбуждение охватывает небольшие ограниченные участки ЦНС. Это объясняется малым количеством отростков и синапсов в ЦНС, и называется этот период стадией локальных ответов. С 3-4 месяцев появляется стадия обобщенных рефлексов, стадия генерализации рефлекторной деятельности, которая проявляется в том, что на любое раздражение происходит беспорядочная двигательная активность с участием многих мышц. Так, при раздражении лица наблюдается движение и головы, и туловища, и рук. Это объясняется слабостью процесса торможения и за счет этого- широкая иррадиация возбуждения в ЦНС. К 21-24 неделе, т.е. в 5-6 месячном возрасте у плода начинается стадия специализации рефлекторных реакций. Появляется сосательный, хватательный рефлексы. Рефлекторная деятельность плодов в основном обеспечивается спинным мозгом и стволом голоного мозга. С возрастом усложняется строение ЦНС, увеличиваются размеры нейронов, количество отростков и синапсов. До первой половины беременности сокращение мышц носит тонический характер для мышц сгибателей, благодаря чему конечности, туловище, шея плода согнуты и он занимает в матке минимальный объем. Начиная с 4,5-5 месяцев беременности появляются генерализованные фазные сокращения мышц с частотой 4-8 раз в час, которые мать ощущает как шевеления плода. Характеристика основных безусловных рефлексов новорожденных. У новорожденного имеется большое число безусловных рефлексов: хорошо развиты сосательный и глотательный рефлексы, рефлексы мочеиспускания и дефекации, дыхательные рефлексы Геринга и Брейера. В этом возрасте проявляется ориентировочный рефлекс: в затемненной комнате ребенок постоянно поворачивает глаза в сторону яркого света. Хорошо выражены у новорожденных позно-тонические рефлексы, обусловленные продолговатым мозгом и состоящие в том, что при повороте головы в сторону рука этой же стороны разгибается, а противоположной - сгибается и поднимается кверху. 66. Резус-фактор, значение его определения для клиники. В 1940 году К. Ландштейнер и И. Винер обнаружили в эритроцитах еще один агглютиноген. Впервые он был найден в крови макак-резусов. Поэтому был назван ими резус-фактором. В отличие от антигенной системы АВО, где к агглютиногенам А и В имеются соответствующие агглютинины, агглютининов к резус-антигену в крови нет. Они вырабатываются в том случае, если резус-положительную кровь (содержащую резус-фактор) перелить реципиенту с резус-отрицательной кровью. При первом переливании резус несовместимой крови никакой трансфузионной реакции не будет. Однако в результате сенсибилизации организма реципиента, через 3-4 недели в его крови появятся резус-агглютинины. Они очень длительное время сохраняются. Поэтому при повторном переливании резус-положительной крови этому реципиенту произойдет агглютинация и гемолиз эритроцитов донорской крови. Другое отличие этих двух антигенных систем состоит в том, что резус-агглютинины имеют значительно меньшие размеры. Поэтому они могут проникать через плацентарный барьер. В последние недели беременности, во время родов и даже при абортах, эритроциты плода могут попадать в кровяное русло матери. Если плод имеет резус-положительную кровь, а мать резус-отрицательную, то попавшие в ее организм с эритроцитами плода резус-антигены, вызовут образование резус-агглютининов. Титр резус-агглютининов нарастает медленно, поэтому при первой беременности особых осложнений не возникает. Если при повторной беременности плод опять наследует резус-положительную кровь, то поступающие через плаценту резус-агглютинины матери вызовут агглютинацию и гемолиз эритроцитов плода. В легких случаях возникает анемия, гемолитическая желтуха новорожденных. В тяжелых эритробластоз плода и мертворожденность. Это явление называется резус-конфликтом. С целью его профилактики сразу после первых подобных родов вводят антирезус-глобулин. Он разрушает резус-положительные эритроциты, попавшие в кровь матери. Существует 6 разновидностeй резус-агглютиногенов: C, D, E, c, d, e. Наиболее выраженные антигенные свойства у резус-агглютиногена D. Именно им определяется резус-принадлежность крови. Другие антигены этой системы практического значения не имеют. В настоящее время известно около 400 антигенных систем крови. Кроме систем АВО и Rh, известны систем MNSs, Р, Келла, Кидда и другие. Учитывая все антигены число их комбинаций составляет около 300 млн. Но так как их антигенные свойства выражены слабо, для переливания крови их роль незначительна. 67. Показатели артериального давления у детей. Детский организм характеризируется цифрами артериального давления (АД) ниже, нежели у взрослых. Чем младше ребенок, тем стенки его артериальных сосудов эластичнее, а давление в них меньше. В таблице ниже приведены примерные значения нормального артериального давления для детей различного возраста. Возраст Систолическое АД Диастолическое АД ребёнка (мм рт. ст.) (мм рт. ст.) До 2 недель 60-95 40-50 2-4 недели 80-115 40-75 2-12 месяцев 90-115 50-75 2-3 года 100-115 60-75 3-5 лет 100-115 60-75 6-9 лет 100-125 60-80 10-12 лет 110-125 70-85 13-15 лет 110-135 70-85 Повышенное давление у ребенка всегда должно настораживать, ведь дети не болеют первичной артериальной гипертонией. Потому причина повышенного давления кроется в других заболеваниях. Чаще всего это: - врожденные или приобретенные заболевания почек и других органов выделительной системы; - заболевания эндокринных органов; - врожденные пороки развития сердечно-сосудистой системы. В подростковом возрасте причиной повышения давления может выступать дисфункция вегетативной нервной системы. Для данного нарушения характерно чередования периодов повышенного и пониженного давления. 68. Строение, классификация и функциональные свойства синапсов. Синапс – это контакт, место переключения, в котором происходит передача информации от нейрона к клетке, мышце или другому нейрону с помощью химических передатчиков. (хим. синапс). Синапсы состоят из 2-х частей: бляшкообразного утолщения, принадлежащего окончанию аксона, покрытого пресинаптической мембраной (1) и рецепторной области на поверхности другого нейрона, мышцы или клетки, покрытого постсинаптической мембраной (2), мембраны разделены синаптической щелью около 200 нм. 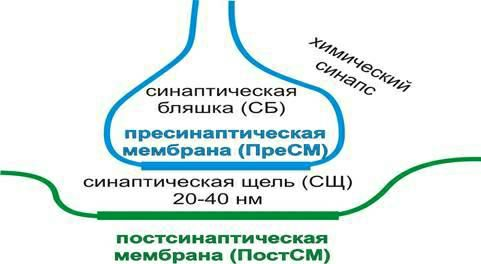 Концевая бляшка содержит синаптические пузырьки, в каждом из которых находятся несколько молекул химического медиатора. Синаптические пузырьки группируются вблизи пресинаптической мембраны, заполненные пузырьки движутся к синаптической щели, под действием приходящих нервных импульсов сливаются с пресинаптической мембраной. Медиатор, в частности ацетилхолин (АХ),выливается в синаптическую щель и связывается с АХ – рецептором – внутренним мембранным белком, встроенным в постсинаптическую мембрану. Рецептор является одновременно канальным белком, химически управляемым АХ. Открывая каналы для натрия происходит деполяризация постсинаптической мембраны, т.е. пресинаптический потенциал (ПСП), слившийся с мембраной пузырек в дальнейшем отделяется и быстро наполняется АХ, чтобы затем вновь вылиться. Остатки неиспользованного медиатора (АХ) разрушаются в синаптической щели ферментом АХ – эстеразой. Пресинаптическое окончание поглощает медиатор обратно. Рецептор постсинаптической мембраны блокируется. (Время открытия каналов в нервно-мышечном синапсе около 0,001 сек. Типичный нейрон может иметь от 1000 – до 10000 синапсов и получать информацию от 1000 других нейронов. Классификация синапсов: По локализации: аксосоматические, аксодендритические, аксоаксональные, дендродендритические. По строению: химические, электрические, смешанные. В электрическом синапсе синаптическая щель почти отсутствует, импульс может передаваться в двух направлениях, отсутствует синаптическая задержка. По вызываемому эффекту (действию): возбуждающие и тормозные. Свойства синапсов: Возбуждение в синапсах передается только в одном направлении, от пресинаптической к постсинаптической мембране. Передача возбуждения осуществляется с помощью медиатора. Количество медиатора пропорциональна частоте приходящей нервной импульсации. Синаптическая передача подчиняется закону «ВСЁ ИЛИ НИЧЕГО». Во всех синапсах, образованных нервными окончаниями одного нейрона выделяется лишь 1 вид медиатора – либо возбуждающего, либо тормозного действия. Скорость проведения возбуждения значительно ниже чем в нервном волокне (синаптическая задержка). В синапсе происходит трансформация ритма, так как частота приходящих по пресинаптическим волокнам импульсов отличаются от частоты потенциала действия (ПД) к постсинаптическим волокнам. Синапсы обладают низкой лабильностью и высокой чувствительностью ко многим химическим веществам, гипоксии и т.д. 69. Систолический и минутный объёмы крови. Методы их определения. Количество крови, выбрасываемое желудочком сердца в артерии в минуту является важным показателем функционального состояния сердечно-сосудистой системы (ССС) и называется минутным объемом крови (МОК). Он одинаков для обоих желудочков и в покое равен 4,5—5 л. Если разделить МОК на ЧСС в минуту получим систолический объем (СО) кровотока. При сокращении сердца равном 75 ударов в мин он составляет 65—70 мл, при работе увеличивается до 125 мл. У спортсменов в покое он составляет 100 мл, при работе возрастает до 180 мл. Определение МОК и СО широко применяется в клинике, что можно произвести путем расчета по косвенным показателям (по формуле Старра см. Практикум по нормальной физиологии). Объем крови полости желудочка, который она занимает перед его систолой составляет конечно-диастолический объем (120—130 мл). Объем крови, остающийся в камерах после систолы при покое составляет резервный и остаточный объемы. Резервный объем реализуется при увеличении СО при нагрузках. В норме он составляет 15—20% от конечно—диастолического. Объем крови в полостях сердца, остающийся при полной реализации резервного объема, при максимальной систоле составляет остаточный объем. В норме он составляет 40—50% от конечно-диастолического. СО и МОК величины непостоянные. При мышечной деятельности МОК возрастает до 30—38 л за счет учащения сокращений сердца и увеличения СОК. Величина МОК, деленная на площадь поверхности тела в м2 определяется как сердечный индекс (л/мин/м2). Он является показателем насосной функции сердца. В норме сердечный индекс составляет 3—4 л/мин/м2. Если известен МОК и АД в аорте (или легочной артерии) можно определить внешнюю работу сердца Р = МО х АД Р — работа сердца в мин в килограмометрах (кг/м). МО — минутный объем (л). АД — давление в метрах водного столба. При физическом покое внешняя работа сердца составляет 70—110 Дж, при работе увеличивается до 800 Дж, для каждого желудочка в отдельности. Весь комплекс проявлений деятельности сердца регистрируется с помощью различных физиологических методик — кардиографий:ЭКГ, электрокимография, баллистокардиография, динамокардиография, верхушечная кардиография, ультразвуковая кардиография и др. Диагностическим методом для клиники является электрическая регистрация движения контура сердечной тени на экране рентгеновского аппарата. К экрану у краев контура сердца прикладывают фотоэлемент, соединенный с осциллографом. При движениях сердца изменяется освещенность фотоэлемента. Это регистрируется осциллографом в виде кривой сокращения и расслабления сердца. Такая методика называется электрокимографией. Верхушечная кардиограмма регистрируется любой системой, улавливающей малые локальные перемещения. Датчик укрепляется в 5 межреберье над местом сердечного толчка. Характеризует все фазы сердечного цикла. Но зарегистрировать все фазы удается не всегда: сердечный толчок по разному проецируется, часть силы прикладывается к ребрам. Запись у разных лиц и у одного лица может отличаться, влияет степень развития жирового слоя и др. Используются в клинике также методы исследования, основанные на использовании ультразвука — ультразвуковая кардиография. Ультразвуковые колебания при частоте 500 кГц и выше глубоко проникают через ткани будучи образованными излучателями ультразвука, приложенными к поверхности грудной клетки. Ультразвук отражается от тканей различной плотности — от наружной и внутренней поверхности сердца, от сосудов, от клапанов. Определяется время достижения отраженного ультразвука до улавливающего прибора. Если отражающая поверхность перемещается, то время возвращения ультразвуковых колебаний изменяется. Этот метод можно использовать для регистрации изменений конфигурации структур сердца при его деятельности в виде кривых, записанных с экрана электроннолучевой трубки. Эти методики называются неинвазивными. К инвазивным методикам относятся: Катетеризация полостей сердца. В центральный конец вскрытой плечевой вены вводят эластичный зонд—катетер и проталкивают к сердцу (в его правую половину). В аорту или левый желудочек вводят зонд через плечевую артерию. Ультразвуковое сканирование — источник ультразвука вводится в сердце с помощью катетера. Ангиография представляет собой исследование движений сердца в поле рентгеновских лучей и др. Таким образом, работа сердца определяется 2-мя факторами: 1. Количеством притекающей к нему крови. 2. Сопротивлением сосудов при изгнании крови в артерии (аорту и легочную артерию). Когда сердце не может при данном сопротивлении сосудов перекачать всю кровь в артерии, возникает сердечная недостаточность. Различают 3 варианта сердечной недостаточности: Недостаточность от перегрузки, когда к сердцу с нормальной сократительной способностью предъявляются чрезмерные требования при пороках, гипертензии. Недостаточность сердца при повреждении миокарда: инфекции, интоксикации, авитаминозы, нарушение коронарного кровообращения. При этом снижается сократительная функция сердца. Смешанная форма недостаточности — при ревматизме, дистрофических изменениях в миокарде и др. |
