физио билеты. 1 Мембранный потенциал и механизмы его происхождения
 Скачать 5.02 Mb. Скачать 5.02 Mb.
|
|
70. Возрастная периодизация развития организма ребенка. Отрезок времени, в течение которого процессы роста, развития и функционирования организма идентичны, получил название возрастного периода. Одновременно это отрезок времени, необходимый для завершения определённого этапа развития организма и его готовности к определённой деятельности. Такая закономерность роста и развития легла в основу возрастной периодизации – объединения формирующихся детей, подростков и взрослых по возрасту. Возрастная периодизация, объединяя специфические анатомические и 13 функциональные особенности организма, имеет важное значение в медицинской, педагогической, социальной, спортивной, экономической и других отраслях деятельности человека. Современная физиология рассматривает период созревания организма с момента оплодотворения яйцеклетки и подразделяет весь процесс развития на два этапа: 1) внутриутробный (пренатальный) этап: Фаза эмбрионального развития 0 -2 месяца Фаза фетального (плодного) развития 3 – 9 месяцев 2) внеутробный (постнатальный) этап: период новорожденности 0-28 дней грудной период 28 дней -1 год ранний детский период 1-3 года дошкольный период 3-6 лет школьный период: младший 6-9 лет средний 10-14 лет старший 15 – 17 лет юношеский период: для юношей 17-21 год для девушек 16-20 лет зрелый возраст: 1й период для мужчин 22-35 лет 1й период для женщин 21 -35 лет 2й период для мужчин 36 – 60 лет 2й период для женщин 36 -55 лет пожилой возраст: мужчины 61 – 74 года женщины 56 – 74 года старческий возраст 75 – 90 лет долгожители 90 лет и более. Критерии периодизации – это признаки расцениваемые, как показатель биологического возраста: размеры тела и органов, массу, окостенение скелета, прорезывание зубов, развитие желез внутренней секреции, степень полового созревания, мышечную силу. В этой схеме учтены особенности мальчиков и девочек. Каждый возрастной период имеет особенности. Переход от одного периода к другому считается критическим периодом. Продолжительность отдельных возрастных периодов изменяется. 71. Цикл работы сердца и его фазы. Изменения двления крови в полостях сердца в различные фазы кардиоцикла. Сократительная деятельность сердца связана с работой клапанов и давлением в его полостях. Эти изменения носят фазный характер и составляют основу сердечного цикла, длительность которого равна 0,8 с, но может меняться в зависимости от частоты сердечных сокращений. Чем больше частота сердечных сокращений, тем короче сердечный цикл и наоборот. Сердечный цикл состоит из 3 основных фаз: систолы предсердий, систолы желудочков и общей паузы или диастолы. Систола предсердий длится 0,1 с, при этом атриовентрикулярные клапаны открыты, а полулунные закрыты, давление в предсердиях равно 5–8 мм рт.ст. Систола предсердий заканчивается закрытием атриовентрикулярных клапанов и начинается систола желудочков, ее длительность – 0,33 с. Систола желудочков, в свою очередь, делится на период напряжения и период изгнания крови. Период напряжения – 0,08 с. Он также состоит из 2 фаз: асинхронного сокращения – промежутка времени от начала возбуждения и сокращения кардиомиоцитов до закрытия атриовентрикулярных клапанов, после чего давление в полостях желудочков быстро растет до 60 – 80 мм рт.ст. и начинается фаза изометрического сокращения. С моментом закрытия атриовентрикулярных клапанов совпадает возникновение I систолического тона сердца. При закрытых полулунных и атриовентрикулярных клапанах длина волокон не изменяется, а увеличивается только напряжение в полостях желудочков, в результате давление в них резко возрастает, становясь выше, чем в аорте и легочной артерии, полулунные клапаны открываются, а атриовентрикулярные остаются закрытыми, и кровь устремляется в эти сосуды. Начинается период изгнания крови, его длительность – 0,25 с. Он состоит из фазы быстрого изгнания и фазы медленного изгнания крови. Давление в желудочках составляет: в левом – 120–130 мм рт.ст., в правом – до 25 – 30 мм рт.ст. Диастола желудочков, длящаяся 0,47 с, начинается с протодиастолического периода (0,04 с) – это промежуток времени от начала падения давления внутри желудочков до момента закрытия полулунных клапанов, после которого давление в желудочках продолжает падать, а атриовентрикулярные клапаны еще не открыты – это период изометрического расслабления желудочков. Моменту закрытия полулунных клапанов соответствует возникновение II диастолического тона сердца. Как только давление в желудочках снизится до 0, открываются атриовентрикулярные клапаны и кровь из предсердий поступает в желудочки. Это период наполнения желудочков кровью, который длится 0,25 с и делится на фазы быстрого (0,08 с) и медленного (0,17 с) наполнения. Периоду наполнения, сопровождающемуся колебаниями стенок желудочков, соответствует возникновение III тона сердца. В конце фазы медленного наполнения наступает систола предсердий, в результате за 0,1 с «выжимается» около 40 мл крови из предсердий в желудочки (пресистолический период), что ведет к появлению IV тона сердца, после чего начинается новый цикл сокращения желудочков. 72. Подсчёт количества лейкоцитов в камере Горяева. Для подсчета лейкоцитов в камере Горяева кровь разводят в 20 раз 3% раствором уксусной кислоты. Для этого в пробирку с помощью автоматических пипеток последовательно вносят 0,4 мл (400 мкл) 3% раствора уксусной кислоты и 20 мкл крови. Через несколько минут полученной взвесью лейкоцитов (эритроциты гемолизируются уксусной кислотой) заполняем камеру Горяева и проводим подсчет количества лейкоцитов в 100 больших (незаштрихованных) квадратах сетки Горяева. Расчет количества лейкоцитов на 1 л крови (СИ) проводим по формуле: Х = 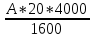 * 1000000, где * 1000000, гдеХ – количество лейкоцитов в 1 л крови, А – сумма лейкоцитов в 100 больших квадратах камеры, 20 – степень разведения крови в меланжере, (4000 и 1600) – параметры камеры Горяева. После сокращения величин подсчет количества лейкоцитов можно осуществлять по формуле: X= A х 50/μl = A х 50 х 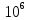 /л /л73. Современное представление о субстрате, природе и градиенте автоматии. Автоматия сердца — это способность сердца сокращаться под действием импульсов, возникающих в нем самом. Субстратом являются: Атипические мышечные волокна, формирующие проводящую систему. Клетки рабочего миокарда автоматией не обладают. В различных участках миокарда предсердий и желудочков обнаружены своеобразные скопления мышечных клеток, которые назвали атипическими. Скопления образованы Р-клетками (клетками Пуркинье). Кроме того, в них имеются также переходные клетки. Они занимают промежуточное положение между сократительными и пейсмекерными кардиомиоцитами и служат для передачи возбуждения. Такие 2 типа клеток образуют проводящую систему сердца. В ней выделяют следующие узлы и пути: 1.Синоатриальный узел (Кис-Фляка). Он расположен в устье полых вен, т.е. венозных синусах. 2.Межузловые и межпредсердные проводящие пути Бахмана, Венкенбаха и Торелля. Проходят по миокарду предсердий и межпредсердной перегородке. 3.Атриовентрикулярный узел (Ашоффа-Тавара). Находится в нижней части межпредсердной перегородки под эндокардом правого предсердия. 4.Атриовентрикулярный пучок (Гиса). Идет от атриовентрикулярного узла по верхней части межжелуд. перегородке. Затем делится на две ножки - правую и левую. Они образуют ветви в миокарде желудочков. 5.Волокна Пуркинье. Это концевые разветвления ветвей ножек пучка Гиса. Градиент автоматии – это уменьшение способности к автоматии по мере удаления от синоатриального узла, то есть от места непосредственной генерализации импульсов. Частота автоматически возникающих возбуждений рассматривается как показатель степени автоматии водителя ритма. Упомянутые выше различия в частоте возбуждений сердца, генерируемых разными водителями ритма, указывают на то, что самой высокой автоматией обладает синоатриальный узел, меньшей — атриовентрикулярный узел и еще меньшей — волокна Пуркине, находящиеся в желудочках сердца. Таким образом, чем дальше расположен очаг автоматии от венозного конца сердца и чем ближе он находится к артериальному концу, тем меньше его способность к автоматии. Эта зависимость получила название убывающего градиента автоматии (Гаскелл). Закон градиента автоматии В. Гаскелла: степень автоматии тем выше, чем ближе расположен участок проводящей системы к С-А-узлу. Частота спонтанной генерации ПД: 1. С-А-узел – 60-80 имп/мин 2. А-В-узел – 40-50 имп/мин 3. Пучок Гиса – 30-40 имп/мин 4. Волокна Пуркинье – 20 имп/мин Природа автоматии до сих пор до конца не выяснена. У высших позвоночных и птиц возникновение импульсов связано с функцией атипических мышечных клеток — пейсмекеров, заложенных в узлах сердца. Нервные структуры способны оказывать влияние на силу и частоту их разрядов, однако сам процесс генерации импульсов является специфической особенностью этих клеток. Атипическая ткань в сердце птиц и млекопитающих локализуется в областях, гомологичных венозному синусу и атриовентрикулярной области холоднокровных. Первый узел проводящей системы расположен в месте впадения полых вен в правое предсердие — синусно—предсердный (синусный, синоатриальный, синусно—аурикулярный, Киса—Флека) узел. Он является главным центром автоматии сердца — пейсмекером первого порядка. 74. Подсчёт количества эритроцитов в камере Горяева. Подсчет ведут в затемненном поле зрения. Подсчитывают все эритроциты внутри квадрата и на верхней и левой его сторонах. В квадрате считаются клетки, лежащие внутри его, а также касающиеся левой и верхней границ. Клетки, касающиеся правой и нижней границ при подсчете, не учитываются. Затем определяют количество эритроцитов в 1 мкл по формуле: Х = 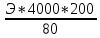 где X – искомое число эритроцитов; Э – число эритроцитов в 5 больших квадратах; 200 – разведение крови; 4000 – учитывая, что объем камеры над одним маленьким квадратом равен 1/4000 мм3, для определения числа эритроцитов в 1 мкл умножают найденное число на 4000; 80 – число маленьких квадратов в 5 больших. В норме количество эритроцитов у женщин – 3,5-4,5 ×1012/л; у мужчин- 4-5,5×1012/л. Увеличение данных показателей называется эритроцитозом, снижение – эритропенией. 75. Перечислить и охарактеризовать основные безусловные рефлексы новорожденных. Всю совокупность рефлексов новорожденного целесообразно разделить на пять групп. 1. Пищевые: сосательный и глотательный рефлексы появляются при механическом, тепловом и вкусовом раздражении рецепторов ротовой и околоротовой областей. Так, если вложить ребенку в рот соску, он начинает совершать активные сосательные движения. Сосательный рефлекс исчезает к концу первого года жизни. 2. Защитные: мигательный рефлекс — мигание при освещении глаз светом или при раздражении поверхности носа, век, ресниц, роговой оболочки глаз; зрачковый рефлекс — уменьшение диаметра зрачка при освещении: рефлекс отдергивания конечности в ответ на болевое раздражение. 3. Двигательные: • Хватательный рефлекс (рефлекс Робинсона) — схватывание и прочное удерживание предмета (пальца, карандаша, игрушки) при прикосновении им к ладони — исчезает на 2—4-м месяцах. • Рефлекс обхватывания (рефлекс Моро) — отведение рук в стороны и разгибание пальцев с последующим возвращением рук в исходное положение. Для вызова рефлекса ребенка, находящегося на руках у врача, резко опускают на 20 см и затем поднимают до исходного уровня. Рефлекс можно вызвать при ударе по поверхности, на которой лежит ребенок, а также при быстром подъеме его из положения на спине. Рефлекс исчезает после 4 месяца жизни. • Подошвенный рефлекс (рефлекс Бабинского) — изолированное тыльное разгибание большого пальца и подошвенное сгибание (иногда веерообразное расхождение) остальных при раздражении подошвы по наружному краю стопы от пятки к пальцам; исчезает после первого года жизни. • Коленный рефлекс — сгибание (у взрослых разгибание) в коленном суставе при ударе по сухожилию четырехглавой мышцы ниже коленной чашечки. Сгибание у новорожденных связано с преобладанием у них тонуса мышц-сгибателей; заменяется разгибательным рефлексом на 2-м месяце. • Хоботковый рефлекс — выпячивание губ хоботком в результате сокращения круговой мышцы рта при легком ударе пальцем по губам ребенка или поколачивании кожи вокруг рта на уровне десен; исчезает к концу первого полугодия жизни. • Поисковый рефлекс (поиск груди матери) — опускание губ, отклонение языка и поворот головы в сторону раздражителя при поглаживании кожи в области угла рта. Рефлекс ярче выражен у голодного ребенка; исчезает к концу 1-го года жизни. • Рефлекс ползания (рефлекс Бауэра) — ребенка кладут на живот так, чтобы голова и туловище располагались на одной линии. В таком положении ребенок на несколько мгновений поднимает голову и совершает ползающие движения (спонтанное ползание). Если подставить под подошвы ладонь, движения становятся более разнообразными: ребенок начинает отталкиваться ногами от препятствия, в «ползание» включаются руки. Рефлекс исчезает к 4 месяцам. 4. Тонические. • Лабиринтный рефлекс вызывается изменением положения головы в пространстве. У ребенка, лежащего на спине, повышен тонус разгибателей шеи, спины, ног. Если ребенка перевернуть на живот, увеличивается тонус сгибателей шеи, спины, конечностей. • Рефлекс Кернига — у лежащего на спине ребенка сгибают ногу в тазобедренном и коленном суставах, затем пытаются разогнуть ногу в коленном суставе. Рефлекс считается положительным, если сделать это не удается; исчезает после 4 месяцев. 5. Ориентировочный. Возникает на достаточно сильные неожиданные раздражения экстерорецепторов (вспышки света, звук), выражается во вздрагивании ребенка с последующим его «замиранием». Уже в конце 1-й недели после рождения ребенок поворачивает глаза и голову в сторону источника света и звука. Отмечается начальное несовершенное слежение за ярким перемещающимся в одной плоскости объектом. Ориентировочный рефлекс является основой выработки будущих условных рефлексов на звуковые и световые раздражители. Интеграция всех двигательных реакций у новорожденного ребенка реализуется на уровне таламопаллидарных структур. 76.Характеристика влияний парасимпатических и симпатических нервных волокон и их медиаторов на деятельность сердца Преганглионарные симпатические сердечные волокна берут начало в боковых рогах пяти верхних грудных сегментов спинного мозга и заканчиваются в основном в шейных ганглиях. Синотриальный узел иннервируется в основном правым симпатическим нервом, атриовентрикулярный узел – в основном левым симпатическим нервом. Раздражение симпатического нерва вызывает увеличение частоты и силы сердечных сокращений. Медиатором симпатического нерва является норадреналин. Действие катехоламинов на сердце происходит с помощью адренорецепторов и активации электрофизиологических и биохимических процессов. При этом увеличивается проницаемость мембран синусных кардиомиоцитов для Na+ и Ca+ , поступление которых по медленным каналам в клетки ускоряет их МДД(медленную диастолическую деполяризацию), увеличение проницаемости также ведет к усилению сокращений сердца. При этом ионы Ca2+ больше накапливается в СПР. В экспериментах в условиях целого организма даже очень сильное раздражение симпатического нерва в течение 30-60 сек в условиях блокады β2 – адренорецепторов пропранололом ино- и хронотропного феноменов не вызывает. Это свидетельствует о том, что симпатический нерв оказывает свое быстрое влияние на сердце только с помощью β-адренорепторов. 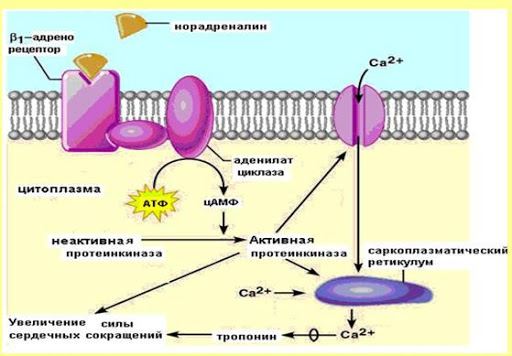 Β-адренорецепторы находятся на сократительных элементах сердечной ткани и на проводящей системе сердца. Имеются β1 (их около 80%) и β2 адренорецепторы. Основная функция β2 рецепторов – регуляция метаболизма, также у них более выражено хронотропное влияние. Тонус симпатического нерва для сердца не выражен, это показано в опыте: после блокады симпатических нервов деятельность сердца не изменяется из этого следует что тонус симпатического нерва может только стимулировать сердечную деятельность. Парасимпатические нервные волокна, иннервирующие сердце, берут начало в продолговатом мозге, в клетках, которые находятся в дорсальном ядре блуждающего нерва или в двойном ядре X черепного нерва. Правый блуждающий нерв оказывает влияние преимущественно на SA-узел. Стимуляция этого нерва замедляет возникновение процесса возбуждения SA-узла и может даже остановить его на несколько секунд. Эфферентные волокна блуждающего нерва взаимно перекрываются. В результате такого перекрытия стимуляция левого блуждающего нерва также угнетает активность SA-узла, а стимуляция правого замедляет проведение по AV-узлу. SA- и AV-узлы содержат много холинэстеразы, фермента, разрушающего медиатор - ацетилхолин, который, высвобождаясь из окончаний блуждающих нервов, быстро гидролизируется. Благодаря его быстрому разрушению воздействия, вызываемые любой стимуляцией блуждающего нерва, очень быстро прекращаются после окончания стимуляции. 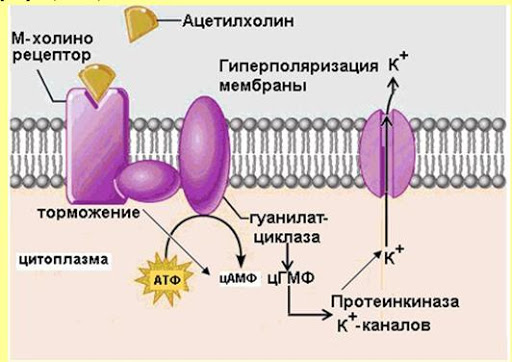 Эфферентные влияния симпатического и парасимпатического нервов оказывают не только хроно- и инотропное влияния, а также дромо- и батмотропное влияние. Все влияния блуждающего нерва являются отрицательными, а симпатического нерва – положительными. |
