«Челюстно-лицевая и гнатическая хирургия»тт. 1. Неогнестрельные повреждения мягких тканей чло. Виды. Особенности
 Скачать 5.69 Mb. Скачать 5.69 Mb.
|
|
Диагностика переломов В/Ч: Наиболее информативны снимки придаточных пазух в подбородочно-носовом положении, аксиальные и полуаксиальные рентгенограммы скуловых костей. Положение пациента при рентгене: слегка приподнята голова. В передней полуаксиальной проекции в вертикальном положении больного определяется нарушение целости стенок грушевидного отверстия и скулоальвеолярного гребня слева и справа, а также уровень жидкости в верхнечелюстных пазухах вследствие кровоизлияния в них. КТ 2.Ле Фор2(средний тип): Жалобы: боль в области верхней челюсти, усиливающуюся при смыкании зубов и пережевывании пищи; ощущение инородного тела в горле, поз-вы на рвоту; затрудненное дыхание через нос; иногда двоение в глазах; онемение кожи в подглазничной области и верхней губы, нижнего века, крыла и кожной части перегородки носа; онемение резцов, клыков, премоляров и слизистой оболочки альвеолярного отростка с вестибулярной стороны в пределах этих зубов; иногда снижение или потерю обоняния Симптомы(внешний осмотр): Конфигурация лица изменена за счет выраженного посттравматического отека, иногда подкожной эмфиземы и кровоизлияния в мягкие ткани подглазничной и скуловой областей. Характерна локализация кровоизлияния в зоне орбиты. Кровоизлияние в ткани век и их отек иногда столь выражены, что с трудом удается осмотреть глазное яблоко. Гематома может распространяться на надбровную и подглазничную области. Нередко пропитывание конъюнктивы кровью настолько значительно, что выражен хемоз, и она выбухает между сомкнутыми веками. В горизонтальном положении лицо больного уплощено. В вертикальном положении несколько удлинено. При пальпации мяг тк подглазничной обл и корня носа иногда ощущается крепитация-признак подкожной эмфиземы. По нижнему краю глазницы четко пальпируется костной выступ Симптомы(осмотр полости рта): При осмотре преддверия рта определяется нарушение прикуса - чаще контактируют только моляры кровоизлияние в области верхних больших и частично малых коренных зубов, распространяющееся не только по переходной складке, но и на щечную область. Пальпируется костный выступ по скулоальвеолярному гребню и позади него. Болевая чувствительность слизистой оболочки десны снижена или отсутствует в пределах резцов, клыков и премоляров. Мягкое небо смещено кзади, и маленький язычок касается задней стенки глотки или корня языка. 3.Ле Фор1(верхний тип): Жалобы: на кровотечение из носа, двоение в глазах при вертикальном положении тела, снижение остроты зрения, болезненное и затрудненное глотание, недостаточное открывание рта, неправильное смыкание зубов, ощущение инородного тела в горле, позывы на рвоту, поперхивание и тошноту. Симптомы(внешний осмотр): При осмотре отмечается выраженный отек околочелюстных мягких тканей, вследствие чего лицо больного приобретает лунообразную форму. Отек преимущественно выражен в области век, корня носа, в подглазничной и височной областях. В области скуловых дуг может определяться западение тканей. Выявляется симптом очков, характеризующийся кровоизлиянием в верхнее и нижнее веко, конъюнктиву При горизонтальном положении больного лицо уплощено, возможен небольшой энофтальм. После перемещения больного в вертикальное положение верхняя челюсть опускается, лицо удлиняется и энофтальм нарастает вследствие увеличения объема орбиты. Пальпаторно можно определить костный выступ или провал тканей между носовой частью лобной кости и лобным отростком верхней челюсти и носовыми костями, а также в зоне скулолобного шва (верхненаружного угла глазницы). Ощущается костная ступенька в области скуловых дуг. Осмотр полости рта: При обследовании рта обращают внимание на соотношение зубных рядов. Выявляется открытый прикус вследствие контакта только моляров. Несильное и длительное (1 мин) надавливание на твердое небо вверх вызывает укорочение средней зоны лица, сужение глазных щелей и сморщивание кожи у корня носа. При захватывании альвеолярного отростка пальцами правой руки и осторожном покачивании костного фрагмента в переднезаднем направлении удается II пальцем левой руки, помещенным на места выявленных костных ступенек, определить синхронную подвижность в лобно-носовой и лобно-скуловой областях и по протяжению скуловой дуги. Рентгенограмма: На рентгенограмме лицевых ти и лобно- скулового сочленения, а также понижение прозрачности верхнечелюст-ных и клиновидных пазух. На боковой рентгенограмме могут быть обнаружены признаки перелома тела клиновидной кости. У некоторых больных отмечается пневмоцефалия - скопление воздуха в передней черепной ямки.костей можно установить нарушение целости костной ткани в области корня носа, скуловой дуги, большого крыла клиновидной кости. Питание пострадавших с травмами ЧЛО Питание.Все способы введения пищевых веществ в организм можно разделить на две группы: энтеральные и парентеральные. К энтеральным способам относят пероральное, зондовое желудочное или дуоденальное питание. Несмотря на то, что у больных с челюстно-лицевой травмой возможности для перорального питания ограничены, их необходимо максимально использовать, так как этот метод кормления является наиболее физиологичным. Установлено, что при челюстно-лицевой травме подавляется кислото- и ферментообразовательная функция желудка, нарушается кишечное пищеварение (Кабаков Б.Д., Руденко А.Т., 1974). Отмечается вынужденное частичное голодание этих больных, обусловленное болезненностью процедуры кормления, невозможность принимать ряд компонентов пищи после иммобилизации отломков челюстей, утратой аппетита и нередко извращением вкуса. В результате в ближайшие 2-3 недели после травмы происходит заметное уменьшение массы тела (Руденко А.Т., 1981). Пероральное питание больных с нарушенной функцией жевания осуществляют, как правило, с помощью поильника, на носик которого надевают дренажную резиновую трубку длиной до 15-20 см. Положение больное в зависимости от общего состояния, сидя на стуле или лежа в постели. Грудь больного покрывают резиновым фартуком для предохранения одежды и постельного белья от загрязнения или увлажнения пищей. Подогретую до 50°С пищу выливают в поильник. Кормящий берет в руки поильник, предлагает больному шире открыть рот и вводит трубку до корня языка, предварительно пережав ее пальцами. Затем приподнимают поильник так, чтобы он оказался выше ротовой щели больного, и разжимает пальцы. Отсчитав три секунды, что соответствует поступлению в полость рта примерно 8-10 мл пищи (неполная столовая ложка), кормящий пережимает трубку, чтобы дать больному возможность проглотить пищу и сделать вдох. Эту процедуру повторяют многократно, терпеливо и, главное, не торопясь. После иммобилизации отломков челюстей, когда открывание рта становится невозможным, но функция глотания сохранена, необходимо стараться кормить больного также перорально. В этом случае трубку поильника вводят лишь в преддверие полости рта к участку отсутствующего зуба (удаленного ранее по какой-либо причине) или – если челюсти с полными зубными рядами – к ретромолярной естественной щели. Пищу вводят в преддверие полости рта в том же темпе, как описано выше. Больной, используя сохраненную присасывающую способность, переводит пищу в полость рта, а затем проглатывает ее. В дальнейшем, спустя 2-3 дня больные успешно справляются с процедурой кормления самостоятельно. Кормление больных через зонд осуществляется следующим образом. Для этого необходим тонкий желудочный или дуоденальный зонд без оливы длиной до 1м. На зонде заранее делают метку на расстоянии 45 см от конца, если зонд вводят в желудок. Зонд должен быть простерилизован и охлажден. Готовят 2-3 стакана пищи (500-600 мл), подогретой до 50°С. Прежде чем решить вопрос о введении зонда через нос, врач должен убедиться в том, что носовые ходы свободны. Полипы, новообразования в этой области являются противопоказанием к применению данного способа кормления. В избранный для введения зонда носовой ход закапывают раствор какого-либо анестетика. Закругленный конец зонда, смазанный глицерином, вводят в нижний носовой ход, придерживаясь направления, перпендикулярного фронтальной поверхности лица. Когда 15-17 см зонда скроется в носоглотке, больному предлагают наклонить голову и делать глотательные движения. В это время зонд продвигают небольшими толчками до желудка, то есть до отметки 45 см. При попадании зонда в трахею появляется сильный кашель, а по достижении желудка из его свободного конца начинает вытекать желудочный сок. У больных, находящихся в бессознательном состоянии, после введения зонда в носоглотку его дальнейшее продвижение осуществляют изогнутым корнцангом под контролем прямой ларингоскопии. Для кормления к наружному концу зонда прикрепляют шприц для промывания полостей емкостью 100-200 мл, наполненный заранее приготовленной пищей, и постепенно выдавливают ее поршнем через зонд в желудок. Пищу, как и при кормлении из поильника, вводят из шприца небольшими порциями, медленно выжимая содержимое одного шприца в течение 1-2 мин. По завершении кормления шприц снимают, а конец зонда сдавливают каким-либо зажимом, для того чтобы между кормлениями из зонда не вытекал желудочный сок. Зажим закрепляют с помощью липкого пластыря или бинта таким образом, чтобы он не мешал больному. Целесообразно после каждого кормления промывать зонд небольшими количествами кипяченой воды или чая. Парентеральное питание больным и раненым с челюстно-лицевыми повреждениями назначают редко, главным образом больным, находящимся в тяжелом состоянии, а также, если энтеральным питанием не удается в нужной степени восстановить обмен веществ, нарушенный травмой. Уход.Различают общий и специальный уход. Общий уход. Прежде всего, осуществляют контроль за состоянием сердечно-сосудистой системы, дыханием и физиологическими отправлениями. Активные движения в сочетании с рациональными упражнениями для грудной клетки являются надежным средством для предупреждения бронхопульмональных осложнений. Вынужденная гиподинамия оправдана при тяжелой челюстно-лицевой травме, сочетающейся с травмой головного мозга. В этих случаях необходимо предпринять меры для предупреждения пролежней, а также проводить повседневную, не менее 3-4 раз в день дыхательную гимнастику в постели. Специальный уход. Прежде всего, необходим тщательный уход за полстью рта. При этом особое внимание следует уделить больным, находящимся в бессознательном состоянии. Поскольку процессы самоочищения полости рта у таких больных нарушены, необходимо не менее двух раз в сутки протирать зубы, десна и язык марлевой салфеткой с дезинфицирующими растворами (0.02% водный раствор хлоргексидин и др.). Не менее важен уход за полостью рта и после иммобилизации отломков назубными шинами, когда самоочищение полости рта затруднено у всех больных независимо от их состояния. Проволочные шины с зацепными петлями, проволочные лигатуры, удерживающие шины на зубах, резиновые кольца для межчелюстного вытяжения создают условия для задержки остатков пищи. В связи с этим рекомендуется 1-2 раза в день проводить очистку шин и промывание полости рта раствором перекиси водорода, полоскание полости рта растворами антисептиков, чистка вестибулярной поверхности зубов зубной щеткой с пастой. Длительное пребывание назубных шин во рту может вызвать травмирование и образование пролежней на слизистой оболочке полости рта. Необходимо следить за состоянием слизистой оболочки, своевременно корригировать положение назубных шин, подтягивать ослабевающие проволочные лигатуры. Внутривенное питание. После получения повреждений больной может находится в бессознательном состоянии, а значит он не сможет самостоятельно глотать и открыть рот. В подобных случаях используются специальные питательные растворы, которые вводят крайне медленно и осторожно, 3 раза в день. Клизма. Редко для питания возможно применение питательных клизм. (0,9% раствор натрия хлорида, 5% раствор глюкозы, 15% раствор аминокислот), когда невозможно осуществить ни естественное, ни парентеральное питание. Больным с челюстно-лицевыми повреждениями следует назначать три физиологически полноценных диеты: — первый челюстной стол (зондовый); — второй челюстной стол (кашицеобразный); — общий стол (№15). Первый челюстной стол назначается раненым с утраченными функциями жевания и глотания. Пища вводится пострадавшему с помощью зонда. Второй челюстной стол назначается раненым, у которых полностью утрачена функция жевания, но сохранились функции глотания и присасывания. Пищу больному вводят при помощи ложки, чашки или поильника. Общий стол назначают выздоравливающим раненым, которые способны пережевывать пищу. Диету челюстную первую или зондовую назначают тяжелобольным после обширных оперативных вмешательств в челюстно-лицевой области, когда нарушаются все компоненты акта еды — сосание, жевание и глотание. Пища при этой диете размельчается с помощью мясорубки, протирается через сито, доводится до полужидкого состояния. В таком виде она свободно проходит через желудочный или дуоденальный зонд, введенный в желудок через нос или рот. Невозможность приема пищи обычным путем угнетает больного, поэтому необходимо как можно раньше переходить к питанию через рот, которое является физиологичным и значительно улучшает состояние больного. Нетолстый желудочный зонд вводят в верхнюю треть пищевода, на глубину около 25 см от передних зубов или носового отверстия. Вначале через воронку вместимостью 200 мл вливают небольшие количества жидкости (2—3 столовые ложки). При свободном ее прохождении и отсутствии кашля вводят заготовленное количество сливкообразной, подогретой до 40—50°С пищи. Через зонд больного кормят 3—4 раза в день калорийной и витаминизированной пищей. В данном питание высок риск возникновения осложнений. Вторую челюстную диету назначают тогда, когда нарушается жевание, а глотание и сосание сохранены. Пищу размельчают, пропуская через мясорубку, доводят до кашицеобразного состояния и разбавляют бульоном, молоком, кипяченой водой до сметанообразной массы и дают больному с помощью ложки или резиновой трубки длиной 20—25 см, диаметром 0,8—1 см, надетой на носик поильника. Конец трубки вводят в рот и подводят к корню языка. Если больной не может открыть рот, то трубку вводят в дефект зубного ряда, а при полном зубном ряде ее продвигают в преддверие рта и подводят к естественной щели позадимолярного пространства. Первая и вторая челюстные диеты одинаковы по составу, они различаются лишь степенью размельчения пиши, являются механически и химически щадящими. Общий стол (стол № 15) назначается в предоперационном периоде больным, поступившим в стационар для плановых оперативных вмешательств по поводу врожденных или приобретенных деформаций, аномалий развития лицевого скелета, в послеоперационный период этим же больным, когда постепенно восстанавливается жевательная функция, а также больным другими хирургическими стоматологическими заболеваниями, которые не нуждаются в специальном питании. Это физиологически полноценное питание с использованием разнообразных продуктов и обычной кулинарной обработки. Очень важно следить за питанием пациента, так как это в любом случае будет сказываться на его состоянии, для организма это будет являться стрессом, похудение в данном случае неизбежно, хоть и не на большое количество килограмм. Транспортные методы иммобилизации при переломах нижней челюсти. Кровотечения при травмах ЧЛО. Классификация, клиника, способы остановки кровотечений. Кровотечение (haemorrhagia) - истечение крови из кровеносных сосудов при повреждении или нарушении проницаемости их стенки. Кровотечение может быть: • первичным (Кровотечение возникает непосредственно в момент травмы при повреждении сосуда. ) • вторичным (ранним и поздним), возникающим через некоторое время после травмы. Классические признаки: Кожные покровы бледные, влажные; Учащенное сердцебиение (тахикардия); Снижение артериального давления. Жалобы больного: общая слабость и недомогание, беспокойство, головокружение, в особенности при подъеме головы, «мушки» перед глазами, «потемнение» в глазах, тошнота, чувство нехватки воздуха. При наружном кровотечении: непосредственное истечение крови из поврежденного сосуда. Способы остановки кровотечений. Давящая повязка Пальцевое прижатие сосуда (если повреждена общая сонная артерия-то ее прижимают пальцами к поперечному отростку 6му шейному позвонка; если повреждена лицевая-прижимают несколько кпереди от места пересечения края собственной жевательной мышцы с нижним краем Н/Ч; поверхностная височная-на 1см отступая кпереди и вверх от козелка уха. Давящая повязка на сонную артерию Перевязка сосуда в ране, если можно наложить зажим Репозиция отломков и их иммобилизация Перевязка сосуда в ране после разведения краев ее или перевязкой магистрального сосуда на протяжении, если невозможно отыскать сосуд в ране При кровотечении из раны на шее перед ревизией ее обнажают сосудистый пучок шеи разрезом вдоль переднего края грудиноключично-сосцевидной мышцы. Перевязка нар.сонной артерий лигатурами Перевязка лицевой артерии с помощью жгута Гем.губки Антисептики Томпонады(задняя и обычная) Швы полиамидной нитью Шунтирование При костных кров(сжатие или давления костными ножницы(долото костного ложа) в области кровоточащего сосуда Электрогоагуляция Холод Тампон с перекисью водорода (3%) Хлористый кальций 10% 5-10 мл в\в 1% хлорид кальция 100-200 мл в\в Викасол 1 %,витам К в\м Аминокопроновая к-та 100 мл в\в Протамин сульфат 1% 5 мл в\в Переливание крови Переливание плазмы Передивание компонентов крови Фибриновая пленка Копотен (снижаем давление) Временная остановка кровотечения производится при оказании первой врачебной помощи. Она достигается путем наложения: 1. давящей повязки (Давящая повязка в области лица и шеи представляет собой свернутую в несколько пластов стерильную марлю, наложенную на рану, фиксирующуюся тугим бинтованием ) 2. пальцевым прижатием сосуда, (Пальцевое прижатие производят при остановке кровотечения из тканей дна полости рта. При этом марлевый тампон укладывают на кровоточащую поверхность и зажимаю ткани дна полости рта пальцами правой руки навстречу друг другу через кожу и слизистую оболочку. Височную артерию прижимают на 1см выше и кпереди от козелка уха к височной кости. Лицевую артерию прижимают у края нижней челюсти по переднему краю жевательной мышцы. Сонную артерию прижимают на середине протяжения переднего края грудино-ключично-сосцевидной мышцы к поперечному отростку шейного позвонка. ) 3. наложением временного жгута, (прижатия наружной сонной артерии по Каплану производят следующим образом: шею на стороне кровотечения покрывают стерильной салфеткой. Руку со здоровой стороны укладывают на голову, на область проекции общей сонной артерии на стороне повреждения накладывают плотный валик из марли или ваты и туго прибинтовывают круговыми турами бинта. Зафиксированная рука препятствует сдавлению общей сонной артерии на здоровой стороне, а также защищает гортань. Временная остановка кровотечения при ранении общей сонной артерии и ее ветвей. А- давящая повязка на магистральные сосуды шеи по Каплану; Б- наложение жгута с валиком по Микуличу с противоупором на здоровой стороне шеи 17 и трахею. Вместо руки можно использовать жесткий противоупор по Микуличу на здоровой стороне . Таким образом артерия прижимается к поперечным отросткам шейных позвонков и кровотечекние останавливается. ) 4. наложением кровоостанавливающего зажима на поврежденный сосуд в ране Окончательная остановка кровотечения проводится на этапе квалифицированной и специализированной помощи. Методы ее проведения подразделяют на: а) хирургические или механические; б) физические; в)биологические. 1. К хирургическим методам относят давящую повязку, перевязку сосуда в ране, зашивание раны, вшивание тампона в рану, тампонаду раны, тампонаду костных каналов, перевязка сосудов на протяжении, сосудистый шов. Основным и наиболее частым хирургическим методом остановки кровотечения является перевязка сосуда в ране. При этом кровоостанавливающим зажимом захватывают конец сосуда и перевязывают его хирургической шовной нитью. Вначале затягивают один узел нити, а после снятия зажима, осторожно подтягивая концы лигатуры, закрепляют нить дополнительными узлами. Крупные сосуды целесообразно перевязывать двумя лигатурами с прошиванием. 2. К физическим методам необходимо отнести локальную гипотермию раны, наложение салфеток с горячим (70°С) изотоническим раствором хлорида натрия, электрокоагуляция - коагуляция тканей под воздействием электрического тока (частота 1-2 мГц, напряжение 150-220В, сила тока 1-2А) в течение 2-3 сек 3. При использовании химико - биологического метода остановки кровотечения пострадавшему вводят кровоостанавливающие вещества общего действия: а) специфические препараты- фибриноген, протромбиновый комплекс б) неспецифические препараты - викасол, памба,глюконат кальция, 10%р-р хлористого кальция, Σ-аминокапроновая кислота, витамины К,Р, андроксон, дицинон (этамзилат натрия 12,5%), серотонин, препараты спорыньи, тиосульфат натрия. В рану вводят кровоостанавливающие вещества местного действия: а) специфические препараты - тромбин, тромбопластин, фибриноген, пленка фибринная изогенная, губка коллагеновая гемостатическая ; б) неспецифические препараты – желатиновая губка, оксицеллодекс; в) комбинированные средства – биологический антисептический тампон, аутоткань, обкалывание аутоплазмой. Ортопедические методы иммобилизации при переломах нижней челюсти. Ортопедические методы лечения переломов нижней челюсти. Внеротовые методы временной иммобилизации: Теменно-подбородочная пращевидная повязка по Гиппократу. 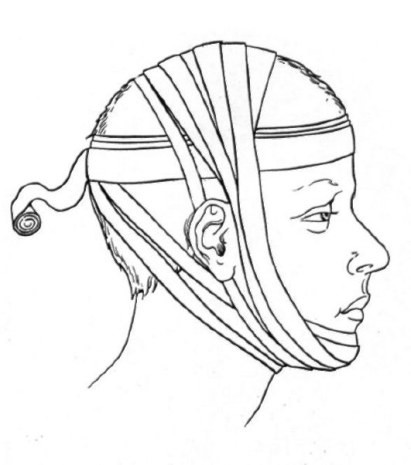 Импровизированные, так как не специалист может ее наложить(но не очень хорошо)+ много бинта уходит  Транспортные методы иммобилизации: Стандартная мягкая подбородочная праща Померанцевой-Урбанской. 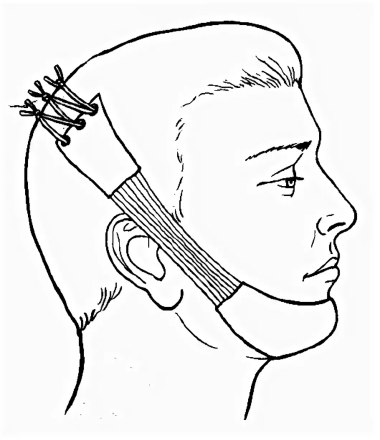 В подбородочном отделе из хлопка, бязи. промежуточная из резины, бинта. Завязки на голове. Засчет натяжения резины она будет более плотно удерживать отломки.  Жесткая подбородочная праща по Энтину.  В подбородочном отделе из капрона . к головной шапочке фиксируется. На подбородке вата или марля.  Внутриротовые методы временной (транспортной) иммобилизации: Межчелюстное лигатурное скрепление по Айви. 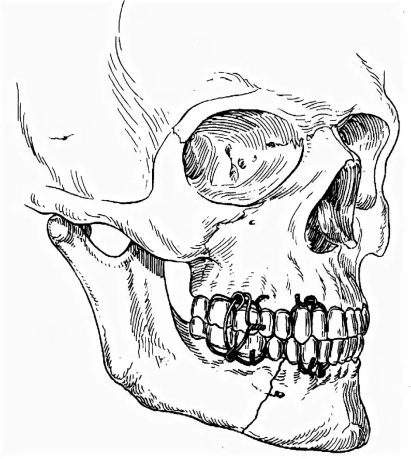 Лигатурная проволка в виде шпильки связывается и проводится между зубами, при условии, что петелька вестибулярно.один конец проволки надевается на зуб и продевается в эту петлю. Другой конец вокруг соседнего зуба. Потом эти концы связываются.потом через эти петельки продевается третья Хороший, т.к. его можно снять(а то вдруг рвота). Перекусываем маленькую проволочку, а потом новую крепим.  Межчелюстное лигатурное скрепление по Казаньяну; 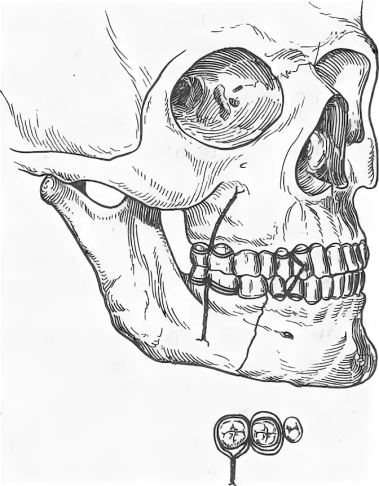 Технически сложно ее снять. Так как если перекусывать надо, то ни одна лигатура, а сразу 4. Потом всч конструкция не работает. И нужно все заново переделывать.  Транспортные на 3-5 суток, если больше - то перегрузка пародонта. Назубные контрукции. Межчелюстное лигатурное скрепление по Обвегейзеру. 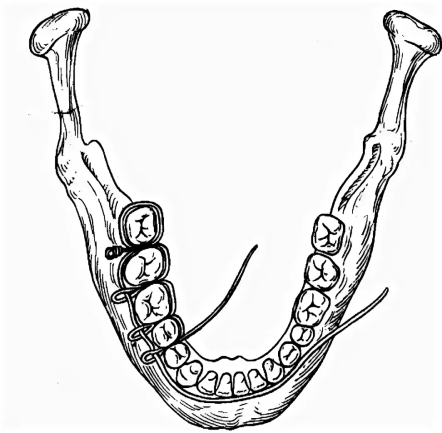 применения не нашли, так как слишком мягкие. применения не нашли, так как слишком мягкие. Виды шин Тигерштедта: 1. Гладкая шина-скоба. Показания: -когда на малом фрагменте до 2 зубов, а на большом не менее 4 зубов. Без смещения.или легко вправимые. - Линейные переломы нижней челюсти без смещения или легко вправимые в пределах фронтальной группы зубов. - Переломы среднего и бокового отделов альвеолярной части нижней челюсти. - Переломы и вывихи зубов, когда с двух сторон на неповрежденных участках челюсти имеются устойчивые зубы. - Шинирование зубов при остром одонтогенном остеомиелите и пародонтите. - Для профилактики патологического перелома нижней челюсти, перед проведением операций секвестрэктомии, цистэктомии цистотомии, резекции части челюсти. - Неполные переломы (трещины) нижней челюсти. 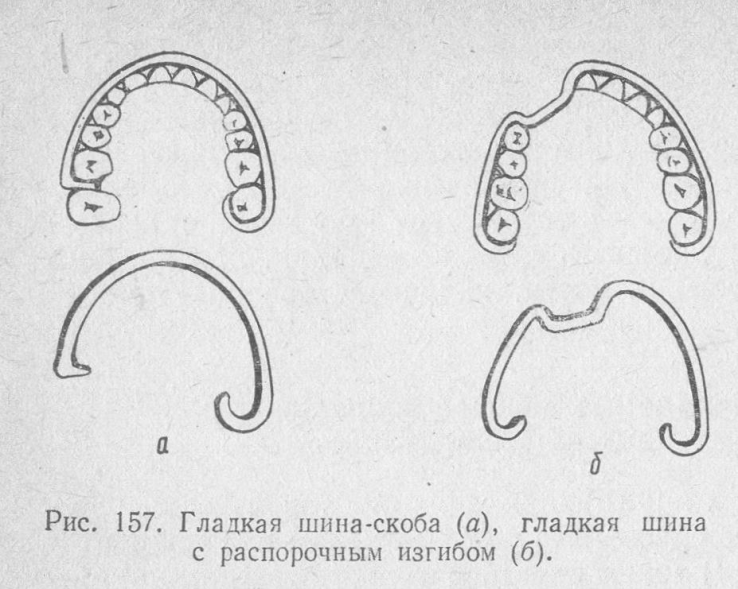 Изгибается по шейкам зубов. Она отнсится к числу фиксирующих шин.армирует нч, не дает смещаться.  2. Шина с распорочным изгибом Показания: Чтобы предупредить наползание отломков друг на друга. Ширина изгиба равна 0,5 коронки зуба. - Переломы НЧ в пределах зубного ряда без смещения или легковправимые, когда линия перелома проходит через участок альвеолярного отростка, на котором нет зубов. - Переломы НЧ в пределах зубного ряда с дефектом костной ткани не более 4-5 см. 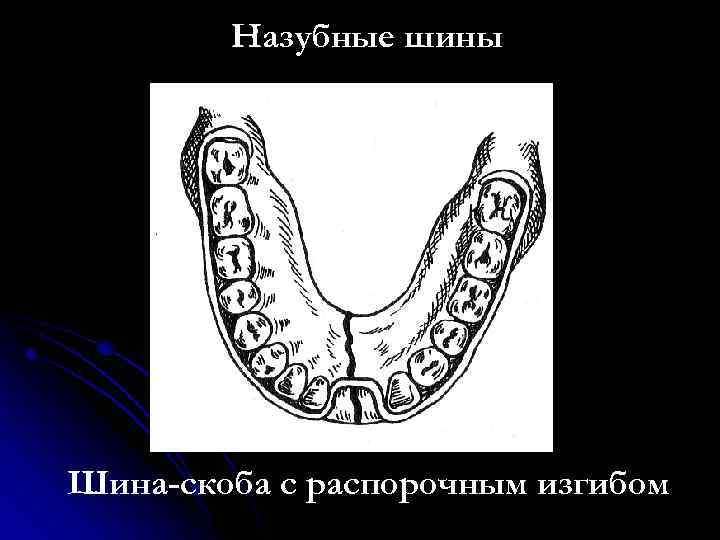  3. Шина В.А.Энтелиса (витая шина-распорка). Показания: - Переломы НЧ с дефектом костной ткани во фронтальном отделе. - Срединные переломы НЧ с дефектом костной ткани. - Изготовляют ее из алюминиевой проволоки в виде распорки в области дефекта костной ткани. - Для изготовления шины берут 2 проволоки длиной 15 см и скручивают их посередине в виде завитка по ширине дефекта. - Свободные концы проволоки изгибают по форме зубных рядов отломков с наружной и внутренней стороны.  Шина изгибается из двух проволочек с язычной и вестибудярной стороны, во фронтальном отделе изгиб  3. Шинирование по методу П.З.Аржанцева - Состоит в том, что гладкие назубные проволочные шины скрепляют полиамидной нитью, таким образом исключается необходимость в зацепных крючках или петлях. 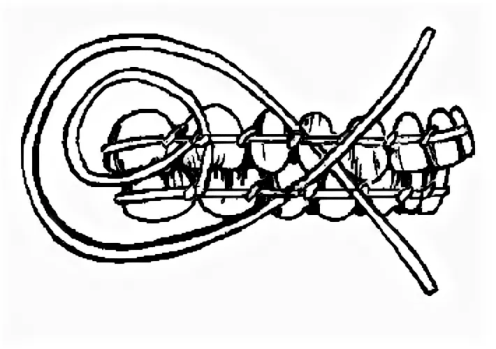  4. Шина с зацепными петлями Фиксация неповрежденных участков к поврежденным. Изгибается с помощью крампонов и щипцов.Алюминивую проволку, диаметром 0.4 . на челюсть уходит 20 см. наклыдываем щипцы в месте, где нужно согнуть, поперек проволки . сгибаем под углом 90 град. Потом берем крампон, и игбибаем на 180 градусов. Потом опять на 90, и получаются петли. Их изгибаем м на 30-40 градусов к оси зуба. На верх челюсти смотрят петли вниз, к десне. На верх челюсти вверх. Если угол меньше будет, что пролежни, если на 90, то надевая лигатуру, слетать будет.  |
