«Челюстно-лицевая и гнатическая хирургия»тт. 1. Неогнестрельные повреждения мягких тканей чло. Виды. Особенности
 Скачать 5.69 Mb. Скачать 5.69 Mb.
|
|
вторичным (ранним и поздним), возникающим через некоторое время после травмы. ПРИЧИНЫ ПЕРВИЧНОГО КРОВОТЕЧЕНИЯ ОБЩИЕ: 1. ЗАБОЛЕВАНИЯ, СВЯЗАННЫЕ С НАРУШЕНИЕМ СВЕРТЫВАНИЯ КРОВИ: ГЕМОРРАГИЧЕСКИЕ ДИАТЕЗЫ ЗАБОЛЕВАНИЯ, СОПРОВОЖДАЮЩИЕСЯ ГЕМОРРАГИЧЕСКИМИ СИМПТОМАМИ 2. ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ 3. ПОЛУЧЕНИЕ КОАГУЛЯНТОВ ПРЯМОГО И НЕПРЯМОГО ДЕЙСТВИЯ 4. НАЛИЧИЕ ОСТРЫХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ МЕСТНЫЕ: 1. ТРАВМАТИЧНО ПРОВЕДЕННАЯ ОПЕРАЦИЯ 2. НЕДОСТАТОЧНАЯ ОБРАБОТКА РАНЫ РАННЕГО ВТОРИЧНОГО КРОВОТЕЧЕНИЯ 1. ВВЕДЕНИЕ АДРЕНАЛИНА ВМЕСТЕ С АНЕСТЕТИКОМ ПОЗДНЕГО ВТОРИЧНОГО КРОВОТЕЧЕНИЯ 1. ГНОЙНОЕ РАСПЛАВЛЕНИЕ ОРГАНИЗУЮЩИХСЯ ТРОМБОВ В СОСУДЕ 2. РАЗВИТИЕ ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА В РАНЕ Вторичное кровотечение Раннее вторичное кровотечение возникает при отрыве тромба во время транспортировки пострадавшего или вследствие разрыва сосудов при отсутствии надежной транспортной иммобилизации отломков челюсти, может произойти в первые 24-48 ч после травмы. Поздние вторичные кровотечения могут возникнуть вследствие гнойного расплавления тромба или стенки частично поврежденного сосуда через 7-14 сут или вследствие эрозии сосуда через 3-4 нед и позже. Вторичные кровотечения (поздние осложнения) возникают внезапно, могут быть достаточно выраженными и привести к летальному исходу. Вторичные кровотечения возникают вследствие гнойного расплавления тромба (через 7-4 дней) или стенки сосуда, а также при разрушении стенки сосуда инородным телом, осколком кости, которые могут быть причиной пролежня (аррозии). Такое кровотечение может возникнуть спустя 3-4 нед. и позже после травмы. Осложнение возникает внезапно, чаще ночью. У некоторых больных можно установить предвестники этого осложнения: появление или усиление болей в ране, интенсивное пропитывание повязки кровью, примесь крови в слюне, признаки воспаления в области шеи и дна полости рта. КРИТЕРИИ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ Критерии оценки степени тяжести кровопотери: цвет кожных покровов и видимых слизистых оболочек, состояние пульса и его характеристики, артериальное давление, центральное венозное давление, число дыхательных движений в минуту, почасовой диурез, тоны сердца, состояние центральной нервной системы (сознание, зрение), лабораторные данные: гемоглобин (норма 120- 180 г/л), гематокрит (норма 0,37-0,52 г/л), количество эритроцитов (норма 3,8- 5,0х10 ¹²/л), тромбоцитов (норма 180-320х109 ), цветной показатель (норма 0,9-1,0), время свертывания (норма по Ли Уайту в несиликонированной пробирке 5-10 мин), длительность кровотечения (норма по Дьюку 1-4 мин, по Айви 1-7 мин), фибриноген В (в норме не выявляется). Существует несколько методов определения величины объема излившейся крови при кровотечениях. 1. Эмпирические методы дают возможность лишь ориентировочно установить количество излившейся крови. Кровяной сгусток, размером с кулак взрослого человека, соответствует потере около 500мл крови. 2. Методы, основанные на общеклиническом исследовании – подсчете пульса и измерении артериального давления. В этих целях используют индекс Альговера (частота пульса делится на артериальное систолическое давление). В норме он равен 0,54. Чем выше индекс Альговера, тем больше кровопотеря. При индексе 0,78 потеря крови составляет 10-20%; 0,99 - 21-30%; 1,11 - 31-40%; 1,38 - 41- 50%. 3. Методы, основанные на изучеии гематокрита и падения уровня гемоглобина. Гематокритное число – соотношение форменных элементов крови к жидкой ее части. В норме оно равно 46%. При кровотечениях это число уменьшается вследсдвие восполнения объема крови за счет поступления межтканевой жидкости в кровеносное русло (компенсаторный механизм). Вследствие этого происходит аутогемодилюция, соответственно снижается относительная плотность крови. Для определения величины последней по методу Г.А.Барашкова в отдельных флаконах готовят серию растворов медного купороса с относительной плотностью от 1,060 до 1,040. В каком растворе капля крови раненого провисает (не всплывает и не тонет), такова и относительная плотность исследуемой крови. 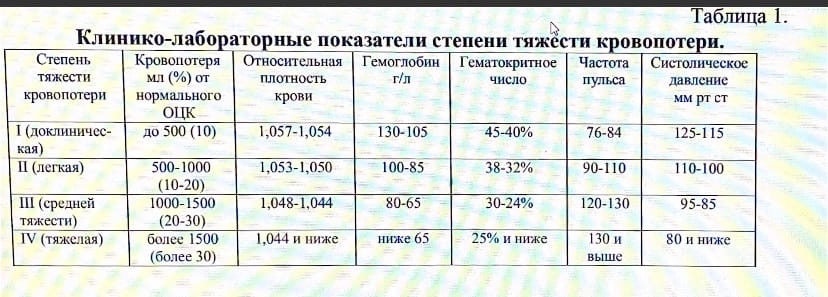 Клиника Классические признаки: Кожные покровы бледные, влажные; Учащенное сердцебиение (тахикардия); Снижение артериального давления. Жалобы больного: общая слабость и недомогание, беспокойство, головокружение, в особенности при подъеме головы, «мушки» перед глазами, «потемнение» в глазах, тошнота, чувство нехватки воздуха. При наружном кровотечении: непосредственное истечение крови из поврежденного сосуда. Способы остановки кровотечений Временная остановка кровотечения производится при оказании первой врачебной помощи. Она достигается путем наложения: давящей повязки (Давящая повязка в области лица и шеи представляет собой свернутую в несколько пластов стерильную марлю, наложенную на рану, фиксирующуюся тугим бинтованием ) пальцевым прижатием сосуда, (Пальцевое прижатие производят при остановке кровотечения из тканей дна полости рта. При этом марлевый тампон укладывают на кровоточащую поверхность и зажимаю ткани дна полости рта пальцами правой руки навстречу друг другу через кожу и слизистую оболочку. Височную артерию прижимают на 1см выше и кпереди от козелка уха к височной кости. Лицевую артерию прижимают у края нижней челюсти по переднему краю жевательной мышцы. Сонную артерию прижимают на середине протяжения переднего края грудино-ключично-сосцевидной мышцы к поперечному отростку шейного позвонка. ) наложением временного жгута, (прижатия наружной сонной артерии по Каплану производят следующим образом: шею на стороне кровотечения покрывают стерильной салфеткой. Руку со здоровой стороны укладывают на голову, на область проекции общей сонной артерии на стороне повреждения накладывают плотный валик из марли или ваты и туго прибинтовывают круговыми турами бинта. Зафиксированная рука препятствует сдавлению общей сонной артерии на здоровой стороне, а также защищает гортань. Временная остановка кровотечения при ранении общей сонной артерии и ее ветвей. А- давящая повязка на магистральные сосуды шеи по Каплану; Б- наложение жгута с валиком по Микуличу с противоупором на здоровой стороне шеи 17 и трахею. Вместо руки можно использовать жесткий противоупор по Микуличу на здоровой стороне . Таким образом артерия прижимается к поперечным отросткам шейных позвонков и кровотечекние останавливается. ) наложением кровоостанавливающего зажима на поврежденный сосуд в ране Окончательная остановка кровотечения проводится на этапе квалифицированной и специализированной помощи. Методы ее проведения подразделяют на: а) хирургические или механические; б) физические; в)биологические. К хирургическим методам относят давящую повязку, перевязку сосуда в ране, зашивание раны, вшивание тампона в рану, тампонаду раны, тампонаду костных каналов, перевязка сосудов на протяжении, сосудистый шов. Основным и наиболее частым хирургическим методом остановки кровотечения является перевязка сосуда в ране. При этом кровоостанавливающим зажимом захватывают конец сосуда и перевязывают его хирургической шовной нитью. Вначале затягивают один узел нити, а после снятия зажима, осторожно подтягивая концы лигатуры, закрепляют нить дополнительными узлами. Крупные сосуды целесообразно перевязывать двумя лигатурами с прошиванием. К физическим методам необходимо отнести локальную гипотермию раны, наложение салфеток с горячим (70°С) изотоническим раствором хлорида натрия, электрокоагуляция - коагуляция тканей под воздействием электрического тока (частота 1-2 мГц, напряжение 150-220В, сила тока 1-2А) в течение 2-3 сек При использовании химико - биологического метода остановки кровотечения пострадавшему вводят кровоостанавливающие вещества общего действия: а) специфические препараты- фибриноген, протромбиновый комплекс б) неспецифические препараты - викасол, памба,глюконат кальция, 10%р-р хлористого кальция, Σ-аминокапроновая кислота, витамины К,Р, андроксон, дицинон (этамзилат натрия 12,5%), серотонин, препараты спорыньи, тиосульфат натрия. В рану вводят кровоостанавливающие вещества местного действия: а) специфические препараты - тромбин, тромбопластин, фибриноген, пленка фибринная изогенная, губка коллагеновая гемостатическая ; б) неспецифические препараты – желатиновая губка, оксицеллодекс; в) комбинированные средства – биологический антисептический тампон, аутоткань, обкалывание аутоплазмой. 1. Давящая повязка Пальцевое прижатие сосуда (если повреждена общая сонная артерия-то ее прижимают пальцами к поперечному отростку 6му шейному позвонка; если повреждена лицевая-прижимают несколько кпереди от места пересечения края собственной жевательной мышцы с нижним краем Н/Ч; поверхностная височная-на 1см отступая кпереди и вверх от козелка уха. Давящая повязка на сонную артерию Перевязка сосуда в ране, если можно наложить зажим Репозиция отломков и их иммобилизация Перевязка сосуда в ране после разведения краев ее или перевязкой магистрального сосуда на протяжении, если невозможно отыскать сосуд в ране При кровотечении из раны на шее перед ревизией ее обнажают сосудистый пучок шеи разрезом вдоль переднего края грудиноключично-сосцевидной мышцы. Перевязка нар.сонной артерий лигатурами Перевязка лицевой артерии с помощью жгута Гем.губки Антисептики Томпонады(задняя и обычная) Швы полиамидной нитью Шунтирование Электрогоагуляция Холод Тампон с перекисью водорода (3%) Хлористый кальций 10% 5-10 мл в\в 1% хлорид кальция 100-200 мл в\в Викасол 1 %,витам К в\м Аминокопроновая к-та 100 мл в\в Протамин сульфат 1% 5 мл в\в Переливание крови Переливание плазмы Передивание компонентов крови Фибриновая пленка Копотен (снижаем давление)  25. Клиника, диагностика неогнестрельных переломов нижней челюсти? Клиника Жалобы: Кровотечение изо рта; Боль в области Нч, при смыкании зубов; Невозможность сомкнуть все зубы (при смыкании челюстей в контакт входят только зубы сместившегося отломка); Объективно: На коже определяются ссадины, раны, гематомы, нарушение конфигурации лица за счет посттравматического отека мягких тканей, Рот полуоткрыт, На СО губ или щек рвано-ушибленные раны Кровоизлияние по переходной складке; перкуссия зубов, между которыми проходит линия перелома, болезненна смещения подбородка в сторону от средней линии Откусывание и пережевывание пищи резко болезненно, иногда — невозможно. У некоторых больных отмечается онемение кожи в области подбородка и нижней губы. Диагностика 1. При пальпации нч выявляется костный выступ, дефект кости или болезненная точка, чаще в области наиболее выраженной припухлости мягких тканей или гематомы. Важный диагностический критерий - положительный симптом нагрузки (болевой симптом): при надавливании на заведомо неповрежденный участок нижней челюсти в области перелома появляется резкая боль за счет смещения отломков и раздражения поврежденной надкостницы. 2. Для установления перелома мыщелкового отростка изучают объем движения головки в суставной впадине. Для этого врач вводит пальцы в наружный слуховой проход больного с обеих сторон и прижимает их к передней стенке последнего. Головки пальпируют во время движения челюсти , при этом наличие или отсутствие синхронного движения головок, недостаточность его амплитуды будет свидетельствовать в пользу перелома мыщелкового отростка. 3. Особый диагностический признак перелома тела нижней челюсти - образование гематомы не только в преддверии рта, но и с язычной стороны альвеолярной части. При ушибе мягких тканей она определяется только с вестибулярной стороны. 4. Достоверный признак перелома - симптом подвижности отломков челюсти (врач фиксирует предполагаемые отломки пальцами обеих рук в области основания челюсти и со стороны зубов. Далее осторожно производит покачивание отломков “на излом”, при этом происходит нарушение целостности зубной дуги вследствие смещения отломков.) Перкуссия зуба, находящегося в щели перелома, мб болезненной. Рентгенография KT ЭОД Данные клинической картины необходимо подтвердить результатами Rg исследования. Рентгенограммы позволяют уточнить топическую диагностику перелома, выраженность смещения отломков, наличие костных осколков, отношение корней зубов к щели перелома. Обычно делают 2 Rg снимка: в прямой и боковой проекциях, или ОПТГ. При переломах мыщелкового отростка дополнительную информацию дают специальные укладки для ВНЧС. 26. Геморрагический шок, как осложнение травм ЧЛО. Причины, оценка тяжести, клиника, лечение. Геморрагический шок - неотложное состояние организма, развивающееся во время острой потери крови. Развивается в зависимости от интенсивности, быстроты и длительности кровопотери,(главная причина - нарушение гемодинамики) оценка тяжести Определение степени тяжести геморрагического шока, как, впрочем, и других видов шока, на догоспитальном этапе чрезвычайно затруднено: информативность клинических признаков – цвет кожных покровов, пульс, артериальное давление, величина кровопотери – очень низкая; применение этих показателей может быть не только при шоке, а использование других методов исследования практически невозможно. Так, по одной из классификаций, геморрагический шок определяют как шок легкой, средней и тяжелой степеней. Шок легкой степени характеризуется умеренной тахикардией, невыраженным снижением артериального давления, умеренным спазмом периферических сосудов в виде холодных и бледных конечностей, уменьшением объема крови на 10–25 %. Геморрагический шок средней степени характеризуется тахикардией до 110–120 уд/мин, мягким пульсом, бледностью кожных покровов, олигурией, уменьшением объема крови на 25–35%. При шоке тяжелой степени тахикардия превышает 120 уд/мин, артериальное давление ниже 60 мм рт. ст., цианотичные и холодные конечности, объем крови снижен более чем на 35%. К диагностическим признакам шока относится также ряд лабораторных показателей: увеличение лактата плазмы > 3 ммоль/л, увеличение дефицита оснований свыше (-) 5 ммоль/л, при наличии гипервентиляции – снижение рСО2 артериальной крови < 32 мм рт.ст. Ориентировочно объем кровопотери может быть установлен путем вычисления шокового индекса Альговера (отношение частоты пульса к уровню систолического артериального давления). Нормальная величина ШИ = 60/120 = 0,5. При ШИ = 0,8–1,0 – дефицит ОЦК составляет 10%, при ШИ 0,9–1,2 – 20%, при ШИ 1,3–1,4 – 30%, при ШИ выше 1,5 – 50% и более. Геморрагический шок (Рябов): Обратимый геморрагический шок. -Компенсированный геморрагический шок — умеренная тахикардия, артериальная гипотония слабо выражена либо отсутствует. Обнаруживают венозную гипотонию, умеренную одышку при физической нагрузке, олигурию, похолодание конечностей. По объёму кровопотери эта стадия соответствует лёгкой степени первой классификации. -Декомпенсированный обратимый геморрагический шок — ЧСС 120–140 ударов в минуту, АД систолическое ниже 100 мм рт.ст., низкое пульсовое давление, низкое ЦВД, одышка в покое, выраженная олигурия (менее 20 мл в час), бледность, цианоз, холодный пот, беспокойное поведение. По объёму кровопотери обычно соответствует средней степени первой классификации. Необратимый геморрагический шок. Стойкая длительная гипотония, систолическое АД ниже 60 мм рт.ст., ЧСС свыше 140 ударов в минуту, отрицательное ЦВД, выраженная одышка, анурия, отсутствие сознания. Объём кровопотери — более 40% ОЦК. Выделяют 4 степени геморрагического шока 1 степень геморрагического шока. Дефицит ОЦК до 15%. АД выше 100 мм рт.ст центральное венозное давление (ЦВД) в пределах нормы. Незначительная бледность кожных покровов и учащение пульса до 80-90 уд/мин, гемоглобин 90 г/л и более. |
