5 Глава Гипертоническая болезнь (эссенциальная гипертензия) и симптоматические гипертензии
 Скачать 2.67 Mb. Скачать 2.67 Mb.
|
|
2. Факторы, связанные с образом жизни: · Поваренная соль - у лиц потребляющих избыточное количество поваренной соли (> 2,5 г/сутки), чаще повышается артериальное давление; · Алкоголь, курение - у курящих лиц, а также употребляющих избыточное количество алкоголя, артериальное давление повышается чаще; · Злоупотребление кофе; · Психо-эмоциональный стресс; · Низкая физическая активность. На первом этапе, в результате повышения потребления поваренной соли в сочетании с другими факторами риска (см. выше) наблюдается увеличение плотности ионных каналов. Избыточное проникновение в миоциты гладкомышечных клеток ионов кальция, натрия и водорода вызывает вначале активизацию, а в дальнейшем - снижение активности натрий-калиевого насоса. Из-за повышенного содержания этих ионов (в основном натрия) и воды в клетках сосудистой стенки, их размер и объем увеличивается, причем клеточная мембрана как бы «распрямляется» и ранее не функционирующие (резервные) рецепторы и каналы клеточных мембран активизируются. Следует отметить, что согласно данным Н. Folkov (1978-1988), B. Braunwald (1988-1990), в норме функционирует около 30% рецепторов и каналов, необходимых для поддержания адекватной работы сердечно-сосудистой системы, а остальные находятся в своеобразных пулах. Этот процесс сочетается со снижением содержания монооксида азота, простациклина, уменьшением активности фактора гиперполяризации и релаксации в миоцитах сосудистой стенки (Vanhoutte P.M., 1995, Ritter J.M. et al., 1998). Поэтому в последующем, даже при небольшом повышении содержания в крови прессорных факторов (вначале при стрессовых ситуациях, а затем и в покое), наблюдается повышение уровня артериального давления больше нормальных цифр – 140/90 мм рт.ст. Эти процессы усугубляются при гипертрофии миоцитов гладкомышечных клеток (см. ниже). На втором этапе, в результате частого повышения артериального давления развивается гипертрофия миоцитов гладкомышечных клеток, еще больше увеличивается площадь поверхности их мембран и наблюдается стойкое увеличение активности ранее не функционирующих рецепторов и каналов. На этом этапе повышенный уровень артериального давления снижается самостоятельно в покое (без фармакологической терапии) за счет активизации депрессорных механизмов (n.Vagus, кининов, простагландинов Е-1, Е-2, А-2, фосфолипидного ингибитора ренина, простациклина I-2, натрий-уретического гормона и т.д.). На третьем этапе наблюдается истощение депрессорных механизмов и артериальное давление стабилизируется выше нормальных цифр. Первый из депрессорных механизмов устраняется компенсаторное воздействие n. Vagus. Инактивация депрессорного вагусного воздействия наблюдается в результате замещения или нейтрализации барорецепторов n. Vagus в результате уплотнения стенок аорты, отложения в ней холестерина (в виде липидных пятен или атеросклеротических бляшек), например, в области дуги аорты. С нейтрализацией этого механизма для снижения артериального давления уже требуются гипотензивные средства. Следует отметить, что на этом этапе формирования гипертонической болезни наблюдается гипертрофия левого желудочка, изменения сосудов глазного дна по типу ангиоспазма или ангиопатии. Дальнейшее прогрессирование гипертрофии миоцитов гладкомышечных клеток приводит к сужению внутреннего просвета артериол, в том числе и в почках. При уменьшении просвета артериол мелкого калибра (за счет гипертрофированной мышечной оболочки) более чем на 50% от исходной величины нарушается почечный кровоток, активизируется ренин-альдостерон-ангиотензиновая система, приводящая к стойкому повышению артериального давления (выше нормальных цифр, причем больной при этих значения артериального давления обычно хорошо себя чувствует) (Folkov Н., 1978-1988, Braunwald В., 1988-1990). На этом этапе наблюдается нарушение функции почек, увеличение степени гипертрофии левого желудочка, прогрессирование ангиопатии сетчатки. При включении ренин-ангитензинового механизма активизируется из проконвертазы (в присутствии ренина) спецефический фермент конвертаза, переводящий ангиотензин I ® в ангиотензин II, одновременно нейтрализуя следующий депрессорный механизм - кининовую систему, в частности, брадикинин и калликреин. Оставшиеся депрессорные механизмы – простагландины, натрий-уретический фактор и некоторые другие, не в состоянии поддержать артериальное давление на нормальном уровне. В дальнейшем, при отсутствии адекватной гипотензивной терапии формируются изменения, соответствующие III стадии гипертонической болезни (см. табл. 1.2). 1.3. Клиническая картина и особенность течения гипертонической болезни Гипертоническая болезнь не имеет патогномоничных клинико-лабораторных признаков. Этот диагноз устанавливается при исключении вторичных артериальных гипертензий. Для выявления гипертонической болезни необходимо учитывать неблагоприятную наследственность, предрасполагающую развитие этой артериальной гипертензии, особенно - по материнской линии. Следует подчеркнуть, что дебют гипертонической болезни обычно начинается в возрасте от 30 до 50 лет, в то время как средний возраст больных с вторичными артериальными гипертензиями в большинстве случаев значительно меньше. В анамнезе у пациентов гипертонической болезнью часто отмечаются неблагоприятные факторы риска (см. выше), такие, как психическое перенапряжение, недостаточный сон, злоупотребление поваренной солью, профвредности (шум, вибрация и другие) и т.д., а также постепенное начало в дебюте - как правило, умеренная лабильная артериальная гипертензия (периодическое повышение артериального давления с последующим его снижением как без, так и при использовании гипотензивных средств). Между тем, возможны гипертонические кризы на относительно ранних стадиях формирования гипертонической болезни. Клиническая картина при гипертонической болезни характеризуется развитием симптоматики со стороны органов-мишеней – головной мозг, сосуды глазного дна, сердце и почки. Обычно достаточно четко выражены церебральные жалобы: головная боль, головокружение, шум в ушах, реже – тошнота, а также мелькание «мушек» перед глазами, обусловленные спазмом артериол головного мозга и глазного дна. Одной из характерных жалоб для больных гипертонической болезнью является усиление головных болей утром и вечером с их уменьшением днем. В последующем наблюдается развитие других симптомов со стороны органов-мишеней, причем при повышении артериального давления может наблюдаться ангинозный синдром, обусловленный спазмом коронарных артерий. Параллельно происходит формирование атеросклеротических поражений аорты, мозговых и коронарных артерий. На ранних этапах обычно эффективно лечение гипертонической болезни с помощью общих мероприятий (по режиму, питанию и т.д.), седативных средств, без применения гипотензивных препаратов. Помимо комплекса методов обследования, которые используются для исключения вторичных артериальных гипертензий, при гипертонической болезни необходима оценка степени вовлечения в патологический процесс «органов-мишеней». 1.4. Оценка степени поражения «органов-мишеней» (сердца, сосудов глазного дна, почек) при гипертонической болезни Для оценки гипертрофии левого желудочка используется электрокардиография, рентгеноскопия и рентгенография грудной клетки, эхокардиография. 1.4.1. Электрокардиографические признаки гипертрофи левого желудочка Для диагностики и оценки степени гипертрофии левого желудочка в настоящее время известно более 50 признаков, но наиболее используемые из них практическими врачами следующие: · Признак Соколова-Лайона - (Sv1 + Rv5 или Rv6 > 35 мм).Чувствительность этого признака по сравнению с результатами эхокардиографии 30-43% (Okin P. et al.,1995,1996). · Корнельский признак - (RavL+ Rv4 или Rv3 ) больше 28 мм для мужчин и 20 мм для женщин. Чувствительность этого признака 28-45%. · Признак Губнера-Унгерлейдера (RI + SIII > 25 мм). Чувствительность - 22%. · Амплитуда зубца RavL больше 7,5 мм. Чувствительность - 20%. · Амплитуда зубца RV5, RV6 больше или равно 27 мм. Чувствительность 15%. . Бальная система Рохмильта-Эстеса оценки гипертрофии левого желудочка. Сумма в 5 баллов указывает на определенную (достоверную) гипертрофию левого желудочка, 4 балла - на возможную гипертрофию. Чувствительность при наличии 5 баллов - 27-38%. · Зубец R или S в отведениях от конечностей больше или равен 20 мм. – 3 балла. · Амплитуда зубца S вV1-V2 больше или равна 30 мм. – 3 балла · Амплитуда зубца R вV5-V6 больше или равна 30 мм. – 3 балла · Дискордантное смещение сегмента SТ и зубца Т в отведении V5-V6, причем без применения сердечных гликозидов 3 балла, а на фоне их лечения 1 балл. · Отклонение электрической оси влево и угол альфа меньше или равен -30 градусов - 2 балла. · Ширина комплекса QRS больше или равная 0,09 с – 1 балл. · Время внутреннего отклонения больше или равно 0,05 с в отведении V5-V6 - 1 балл. · Гипертрофия левого предсердия: отрицательная фаза зубца Р в отведении V1 больше или равна 0,04 с - 3 балла. Следует отметить, что степень гипертрофии левого желудочка по всем вышеперечисленным признакам, включая оценку критериев по бальной системе Рохмильта-Эстеса, оценивается по их сумме: 2 признака – II степень, 3 – III и т.д. Нами были проанализированы 280 электрокардиограмм (совместно с Полозкиной О.А., Разумовой Т.В., Щегловой Е.А.) у больных с подтвержденной гипертрофией левого желудочка (по данным патологоанатомического вскрытия или при эхокардиографии, причем толщина миокарда левого желудочка была не менее 1,3 см). Для оценки гипертрофии левого желудочка использовались все вышеперечисленные критерии его диагностики. Было выявлено, что наиболее информативными критериями диагностики гипертрофии левого желудочка явились следующие признаки: амплитуда зубца R в отведении V5 меньше удвоенной амплитуды зубца R в отведении V6 (чувствительность 93%),Tv2 > Tv6 (чувствительность 60%), увеличение длительности интервала внутреннего отклонения QRS в левых грудных отведениях (V5-V6) более 0,04 с (чувствительность 40%), отклонение электрической оси сердца влево (чувствительность 29%) (см. рис. 1.1.). При выявлении на электрокардиограмме одновременно первых двух критериев, достоверность диагностики гипертрофии левого желудочка составляет 98%, а трех – практически 100%. При отсутствии на электрокардиограмме всех вышуказанных признаков, информативными являются Корнельский признак (см. выше) и увеличение RavL > 7,5 мм. 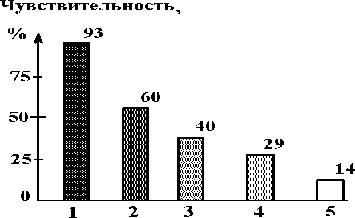 Рис. 1.1. Чувствительность (в %) критериев диагностики гипертрофии левого желудочка. 1 - Rv5<2Rv6, 2 - Tv2>Tv6, 3 - BBO в отведениях V5-V6>0,04 сек., 4 -отклонение оси сердца влево Tv2 > Tv6, 5 - RavL > 7,5 мм. Согласно полученным нами данным, в клинической практике можно использовать следующие алгоритмы диагностики гипертрофии левого желудочка (см. рис. 1.2, 1.3.). Рис. 1.2. Алгоритм диагностики изолированной гипертрофии левого желудочка Rv5 < 2Rv6 Tv2 > Tv6 Отклонение электрической оси сердца влево Смещение переходной зоны к V1-V2 Ravl > 7,5 mm Примечание: “” - рекомендуемая последовательность анализа признаков; * - для диагностики гипертрофии левого желудочка необходимо выявление как минимум двух признаков. Рис. 1.3. Алгоритм диагностики гипертрофии левого желудочка в сочетании с неполной блокадой правой ножки пучка Гисао Гипертрофия левого желудочка Неполная блокада правой ножки пучка Гиса Rv5 < 2Rv6 Sv1 Sv2 Tv2 > Tv6 Sv5,v6 > 0,5 mm Время внутреннего отклонения > 0,04 s Savl 0,5 mm RaVR 7 mm RaVR 0,5 mm Отклонение электрической оси Отклонение электрической оси сердца влево * сердца вправо * Смещение переходной зоны к V1-V2 * Смещение переходной зоны к V5-V6 * Примечание: “” - рекомендуемая последовательность анализа признаков; о – в настоящее время неполная блокада правой ножки пучка |Гиса выявляется у 85-90% здоровых пациентов; * - признаки нивелируются при сочетании гипертрофии левого желудочка и неполной блокады правой ножки пучка Гиса; для диагностики гипертрофии левого желудочка необходимо выявление как минимум двух, а для неполной блокады правой ножки пучка Гиса – трех любых представленных признаков. Для иллюстрации приводим электрокардиограмму при гипертрофии левого желудочка (см. рис. 1.4а,б), в том числе в сочетании с неполной блокадой правой ножки пучка Гиса (см. рис. 1.5.). 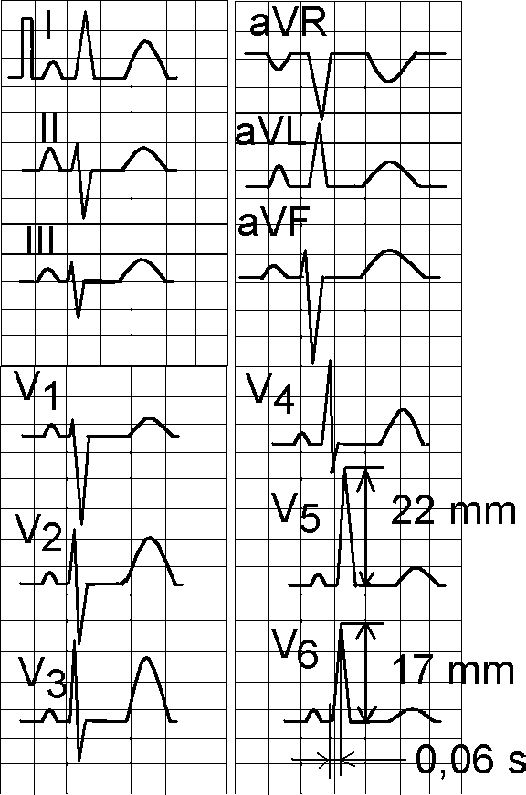 Рис. 1.4,а. Электрокардиограмма при гипертрофии левого желудочка. Увеличение длительности интервала внутреннего отклонения QRS в отведениях V5-V6 до 0,06 сек, амплитуда зубца R в отведении V5 меньше удвоенной амплитуды зубца R в отведении V6. Амплитуда зубца Т в отведении V2 больше, чем амплитуда зубца Т в отведении V6, отклонение электрической оси сердца влево, смещение переходной зоны к отведениям V1-V2. 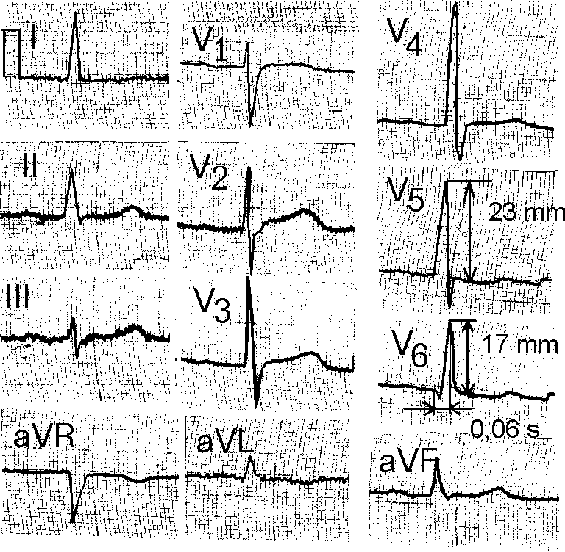 Рис. 1.4,б. Электрокардиограмма при гипертрофии левого желудочка. Увеличение длительности интервала внутреннего отклонения QRS в отведениях V5-V6 до 0,06 сек, амплитуда зубца R в отведении V5 меньше удвоенной амплитуды зубца R в отведении V6. Амплитуда зубца Т в отведении V2 больше, чем амплитуда зубца Т в отведении V6, отклонение электрической оси сердца влево, смещение переходной зоны к отведениям V1-V2. 1.4.2. Рентгеноскопия и рентгенография грудной клетки p Рентгенологические признаки гипертрофии левого желудочка следующие: закругление верхушки сердца, позднее - расширение тени левого желудочка и левого предсердия. 1.4.3. Эхокардиографические критерии гипертрофии левого желудочка p Гипертрофия миокарда левого желудочка Толщина задней стенки левого желудочка 1,2 см; Толщина межжелудочковой перегородки 1,2 см. Увеличение массы миокарда левого желудочка Концентрическое ремоделирование левого желудочка - определяется по формуле 2ЗСЛЖ/КДР 0,45 при нормальном индексе массы левого желудочка. Масса миокарда левого желудочка рассчитывается в большинтсве исследований по формуле R. Devereux, N.Reichek (1977): ММлж = 1,04 [(МЖП + ЗСЛЖ + КДР)3 - (КДР)3] - 13,6, где ММлж - масса миокарда левого желудочка в г, МЖП - толщина межжелудочковой перегородки в см, ЗСЛЖ - толщина задней стенки левого желудочка в см, КДР - конечно-диастолический размер левого желудочка в см.  Рис. 1.5. Электрокардиограмма при гипертрофии левого желудочка в сочетании с неполной блокадой правой ножки пучка Гиса. Увеличение длительности интервала внутреннего отклонения QRS в отведениях V5-V6 до 0,06 сек, амплитуда зубца R в отведении V5 меньше удвоенной амплитуды зубца R в отведении V6. Амплитуда зубца Т в отведении V2 больше, чем амплитуда зубца Т в отведении V6, отклонение электрической оси сердца влево, смещение переходной зоны к отведениям V1-V2. Признаки неполной блокады правой ножки пучка Гиса обведены кружком. Гипертрофия левого желудочка выявляется при увеличении массы миокарда левого желудочка 134 г/м2 (для мужчин) и 110 г/м2 (для женщин). В настоящее время различают три степени гипертрофии левого желудочка: легкая степень - индекс массы миокарда левого желудочка от 135 до 151 г/м2, умеренная - от 152 до 172 г/м2, тяжелая - 173 г/м2 (Gottdiener G. и соавт, 1990). Корреляция массы миокарда левого желудочка, полученных по этой формуле, с результатами патологоанатомического вскрытия у 120 пациентов, согласно данным нашего исследования (полученными при участии В.С. Александрова), составляет 0,92, что соответствует литературным данным. Гипертрофия левого желудочка может быть ранней, не соответствующей выраженности и давности артериальной гипертензии, а также может даже предшествовать стойкому подъему артериального давления. При значительной гипертрофии левого желудочка ухудшается прогноз: раньше развивается сердечная недостаточность, коронарная недостаточность, часто наблюдаются аритмии, повышается риск внезапной смерти. Нарушение трансмитрального кровотока Нарушение трансмитрального кровотока определяется по отношению максимальной скорости кровотока в начале диастолы (Е) левого желудочка к максимальной скорости кровотока в конце диастолы предсердий (А), т.е. в систолу предсердий, определяемой над створками митрального клапана из 2-х или 4-х камерной позиции, причем за наличие нарушения диастолической дисфункции левого желудочка принимают соотношение Е/A меньше или равную 1,0 (Feigenbaum H., 1994). Более подробно определени трансмитрального потока описано в главе 6. Результаты эхокардиографического исследования послужили основой для разработки эхокардиографической классификации гипертонического сердца по степеням тяжести. Одной из последних была предложена классификация M. Iriarte и соавт. (1995). Эта классификация включает в себя следующие степени тяжести гипертонического сердца. I степень - диастолическая дисфункция левого желудочка при отсутствии его гипертрофии. II степень - диастолическая дисфункция левого желудочка в сочетании с его гипертрофией. III степень - симптомы сердечной недостаточности, соответствующие IIа - IIб стадии или III-IV функционального класса по NYHA (одышка инспираторного характера, рентгенологические признаки застоякрови в легких), при нормальной фракции выброса левого желудочка - 50%. IV степень - сердечной недостаточности, соответствующие IIб стадии или IV функционального класса по NYHA, с низкой фракцией выброса левого желудочка (< 50%). Следует отметить, что диастолическая дисфункция левого желудочка, по полученным нами результатам (при отношении Е/А меньше или равно 0,9), встречалась в среднем у 95% больных гипертонической болезнью с гипертрофией левого желудочка, у 25% пациентов этим заболеванием без гипертрофии левого желудочка и у 10% больных в возрасте от 40 до 70 лет без гипертензии, что соответствует ранее полученным результатам других авторов (M. Iriarte и соавт., 1993, 1995, Feigenbaum H., 1994). |
