5 Глава Гипертоническая болезнь (эссенциальная гипертензия) и симптоматические гипертензии
 Скачать 2.67 Mb. Скачать 2.67 Mb.
|
Таблица 1.9. Оценка степени риска сердечно-сосудистых осложнений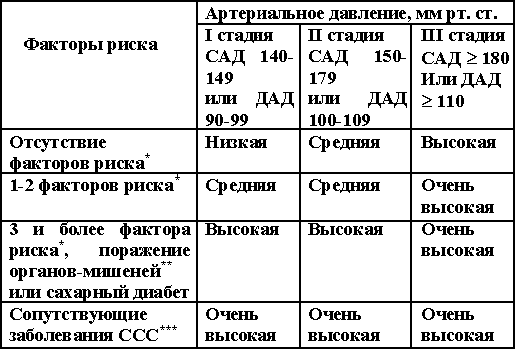 Примечание: АД – артериальное давление; САД и ДАД – систолическое и диастолическое артериальное давление в мм рт. ст., ССС – сердечно-сосудистая система. Комментарии таблице оценки степени сердечно-сосудистых осложнений. * - факторы риска, отрицательно влияющие на прогноз: - уровень систолического и диастолического артериального давления, соответствующие 1-3 стадии; - мужчины старше 55 лет; - женщины старше 65 лет; - курение; - уровень общего холестерина 6,5 ммоль/л; - сахарный диабет; - наличие в семейном анамнезе заболеваний сердечно-сосудистой системы; - снижение уровня липопротеидов высокой плотности; - повышение уровня липопротеидов низкой плотности; - микроальбуминурия у больных сахарным диабетом; - нарушение толерантности к глюкозе; - ожирение; - повышение уровня фибриногена; - социально-экономические группы высокого риска; - этнические группы высокого риска; - географические группы высокого риска. ** - поражение органов-мишеней: гипертрофия левого желудочка (по данным электрокардиограммы, рентгена грудной клетки, эхокардиографии); протеинурия и/или небольшое увеличение креатинина в плазме крови; наличие атеросклеротических бляшек, подтвержденных данными ультразвукового исследования или ангиографии; генерализованная или локальная ретинопатия. *** - заболевания сердечно-сосудистой системы: Церебро-васкулярные заболевания – ишемический инсульт, церебральные геморргии, преходящее нарушение мозгового кровообращения; Заболевания сердца – инфаркт миокарда, стенокардия, операции аорто-коронарного шунтирования, балонная дилатация, сердечная недостаточность IV класса; Заболевания почек – диабетическая нефропатия, нарушение функции почек; Тяжелая гипертоническая ретинопатия – геморрагии или эксудаты, отек соска зрительного нерва. Подходы к лечению гипертонической болезни (ВОЗ/МОАГ, 1999) САД 140-180 мм рт. ст. или ДАД 90-110 мм рт. ст. на основании трехкратных измерений Оценка факторов риска, повреждения органов-мишеней и заболеваний сердечно- сосудистой системы Рекомендации по изменению образа жизни Оценка абсолютного риска Очень Высокий Средний Низкий высокий Начать Начать Контроль АД и др. Контроль АД и др. медика- медика- факторов риска на факторов риска на ментозную менозную протяжении 3-6 мес. протяжении 6-12 мес. терапию терапию _____________ ______________ САД 140 САД 140 САД 150 САД 150 или ДАД 90 или ДАД 90 или ДАД 95 или ДАД 95 Медикамен- Немедикамен- Медикамен- Немедикамен- тозная терапия тозная терапия тозная терапия тозная терапия Примечание: САД и ДАД – систолическое и диастолическое артериальное давление в мм рт. ст., АД – артериальное давление. 1.7.6. Монотерапия гипертонической болезни Монотерапия гипертонической болезни используется при применении I-IV ступеней (ВОЗ/МАОГ, 1999). I степень. Салуретик гипотиазид (гипохлортиазид) 25 мг 1 раз в день или Арифон-ретард (индапамид) 1,5 мг 1 раз в день или аквафор (ксипамид) 10 мг 1 раз в день. II ступень. Кардиоселективный -адреноблокатор – метопролол 100 мг 1 раз в день или атенолол 50 мг 1 раз в день или небиволол (небилет) 5 мг в день. На второй ступени можно вместо -адреноблокаторов применять антагонисты кальция: изоптин 240 SR (верапамил) 240-480 мг 1 раз в день или дилтиазем-ретард (алтиазем РР) 180-360 мг в сутки. III ступень. Ингибитор АПФ – эналоприл (эднит, энап, ренитек) 10-20 мг 1-2 раза в день или капотен (капроприл) 25 мг 3 раза в день или моноприл (фозиноприл) 10-20 мг 1 раз в день или престариум (периндоприл) 4 мг 1 раз в день или гоптен (трандаприл) 4 мг 1 раз в день. При непереносимости ингибиторов АПФ при мягкой и умеренной гипертонии можно использовать блокаторы ангиотензиновых рецепторов: козаар (лозарантан) 50-100 мг 1 раз в день или тетеветен (эпросартан) 600 мг 1 раз в день или диован (вальсартан) 80 мг 1 раз в день. IV ступень*. Антагонисты кальция пролонгированного действия – амилидипин (норваск) 5-10 мг 1 раз в день или фелодипин (плендил) 2,5-5-10 мг 1 раз в день или лаципин (лацидин) 4 мг 1 раз в день. При тяжелой гипертензии на IV ступени можно использовать -1-адреноблокаторы, постепенно повышая их дозировку – кардура (доксазозин) 2-16 мг 1 раз в день или тетразозин 1-5 мг 1 раз в день. Примечание: * - IV ступень используется при недостаточно гипотензивном эффекте I – III ступеней или как монотерапию при тяжелой гипертензии. Результаты нескольких проспективных исследований дают основание предполагать, что -адреноблокаторы превосходят тиазидные диуретики по влиянию на отдаленный прогноз гипертонической болезни. Всего два крупных контролируемых исследования посвящено изучению сравнительной эффективности и переносимости антигипертензивных препаратов, относящихся к 5-6 различным фармакологическим группам. Это исследование VACS, 1993 и TOMHS, 1993. Наиболее эффективным с наилучшей переносимостью препаратом оказался дилтиазем-ретард (120-360 мг/сутки) и амилодипин (5-10 мг/сутки), а меньшая эффективность с плохой переносимостью оказалась у доксазозина (2-4 мг/сутки) и эналоприла (5-10 мг/сутки). Аналогичные данные были получены E.Agabiti-Rosei и соавт. (1994), причем в этом исследовании показано, что амилодипин и эналоприл в равной степени уменьшают гипертрофию миокарда левого желудочка. Одинаковую гипотензивную активность амилодипина (5-10 мг/сутки) и лизиноприла (10-20 мг/сутки) выявили в рандомизированном двойном слепом исследовании F.W.Beltman и соавт. (1995). Следует отметить, что наилучшим гипотензивным препаратом, максимально уменьшающим массу миокарда левого желудочка, по данным многих проспективных исследований, явился гидрохлолртиазид (Agabiti-Rosei Е. at al.,1994, Beltman F.W. at al., 1995, R.Fanelly at al., 1997). 1.7.7. Комбинированное использование антигипертензивных препаратов Эффективные и рациональные комбинации: Диуретики + -адреноблокаторы; Диуретики + ингибиторы АПФ; -адреноблокаторы + дигидропиридиновые антагонисты кальция; -адреноблокаторы + -1-адреноблокаторы; -адреноблокаторы + прямые вазодилататоры; Антагонисты кальция + ингибиторы АПФ; Антагонисты ангиотензин-1-рецепторов для ангиотензина II + диуретики. Нерациональные комбинации (использование этих комбинаций допустимо, но требует специального обоснования) Антагонисты кальция + диуретики -адреноблокаторы + верапамил или дилтиазем -адреноблокаторы + ингибиторы АПФ -адреноблокаторы + агонисты центральных -2-адренорецепторов Антагонисты кальция + -1адреноблокаторы Антагонисты кальция + прямые вазодилататоры -1-адреноблокаторы + агонисты центральных -2-адренорепторов -1-адреноблокаторы + прямые вазодилататоры Ингибиторы АПФ + антагонисты ангиотензиновых рецепторов-1 для ангиотензина II Верапамил или дилтиазем + дигидроперидиновые антагонисты кальция Оптимальные комбинации антигипертензивных препаратов в зависимости от сопутствующих заболеваний и синдромов представлены в таблице 1.10. Таблица 1.10. Оптимальные комбинации антигипертензивных препаратов в зависимости от сопутствующих заболеваний и синдромов ____________________________________________________________________________ Сопутствующие заболевания Предпочтительная комбинация или синдромы ____________________________________________________________________________ Выраженная гипертрофия левого Ингибитор АПФ + антагонист кальция желудочка Стенокардия напряжения -адреноблокаторы + дигидропириди- новые антагонисты кальция Сердечная недостаточность а) диуретик + ингибитор АПФ б) Ингибитор АПФ + амилодипин Продолжение таблицы 1.10. ____________________________________________________________________________ Сопутствующие заболевания Предпочтительная комбинация или синдромы ____________________________________________________________________________ в) Диуретик + антагонист ангиотензин-1-рецепторов ангиотензина II Сахарный диабет а) Ингибитор АПФ + антагонист кальция б) Ингибитор АПФ + диуретик (индапамид) в) -1-адреноблокатор + -1-адреноблокатор г) -1-адреноблокатор+ дигидропириди- новый антагонист кальция Поражение почек* Ингибитор АПФ + антагонист кальция Беременность Допегит (метилдопа) ____________________________________________________________________________ Примечание: * - при уровне креатинина плазмы более 0,26 ммоль/л применение ингибиторов АПФ должно проводиться с осторожностью; у больных с потерей белка более 1 г/сутки устанавливается более низкий уровень снижения артериального давления (125/75 мм рт.ст.), чем при менее выраженной протеинурии (130/80 мм рт.ст.). По данным различных кооперативных исследований, фармакологическая терапия мягкой гипертонической болезни требуется только в 40-50% случаев, а у остальных пациентов достаточно использование немедикаментозного лечения, включающего устранение факторов риска (см. выше). Фармакологическая терапия мягкой гипертензии (АДд < 99 мм рт.ст.) < 60 лет > 60 лет -адреноблокаторы Салуретики (диуретики) -адреноблокаторы Ингибиторы АПФ + салуретики + салуретики Фармакологическая терапия умеренной и тяжелой гипертонической болезни < 60 лет > 60 лет АДд > 100 мм рт.ст. АДд > 100 мм рт.ст. антагонисты кальция (амилодипин, Ингибиторы АПФ исрадипин и др.препараты с учетом факторов риска) АДд > 100 мм рт.ст. АДд > 100 мм рт.ст. антагонисты кальция (амилодипин, Ингибиторы АПФ исрадипин и др.препараты с учетом +диуретики факторов риска) + диуретики АДд > 110 мм рт.ст. АДд > 110 мм рт.ст. антагонисты кальция (амилодипин, Ингибиторы АПФ + диуретики исрадипин и др.препараты с учетом + антагонисты кальция (амилодипин, факторов риска) + диуретики + ингибиторы АПФ исрадипин и т..д.) Примечание: АДд – диастолическое артериальное давление. Следует отметить, что использование антагонистов кальция нормализует артериальное давление, однако, по данным кооперативных исследований, не снижает частоту развития инфаркта миокарда, инсульта, сердечной недостаточности и т.д. 1.7.8. Лечение изолированной систолической артериальной гипертензии у пожилых больных 1. При систолическом артериальном давлении < 210 мм рт.ст. - немедикаментозная терапия. 2. При систолическом артериальном давлении > 210 мм рт.ст. + поражении органов мишеней - показана фармакологическая терапия. Немедикаментозная терапия включает: - уменьшение дозы потребляемого алкоголя; - регулярные физические упражнения (30-45 мин. 3-5 раз в день) - ограничение употребление поваренной соли < 6 гр. в сутки. - устранение факторов риска Фармакологическая терапия:
1.7.9. Гипертензивные (гипертонические) кризы и их лечение Гипертензивный криз - клинический синдром, обусловленный внезапным и значительным повышением артериального давления. Важным критерием является резкое ухудшение регионарного кровообращения в органах-мишенях и утяжеление клинической картины заболевания в целом. Наряду с повышением уровня артериального давления, клиническим критерием криза является выявление не менее 4 симптомов со стороны органов-мишеней, например, головной боли, головокружения, тошноты, шума в ушах, мелькания «мушек» перед глазами, разноцветных кругов, ангинозного синдрома и т.д. Классификация гипертонических кризов Классификация гипертонических кризов по классификации ВОЗ (1999) Гипертонический криз как обострение гипертонической болезни; Гипертонический криз при симптоматической гипертензии, в том числе как основное проявление вторичной артериальной гипертензии, например, при остром гломерулонефрите, феохромоцитоме, атеросклерозе почечных артерий и т.д.; Гипертонический криз как проявление острой ишемии тканей какого-либо органа (острая ишемия миокарда, ишемический инсульт, тромбоз почечной артерии, эклампсия или предэклампсия и т.д.) Классификация гипертонических кризов по характеру осложнений (Koch-Weser G., 1974): 1) Неосложненные гипертонические кризы; 2) Осложненные гипертонические кризы. Классификация гипертонических кризов по их течению (Кушаковский М.С., 1983, 1995): По характеру течения гипертонические кризы подразделяются на: преимущественно нейровегетативный (I тип); преимущественно водно-солевой (II тип); судорожный (III тип). Патогенез гипертонических кризов. В основе развития гипертонических кризов лежат выраженные симпатикотонии, гиперкатехоламинемия, повышение в крови содержания циклических нуклеотидов, глюкокортикоидов, альдостерона при I типе. При водно-солевом типе криза задерживается натрий, нарастает объем циркулирующей крови, развивается вторичный гиперальдостеронизм. Нарушения в период криза капиллярного кровотока и микроциркуляции создает ситуацию критическо-локального нарушения местного кровообращения (мозгового, коронарного, почечного) с развитием необратимых или обратимых нарушений гемодинамики. Важным элементом криза является плазматическое пропитывание стенка сосуда, отек стенки сосуда и периваскулярного пространства, возможно диапедезное кровотечение, разрывы мелких сосудов, кровоизлияния, инфаркты. Основные клинические проявления гипертензивных кризов при гипертонической болезни. При нейро-вегетативном варианте криза симптомы нарастают быстро: с промежутком от нескольких минут до часа между появлением каждого симптома. Развитие криза обусловлено избыточным выделением адреналина (как правило больные I-II стадией гипертонической болезнью в возрасте до 60 лет). Больные возбуждены, лицо гиперемировано, отмечается выраженный страх «смерти», тремор, возможна urina spastika, выраженная тахикардия. Преимущественно нарастает систолическое давление. Развитие водно-солевого или «отечного» варианта криза не столь быстрое, как при предыдущем варианте, однако он проявляется прогрессирующим повышением как систолического, так и диастолического давления, причем патогномоничные симптомы при этом кризе появляются с интервалом от одного до нескольких дней. Больные при этом варианте криза чаще бледны, скованны, подавлены, сонливы, лицо одутловатое, отечность конечностей. Следует отметить, что водно-солевой криз, как правило, характерен для пациентов II-III стадий гипертонической болезни в возрасте старше 60 лет. Такому варианту криза чаще предшествует злоупотребление поваренной солью, задержка жидкости. Подобный вариант чаще наблюдается у женщин и может быть связан с менструальным циклом. Судорожный вариант чаще возникает на фоне более высокого исходного артериального давления и протекает по типу динамического нарушения мозгового кровообращения. Этот криз характеризуется выраженной очаговой симптоматикой гипертонической энцефалопатии: нарушениями чувствительности, двигательными очаговыми расстройствами, афазией, снижением или потерей сознания, тоническими или клоническими судорогами, утратой сознания. В данном варианте криза, носящего, очевидно, вазоспастический характер, возможны осложнения типа кровоизлияния в сетчатку, острой коронарной недостаточности, расслаивающей аневризмы аорты. К осложненным гипертоническим кризам относятся пациенты с: гипертонической энцефалопатией, острым нарушеним мозгового кровообращения, отеком легких, расслаивающей аневризмой аорты, тяжелой артериальной гипертензией у беременных или больные нестабильной стенокардией или острым инфарктом миокарда. Им показано немедленное снижение артериального давления с помощью внутривенного введения лекарственных препаратов. К неосложненным кризам относят больных, у которых в момент криза обнаруживаются кровоизлияния и экссудаты (с отеком зрительного нерва или без него), а также быстрое повышение содержания креатинина крови. Основные причины гипертонических кризов: Внезапное повышение артериального давления у больных с хронической артериальной гипертензией; Прекращение приема антигипертензивных препаратов; Применение трициклических антидепрессантов и симпатических аминов (амфетаминов, кокаина, фенциклидина); Употребление продуктов, содержащих тирамин одновременно с приемом ингибиторов моноаминооксидазы; Реноваскулярная гипертензия; Предэклампсия и эклампсия; Острый гломерулонефрит; Системная склеродермия и другие диффузные заболевания соединительной ткани системная красная волчанка, узелковый периартериит и т.д.); Другие паренхиматозные заболевания почек; Феохромоцитома; Тяжелая травма головы; Обширные ожоги кожи. Лечение гипертонических кризов. Лечение гипертонических кризов необходимо начинать после определения их этиологического фактора (криз как проявление обострения гипертонической болезни, симптоматической гипертензии или острой ишемии органов и тканей). После определения причины криза целесообразно определить тип криза - осложненный или неосложненный. В случае осложненного гипертонического криза необходима внутривенная терапия, направленная на снижение уровня артериального давления до субнормальных для данного больного (на 10-20 мм рт. ст. выше нормальных для пациента цифр) в зависимости от показаний или противопоказаний (см. выше). Наиболее распространенным препаратом является нитропурсид натрия или нитроглицерин, а также можно использовать для неотложной терапии ганглиоблокаторы - пентамин внутривенно 10-20 мкг в минуту или внутривенно арфонад 0,5-5 мг в минуту (эти препараты вводятся под непрерывным контролем артериального давления). Затем вводится клофелин или применяются пероральные гипотензивные средства в сочетании с мочегонными, используемые для купирования кризов (см. выше). Характеристика антигипертензивных препаратов для перорального и парантенрального применения, используемых для лечения гипертонических кризов представлены в таблицах 1.11., 1.12. Таблица 1.11. Антигипертензивные препараты для перорального применения, используемые для лечения гипертонических кризов ______________________________________________________________________________________ Препарат Дозировка Начало действия Длительность Побочное действия действия действие ______________________________________________________________________________________ Нифедипин 10-20 мг 5-10 минут 3-6 ч Не рекомендуется применять у больных с тяжелой ИБС, инфактом миокарда и ОНМК ______________________________________________________________________________________ Никардипин 20 мг под 30-60 минут 4-6 ч Те же, что для нифедипина язык ______________________________________________________________________________________ Клонидин 0,1-0,2 мг 30-60 минут 8-12 ч Не рекомендуется применять у больных с гипертонической энцефалопатией и ОНМК ______________________________________________________________________________________ Каптопирил 25-50 мг 5-10 минут 3-6 ч Реакция на препарат под язык может быть непредска- зуемой: возможно резкое снижение АД у больных с высокой активностью ренина в плазме или двусторонним стенозом почечной артерии ______________________________________________________________________________________ Примечание: АД - артериальное давление, ОНМК – острое нарушение мозгового кровообращения. Таблица 1.12. Антигипертензивные препараты для внутривенного применения, используемые для лечения гипертонических кризов ______________________________________________________________________________________ Препарат Дозировка Начало действия Длительность Побочное действия действие* ______________________________________________________________________________________ Нитро- 20-700 мкг/ немедленно 1-2 мин Не рекомендуется пурсид мин в/в применять у больных натрия с тяжелой ИБС, почеч- ной недостаточнос- ти и эклампсией ______________________________________________________________________________________ Нитро- 5-100 мкг/ 2-5 мин 3-5 мин Не рекомендуется при- глице- мин в/в менять у больных при рин высоком внутричереп- ном давлении ______________________________________________________________________________________ Диазок- 50-150 мг/ 2-4 мин 6-12 ч Не рекомендуется при- сид мин в/в менять у больных при тяжелой ИБС, сердеч- ной декомпенсацией или расслоением анев- ризмы аорты Продолжение таблицы 1.12. ______________________________________________________________________________________ Препарат Дозировка Начало действия Длительность Побочное действия действие* ______________________________________________________________________________________ Никардипин 2-10 мг/ч 2-4 мин 1-4 ч Не рекомендуется при- в/в менять у больных при тяжелой ИБС, сердеч- ной декомпенсации или расслоением анев- ризмы аорты ______________________________________________________________________________________ Фентоламин 50-150 мг 1-2 мин 3-10 мин Показан только при в/в в виде катехоламиновых болюса кризах (при феохромоцитоме) ______________________________________________________________________________________ Тириме- 0,5-5 мг/ 1-5 мин 10 мин Не рекомендуется при- тафан мин в/в менять у больных при (арфонад) тяжелой ИБС, сердеч- ной декомпенсации ______________________________________________________________________________________ Лабетолол 20-80 мг/ 5-10 мин 3-6 ч Не рекомендуется при- мин в/в менять у больных с тяжелой сердечной декомпенсацией ______________________________________________________________________________________ Эналаприл 0,625-5 мг 15-60 минут 6 ч Реакция на препарат в/в каждые может быть непредска- 6 ч зуемой: возможно рез- кое снижение АД у больных с высокой активностью ренина в плазме или двусторонним стенозом почечной артерии ______________________________________________________________________________________ Гидралазин 10-20 мг 10-20 минут 3-8 ч Реакция на препарат в/в в виде может быть непредска- болюса зуемой: возможно рез- кое снижение АД при эклампсии, возможно усиление ишемии миокарда ______________________________________________________________________________________ Эсмолол 20-35 мг/ 1-2 мин 10-20 мин Не рекомендуется при- мин в/в менять у больных с (бреви- тяжелой сердечной блок) декомпенсацией ______________________________________________________________________________________ Примечание: АД - артериальное давление; в/в - внутривенно; * - гипотония может развиться при парантеральном введении всех гипотензивных средств, используемых для лечения кризов. Лечение гипертонических кризов в зависимости от их течения (Кушаковский М.С., 1995) Нейро-вегетативная форма: - сибазон (седуксен) внутривенно 10-20 мг; - анаприлин 20-40 мг под язык или другой неселективный -адреноблокатор в адекватной дозе; - клофеллин 0,01% раствор 0,5-1,0 мл внутривенно или 0,01% раствор 0,75-1,5 мл внутримышечно; если криз не купируется - лазикс 20-40 мг внутривенно. «Отечная» форма: - «срочная» терапия - пентамин внутривенно в дозе 10-20 мкг в мин под контролем артериального давления; - нифедипин 10 мг под язык; - лазикс 40-80 мг внутривенно; - при необходимости - клофеллин 0,01% раствор 0,5-1 мл внутривенно или 0,01% раствор 0,75-1,5 мл внутримышечно. Судорожная форма: - натрия нитропруссид внутривенно в начальной дозе 0,5 мкг/кг/мин и в максимальной - 10 мкг/кг/мин. - лазикс 80 мг внутривенно - магния сульфат 25%-20 мл внутривенно медленно;
Показания к госпитализации (ВОЗ/МОАГ, 1999). Показания к плановой госпитализации: Необходимость проведения специальных (чаще, инвазивных) методов исследования для уточнения причины артериальной гипертензии; Трудность в подборе антигипертензивной терапии на догоспитальном этапе (частые гипертонические кризы, резистентная к проводимой терапии артериальная гипертензия). Показания к экстренной госпитализации: Гипертонический криз, некупирующийся на догоспитальном этапе; Гипертонический криз с выраженными проявлениями гипертонической энцефалопатии; Осложнения гипертонической болезни, требующие интенсивной терапии и постоянного врачебного наблюдения (инфаркт миокарда, инсульт, субарахноидальное кровоизлияние, нарушение зрения, отек легких). Глава 2 |
