|
|
все вопросы бх. А) Химическая природа ферментов Ферменты(энзимы) биологические катализаторы
Секреция
Бета-клетки островков Лангерганса чувствительны к изменению уровня глюкозы в крови; выделение ими инсулина в ответ на повышение концентрации глюкозы реализуется по следующему механизму:
Глюкоза свободно транспортируется в бета-клетки специальным белком-переносчиком GluT 2.
В клетке глюкоза подвергается гликолизу и далее окисляется в дыхательном цикле с образованием АТФ; интенсивность синтеза АТФ зависит от уровня глюкозы в крови.
АТФ регулирует закрытие ионных калиевых каналов, приводя к деполяризации мембраны.
Деполяризация вызывает открытие потенциал-зависимых кальциевых каналов, это приводит к току кальция в клетку.
Повышение уровня кальция в клетке активирует фосфолипазу C, которая расщепляет один из мембранных фосфолипидов — фосфатидилинозитол-4,5-бифосфат — на инозитол-1,4,5-трифосфат и диацилглицерат.
Инозитолтрифосфат связывается с рецепторными белками ЭПР. Это приводит к высвобождению связанного внутриклеточного кальция и резкому повышению его концентрации.
Значительное увеличение концентрации в клетке ионов кальция приводит к высвобождению заранее синтезированного инсулина, хранящегося в секреторных гранулах.
В зрелых секреторных гранулах кроме инсулина и C-пептида находятся ионы цинка, амилин и небольшие количества проинсулина и промежуточных форм.
Выделение инсулина из клетки происходит путём экзоцитоза — зрелая секреторная гранула приближается к плазматической мембране и сливается с ней, и содержимое гранулы выдавливается из клетки. Изменение физических свойств среды приводит к отщеплению цинка и распаду кристаллического неактивного инсулина на отдельные молекулы, которые и обладают биологической активностью.
Механизм
Подобно другим гормонам своё действие инсулин осуществляет через белок-рецептор.
Инсулиновый рецептор представляет собой сложный интегральный белок клеточной мембраны, построенный из 2 субъединиц (a и b), причём каждая из них образована двумя полипептидными цепочками.
Инсулин с высокой специфичностью связывается и распознаётся а-субъединицей рецептора, которая при присоединении гормона изменяет свою конформацию. Это приводит к появлению тирозинкиназной активности у субъединицы b, что запускает разветвлённую цепь реакций по активации ферментов, которая начинается саутофосфорилирования рецептора.
Весь комплекс биохимических последствий взаимодействия инсулина и рецептора ещё до конца не вполне ясен, однако известно, что на промежуточном этапе происходит образование вторичных посредников: диацилглицеролов и инозитолтрифосфата, одним из эффектов которых является активация фермента —протеинкиназы С, с фосфорилирующим (и активирующим) действием которой на ферменты и связаны изменения во внутриклеточном обмене веществ.
Усиление поступления глюкозы в клетку связано с активирующим действием посредников инсулина на включение в клеточную мембрану цитоплазматических везикул, содержащих белок-переносчик глюкозы GLUT 4.
75. Глюкагон – одно цепочный полипептид, который состоит из 29 аминокислот, вырабатывается в виде проглюкагона (37 аминокислот), активируется частичным протеолизом, секреция стимулируется ионами кальция и аминокислотами, ингибируется глюкозой и соматостатином.
77. Медицинские показания и правило проведения теста «сахарной нагрузки» (теста толерантности к глюкозе).
Проба на толерантность к глюкозе (Глюкозо-толерантный тест, ГТТ) - метод диагностики сахарного диабета. Основные показания к применению: диагностика сахарного диабета, ранее обнаруженные небольшие (сомнительные) увеличения содержания глюкозы, наличие факторов риска развития диабета - ожирение, атеросклероз, сердечно-сосудистые заболевания, наличие диабета у родственников.
Проба на толерантность к глюкозе проводится для выявления сахарного диабета и скрытых нарушений обмена углеводов. Принцип теста заключается в измерении содержания глюкозы 2 раза - до нагрузки и через 2 часа. Нагрузка с глюкозой: 75 грамм безводной глюкозы растворить в 250-300 мл. воды и выпить в течение 3-5 минут на голодный желудок. Для детей количество глюкозы составляет 1,75 г глюкозы на 1 кг массы тела. Тесту предшествует ночное голодание в течение 8 часов (не более 14 часов), воду пить можно. Последний прием пищи вечером должен содержать 30-50 г углеводов.
Показанием для проведения теста являются сомнительные результаты измерения глюкозы, случайно выявленные гипергликемия или глюкозурия, а также клинические признаки сахарного диабета при нормальном содержании глюкозы. Следует учитывать, что в случае, если диагноз "сахарный диабет" не вызывает сомнений, применение теста может привести к развитию гликемического шока.
В случае проведения перорального глюкозотолерантного теста отправными являются следующие показатели (в капиллярной и в венозной крови): Нормальная толерантность к глюкозе характеризуется уровнем гликемии через 2 ч после нагрузки глюкозой < 7,8 ммоль/л (<140 мг/дл).
Увеличение содержания:
Толерантность. Снижение всасывания глюкозы из ЖКТ (плоская кривая): заболевания кишечника (напр., целиакия, спру), болезнь Уипла, надпочечниковая недостаточность (напр. болезнь Аддисона, гипопитуитаризм), гипотиреоз. Повышенная секреция инсулина (длительная гипогликемия): опухоль или гиперплазия островковых клеток поджелудочной железы.
Уменьшение содержания:
Толерантность. Повышенное всасывание глюкозы из ЖКТ: гипертиреоз, гастрэктомия, гастроэнтеростомия, ваготомия, избыточное потребление глюкозы. Снижение утилизации глюкозы тканями: сахарный диабет, поражение ЦНС, гиперлипидемия, гемохроматоз, синдром Кушинга. Пониженное образование гликогена (повышенный гликогенолиз и глюконеогенез): тяжелые заболевания печени, болезнь Гирке, гипертиреоз, стресс, инфекции, феохромоцитома, беременность.
78. Адреналин - гормон мозгового вещества надпочечников: схема синтеза и названия ферментов. Механизм действия адреналина и его влияние на обмен веществ.
О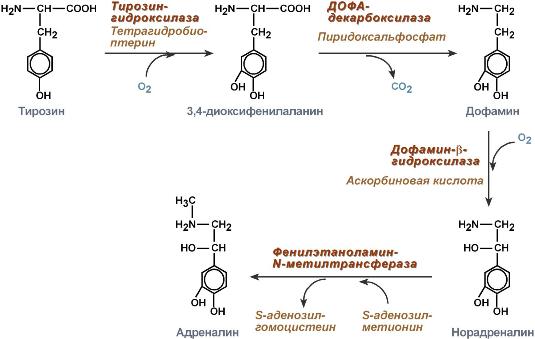 существляется в клетках мозгового слоя надпочечников (80% всего адреналина), синтез норадреналина (80%) происходит также в нервных синапсах. существляется в клетках мозгового слоя надпочечников (80% всего адреналина), синтез норадреналина (80%) происходит также в нервных синапсах.
Активируют: стимуляция чревного нерва, стресс.
Уменьшают: гормоны щитовидной железы.
Механизм действия гормонов разный в зависимости от рецептора. Конечный эффект гормонов зависит от преобладания типа рецепторов на клетке и концентрации гормона в крови. Например, в жировой ткани при низкихконцентрациях адреналина более активны α2-адренорецепторы, при повышенных концентрациях (стресс) – стимулируются β1-, β2-, β3-адренорецепторы.
Аденилатциклазный механизм
при задействовании α2-адренорецепторов аденилатциклаза ингибируется,
при задействовании β1- и β2-адренорецепторов аденилатциклаза активируется.
Кальций-фосфолипидный механизм
при возбуждении α1-адренорецепторов.
Механизм действия и влияние на метаболизм
При возбуждении α1-адренорецепторов (печень, сердечно-сосудистая и мочеполовая системы): активация гликогенолиза, сокращение гладких мышц кровеносных сосудов и мочеполовой системы.
При возбуждении α2-адренорецепторов (жировая ткань, поджелудочная железа, почки): подавление липолиза (уменьшение стимуляции ТАГ-липазы), подавление секреции инсулина и секреции ренина.
При возбуждении β1-адренорецепторов (есть во всех тканях): активация липолиза, увеличение силы и частоты сокращений миокарда.
При возбуждении β2-адренорецепторов (есть во всех тканях): стимуляция гликогенолиза в печени и мышцах, и глюконеогенеза в печени, расслабление гладких мышц бронхов, кровеносных сосудов, мочеполовой системы и желудочно-кишечного тракта.
В целом катехоламины отвечают за биохимические реакции адаптации к острым стрессам, связанным с мышечной активностью – "борьба или бегство":
усиление липолиза и продукция жирных кислот в жировой ткани для мышечной активности,
гипергликемия за счет глюконеогенеза и гликогенолиза в печени для повышения устойчивости ЦНС,
стимуляция гликогенолиза в мышцах,
активация протеолиза в лимфоидной ткани для обеспечения глюконеогенеза субстратом (аминокислотами),
снижение анаболических процессов через уменьшение секреции инсулина.
Адаптация также прослеживается в физиологических реакциях:
мозг – усиление кровотока и стимуляция обмена глюкозы,
мышцы – усиление сократимости,
сердечно-сосудистая система – увеличение силы и частоты сокращений миокарда,
легкие – расширение бронхов, улучшение вентиляции и потребления кислорода,
кожа – снижение кровотока.
79. Гормоны коры надпочечников: классификация по химической структуре, схема основных этапов синтеза из холестерола, механизм действия.
В коре надпочечников образуются из холестерина стероидные гормоны: кортикостероиды (глюкокортикоиды и минералокортикоиды) и половые гомоны (женские и мужские).
Глюкокортикоиды:С21-стероиды, играют важную роль в адаптации к стрессу. Они оказывают разнообразные эффекты, но наиболее важный - стимуляция глюконеогенеза. Основной глюкокортикоид человека - кортизол. Осуществляется в сетчатой и пучковой зонах коры надпочечников. Активируют: АКТГ, обеспечивающий нарастание концентрации кортизола в утренние часы, к концу дня содержание кортизола снова снижается. Уменьшают: кортизол по механизму обратной отрицательной связи. Механизм действия – ЦИТОЗОЛЬНЫЙ. Гипофункция – болезнь Аддисона, гиперфункция – синдром Кушинга.
Минералокортикоиды:С21-стероиды, необходимы для поддержания уровня Na+ и К+. Самый активный гормон этого класса – альдостерон. Осуществляется в клубочковой зоне коры надпочечников. Образованный из холестерола прогестерон на пути к альдостерону подвергается последовательному окислению 11-гидроксилазой, 18-гидроксилазой и 21-гидроксилазой. Активируют: ангиотензин II, выделяемый при активации ренин-ангиотензиновой системы, повышение концентрации ионов калия в крови (связано с деполяризацией мембран, открытием кальциевых каналов и активацией аденилатциклазы). Механизм действия – ЦИТОЗОЛЬНЫЙ. Гипофункция не отмечена, гиперфункция – первичный альдостеронизм (синдром Конна) и вторичный альдостеронизм.
Андрогены - С19-стероиды. Эстрадиол — важнейший представитель эстрогенов. Подобно прогестерону он синтезируется в яичниках, а в период беременности также в плаценте. Эстрадиол регулирует менструальный цикл. Он стимулирует пролиферацию клеток слизистой матки, а также отвечает за развитие вторичных женских половых признаков (развитие молочных желез, характер жировых отложений и тому подобное). Тестостерон — наиболее важный представитель андрогенов (мужские половые гормоны). Он синтезируется клетками. Этот гормон отвечает также за развитие вторичных мужских половых признаков (развитие мускулатуры, волосяной покров и тому подобное).
О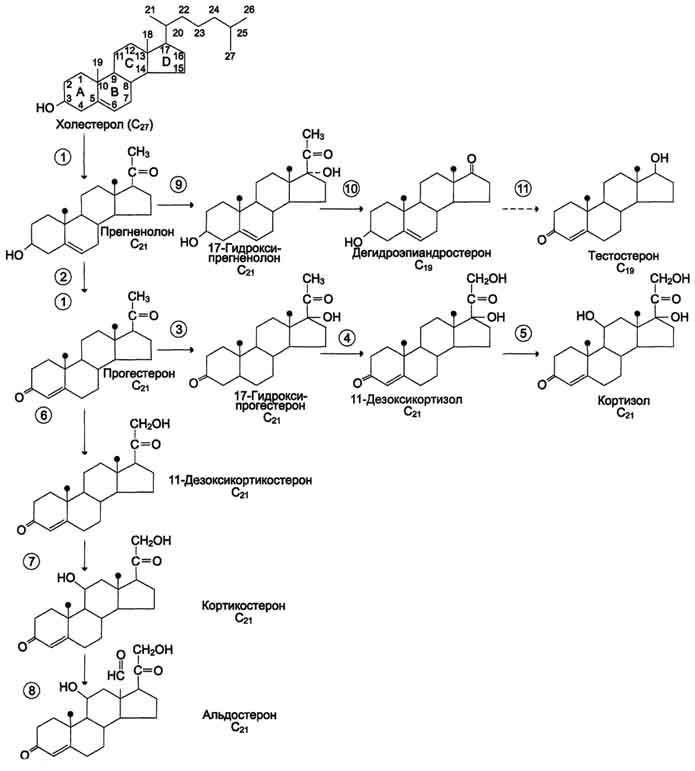 бщим предшественником кортикостероидов служит холестерол. бщим предшественником кортикостероидов служит холестерол.
1 - превращение холестерола в прегненолон (гидроксилаза, отщепляющая боковую цепь);
2 - образование прогестерона (3-β-гидроксистероиддегидрогеназа);
3,4,5 - реакции синтеза кортизола (3-17-гидроксилаза, 4 – 21-гидроксилаза, 5 – 11-гидроксилаза);
6, 7, 8 - путь синтеза альдостерона (6 - 21-гидроксилаза, 7 - 11-гидроксилаза, 8 - 18-гидроксилаза, 18-гидроксидегидрогеназа);
9,10,11 - путь синтеза тестостерона (9 - 17-гидроксилаза, 10 - 17,20-лиаза, 11 - дегидрогеназа)
Н иже схема синтеза отдельно стероидных гормонов (картинка большая, увеличить можно, кому не видно) ↓↓↓↓ иже схема синтеза отдельно стероидных гормонов (картинка большая, увеличить можно, кому не видно) ↓↓↓↓
80. Глюкокортикоиды: примеры гормонов, их роль в обмене веществ. Влияние глюкокортикоидов на мышечную и соединительную ткани. Биохимическое обоснование использования глюкокортикоидов, как иммунодепрессантов и противовоспалительных препаратов.
(схемка синтеза в предыдущем вопросе)
|
|
|
 Скачать 6.2 Mb.
Скачать 6.2 Mb.
 существляется в клетках мозгового слоя надпочечников (80% всего адреналина), синтез норадреналина (80%) происходит также в нервных синапсах.
существляется в клетках мозгового слоя надпочечников (80% всего адреналина), синтез норадреналина (80%) происходит также в нервных синапсах. бщим предшественником кортикостероидов служит холестерол.
бщим предшественником кортикостероидов служит холестерол.  иже схема синтеза отдельно стероидных
иже схема синтеза отдельно стероидных