1 балалар хирургиясы кітап. Балалар хирургиясы
 Скачать 7.1 Mb. Скачать 7.1 Mb.
|
|
ПАРАПРОКТИТ АУРУЫ Парапроктит ауруы - тік iшектiң айналасының iрiңдеп қабынуы. Парапроктит ауруы балаларда жиi кездесетiн iрiңдiк ауруы. Iрiңдiк терi астында, шонданай сүйегi мен тік iшектiң аралығында, жамбас сүйек пен көтен iшектiң аралығындада және көтен iшектiң артында шоғырланып орналасады. Балаларда кездесетiн парапроктиттiң 95% дейiнi терi астының iрiңдеп қабынуы арқылы бiлiнедi. Парапроктиттiң негiзгi клиникалық белгiлері науқас баланың дене қызуы 38-400С-қа дейiн көтерiлiп, үлкен дәретке отырғанда, көтен iшектiң айналасын жуғанда қатты мазасыздануы арқылы бiлiнедi. Аурудың жағдайы үдемелі түрде нашарлайды - ол тамақтан бас тартып, құсады, iшi өтедi. Үлкен балалар тік iшектiң айналасында ине сұғып алғандай ауыру сезiмiнiң пайда болғандығын айтады. Жүрсе, отырса немесе үлкен дәретке отырса ауру сезiмi қатты күшейедi. Шат арасын ашып қарағанда, тік iшектiң айналасының қызарып, бiлеуленiп, қатты iсiнiп тұрғаны, кейде флюктуация байқалады. Тік iшектiң iшiн саусақпен зерттеу, ауырсыну сезiмiн қатты қоздыратындықтан тек жалпы наркоз арқылы жүргiзiлуi тиiс. Саусақпенен тік iшектiң iшiн қарағанда оның қабырғаларында iсiну белгiсi бар не жоғы анықталады. Қанның талдамасында лейкоцитоз, анемия және ЭТЖ жоғарылайды. Емдеуі тек хирургиялық тәсiлдер арқылы жүргiзiледi. Диагнозды анықтағаннан кейiн, жалпы наркоз беру арқылы, сфинктердi жараламай, флюктуация ауданында (сағат циферблатының 3 пен 9-дың деңгейiнде) тік iшек айналасы жарты ай секiлдi кесiледi. Iрiңдi тазалап жуғаннан кейiн, жара iшiн саусақпен ашып кеңейтедi, резинадан дренаж қойылып, гипертониялық ерiтiндiлермен байланады. Үлкен балаларға келесі күннен бастап отыратын ванна, ал нәрестелердiң құйрығын антисептиктермен ұдайы жуып, кейiннен калий перманганаты (марганцовка) ерiтiндiсiмен жалпы ваннаға түсiредi. Iрiң азайғаннан кейiн, iрiңдiк iшiне Вишневский майымен, дәкеден жасалған турунда енгiзiледi. Парапроктит ауруы ағзаны қатты улайтынын ескере отырып, оған кең көлемді антибиотик дәрiлерiн (шамамен 5-7 күн), витаминдер, гистаминге қарсы дәрiлер көптеп берiледi. Қажет болған жағдайда вена тамырларына 5-10% қант ерiтiндiсi, гемодез, реополиглюкин дәрiлерi құйылады. ОЙЫҚ ЖАРАЛЫ НЕКРОЗДЫ ЭНТЕРОКОЛИТ Некрозды энтероколит, жаңа туған нәрестелердегі ішек тесілуі мен перитониттің негізгі себебі болып саналады. Бұл ауру кезінде ішек қабырғасының кейбір бөлігінде қан айналымы-ның бұзылуынан геморрагиялық немесе септикалық инфаркт болады. Жас нәресте дүниеге келгеннен кейінгі бейімделу (адаптация-лық) кезеңінде некрозды энтероколит 0,25% кездеседі. Кейбір нәрестелерге неонатальдық кезеңде қарқынды ем жүргізілген кезде 4% некрозды энтероколит кездеседі (Vergate et al, 1980). Ол кезде некрозды энтероколиттің пайда болуы перинатальдық гипоксиядан, асфиксациядан және инфузиялық емнен кейінгі уақытта, кіндік венасы арқылы ауыстырмалы қан құю кезінде кездеседі. Клиникалық белгілері. Экспериментальдық ізденістердің қорытындысы бойынша (K.Toulon Kion, 1967; 1971, 1974 J. Lloyd, 1979) гипоксия және босану кезінде баланың қиналуынан (стресс) қан айналымы орталықтанып ішек тамырлары спазмға ұшырайды. Нәтижесінде қан ағымы тоқтайды да, одан кейін қан тамырларының спазмы парезге айналады, қан тамырларында қан құйылу және ішек қабырғасының некрозы байқалады. Жас нәрестелерде және шала туған балаларда ішек некрозы капиллярлардың гипоксияға бейім болуынан байқалады. Кіндік веналары арқылы алмастырулық қан құю кезінде портальдық тамырлардың тұрақты спазмдары болып, мезентериаль-дық қан айналымының бұзылуы анықталады. Ол одан кейін некроз-ды энтероколитті туғызады (Bell.M.J, 1973; Bounilon .A. 1974) Негізінде, асқазан–ішек жолдарының некрозы мен гангренасы, ойық жаралы–қабынудан басым болады. Мықын ащы ішегінің дистальдық бөлігімен тоқ ішектің оң жақ бөлігі некрозға жиі ұшырайды, негізінде гангрена ішектің шырышты қабатынан басталып, оның сероздық бөлігіне бағытталады. Ол J.Cloup (1973) деректері бойынша 43-56% ішектің тесілуімен асқынады. Жас нәрестелерде некрозды энтероколиттің себебі - граммтеріс микробтардың инфекциясынан болуы ықтимал (Normal RE 0,75%. Аутоиммунды үрдістің ықтималдылығы аурудың ауық–ауық қайталанып өршуімен және ішектің тесілуімен анықталады. Антибактериалдық емді дұрыс қолданбаған жағдайларда да дисбактериоз дамып, арты энтероколитке айналады. Ю.Г. Алексеевскихтің (1973), E.Ч. Новикованың (1981) деректеріне қарағанда ойық жаралы энтероколиттің 30%-ы стафилококктық сепсистен болады. Стафилококк инфекциясында, оның токсиндерінің әсер етуінен қан тамырларының спазмы (тарылуы), одан кейін оның парезі байқалады. Ішек қабырғасына қан құйылып, оның өткізгіштігі бұзылып, трофикалық өзгеріске ұшырап, некроз болады. Клиникалық белгілері. Некрозды энтероколиттің өте ауыр түрі, баланың тууы кезіндегі ауыр асфиксиядан және кіндік қан тамырына дәрі–дәрмектер ертіндісін жіберуден болады. Ю.Ф. Исаковтың мәліметі бойынша (1980) ішектің жедел инфаркті балалар энтероколитінің 15%-да кездеседі. Жас нәрестелердің жалпы жағдайы өте ауыр. Мида қан айналуының бұзылуы (I және III дәрежеде), дем алу және жүрек–тамыр жетіспеушілігінен, жас нәрестеде алғашқы 1-2 тәулікте іші қатты кеуіп, қампиған. Оның ауырсынуы, қатаюы, ішек перистальтикасы төмен, нәжіс және жел шықпайды. Ішек қуысының жалпы рентгенограммасында ішек жолдарының желденуі нашарланады, ішектің пневматозы тән емес.Ішек қабырғасының инфарктінде, оның тесілуіне перистальтика әкеліп соғады. Балаларда созылмалы гипоксия болған жағдайда некрозды энтероколит бірнеше сатыда өтеді. Бірінші сатысы – алғашқы продромды кезеңі: баланың жағдайы, созылмалы гипоксия салдарынан, неврологиялық өзгерістерді, дем алуының және жүрек соғысының бұзылуы белгілерін көрсетеді, 63% бала шала туады (I, II, III дәрежеде). Екінші сатысында некрозды энтероколитке тән біраз белгілер анықталады: жас нәрестенің 8-9 тәулігінде ішек дискенезиясының белгілері пайда болады. Бала емшекті нашар емеді, лоқсиды, сүтпен құсады, салмағын тез жоғалтады, іші қампаяды, оң жағы ауырсынады. Нәжісі - жиі, аздап, көбік тәрізді бөлініс байқалады. Диагностикасы. Диагноз қоюда жалпы рентгенография бірталай мәлімет береді. Энтероколит кезінде асқазан-ішек жолдарында желдің болуы әрдайым бір қалыпты болмайды. Асқазан парезі байқалады. Ішектің парезге ұшыраған бөлігі, оның тарылуымен алмасып отырады, ішектің қабырғасының қабынуы, қалыңдауы көрінеді, кистозды пневматоз анықталады. Үшінші сатысында – ішек тесілуінің алдында, ішек парезі айқын көрінеді, оның ұзақтығы 12-24 сағат. Нәрестенің жағдайы нашарлай береді, токсикоз және эксикоз белгілері, өт сұйықтығымен араласқан тұрақты құсу, іштің қатты қампиюы, іштің қатаюы және ауырсынуы. Ішек перистальтикасы нашар, нәжіс және желі шықпайды, анусы ашылмайды, жабық, тік ішектен қан шығады, қан құсуы байқалады. Рентгенограммада гидроперито-неумнен іш қуысының қарайып, ішектің қабырғасы көрінбейді. Төртінші сатысында – перитонеалдық шок байқалады. Емі. Некрозды энтероколиттің бірінші сатысында синдромдық емдеу жүргізіледі (қан тамырларының жұмысын жақсартатын дәрілер кавинтон, актовегин, гемостатикалық (децинон, викасол, аминокапрон қышқылы), дегидротациялық (фуросемид, маннитол), витаминдер В және С тобынан, т.б. Екінші және үшінші сатысында қарқынды емнің құрамы: асқазан-ішек жолдарының декомпрессиясы, терапияның екінші сатысында - шай, су; үшінші сатысында ауыз арқылы сұйықтық берілмейді, асқазанға 12-24 сағатқа түтікше қойылады. Егер ішек перистальтикасы пайда болса - Рингер сұйықтығы 5-10 мл әр 2 сағат сайын беріледі. Инфузиялық ем: тамырға реологиялық қажетін арттыратын сұйықтықтар құйылады (реополиглюкин, курантил, компламон, гепарин); ішек парезін емдеу үшін калий сұйықтығын қан тамырына жібереді. Антибактериалдық ем (цефалоспарин III-IV буынды). Таңдамалы (селективтік) ем: ішке деконтаминациясын жүргізу, гентамицин, канамицин, бифидум-бактрин. Десенсибилизациялық ем, оперативтік ем: некрозды перитониттің IV сатысында – трансректальдық лапаротомия, некрозға ұшыраған ішек бөлігін резекциялау, ішек стомасын салу. ХИРУРГИЯЛЫҚ СЕПСИС Балалар хирургиясында іріңді инфекцияның маңызы өте зор. Хирургиялық төсектің 25-н іріңді аурулар алып жатады. Балаларда болатын лайықты және лайықты емес иммунитететтің жетіспеушілігінен жергілікті инфекциялық үрдіс генерализацияға ұшырап, хирургиялық сепсиске ауысады. Хирургиялық сепсистің дамуы бірнеше кезеңнен тұрады: жергілікті іріңді үрдіс токсемия (іріңді-резорбтивткі лихорадка) септицемия септикопиемия бактериялық шок. Хирургиялық сепсистің басталуы ретінді оның үшінші кезеңін айтады. Осы кезеңнен бастап хирургиялық сепсис жалпы ауру болып саналады және жергілікті инфекциямен байланысы үзіледі. Осы кезден бастап ауру өзіне тән, патогенетикалық жолмен дамиды. Ол үрдісті тоқтату және алдын алу үшін тек дұрыс оперативтік ем жүргізу қажет. Хирургиялық сепсис тек жедел түрде өтеді. Оның клиникалық белгілері: қан қысымының төмендеуі, қан жүруге перифериялық қысымның артуы, тамыр ішілік қан ұю синдромының пайда болуы (қантамыры ішілік қан ұюдың дисеминациялық төмендеуі), жүрек жұмысының төмендеуі, гемолитикалық анемия. Іріңді метастазды ең көп беретін ағза - өкпе (сепсистік деструктивті пневмония), екінші орында - сүйектер, үшінші – тері және тері асты майы, бүйрек т.б. мүшелер. Бактериальдық шок деп көп көлемді бактерияның бірден біріншілік немесе екіншілік іріңді ошақтан қан тамырларына түсіп, тарап, оның шеткі тармақтарын микроб эмболымен бітеп тастауы (коллапс, тахиаритмия, психикалық бұзылыстар, аллергиялық реакциялар). Сепсиске клиникалық диагноз, гемокультурадан және іріңнен бір типті қоздырғыштарды табу негізінде қойылады. Жергілікті хирургиялық инфекцияда, жергілікті қабыну үрдісі белгілері жалпы белгілерден басым болады. Жергілікті қабыну үрдісінің белгілері: некроз, ісіну, жергілікті фагоцитарлық реакцияның төмендеуі, инфекциялық генерализация беруі және жергілікті қабыну нәтижесінде бөлінген заттарының қанға және лимфаға тарауы. Іріңді хирургиялық инфекцияға диагноз қою және емдеу әдістері. Ол үшін анамнезді толық және терең жинау қажет, ол үшін ол үшін бұрынғы болған инфекциялық аурудың түріне көңіл бөлген дұрыс. Хирургиялық инфекция даму алдындағы баланың жалпы жағдайын зерттеу қажет, хирургиялық инфекцияның біріншілік және екіншілік даму ережесін білу, жергілікті ошақты анықтау үшін баланы жан-жақты қарау, пальпация жүргізу, перкуссия және аускультация жасау. Одан кейін аспаптық зерттеу жоспарын жасау: рентгенография, рентгеносокпия, радионуклеидті тексеру, ультрадыбысты, компьютерлік томография, эндосокпиялық әдіс т.б. Реактивтілікті тексеру – көлемді зертханалық тексерістерді қолдану; қан формуласын анықтау. Стафилококтық инфекцияға лейкоциттің көбеюі, нейтропения, грамм-теріс инфекцияға – лимфопения, нейтрофилез тән. Лимфопения сепсистің ең ауыр түрінде байқалады, яғни ауру нәтижесінің болжамы теріс. Уыттану (интоксикация) дәрежесін оқу үшін Я.Я.Кальф-Калиф 1941 жылы ұсынған уыттанудың лейкоцитарлық көрсеткішімен (индексімен) есептеледі. УЛК (ЛИИ)= (С+2П+3Ю+4Ми) х(Пл+1) 1,0-1,5 (М+Ли) х (Э+1) С –сегментядролы; П –таяқшаядролы; Ю – жетілмеген; Ми – миелоциттер; Пл – плазматикалық клеткалар; М – моноциттер; Ли – лимфоциттер; Э – эозинофилдер. Қабыну үрдісінің бар немесе жоқтығын және оның дәрежесін анықтау үшін С-реактивті ақуызды анықтайды. Иммундық статусын анықтау өте қажет. Іріңді ошақтан шыққан бөлініске, қанға микробиологиялық тексеру жүргізіп, қоздырушы микробты анықтау, іріңді инфекцияның ауыр түрлерінде бірнеше ағзаның жетіспеушіліктерінде, қанның биохимиялық талдамасын жасау, зәрді тексеру, электрофизиологиялық тексеру әдістерін жүргізу міндетті түрде болу керек. Хирургиялық инфекцияны емдеу кешенді бағытты жүргізілуі қажет және 3 компоненттен тұрады: макроағзаға әсер; микроағзаға әсер ету; жергілікті ошақты емдеу. Макроағзаға әсер ету келесі бағытта жүргізіледі: улануға қарсы ем жүргізу (инфузиялық емді, пәрменді диурезді арттыру, дезинтоксикациялық дәрі-дәрмектерді қолдану – плазма, неокомпенсан; детоксикациялық әдістер – гемосорбция, плазмофорез). Ағзаның иммунобиологиялық қасиетін қоздыру және коррекциялау (лейкоцит гамма глобулин 3-5 мл құю, лайықты гипериммунды плазма, антистафилококты плазма 10-15 мл 1 кг дене салмағына ҚҰРСАҚ ҚУЫСЫНДАҒЫ ІРІҢДІКТЕР Ілмекаралық абсцестер. Аурудың туындауына, хирургиялық операциядан кейін ішек арасында қалған экссудаттардың іріңдеуі себеп болады. Асқыну, кейде ішек ішін тесіп кеткен үшкір тосын заттардың, энтероколит ауруларының негізінде де пайда болуы мүмкін. Ішек аралығына орналасқан абсцесстер, көбінесе асқынған соқыр ішек ауруынан кейін байқалады. Аурудың клиникалық белгісі. Ауыру белгісі, бірде іш пердесі қабынғандағы белгілермен, бірде ішектердің паралич болып түйілгеніне ұқсас белгілермен байқалады. Әдетте баланың жалпы жағдайы нашарлайды: қызуы көтеріліп, іш құрсағында ауырсыну сезімі байқалады, кейде нәжісі сұйықтанып, іші өтеді. Іш құрсағында асимметрия байқалып, ол дем алуға толық қатыспайды. Іріңдік шоғырланған ауданда іш еттері қатайып, дефанс байқалады. Егер де іш құрсағына терең пальпация жасау мүмкіндігі туса, онда іш құрсағына терең орналасқан іріңдіктің контуры анықталуы мүмкін. Тексерістерді қысқа уақытты, жалпы наркоз беріп жүргізуге болады. Ішек арасындағы абсцесс іш құрсағының алдыңғы қабатына жа-қын орналасса, онда диагноз ертерек анықталады. Бұл кезде іріңдік, іш құрсағына ашылған жара арқылы сыртқа да шығуы мүмкін. Ішек аралық абсцесс іш құрсағына терең орналасқан жағдайда, ішектердің механикалық түйілумен қабатталып байқалуы да мүмкін. Егер іш құрсағына орналасқан ішекаралық абсцестің сыртқы қабы нәзік болса, ірің оны тесіп ішке түгел жайылып кетеді. Бұл ретте ішек аралықабсцестің клиникасы перитониттің клиникасымен қабатталып байқалады. Дәл осындай асқынулар 3 жасқа дейінгі балаларда жиі кездеседі. Диагнозды анықтауға хирургиялық операция жасалғаны, ағзада байқалатын улану белгілері, іш құрсағында орналасқан абсцестің жергілікті белгілеры өз көмегін тигізеді. Емдеу: ішек арасына шоғырланып орналасқан іріңдік кең ашылып, жуылып-шайылып тазалануы қажет. Егер абсцесс іш құрсағының алдыңғы қабатына жақын орналасса, іш құрсағы жарасының 2-3 тігісі алынып, жара арқылы ірің сыртқа шығарылады Іріңдік іш құрсағына терең орналасқан жағдайда, ол іріңдік тұсынан ақырын тілініп ашылады. Абсцестің сыртқы қалтасын бұзбай іріңдік жуылып тазаланады. Жуып тазалаған іріңдік ішіне арнайы ОКА-1 немесе дәкеден жасалған тампон қалдырылады. Жоғарыда айтылған хирургиялық емдеу тәсілдерімен бірге науқас балаға антибиотиктер, витаминдер, жүрек гликозидтері, протеазаның ингибиторлары, уыттану белгілеріын азайтатын гемодез, реополиглюкин, белоктарды қалпына келтіретін аминқышқылдары беріледі. Көп мөлшерде экстракорпаральдық уытсыздандыру (дезинтоксикация) тәсілдері де пайдаланылады. Бұларға, қанды УФО тәсілмен қыздыру, гемосорбция және баротерапия тәсілдері жатады. Ірің азайып кемігенде іштің алдыңғы қабатына физиоем тәсілдері қолданылады. кейінірек алоэ, фибс, лидаза дәрілері кезек-кезек қолданылады. Көкеттің астында шоғырланған іріңдік. Шоғырланып жиналған іріңнің көкет пен одан төмен орналасқан құрсақ қуысы ағзалары бауырдың, асқазанның, бүйректің, көкбауырдың аралығына жиналуын көкет астының абсцесі деп атайды. Көкет астындағы абсцесс іш құрсағынгың оң жағында – көкет пен бауыр арасында жиі кездеседі. Іріңдік негізінен көптеген хирургиялық аурулардың асқынуы нәтижесінде пайда болады. Бұларға асқынып қабынған аппендицит, холецистит, дивертикулит тағы басқа да іш құрсағын қабындыратын хирургиялық кеселдер жатады. Клиникалық белгісі. Аурудың диагностикасы өте қиын. Уақытында жеделдетіп диагнозы анықталмаса баланың өліп кетуі де ықтимал. Науқас іш құрсағының оң жағынан болып тұрған бірқалыпты ауру сезіміммен анықталады. Ауырсыну сезімі шаншып білініп, оң жақ иыққа, жауырын астына қарай таралуы мүмкін. Бара-бара баланың жағдайы төмендейді, тамаққа тәбеті жоғалады, қатты әлсіреп, терлейді, кешке қарай дене қызуы жоғарылап, безгек секілді қалшылдайды. Бала, төсектегі өзіне ыңғайлы қалпын өзгертпеуге тырысады. Егер де баланы қозғап, орнын өзгертер болса, ол іш құрсағынан шығатын ауру сезімінің күшейгенін айтады. Ауру бала төсекте ауырған жағына қарай қисайып жатады. Науқас үдей келе абсцесс пайда болған қабырға асты білеуленіп ісініп, қабырға аралығы жақсы анықталмайды. Осы аудандағы қабырғаларды саусақпен соққанда кеуде қуысының төменгі жағына қарай шаншыған ауру сезімі пайда болады, көкет астында орналасқан абсцесс, өзі орналасқан деңгейдегі көкірек қуысының ішіне сұйықтықтар жиналуға, яғни плевриттің пайда болуы әсер етеді. Көкірек қуысына жиналған сұйықтықтың (плевриттің) белгісі - перкуссия жасаған кезде өкпеден шығатын дыбыстың әлсізденіп естілуімен байқалады. Диагнозды анықтауға рентген тәсілімен жүргізілетін тексеріс тәсілдері көп көмегін тигізеді. Жалпылай түсірілген көкірек суретінде көкеттің қалыптағыдан биікке орналасқанын, ал рентгеноскопия кезінде көкеттің демалыс үрдісінен баяу, толық қатыспайтындығын, көкет деңгейі қарайып көрінетіндігін, көкірек қуысында орналасқан сұйықтықтардың сүлбесі (контуры) анықталады, егер іріңнің ішінде газ пайда болса, онда көкетастындағы сұйықтық пен газдың деңгейі көрінеді. Мұнымен бірге диагнозды анықтауға аурудың тарихын зерделеу, кейде үлкейіп тұрған ісік ауданын инемен тесу, қабырға тұсын басқан кезде, ауру сезімінің қозуы секілді белгілердің болуы көмектеседі. Қанның талдамасында лейкоцитоз, анемия, ЭТЖ жоғарылайды. Лейкоциттердің улану индексі де өте жоғары деңгейге көтеріледі. Емдеу. Шоғырланған іріңдікті хирургиялық тәсілмен емдеу әр түрлі тілу жолдарымен жүргізіледі. Олардың қатарына құрсақ қуысын кең ашу, кеуде қуысын ашып, қабырғаларды кесіп алып тастап, іріңдікті шығару тәсілін, көкірек қуысын іш құрсағында ашпай, қабырғаларды кесіп алып, іріңдікті ашу (Мельников тәсілі) әдістерін жатқызуға болады. Қазіргі кезде Мельников ұсынған тәсіл кеңінен қолданылып жүр, өйткені бұл әдіс кезінде құрсақ қуысы да, көкірек қуысы да іріңмен былғанбайды. Улану дәрежесінің өте жоғары деңгейде байқалуына сәйкес, қанға көп көлемде 5-10 қант ерітіндісі, реополиглюкин, плазма, қан құйылады. Бұлармен бірге, АТФ, ККБ, инсулин, протеазаның ингибиторлары (контрикал т.б.), витамин «С», 2-3 синергисс антибиотиктер-трихопол, флагил, метронидозол, сульфаниламидтер кеңінен пайдаланылады. Көкет астына шоғырланып жиналған іріңдік ауруы ұзаққа созылатын ауру болғандықтан, оны емдеу барысында иммунитетті күшейту үшін стафилококке қарсы гаммаглобулинді, плазманы және иммунитетті қоздыратын –спленин, тималин, Т-активин, левамизол дәрілері де қолданылады. сенсибилизацияға қарсы дәрілер беруді ұмытпау қажет (димедрол, хлорлы кальций, пипольфен, супрастин т.б.). Антибиотиктермен емдеу барысында зең (уақ саңырауқұлақтар) пайда болмас үшін, алғаш күннен нистатин, леворин дәрілерін беру керек. Кіші жамбас ішіне шоғырланған (Дуглас кеңістігі) іріңдік. Ер балаларда қуық, тік ішек, ал қыз балаларда жатыр, тік ішек орналасқан кеңістікті Дуглас кеңістігі деп атайды. Дуглас кеңістігіне ірің, әр түрлі экссудат сұйықтықтары хирургиялық асқынулардың әсерінен түседі. Бұл көбінесе іріңдеп қабынған аппендициттен кейін пайда болатын шоғырланған іріңдік. Дуглас кеңістігінің абсцесі операциядан кейінгі 4-6 күндер аралығында жиі кездеседі. Аурудың жалпы жағдайы ауырлайды, дене қызуы қатты көтеріледі, бала кіші дәретке отырғанда қуықтың тұсында, ал үлкен дәретке шыққанда көтен ішек айналасында шаншып білінген ауыру сезімі байқалады. Кейде нәжісі сұйық болып, баланың іші өтеді. Құрсақ қабырғасының ет қабаты қатаймайды, басып көргенде ол жұмсақ, ауырсыну сезімі саусақпен терең басқанда, қасаға тұсының сыздап ауырсынуымен білінеді. Іш пердесінің қабыну белгілеры мен ағзаның жалпы улану белгілері айқын байқалмайды. Диагнозды анықтауға тік ішектің ішін сұқ саусақты сұғып тексеру тәсілі көп көмегін тигізеді. Бұл кезде, тік ішектің алдыңғы жағынан ауырсыну сезімін қоздыратын инфильтрат табылады. Инфильтраттың ортасы, саусаққа былқылдап, жұмсарып сезіледі. 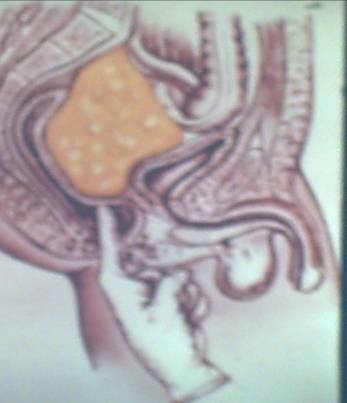 Сурет V. 4. Дуглас кеңістігі абсцесін саусақпен тексеру әдісі Ары қарай диагнозды толық анықтау үшін балаға наркоз беріп, арнайы тік ішек ішін көру аспабымен қарайды, ол кезде тік ішектің алдыңғы қабатының білеуленіп, ісініп, қызарыңқырап тұрғаны анықталады. Осы ауданды сол аппаратпен көре отырып, диаметрі 1,0 мм, ұшы доғалдау кесілген инемен теседі. Ине арқылы іріңнің шығуы, диагноздың анықталуына еш шүбә келтірмейтін дәлел болып табылады. Емдеу. Тік ішектің алдыңғы қабырғасы арқылы іріңдікке шаншылған инені суырмайды. Сол инені бойлай шырышты қабатын ұзынынан тіледі. Ішектің артқы қабаттарын Кохер қысқышының ұшын тығып тесіп, іріңдік ішіне түсіреді. Іріңдік ішек ішіне ашылып қысқышпен кеңейтілгеннен кейін, абасцес ішіне сұқ саусақ енгізіліп тексеріледі. Іріңнен тазартылған іріңдік қалтасы фурациллинмен жуылады. Содан кейін, 3 күн бойы, силикон түтікшесі қалдырылып іріңнің еркін шығуына жағдай жасалады. Көп жағдайда операциядан кейін бала тез айығады. Алайда, инфильтраттың кішірейіп, таралып кетуін, тік ішектің ішіне сұқ саусақ енгізіп зерттеп отыру қажет. 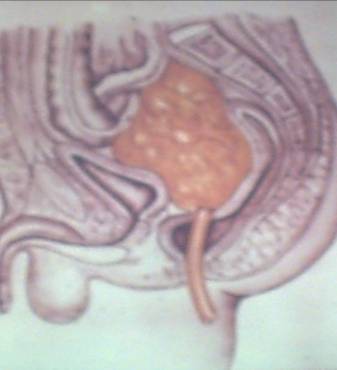 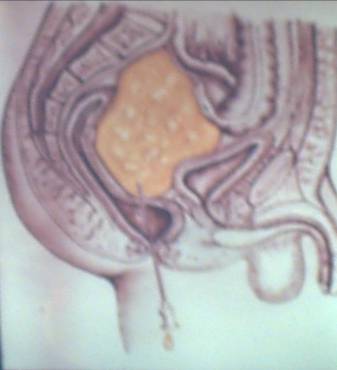 Сурет V. 5. Дуглас кеңістігі абсцесін емдеу әдісі Егер тік ішектің алдына орналасқан инфильтрат әлі қатты болса, онда іріңдікті инемен шаншып зерттеу жүргізуге болмайды. Ол кезде балаға көп мөлшерде антибиотиктер, витаминдер, иммунопрепараттар беріледі. Ал тік ішекке күнде тазалағыш клизма, одан кейін түймедағының тұнбасымен микроклизма, тік ішек айналасына новокаинмен антибиотик қосып блокада жасалады. Осы айтылған консервативтік емдеу тәсілдері инфильтрат толық жойылып, таралып кеткенінше қолданыла береді. |
