Ответы на вопросы экзамена. ОТВЕТЫ НА БИЛЕТЫ ТОПКА 2019. Билет топография подмышечной впадины. Границы, слои, топография сосудистонервного пучка, пути распространения гноя по клетчатке
 Скачать 2.86 Mb. Скачать 2.86 Mb.
|
|
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ФАСЦИЙ ШЕИ Клиническое значение фасций и межфасци-альных пространств шеи велико. В зависимости от того, между какими фасциями располагается гнойный инфильтрат, клиническая картина и пути распространения гнойной инфекции будут различны (см. раздел «Оперативное лечение абсцессов и флегмон шеи» в главе 8). Распространение гноя при абсцессах и флегмонах шеи может происходить в следующих направлениях: • при поверхностной флегмоне вниз на грудную стенку, где гной сосредоточивается в жировых отложениях; • при внутрифасциальной флегмоне (между листками поверхностной фасции) вниз к молочной железе, иногда вызывая её воспаление; • при подфасциальной флегмоне вниз позади поверхностной фасции в пространство, расположенное между молочной железой и собственной фасцией груди, выстилающей большую грудную мышцу (может вызвать абсцессы позади молочной железы); • при флегмоне влагалища грудино-ключично-сосцевидной мышцы возникает колбасовид-ное набухание этой мышцы (при бецольдов-ской форме мастоидита и прорыве гноя во влагалище грудино-ключично-сосцевидной мышцы); 3) Пункция перикарда Пункция перикарда может выполняться с: а) лечебной целью при скоплении крови, серозной жидкости, гноя в полости перикарда с развитием тампонады сердца (экссудативный перикардит, ранения сердца) б) с диагностической целью для определения вида экссудата при выпотных перикардитах Положение больного: на спине с приподнятым головным концом операционного стола. Обезболивание: местная анестезия 0,5% раствором новокаина. Техника пункции перикарда по Ларрею: 1. Толстой длинной иглой делают прокол передней грудной стенки в левом углу между VII ребром и мечевидным отростком грудины и продвигают иглу перпендикулярно передне-боковой стенке живота на глубину 1,5 см. 2. Затем иглу наклоняют и под углом 45 к поверхности тела продвигают вверх параллельно задней поверхности грудины до проникновения в передне-нижнюю пазуху перикарда (ощущение пульсации при этом свидетельствует о близости кончика иглы к сердцу). 3. Пункцию производят при постоянном оттягивании поршня шприца. Появление в шприце крови или жидкости свидетельствует о попадании в полость перикарда БИЛЕТ №40 1) Топография подколенной ямки (границы, слои, топография сосудисто-нервного пучка). Пути распространения гноя. Подколенная ямка имеет вид ромба. Стенки: сверху латерально – двуглавая мышца, медиально – полусухожильная и лежащая под ней полуперепончатая мышцы. Нижние стенки образованы двумя головками икроножной мышцы (m.gastrocnemius). Дно подколенной ямки в верхней ее части выше мыщелковбедренной кости Внизу, на уровне мыщелков бедра, дно ямки составляют капсула коленного сустава, косая и дугообразная подколенные связки и задние поверхности крестообразных связок, непокрытые синовиальной оболочкой. Ниже мыщелков дно подколенной ямки образовано подколенной мышцей, проксимальным межберцовым сочленением и верхнее-внутренним участком большеберцовой кости. Подколенная ямка заполнена жировой клетчаткой, в ней расположены следующие образования: • Сосудисто-нервный пучок, покрытый специальным влагалищем. Его проекция — вертикальная линия, проведённая через середину подколенной ямки. В состав сосудисто-нервного пучка входят подколенная артерия и вена {a. et v. poplitea), большеберцовый нерв (п. tibialis). Спереди и медиально располагается артерия, латеральнее и сзади неё — вена, ещё латеральнее и сзади — нерв (т.е. при перечислении снаружи внутрь мнемонический шифр — НеВА). ♦ Подколенная артерия (a. poplitea) вступает в подколенную ямку из нижнего отверстия приводящего канала (canalis adductorius), расположенного между сухожилием большой приводящей мышцы и бедренной костью, и покидает её, заходя в верхнее отверстие голеноподколенного канала (canalis cruropopliteus). В сосудисто-нервном пучке артерия занимает пе-реднемедиальное положение. В под-коленной ямке от подколенной артерии отходят медиальная и латеральная верхние коленные, средняя коленная, медиальная и латеральная нижние коленные и икроножные артерии (рис. 3-42). По этим сосудам осуществляется окольное кровообращение после перевязки подколенной артерии (через коленную суставную сеть). — Медиальная верхняя коленная артерия (a. genus superior medialis) проходит под полусухожильной, полуперепончатой и большой приводящей мышцами, огибает медиальный мыщелок и выходит в переднюю область колена, где участвует в образовании коленной суставной сети. — Латеральная верхняя коленная артерия {a. genus superior lateralis) проходит под двуглавой мышцей бедра, огибает латеральный мыщелок, пере ходит в переднюю область колена и принимает участие в образовании коленной суставной сети. — Средняя коленная артерия (a. genus media) прободает суставную сумку сзади, проникает в полость сустава и кровоснабжает синовиальную обо-лочку и крестообразные связки. — Медиальная нижняя коленная артерия (a. genus inferior medialis) проходит под медиальной головкой икроножной мышцы и большеберцовой коллатеральной связкой, огибает медиальный мыщелок большеберцовой кости (condylus medialis tibiae) и участвует в формировании коленной суставной сети. — Латеральная нижняя коленная артерия (a. genus inferior lateralis) проходит под латеральной головкой икроножной мышцы и сухожилием двуглавой мышцы бедра, выше головки малоберцовой кости переходит в переднюю область колена, где принимает участие в формировании коленной суставной сети. — Икроножные артерии (a. surales) направляются вниз и вступают в толщу подколенной мышцы (т. popliteus), a также в проксимальную часть трёхглавой мышцы голени {т. triceps surae), которые и кровоснабжают. ♦ Подколенная вена (v. poplitea) лежит в подколенной ямке латеральнее и сзади от одноимённой артерии, через нижнее отверстие вступает в приводящий канал (сапаlis adductorius), где уже именуется бедренной веной (v. femoralis). ♦ Большеберцовый нерв (п. tibialis) рас-положен в подколенной ямке латеральнее и позади подколенной вены, от него отходят ветви к задней группе мышц голени и медиальный кожный нерв икры (п. cutaneus surae medialis), последний вместе с малой подкожной веной ноги (v. saphena parva) проходит между головками икроножной мышцы и сливается с латеральным кожным нервом икры (п. cutaneus surae lateralis), отходящим от общего малоберцового нерва («. peroneus communis), с образованием икроножного нерва (п. suralis). • Общий малоберцовый нерв (п. peroneus communis) проходит у латеральной грани-цы подколенной ямки, его проекция — медиальный край двуглавой мышцы бедра. От общего малоберцового нерва отходит латеральный кожный нерв икры (п. cutaneus surae lateralis), последний, на-правляясь вниз и медиально, соединяется с медиальным кожным нервом икры (п. cutaneus surae medialis) (см. выше). • Глубокие подколенные лимфатические узлы (nodi lymphatici poplitealis profundi) в числе 4—6 располагаются в подколенной ямке вблизи подколенных сосудов. В эти лимфатические узлы впадают проникаю-щие в подколенную ямку со стороны го-лени глубокие лимфатические сосуды. • Под мышцами, ограничивающими подко-ленную ямку, расположены синовиальные сумки: сумка гусиной лапки (bursa anserina), медиальная подсухожильная сумка икро-ножной мышцы (bursa subtendinea т. gastrocnemii medialis) и сумка полупере-пончатой мышцы (bursa m. semimembranosi). При гнойных процессах в подколенной ямке гной может распространяться в следующих направлениях {В.Ф. Войно-Ясенецкий). • По ходу подколенной артерии вверх в приводящий канал, т.е. в медиальное мышечное ложе бедра. • По ходу большеберцового и седалищного нервов вверх в заднее мышечное ложе бедра и в клетчаточное пространство под большой ягодичной мышцей. • По ходу подколенной артерии и большебер-цового нерва вниз в голеноподколенный канал под сухожильную дугу камбаловидной мышцы, т.е. в глубокое заднее фасциальное ложе голени. Из голеноподколенного канала возможно также распространение гноя по ходу передней большеберцовой артерии в переднее фасциальное ложе голени. • В поверхностное заднее фасциальное ложе либо в пространство между глубокой фас-цией голени и камбаловидной мышцей, либо в пространство между икроножной и камбаловидной мышцами. 2) Оболочки мозга. Синусы твердой мозговой оболочки. Межоболочечные пространства. Мозг покрыт тремя оболочками (meninges): твёрдой оболочкой головного мозга (dura mater encephali), паутинной оболочкой головного мозга (arachnoidea encephali) и мягкой оболочкой головного мозга (pia mater encephali). Твёрдая оболочка головного мозга (dura mater encephali) состоит из двух слоев плотной фиброзной соединительной ткани, между которыми имеется тонкий слой рыхлой клетчатки. Она плотно связана с пирамидами височных костей, клиновидной костью вокруг турецкого седла, решётчатой пластинкой решётчатой кости и скатом; от костей свода черепа отделена эпидуральным пространством (cavitas epiduralis). Между твёрдой и паутинной оболочками головного мозга расположено щелевидное суб-дуральное пространство (spatium subdurale). • Отростки твёрдой оболочки головного мозга. В расщеплении листов твёрдой оболочки головного мозга формируются каналы для оттока венозной крови из полости черепа — венозные синусы. Твёрдая оболочка головного мозга имеет три отростка. » Серп большого мозга (falx cerebri) расположен в сагиттальной плоскости над мозолистым телом и разделяет большие полушария, прикрепляется к петушиному и лобному гребням спереди и мозжечковому намёту сзади. » Серп мозжечка (falx cerebelli) залегает также в сагиттальной плоскости и разделяет полушария мозжечка. » Намёт мозжечка (tentorium cerebelli) отделяет затылочные доли больших полушарий от мозжечка, прикрепляется к верхнему краю пирамиды и к борозде поперечного синуса, располагаясь почти в горизонтальной плоскости. Имеет вырезку (incisura tentorii), через которую проходит средний мозг. При смещении мозга в результате образования эпидуральной гематомы происходит сдавление проходящего здесь глазодвигательного нерва, что проявляется прежде всего расширением зрачка на стороне повреждения. • Кровоснабжение твёрдой оболочки головного мозга осуществляется за счёт менингеальных артерий (передней, средней и задней) и менингеальной ветви затылочной артерии. « Менингеальная ветвь затылочной артерии (r. meningeus a. occipitalis) проникает в полость черепа через сосцевидное отверстие (foramen mastoideum), через которое проходит также и сосцевидная эмиссарная вена (v. emissaria mastoidea), соединяющая сигмовидный синус (sinus sigmoideus) с затылочной веной (v. occipitalis). Иннервация твёрдой оболочки головного мозга. Иннервируется твёрдая оболочка головного мозга ветвями тройничного и блуждающего нервов. Паутинная оболочка головного мозга (arachnoidea encephali) — тонкая непрерывная пластинка из соединительной ткани, которая не содержит сосудов, не заходит в борозды, связана с расположенной глубже мягкой оболочкой головного мозга сетью тонких перегородок, напоминающих паутину, образует выпячивания — грануляции паутинной оболочки (granulationes arachnoidealis), проникающие в просвет синусов твёрдой оболочки головного мозга, через которые происходит всасывание спинномозговой жидкости. Мягкая оболочка головного мозга (pia mater encephali) — тонкая оболочка, покрытая слоем плоского эпителия, содержит много кровеносных сосудов, распределённых по всей поверхности мозга, прилежит непосредственно к головному мозгу, заходя в его борозды. Подпаутинное пространство (cavitas subarachnoidalis) расположено между паутинной и мягкой оболочками головного мозга и содержит спинномозговую жидкость (liquor cerebrospinalis). 3) Остановка кровотечения из паренхиматозных органов. 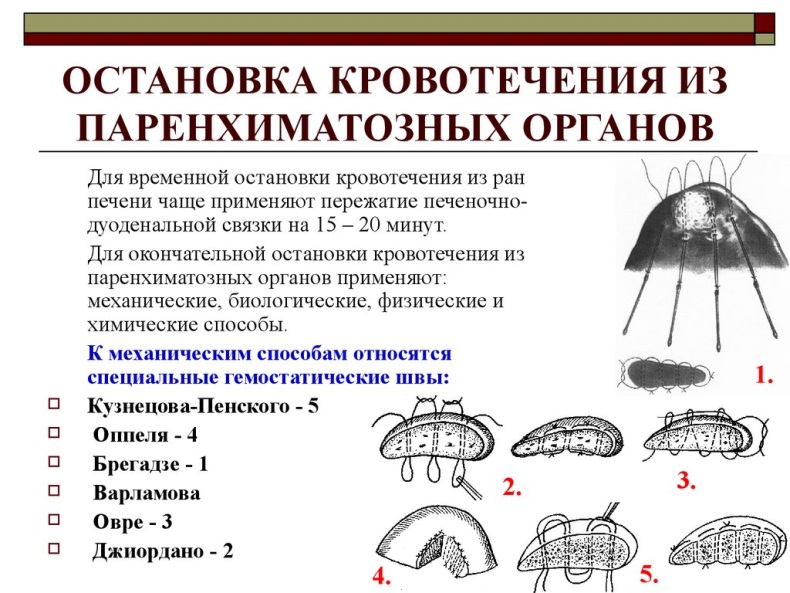 БИЛЕТ №41 1) Топографическая анатомия щитовидной и паращитовидных желез (синтопия, кровоснабжение, иннервация, лимфоотток). Щитовидная железа (glandula thyroidea) относится к эндокринным железам , вырабатывает гормоны тироксин, трийодтиронин, а также кальцитонин. Железа расположена в пределах ло-паточно-трахеального треугольника (trigonum omotracheale), состоит из правой и левой долей (lobus dexter et lobus sinister), а также перешейка {isthmus glandulae thyroideae). Спереди щитовидную железу покрывают грудино-подъязычные, грудино-щитовидные и лопаточ-но-подъязычные мышцы (тт. sternohyoideus, sternothyroideus, omohyoideus). • Каждая доля лежит по бокам от перехода гортани в трахею и глотки в пищевод, прилежит к пищеводно-трахейной борозде (sulcusesophagotrachealis), где расположен возвратный гортанный нерв, сверху доходит до места прикрепления грудино-щитовидной мышцы к щитовидному хрящу, нижний полюс доли простирается вниз до уровня пятого—шестого хрящей трахеи, не доходя 1,5—2 см до уровня рукоятки грудины. К задней поверхности каждой из долей прилежит сосудисто-нервный пучок медиального треугольника шеи. • Перешеек щитовидной железы охватывает спереди трахею на уровне двух верхних её хрящей, соединяя правую и левую доли щитовидной железы. Перешеек щитовидной железы может отсутствовать. В этих случаях щитовидную железу можно условно считать парным органом. • В одной трети случаев формируется пирамидальная доля (lobus pyramidalis), в виде конусовидного отростка восходящая на боковую пластинку щитовидного хряща (см. рис. 7-38). Щитовидная железа покрыта фиброзной капсулой (capsula fibrosa), от которой внутрь железы отходят перегородки, образующие строму, по этой причине она не может быть отделена от паренхимы железы. Кроме фиброзной капсулы, железу покрывает висцеральная пластинка внутришейной фасции (lamina visceralis fasciae endocervicalis), рыхло связанная с фиброзной капсулой. В щелевидном пространстве между ними залегают сосуды и нервы, идущие к железе, а также паращитовидные железы. Наружная капсула щитовидной железы сращена с влагалищем сосудисто-нервного пучка медиального треугольника шеи (сонным влагалищем). Благодаря рыхлому соединению двух капсул выделение железы при операции не представляет затруднений. Непосредственно на железе располагается грудино-щитовидная мышца (т. sternothyroi-deus), а эту мышцу покрывают ещё две: груди-но-подъязычная (т. sternohyoideus) и лопаточ-но-подъязычная (т. omohyoideus). Будучи фиксированной к трахее и гортани, щитовидная железа следует за всеми их движениями при дыхании и глотании. Лишь по срединной линии перешеек не закрыт мышцами. Позади к боковым долям прилежат сосудисто-нервные пучки. При этом общая сонная артерия (a. carotis communis) касается непосредственно железы, оставляя на ней соответствующий отпечаток — продольную бороздку. Ещё меди-альнее боковые доли в верхнем отделе касаются глотки, а ниже — боковой стенки пищевода. Кровоснабжение железы осуществляется из следующих источников. 1. Верхняя щитовидная артерия (a. thyroidea superior) парная, отходит от наружной сонной артерии и вступает в задний отдел верхнего полюса боковой доли железы, крово-снабжает преимущественно передний отдел органа (рис. 7-39). 2. Нижняя щитовидная артерия (a. thyroidea inferior) отходит от щитошейного ствола (truncus thyrocervical) и вступает в заднюю поверхность нижнего полюса железы, кро-воснабжая главным образом задний отдел органа. 3. Низшая щитовидная артерия (a. thyroidea ima) —- ветвь дуги аорты, встречающаяся в 10% случаев, восходит кверху и вступает в нижний край перешейка щитовидной железы. Венозный отток от щитовидной железы осуществляется в непарное щитовидное сплетение (plexus thyroidea impar), расположенное на её поверхности. От непарного щитовидного сплетения кровь оттекает по верхней и средним щитовидным венам (vv. thyroideae superior et medii) во внутреннюю яремную вену, а по нижней щитовидной вене (v. thyroidea inferior) в плечеголовную вену (v. brachiocephalica). Лимфоотток от железы направлен частью к латеральным поверхностным шейным лимфатическим узлам {nodi lymphatici cervicales laterales I superficiales), расположенным по ходу грудино- ключично-сосцевидной мышцы, но главным I образом в систему передних глубоких шейных лимфатических узлов (nodi lymphatici cervicales I anteriores profundi). К последним относят предгортанные (nodi lymphatici prelaryngeal), щитовидные (nodi lymphatici thyroidei) и предтра-хейные лимфатические узлы (nodi lymphatici I pretracheales). Отсюда лимфа направляется в I следующий барьер — латеральные глубокие шейные лимфатические узлы (nodi lymphatici cervicales profundi lateralis). Сюда относят ярем-но-двубрюшный узел (nodus lymphaticus I jugulodigastricus), расположенный у внутренней яремной вены ниже заднего брюшка двубрюш-I ной мышцы, яремно-лопаточно-подъязычный [ узел [nodus lymphaticus juguloomohyoideus) у внутренней яремной вены позади сухожильной перемычки лопаточно-подъязычной мышцы, а также надключичные лимфатические узлы (nodi lymphatici supraclaviculars), расположенные в большой надключичной ямке (fossa supraclavicular'^ major). Иннервация. Иннервируют щитовидную железу ветви верхнего шейного узла симпатического ствола и ветви верхнего и возвратного гортанных нервов (п. laryngeus superior et n. laryngeus recurrens), отходящие от блуждающего нерва. Они достигают железы в составе сплетений, сопровождающих верхнюю и нижнюю щитовидные артерии. + при операциях на щитовидной железе есть возможность поражения возвратного гортанного нерва = При его нарушении наблюдаются явления афонии – потеря голоса в связи с параличом одной из голосовых связок. + ХЗ надо или нет – топография возвратного нерва: - Левый возвратный нерв отходит от блуждающего нерва на уровне дуги аорты и тотчас же огибает эту дугу спереди назад, располагаясь на нижней, задней её полуокружности Далее нерв поднимается вверх и ложится в желобке между трахеей и левым краем пищевода – sulcus oesophagotrachealis sinister. Правый возвратный нерв отходит несколько выше левого на уровне правой подключичной артерии, сгибает ее также спереди назад и подобно левому возвратному нерву располагается в правой пищеводно-трахейной бороздке, sulcus oesophagotrachealis dexter. |
