Ответы на вопросы экзамена. ОТВЕТЫ НА БИЛЕТЫ ТОПКА 2019. Билет топография подмышечной впадины. Границы, слои, топография сосудистонервного пучка, пути распространения гноя по клетчатке
 Скачать 2.86 Mb. Скачать 2.86 Mb.
|
|
Клетчаточные пространства ладони. В каждом фасциальном ложе ладони находится свое клетчаточное пространство: в ложе мышц thenar — латеральное ладонное пространство, в ложе мышц hypothenar — медиальное ладонное пространство, в среднем ложе — среднее ладонное клетчаточное пространство. Практически наиболее важными являются два пространства — латеральное и среднее. Латеральное клетчаточное пространство, тянется от III пястной кости до первой межпальцевой перепонки, точнее до сухожилия длинного сгибателя большого пальца, окруженного лучевой синовиальной сумкой. Пространство тенара расположено на передней поверхности поперечной головки приводящей мышцы большого пальца, латерально от среднего клетчаточного пространства ладони, и отделено от последнего латеральной межмышечной перегородкой. Медиальное клетчаточное пространство, иначе — щель гипотенара, находится в пределах медиального фасциального ложа. Эта щель плотно отграничена от среднего клетчаточного пространства. Среднее ладонное клетчаточное пространство с боков ограничено межмышечными перегородками, спереди — ладонным апоневрозом, сзади — глубокой ладонной (межкостной) фасцией. Это пространство состоит из двух щелей: поверхностной и глубокой. Поверхностная (подапоневротическая) щель находится между ладонным апоневрозом и сухожилиями сгибателей пальцев, глубокая (подсухожильная) — между сухожилиями и глубокой ладонной фасцией. В подапоневротической щели находятся поверхностная ладонная артериальная дуга и ветви срединного и локтевого нервов. По ходу сосудов и нервов клетчатка этой щели сообщается через комиссуральные отверстия с подкожной клетчаткой в области головок пястных костей. ТЫЛ КИСТИ (DORSUM MANUS) Кожа тонкая, содержит волосы и сальные железы. ПЖК рыхлая. Поверхностная фасция представлена тонкой соединительнотканной пластинкой. Собственная фасция -тыльная фасция – хорошо выражена. В поверхностных слоях находятся подкожные вены и нервы. Многочисленные вены (в частности w. metacarpeae dorsales) служат истоками v. cephalica (на лучевой стороне) и v. basilica (на локтевой стороне) и образуют rete venosum dorsale manus. Нервами тыла кисти являются г. superficialis п. Radialis и п. dorsalis manus n. ulnaris. Из обеих ветвей лучевого и локтевого нервов, обменивающихся соединительными волокнами, возникает 10 чувствительных тыльных пальцевых нервов, причем обычно пять из них принадлежат лучевому нерву, пять — локтевому (каждый нерв снабжает по 2 '/2 пальца). Однако вследствие наличия связей между обоими нервами на тыле кисти, как и на ладони, существуют зоны смешанной кожной иннервации, относящиеся ко II, III и IV пальцам; кожа тыльной поверхности этих пальцев может иннервироваться ветвями и лучевого, и локтевого нерва. Под retinaculum extensorum благодаря отходящим от связки вглубь перегородкам образуется 6 каналов, в которых проходят окруженные синовиальными влагалищами сухожилия разгибателей: первый канал (считая снаружи кнутри) пропускает сухожилия длинной отводящей мышцы и короткого разгибателя большого пальца, второй — сухожилия короткого и длинного лучевых разгибателей кисти, третий — сухожилие длинного разгибателя большого патьца; четвертый — сухожилия общего разгибателя пальцев и разгибателя указательного пальца; в четвертом канале вместе с сухожилиями общего разгибателя пальцев проходит тыльный межкостный нерв предплечья, располагающийся глубже этих сухожилий; пятый канал содержит сухожилие разгибателя малого пальца, шестой — сухожилие локтевого разгибателя кисти. Лучевая артерия, проходя на тыл кисти через "анатомическую табакерку", отдает г. carpeus dorsalis, идущую в сторону локтевой кисти и входящую в состав тыльной сети запястья, а сама направляется под сухожилием m. extensor pollicis longus в первый межкостный промежуток. 2) Топография медиального сосудисто-нервного пучка шеи (проекционная линия, синтопия, голотопия, уровень бифуркации общей сонной артерии, рефлексогенные зоны, отличительные признаки наружной и внутренней сонных артерий в операционной ране). !!! Проекция сосудисто-нервного пучка медиального треугольника шеи определяется линией, соединяющей середину занижнечелюстной ямки (fossa retromandibularis) с грудино-ключичным суставом (articulatio sternoclavicularis), т.е. проходит через малую надключичную ямку (fossa supraclavicularis minor), грудино-ключично-сосцевидную область (regio sternocleidomas-toidea) и сонный треугольник (trigonum caroticum). Нужно помнить, что эта проекционная линия соответствует указанным координатам только при повёрнутой в противоположную сторону голове! Сосудисто-нервный пучок медиального треугольника шеи заключён в сосудисто-нервное влагалище (vagina carotica), сформированное внутришейной фасцией (fascia endocervicalis). !!!! В состав сосудисто-нервного пучка медиального треугольника шеи входят следующие пять образований: 1. Общая сонная артерия (a. carotis communis). 2. Внутренняя яремная вена (v. jugularis interna). 3. Блуждающий нерв (п. vagus). 4. Верхний корешок шейной петли (radix superior ansae cervicalis). 5. Лимфатический яремный проток (truncus lymphaticus jugularis). Синтопия. Медиально расположена общая сонная артерия. Латеральнее её залегает внутренняя яремная вена, имеющая значительно большее поперечное сечение. Сзади в борозде между этими сосудами (sulcus arteriovenosus posterior) лежит блуждающий нерв. Верхний корешок шейной петли (radix superior ansae cervicalis) вверху ложится на переднюю поверхность наружной сонной артерии, а ниже — на переднюю поверхность общей сонной артерии, по которой спускается до тех пор, пока не прободает передние мышцы шеи, иннерви-руемые этой ветвью. Пятое образование сосудисто-нервного пучка медиального треугольника шеи — лимфатический яремный проток — располагается на наружной или передней поверхности внутренней яремной вены в толще покрывающей её клетчатки. На уровне верхнего края щитовидного хряща общая сонная артерия (a. carotis communis) делится на наружную и внутреннюю сонные артерии (a. carotis externa et a. carotis interna). В области бифуркации общая сонная артерия образует расширение — сонный синус (sinus caroticus), содержащий барорецепторы (см. рис. 7-20). На задней поверхности бифуркации расположен сонный гломус (glomus caroticum) — тельце размером 2,5x1,5 мм, содержащее густую сеть капилляров и большое I количество хеморецепторов. Сонный синус и сонный гломус образуют синокаротидную рефлексогенную зону. Импульсация от рецепторов сонных синуса и гломуса передаётся в центральную нервную систему по синусной ветви языкоглоточного нерва (г. sinus carotid п. glossopharyngei). При перевязке наружной сонной артерии необходимо знать- !!!!!!! Отличительные признаки наружной и внутренней сонных артерий: • Наружная сонная артерия на шее отдаёт ветви, внутренняя сонная артерия на шее ветвей не отдаёт – идет мономагистрально!!!! • Наружная сонная артерия чаще всего располагается медиальнее и спереди от внутренней, внутренняя сонная артерия — латераль-нее и сзади от наружной. • Наружную сонную артерию на расстоянии 1,5-2 см от бифуркации пересекает подъязычный нерв, идущий в поперечном направлении и соприкасающийся с наружной сонной артерией. • Если во время операции при накладывании мягкого зажима на один из сосудов сонной бифуркации исчезает пульсация поверхностной височной артерии (а. temporalis superficialis) или лицевой артерии (a. facialis), то пережатый сосуд считают наружной сонной артерией. Следует подчеркнуть, что этот признак субъективен и ненадёжен, так как не исключает ошибки. Ветви наружной сонной артерии: 1.Верхняя щитовидная артерия (a. thyroidea superior) 2. Язычная артерия (a. lingualis) 3. Лицевая артерия (a. facialis) отходит от внутренней полуокружности наружной сонной артерии в сонном треугольнике и, обогнув заднее брюшко двубрюшной мышцы и ши-лоподъязычную мышцу, выходит в подниж-нечелюстной треугольник. Далее она направляется вверх вдоль заднего края поднижнечелюстной железы, отдаёт восходящую нёбную артерию (a. palatina ascendens), по боковой стенке глотки направляющуюся кверху и достигающую мягкого нёба, миндаликовую ветвь (ramus tonsillaris),снабжающую кровью нёбную миндалину (tonsilla palatina). После этого лицевая артерия проходит горизонтально вперёд по внутренней поверхности поднижнечелюстной железы, где отдаёт железистые ветви (rr. glandulares) и подподбородочную артерию (a. submentalis). Перегнувшись через край нижней челюсти спереди от жевательной мышцы (т. masseter), лицевая артерия уходит в щёчную область. 4.Восходящая глоточная артерия (a. pharyngea ascendens) отходит от задней полуокружности наружной сонной артерии и по боковой поверхности глотки направляется к основанию черепа. 5.Задняя ушная артерия (a. auricularis posterior) отходит от задней полуокружности наруж ной сонной артерии и направляется вверх и назад в сосцевидную область. 6. Затылочная артерия (a. occipitalis) — последний сосуд наружной сонной артерии, отходящий на шее. Направляется под сосцевидным отростком по борозде затылочной артерии (sulcus a. occipitalis) и далее в затылочную область; в её пределах она и разветвляется. +Рефлексогенные зоны шеи - это зоны повышенной чувст-вительности. При воздействии на них внешней силы или трав-матизация во время операции могут привести к развитию трав-матического шока. К рефлексогенным зонам относятся. 1. Основной сосудисто-нервный пучок шеи (общая сонная артерия, блуждающий нерв и внутренняя яремная вена) – проецируется по линии, проведенной от середины расстояния между углом нижней челюсти и вершиной сосцевидного отростка к грудино-ключичному сочленению, а слева – к латеральному краю грудинной ножки грудино-ключично-сосцевидной мышцы. 2. Синокаротидная рефлексогенная зона (бифуркацияобщей сонной артерии) – проецируется по верхнему краю щитовидного хряща на 1 см кнаружи. 3. Узлы пограничного симпатического ствола:верхнийузел проецируется на поперечный отросток С3; сред-ний узел – поперечный отросток С6; шейно-грудной (звездчатый) узел – шейка первого ребра. 4. Шейное сплетение. 5. Плечевое сплетение 6. Подключичная артерия и стволы плечевого сплетения 3) Костно-пластическая трепанация черепа. Показания, техника. Трепанация черепа это доступ к разным отделам мозга. При любой локализации места трепанации черепа необходимо соблюдать ряд общих правил. Все разрезы мягких тканей с выкраиванием лоскутов должны учитывать общий план расположения сосудов и нервов. Основание лоскутов в связи с этим должно быть направлено книзу (к основанию черепа) с тем, чтобы максимально сохранить кровоснабжение и иннервацию кожно-апоневротических лоскутов. При удалении костей черепа следует иметь в виду, что дефекты до 3-4 см в диаметре могут самопроизвольно закрываться соединительной тканью. Дефекты же больших размеров, если операция не предусматривала цель декомпрессии, должны быть закрыты пластическими материалами. При костно-пластической трепанации по Оливеркрону операция состоит из трех главных этапов. Первый этап - выкраивание кожно-апоневротического лоскута. Мягкие ткани рассекают до кости. Временный гемостаз достигается прижатием пальцами ассистента краев раны. Лоскут откидывается. Сосуды подкожной клетчатки перевязывают на зажимах. Второй этап- выкраивание костно-надкостничного лоскута. Для этого вначале рассекают надкостницу по линии предполагаемого распила кости. Фрезой делают ряд отверстий в кости и затем с помощью проволочной пилы Джигли, которую с помощью элластичного проводника проводят из одного отверстия в другое, перепиливают кость. Можно соединить отверстия с помощью специальных кусачков Дальгрена. Основание костного лоскута слегка подпиливают, что позволяет приступить к основному этапу операции, оперативному приему, перевязке a. meningea media, эвакуации гематомы или удалению опухоли, и т. д. Кровотечение из краев раны останавливают втиранием в спонгиозный слой теплой пасты, состоящей из смеси воска с вазелином. После операции костный лоскут укладывают на место. Чтобы он не провалился, распил кости следует делать скошенным. Рану мягких тканей ушивают послойно. При декомпрессивной трепанации по Кушингу после выкраивания кожно-апоневротического лоскута, кость выпиливают по окружности и удаляют так, что образуется дефект кости, размером 66 см. Твердую мозговую оболочку рассекают крестообразным или полуовальным разрезом. БИЛЕТ №47 Поперечный распил плеча в средней трети. 1 - m. medianus; 2 - v. basilica n. cut. antibrachii med.; 3 - n. ulnaris; 4 - a. brachilis; 5 - n. musculocutaneus; 6 - n. radialis; 7 - v. cepbralica; 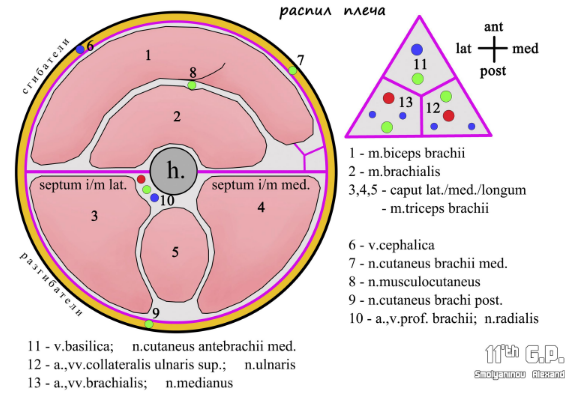 8 - m. biceps brachii; 9 - m. brachialis; 10 - m. triceps brachii; 12 - m.brachioradialis. 8 - m. biceps brachii; 9 - m. brachialis; 10 - m. triceps brachii; 12 - m.brachioradialis.Топография лобно-теменно-затылочной области. Особенности артериального и венозного кровоснабжения. Клетчаточные слои мягких тканей свода черепа. Топография Лобная, теменная и затылочная области свода головы представлены следующими слоями и пространствами. 1. Кожа (cutis) в этих областях толстая, покрыта волосами (за исключением лобной области). 2. Жировые отложения (panniculus adiposus) со-держат соединительнотканные перегородки, жировые дольки и сосудистую сеть. Крове-носные и лимфатические сосуды этого слоя прочно фиксированы упомянутыми перего-родками, и поэтому при ранении мягких покровов черепа сосуды не спадаются. В результате этого наблюдают обильное кро-вотечение, для остановки которого чаще всего приходится прибегать к прошиванию сосудов, так как наложение кровоостанав-ливающего зажима на фиксированный в ране сосуд затруднительно (возможно только с захватыванием и повреждением кожи и сухожильного шлема). 3. Надчерепная мышца {m. epicranius) двубрюшная, состоит из лобного брюшка {venter fron-talis), затылочного брюшка {venter occipitalis) и расположенного между ними сухожильного шлема {galea aponeurotica), который находится в теменной области и истончается латерально при переходе в височные об-ласти. Надчерепная мышца иннервируется лицевым нервом {п. facialis). Первые три слоя — практически один пласт из прочно соединённых между собой тканей. Именно эти три слоя снимаются при скальпированных ранах свода головы. Бла-годаря такому сращению этих слоев изоли-рованные сокращения лобной или затылоч-ной мышц приводят в движение всю волосистую часть мягких покровов черепа. При ранах мягких тканей для суждения о том, повреждён ли сухожильный шлем или подапоневротическое пространство осталось невскрытым, изучают характер нанесённой раны. При изолированном повреждении кожи края раны развёрнуты, из глубины её выпячиваются жировые дольки. При по-вреждении всех трёх поверхностных слоев края раны ровные, выпячивания жировых долек не наблюдают, края раны можно легко раздвинуть пинцетами. 4. Фасциальный слой {stratum fasciale) — слой рыхлой клетчатки, равномерно залегающий между надчерепной мышцей и расположен-ной глубже надкостницей. Благодаря фас-циальному слою и возможны описанные выше движения мягких тканей свода черепа. 5. Надкостница черепа {pericranium) прочно при-растает к костям черепа только в области швов, а в других местах с лёгкостью отделя-ется от костей. 6. Кости черепа {ossa cranii) в различных обла-стях имеют разную толщину. Наименьшая толщина в височной области в пределах че-шуйчатой части височной кости {pars squa-mosa ossis temporalis). Наибольшую толщину кости отмечают в затылочной области. Кости черепа в отличие от остальных костей скелета не обладают способностью к реге-нерации. Поэтому дефект, например, после трепанации черепа закрывается только фиб-розной тканью без образования костной мозоли. Такие дефекты бывают хорошо вид-ны на рентгенограммах. Кости черепа имеют три слоя. ♦ Наружная пластинка {lamina externa) со-стоит из компактного вещества толщиной около 1 мм. ♦ Губчатое вещество {diploe) содержит боль-шое количество диплоических вен. При переломах черепа из этих вен наблюдают обильное кровотечение, для остановки которого необходимо применять специ-альные методы (скусывание и раздробление краев кости, вмазывание восковой пасты, тампонада кусочком мышцы или фасции). ♦ Внутренняя (или стекловидная) пластинка [lamina interna (s. vitrea)] также состоит из компактного вещества толщиной около 0,5 мм. На внутренней пластинке костей свода черепа расположены артериальные борозды (sulci arteriosi), что обусловливает тесный контакт сосудов твёрдой оболочки головного мозга с внутренней пластинкой. При травмах черепа прежде всего ломается именно внутренняя пластинка, острыми краями которой могут повреждаться ветви менингеальных артерий с развитием интракраниальной (эпидураль-ной или субдуральной) гематомы. Локализация перелома внутренней пластинки может соответствовать точке приложения силы, но может наблюдаться и на проти-воположной стороне черепа (повреждение от противоудара). 7. Эпидуральное пространство {cavitas epiduralis) расположено между внутренней пластинкой кости и твёрдой оболочкой головного мозга. 8. Твёрдая оболочка головного мозга {dura mater encephali) состоит из плотной фиброзной соединительной ткани. 9. Субдуральное пространство {spatium subdu-rals) — пространство между7 твёрдой и пау-тинной оболочками головного мозга. |
