Патфиз ч.3. Патфиз ч. Частнаяпатология
 Скачать 13.12 Mb. Скачать 13.12 Mb.
|
|
Поражения почек выявляются в среднем у 1,8% населения. У взрослых этот показатель достигает 9%. Более 2/3 обследованных лиц не подозревают о наличии у них почечной патологии. Болезни почек характеризует ряд важных особенностей. • Высокий уровень заболеваемости в возрасте до 35–45 лет (пациенты этого возраста составляют более 60% от всех страдающих болезнями почек). • Затяжной характер течения почечных заболеваний. • Сравнительно низкая эффективность терапевтических мероприятий при них. • Частая утрата пациентами трудоспособности. • Значительное и постепенное возрастающее количество пациентов с поражением почек лекарственного генеза (более 15% от всех причин). • Высокая летальность, в том числе в молодом возрасте. Важнейшие почечные функции представлены на рис. 26–1. 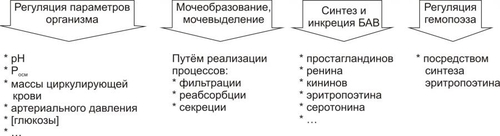 Рис. 26–1. Участие почек в процессах гомеостаза/гомеокинеза организма. Названные (наряду с другими) функции позволяют отнести почки к числу главных органов, обеспечивающих процессы гомеостаза/гомеокинеза в организме. ПРИЧИНЫ ПАТОЛОГИИ ПОЧЕК Оценку разнообразных форм патологии почек производят по характеру их причин: природе, происхождению и уровню преимущественной реализации действия. ПРИРОДА ПРИЧИННОГО ФАКТОРА Природа причинных факторов почечной патологии может быть инфекционной (например, бактерии, вирусы, риккетсии) и неинфекционной. Среди неинфекционных причин различают химические, физические и биологических факторы. • Химические (например, соединения свинца, сулемы, ртути, мышьяка, некоторые антибиотики, диуретики). • Физические (например, проникающая радиация, продукты радиоактивного распада, низкая температура, травма почек). • Биологические (например, противопочечные АТ, NK–лимфоциты, макрофаги; иммунные комплексы; аллергены; избыток или дефицит катехоламинов, эндопероксидов, Пг, ПТГ и других БАВ). ПРОИСХОЖДЕНИЕ ПРИЧИН По происхождению различают первичные (наследственные и врождённые) и вторичные (приобретённые) факторы. • Первичные. Их составляют заболевания, вызванные мутациями генов, обеспечивающих функции почек, и многочисленные дефекты морфогенеза почек. К заболеваниям этой группы относят ферментопатии, мембранопатии, поликистоз, дисплазии, почечный несахарный диабет, псевдогипоальдостеронизм, аминоацидурии, фосфатурию и др. • Вторичные. Приобретённые заболевания составляют большую часть патологию почек. УРОВЕНЬ ПРЕИМУЩЕСТВЕННОЙ РЕАЛИЗАЦИИ ДЕЙСТВИЯ ПРИЧИННОГО ФАКТОРА По уровню преимущественных эффектов причинного фактора различают преренальные, ренальные и постренальные причины. • Преренальные причины. † Нервнопсихические расстройства: длительный стресс, психические травмы, состояния, сочетающиеся с сильной болью (в частности, рефлекторная болевая анурия). † Эндокринопатии (например, избыток или недостаток АДГ, альдостерона, тиреоидных гормонов, инсулина, катехоламинов). † Расстройства кровообращения в виде гипотензивных и гипертензивных состояний. • Ренальные причины. † Прямое повреждение паренхимы, сосудов, компонентов межклеточного матрикса почек факторами инфекционного или неинфекционного характера. † Нарушения кровообращения в почках в виде ишемии, венозной гиперемии, стаза. † Мутации генов, обеспечивающих функции почек. • Постренальные причины. Нарушают отток мочи по мочевыводящим путям. Это сопровождается повышением внутрипочечного давления (при камнях и опухолях мочевыводящих путей, их отёке, аденоме простаты, перегибах мочеточника и т.д.). Названные причины повреждения почек приводят к различным расстройствам функции почек. Многие из них приведены в других главах и в приложениях данного издания. В этой главе рассматриваются нарушения мочеобразовательной и мочевыделительной (т.е. экскреторной в широком смысле слова) функций почек. ОБЩИЕ МЕХАНИЗМЫ ВОЗНИКНОВЕНИЯ И РАЗВИТИЯ ПОЧЕЧНОЙ ПАТОЛОГИИ Нарушения мочеобразования являются результатом парциальных или чаще комбинированных расстройств фильтрации (образования первичной мочи в почечных тельцах), реабсорбции (транспорта ионов, жидкости, белков, аминокислот, глюкозы и других веществ из просвета почечных канальцев в просвет капилляров вторичной сети), секреции (транспорта ионов, жидкости и ряда других веществ в просвет канальцев). На начальных этапах повреждения почек, как правило, происходит активация какоголибо одного из нижеописанных звеньев патогенеза. По мере развития патологического процесса подключаются и другие звенья патогенеза. Именно поэтому в клинической нефрологии трудно выделить какиелибо специфические, характерные только для одного заболевания механизмы и клинические проявления. Многие нефрогенные синдромы и симптомы наблюдаются в различной степени выраженности и в разных сочетаниях при разнообразных заболеваниях и поражениях почек. НАРУШЕНИЕ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ Нарушение клубочковой фильтрации сопровождаются либо снижением, либо увеличением объёма фильтрата. • Снижение объёма клубочкового фильтрата. Причины. † Понижение эффективного фильтрационного давления при гипотензивных состояниях (артериальной гипотензии, коллапсе и др.), ишемии почки (почек), гиповолемических состояниях. † Уменьшение площади клубочкового фильтрата. Наблюдается при некрозе почки (почек) или её части, миеломной болезни, хронических гломерулонефритах и других состояниях. † Снижение проницаемости фильтрационного барьера вследствие утолщения, реорганизации базальной мембраны или других её изменений. Происходит при хронических гломерулонефритах, СД, амилоидозе и других болезнях. • Увеличение объёма клубочкового фильтрата. Причины. † Повышение эффективного фильтрационного давления при увеличении тонуса ГМК выносящих артериол (под влиянием катехоламинов, Пг, ангиотензина, АДГ) или уменьшении тонуса ГМК приносящих артериол (под воздействием кининов, Пг и др.), а также вследствие гипоонкии крови (например, при печёночной недостаточности, голодании, длительной протеинурии). † Увеличение проницаемости фильтрационного барьера (например, вследствие разрыхления базальной мембраны) под влиянием БАВ — медиаторов воспаления или аллергии (гистамина, кининов, гидролитических ферментов). НАРУШЕНИЯ КАНАЛЬЦЕВОЙ РЕАБСОРБЦИИ Снижение эффективности канальцевой реабсорбции происходит при различных ферментопатиях и дефектах систем трансэпителиального переноса веществ (например, аминокислот, альбуминов, глюкозы, лактата, биокарбонатов и др.), а также мембранопатиях эпителия и базальных мембран почечных канальцев. Важно, что при преимущественном повреждении проксимальных отделов нефрона нарушается реабсорбция органических соединений (глюкозы, аминокислот, белка, мочевины, лактата), а также бикарбонатов, фосфатов, Cl–, K+, а при повреждениях дистальных отделов почечных канальцев расстраиваются процессы реабсорбции Na+, K+, Mg2+, Ca2+, воды. НАРУШЕНИЯ СЕКРЕЦИИ Нарушения секреции развиваются преимущественно при генных дефектах и приводят к цистинурии, аминоацидурии, фосфатурии, почечному диабету, бикарбонатурии, почечному ацидозу. ВИДЫ ПОЧЕЧНОЙ ПАТОЛОГИИ В настоящее время нет классификаций заболеваний почек, основанных на едином подходе. Различными специалистами разработаны и используются классификации, учитывающие преимущественно морфологические, этиологические, патогенетические, клинические и другие критерии разграничения нефропатий. Тем не менее, во всех классификациях ставят акцент на одном или нескольких признаках. • На преимущественном поражении какихлибо структур (с выделением, например, гломерулопатий или тубулопатий). • На причинах, вызывающих нефропатии. • На механизмах развития нефропатий. • На характере лечебных воздействий («хирургические», «терапевтические» заболевания почек) и т.д. Учитывая эти обстоятельства, ниже рассматриваются нефропатии и характеризуются отдельные группы типовых форм патологии почек с обязательным указанием их происхождения и механизмов развития. ВИДЫ ПОЧЕЧНОЙ ПАТОЛОГИИ ПО ПРОИСХОЖДЕНИЮ Виды почечной патологии по их происхождению представлены на рис. 26–2. 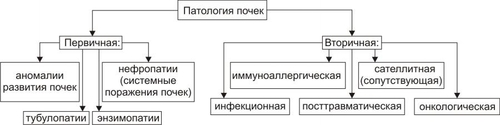 Рис. 26–2. Виды патологии почек по происхождению. • Первичные (наследственные, врождённые, генетически обусловленные формы). † Аномалии развития почек (числа, формы, макро и микроструктуры). † Тубулопатии (с преимущественным поражением канальцев почек: почечный несахарный диабет, почечный псевдогипоальдостеронизм и др.). † Энзимопатии эпителия канальцев (например, цистинурия, аминоацидурия). † Нефропатии (генерализованные поражения почек: семейная нефропатия с глухотой или без глухоты, семейная почечная дистрофия и др.). • Вторичные (приобретённые, симптоматические). † Инфекционного — микробного, паразитарного, грибкового, протозойного — происхождения (например, нефриты, пиелонефриты, эхинококкоз, актиномикоз почек, нефротический синдром, почечная недостаточность). † Иммуноаллергического генеза (нефриты, иммуноаллергические нефропатии и др.). † Обусловленные прямым повреждением почек (факторами физической, химической, биологической природы, например, травмы, радиационные поражения; токсогенные, лекарственные нефропатии). † Сопутствующие (сателлитные) нефропатии (при амилоидозе, эндокринопатиях [например, при СД], нефролитиазе, миграции почки, сердечнососудистых заболеваниях [например, при атеросклерозе, гипертонической болезни], иммуноагрессивных болезнях [например, при СКВ]). † Нефроонкологического генеза патология. СИНДРОМЫ, РАЗВИВАЮЩИЕСЯ ПРИ ПОРАЖЕНИИ ПОЧЕК Синдромы, развивающиеся при поражении почек, представлены на рис. 26–3. 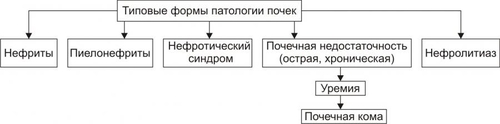 Рис. 26–3. Типовые формы патологии почек. ХАРАКТЕРИСТИКА ОТДЕЛЬНЫХ ФОРМ ПАТОЛОГИИ ПОЧЕК К отдельным группам патологии почек относятся нефритический синдром (включает, например, острые постстрептококовый и нестрептококовый гломерулонефриты, хронический гломерулонефрит, быстропрогрессирующий гломерулонефрит), пиелонефриты, нефротический синдром, острая и хроническая почечная недостаточность, нефролитиаз. НЕФРИТИЧЕСКИЙ СИНДРОМ Нефритический синдром — состояние, характеризующееся диффузным поражением почечной ткани воспалительного и/или иммунопатологического генеза, с вовлечением в патологический процесс всех отделов нефронов, интерстициальной ткани и сосудов. Одной из наиболее распространённых форм патологии этой категории являются гломерулонефриты. ОСТРЫЕ ГЛОМЕРУЛОНЕФРИТЫ Острый гломерулонефрит — заболевание, как правило, инфекционноаллергического или иммуноаутоагрессивного генеза. • Причины. Причинами острого гломерулонефриты могут быть инфекционные и неинфекционные факторы (рис. 26–4). 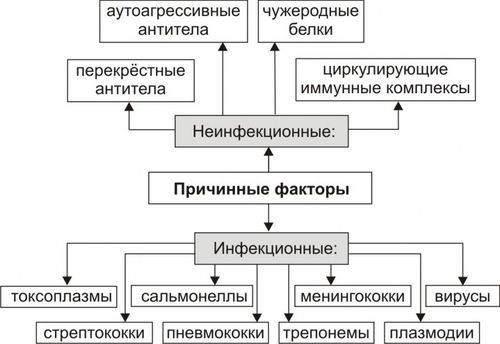 Рис. 26–4. Наиболее частые причины острого диффузного гломерулонефрита. † Инфекционные агенты: стрептококки (чаще † Неинфекционные факторы. Чаще всего это аутоагрессивные или/и перекрестные АТ, циркулирующие в крови комплексы Аг, Ig, факторов комплемента, а также чужеродные белки (например, вакцины, сыворотки или цельной крови, белки опухолевых клеток или повреждённых тканей). • Патогенез. Одна из наиболее частых форм гломерулонефрита — острый диффузный гломерулонефрит. Причиной его является гемолитический стрептококк группы A (штамм 12). На рис. 26–5 и в сопровождающем рисунок тексте приведены основные звенья патогенеза острого диффузного гломерулонефрита. 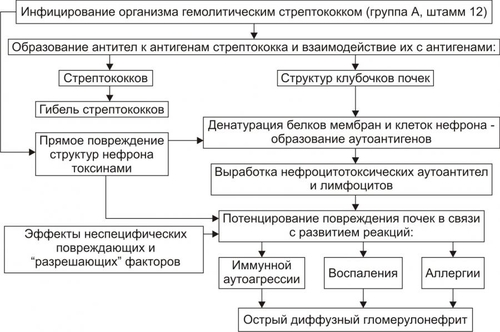 Рис. 26–5. Основные звенья патогенеза острого диффузного гломерулонефрита. † Образование АТ к Аг стрептококка. † Воздействие антистрептококковых АТ на стрептококки (их деструкция) и на структуры почечных телец (особенно их мембраны, имеющие Аг, сходные с Аг гемолитического стрептококка). † Денатурация белков, расцениваемых системой ИБН как чужеродные для организма. † Прямое повреждение структур нефрона токсинами стрептококка, приводящее к дополнительному образованию аутоантигенов. † Выработка в ответ на появление в крови аутоантигенов нефроцитотоксических аутоантител и лимфоцитов. Это потенцирует повреждение почек в связи с развитием реакций иммунной аутоагрессии, аллергии, воспаления (в ответ на повреждение почечной ткани). Об этом свидетельствуют инфильтрация почек лейкоцитами (включая лимфоциты) и макрофагами, наличие IgG, факторов комплемента C3, C1q, C4 (выявляемых иммунофлюоресцентным методом) в петлях капилляров и в мезангии почечных телец. † Периодическая активация иммуноагрессивного процесса под влиянием неспецифических повреждающих —«разрешающих» (аллергические реакции) — факторов (например, охлаждение организма, интексикации, инфекции, попадание в кровь белоксодержащих препаратов, облучение). Образующиеся при этом иммунные комплексы фиксируются на базальной мембране клубочков и сосудов микроциркуляторного русла, потенцируя и расширяя масштаб повреждения почечной ткани, делая его диффузным (отсюда и название — диффузный гломерулонефрит). † Доказательства инфекционного генеза острого диффузного гломерулонефрита. ‡ Возникновение болезни после какойлибо стрептококковой инфекции (ангины, тонзиллита, фарингита, скарлатины). ‡ Обнаружение в организме очагов инфекции (в миндалинах, аденоидах, слизистой оболочке гортани и глотки). ‡ Выявление в крови противострептококковых АТ (в частности, антигиалуронидазы, антистрептолизина О). ‡ Воспроизведение модели острого диффузного гломерулонефрита в эксперименте на животных путём введения им смеси, содержащей убитую культуру гемолитического стрептококка и гомогенизированную почечную ткань. † Аргументы наличия иммуноаллергического и/или иммуноаутоагрессивного компонента патогенеза острого диффузного гломерулонефрита. ‡ Развитие заболевания через 14–18 дней после перенесённой стрептококковой инфекции (время, необходимое для образования АТ, их комплексов с Аг, а также медиаторов аллергии и воздействия их на мембраны клубочков). ‡ Обнаружение в крови нефроцитотоксических аутоантител. ‡ Выявление неспецифического «разрешающего» фактора (охлаждения, интоксикации, инфекции). ‡ Обнаружение в стенках клубочковых капилляров комплексов «Аг+АТ+комплемент» (например, с помощью иммунофлюоресцентной реакции). ‡ Экспериментальное воспроизведение признаков заболевания после инъекций животным нефроцитотоксической сыворотки. ХРОНИЧЕСКИЙ ДИФФУЗНЫЙ ГЛОМЕРУЛОНЕФРИТ Хронический диффузный гломерулонефрит — одно из наиболее частых заболеваний почек. У 10–20% пациентов он является исходом острого диффузного гломерулонефрита, а у 80–90% — результатом медленнотекущего, клинически слабо манифестированного (скрытого) течения. • Причины. † Инфекционные агенты (бактерии, вирусы, плазмодии и др.). † Неинфекционные факторы. ‡ Эндогенные (например, Аг опухолей [рака лёгкого, желудка, почки], Аг, образующиеся в результате массированного повреждения тканей [например, при ожоговой болезни, синдроме длительного раздавливания тканей и т.п.]). ‡ Экзогенные (например, содержащие литий или золото ЛС, некоторые антибиотики, ненаркотические анальгетики, вакцины, сыворотка крови, алкоголь, органические растворители). • Патогенез. † Инициальный фактор — образование АТ к причинному агенту и/или к аутоантигенам, появляющимися при повреждении почечной ткани. † Образование иммунных комплексов «Аг+АТ+факторы комплемента», а также цитотоксических T-лимфоцитов. † Воздействие иммунных комплексов и T-лимфоцитов на компоненты базальных мембран и клеток почечных телец, а также капилляров. † Индукция воспаления и аллергии. † Потенцирование иммуноаллергических реакций и воспаления. Это приводит к нарастанию степени и масштаба повреждения почечной ткани, что делает процесс хроническим, диффузным и потенциально необратимым. ПИЕЛОНЕФРИТЫ Пиелонефриты — группа синдромов (болезней), вызываемых микробами и характеризующихся развитием воспалительного процесса в почечных лоханках и интерстиции почки. ЭТИОЛОГИЯ • Причина: вирусы и микробы (в большинстве случаев — кишечная палочка, клебсиеллы, энтерококки, протеи) как из эндогенных источников, так и попадающие из внешней среды. † Экзогенные. Микробы попадают в почку через уретру (например, у женщин при наличии периуретральных колоний бактерий во влагалище, после полового акта или при вагините; после инструментальных вмешательств или цистоскопии). † Эндогенные. Микробы проникают в почки из очагов инфекции в организме (например, в миндалинах, кариозных зубах, костях при остеомиелите). • Факторы риска. Условия, в наибольшей мере способствующие возникновению пиелонефрита, представлены на рис. 26–6. 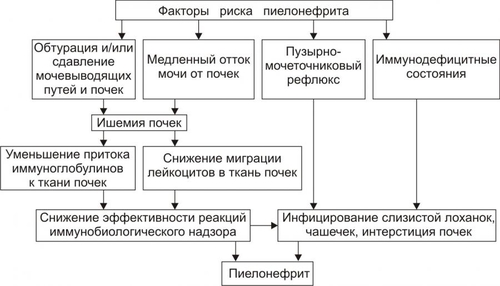 Рис. 26–6. Факторы, способствующие возникновению пиелонефрита. † Закрытие (обтурация) и/или сдавление (компрессия) мочевыводящих путей и самих почек (например, камнем; тромбом, формирующимся в результате повреждения стенок мочевыводящих путей; опухолями органов брюшной полости). † Медленный отток мочи от почек по мочевыводящим путям (например, при гипотонии их мышечной стенки; сужении [стриктуре] мочеточников опухолью или рубцом; при беременности). Два первых фактора обусловливают также сдавление почек, снижение кровотока в них, их ишемию и как следствие —уменьшение притока Ig и снижение миграции лейкоцитов в ткань почки. В целом это понижает эффективность реакций ИБН и способствует инфицированию почек. † Пузырномочеточниковый рефлюкс (способствует инфицированию слизистой оболочки лоханок и чашечек, а также интерстициальной ткани почки в результате восходящего распространения микробов из мочевого пузыря). † Иммунодефициты (способствуют внедрению и размножению микроорганизмов). • Пути проникновения инфекции в почки. † Гематогенный и лимфогенный. Эти пути обозначают как «нисходящие». Микробы попадают в микрососуды почки, клубочки, канальцы и далее «нисходят» в чашечки и лоханки. † Урогенный («восходящий» путь). Микробы «восходят» к почке по мочеотводящим путям. МЕХАНИЗМ РАЗВИТИЯ • Микроорганизмы, попавшие в почку, вызывают воспаление слизистых оболочек чашечек, лоханок и/или в интерстиции. • Генерализация инфекции сопровождается проникновением микробов в канальцы и клубочки — развивается гломерулонефрит. • В результате инфицирования нередко формируются участки некроза слизистой оболочки и абсцессы почек. Эпителий канальцев может подвергнуться деструкции. Отторжение погибших клеток эпителия вызывает обтурацию просвета канальцев клеточным детритом. • Указанные изменения сопровождаются нарушением процессов фильтрации, реабсорбции и секреции. • Острое течение процесса чревато развитием острой почечной недостаточности, хроническое — хронической почечной недостаточности, нефросклероза, артериальной гипертензии. НЕФРОТИЧЕСКИЙ СИНДРОМ Нефротический синдром — состояние, развивающееся при поражениях почек различного генеза, приводящих к дефектам клубочковых капилляров. Для нефротического синдрома характерен комплекс нефрогенных симптомов: протеинурия (в основном альбуминурия), гипопротеинемия (гипоальбуминемия), гиперлипопротеинемия, липидурия, отёки. Некоторое время назад это состояние (нефротический синдром) обозначали как нефроз. ПРИЧИНЫ Как правило, нефротический синдром — финальный этап болезней и патологических процессов, приводящих к нарушениям клубочковой фильтрации и канальцевой реабсорбции для альбуминов, ЛП, ионов, других органических и неорганических веществ. Различные причины (как почечные, так и внепочечные) развития нефротического синдрома приведены на рис. 26–7. 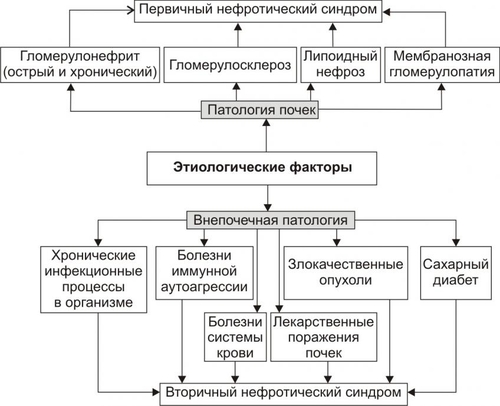 Рис. 26–7. Основные причины нефротического синдрома. • Патология почек (первичный нефротический синдром): острый и хронический гломерулонефрит (выявляется у 2/3 пациентов с нефротическим синдромом), гломерулосклероз, липоидный нефроз, мембранозная гломерулопатия. • Внепочечная патология (вторичный нефротический синдром): хронические инфП (например, остеомиелит, туберкулёз, сифилис, малярия, вирусные гепатиты), поражения системы крови (например, лимфомы, лейкозы, лимфогранулематоз), злокачественные новообразования (бронхов, лёгких, желудка, толстой кишки и др.), СД, болезни иммунной аутоагрессии (СКВ, ревматоидный артрит, склеродермия, васкулиты и др.), лекарственная болезнь (например, вследствие применения препаратов золота, ртути, пенициллинов, рентгеноконтрастных средств, антитоксинов). ПАТОГЕНЕЗ Основные звенья патогенеза и проявления нефротического синдрома представлены на рис. 26–8. 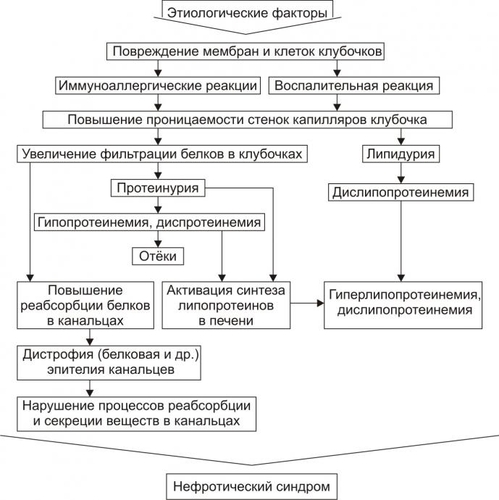 Рис. 26–8. Основные звенья патогенеза и проявления нефротического синдрома. • На начальном этапе развития нефротического синдрома действуют механизмы, вызывающие: † повреждение мембран и клеток клубочков (под влиянием причинного фактора), † иммуноаллергические реакции (в крови обнаруживается повышенное содержание Ig, компонентов системы комплемента, иммунных комплексов; последние определяются и в ткани почек); † воспалительный процесс (в ткани почки расстраивается микроциркуляция, повышается проницаемость стенок микрососудов, происходит инфильтрация ткани лейкоцитами, развиваются пролиферативные процессы). • Важные патогенетические звенья нефротического синдрома. К ним относятся повышение проницаемости фильтрационного барьера, увеличение канальцевой реабсорбции белков с последующим её ухудшением и активация синтеза ЛП гепатоцитами. † Изменения реабсорбции белков в канальцах почек. Избыточная фильтрация белков в клубочках сочетается с их повышенной реабсорбцией в канальцах почек. При хроническом течении это приводит к повреждению эпителия канальцев, развитию дистрофических изменений в них и нарушению процессов реабсорбции и секреции. † Повышение проницаемости стенок клубочковых капилляров. Указанные изменения фильтрации и реабсорбции приводят к протеинурии. Характер протеинурии (теряемые с мочой белки) и последствия потерь разных белков представлены на рис. 26–9. 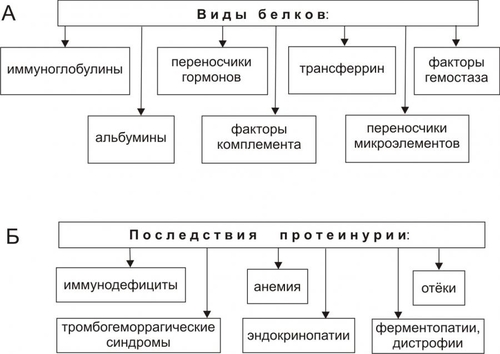 Рис. 26–9. Белки, теряемые организмом при нефротическом синдроме (А), и последствия протеинурии (Б). ПРОЯВЛЕНИЯ НЕФРОТИЧЕСКОГО СИНДРОМА Проявления нефротического синдрома многочисленны: гипопротеинемия (главным образом в связи с гипоальбуминемией) и дислипопротеинемия, протеинурия, гиперлипопротеинемия, липидурия, микрогематурия (обычно при мембранознопролиферативной патологии нефрона), отёки, полигиповитаминоз, гиперкоагуляция белков крови и тромбоз, снижение противоинфекционной резистентности организма, анемия (железорезистентная микроцитарная, гипохромная), ацидоз (выделительный — почечный). ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ Почечная недостаточность — синдром, развивающийся в результате значительного снижения или прекращения выделительной функции, а также нарушения других процессов в почках. Для почечной недостаточности характерны прогрессирующее увеличение содержания в крови продуктов азотистого обмена (азотемия) и нарастающие расстройства жизнедеятельности организма. В зависимости от скорости возникновения и дальнейшего развития различают острую и хроническую почечную недостаточность. ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ Острая почечная недостаточность возникает «внезапно» и быстро прогрессирует. Это состояние потенциально обратимо. Однако, нередко острая почечная недостаточность приводит к смерти пациентов. • Причины. Различают преренальные, ренальные и постренальные причины острой почечной недостаточности (рис. 26–10). 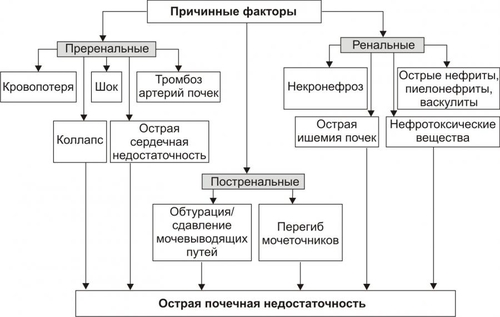 Рис. 26–10. Основные группы причин острой почечной недостаточности. † Преренальные. Они обусловливают значительное снижение кровотока в почках. ‡ Наиболее частые причины преренальной острой почечной недостаточности: массивная кровопотеря, коллапс, шок, острая сердечная недостаточность, тромбоз почечных артерий. ‡ Функции самих почек при действии указанных причин на начальных этапах острой почечной недостаточности сохранены. Однако, они не могут реализоваться главным образом в связи со значительным уменьшением тока крови в почках. В условиях их гипоперфузии снижается эффективное фильтрационное давление в клубочках, и в крови накапливаются продукты (в том числе токсичные), в норме удаляемые из организма при участии почек. † Ренальные. Факторы этого рода оказывают прямое повреждение действия на ткань почек. Причины. ‡ Некронефроз. Наблюдается примерно у 2/3 пациентов с острой почечной недостаточностью. Часто развивается после хирургических операций на почках. ‡ Острая значительная локальная или тотальная ишемия почек. ‡ Нефротоксические агенты (например, четырёххлористый углерод, некоторые антибиотики, сульфаниламиды, органические растворители, НПВС, цитостатики). ‡ Остро текущие патологические процессы, поражающие ткань почек: острые гломерулонефриты, васкулиты, пиелонефриты. Указанные состояния приводят к острой почечной недостаточности примерно у 20% пациентов. † Постренальные. Обусловливают нарушение (вплоть до прекращения) оттока мочи по мочевыводящим путям. Причины. ‡ Обтурация мочевыводящих путей (почечными камнями, опухолью, инородными телами [например, длительно находящимися в мочеточниках катетерами], сгустком крови, воспалительным отёком). ‡ Сдавление мочевыводящих путей (например, опухолями органов брюшной полости, увеличенной маткой, тканью аденомы простаты, асцитической жидкостью). ‡ Перегиб мочеточника (например, при мигрирующих почках, избыточной длине). • Патогенез. Основные звенья патогенеза острой почечной недостаточности представлены на рис. 26–11. 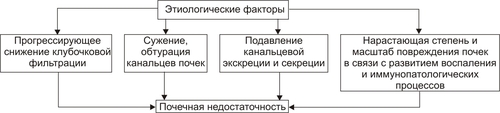 Рис. 26–11. Основные звенья патогенеза острой почечной недостаточности. † Значительное и быстро нарастающее снижение объёма клубочковой фильтрации. Причины. ‡ Гипоперфузия клубочков в результате ишемии обеих почек преренального генеза (критическим считают уровень давления крови в афферентных артериолах в 40–60 мм рт.ст.). ‡ Констрикция почечных артериол, развивающаяся в связи с гипотензией и гипоперфузией почек. ‡ Микротромбоз и/или агрегация клеток крови в микрососудах почек (в наибольшей мере последнее наблюдается при различных видах шока, сопровождающегося образованием избытка факторов коагуляции крови). † Сужение или обтурация большого числа канальцев почек. Причины. ‡ Накопление в повреждённых клетках гидрофильных Ca2+, отёк и набухание эпителия. Это уменьшает просвет канальцев. ‡ Закрытие просвета канальцев клеточным детритом (в связи с повреждением и гибелью эпителия) или цилиндрами, состоящими из белка (при развитии воспаления или повышении проницаемости клубочкового фильтра), миоглобина (у пациентов с травмами мышц), Hb (у больных с гемолизом эритроцитов). † Подавление процессов экскреции и секреции в эпителии канальцев под действием нефротоксических факторов (препаратов фосфора, солей тяжёлых металлов, фенолов, соединений мышьяка и др.). Тяжесть течения острой почечной недостаточности в значительной мере обусловлена степенью альтерации канальцев и снижения скорости клубочковой фильтрации. † Дополнительное (к действию названных выше механизмов) повреждение клубочков, канальцев, интерстициальной ткани в связи с развитием воспалительной и иммуноаллергических реакций в ответ на прямое повреждение указанных структур. Этот механизм нередко приводит к переходу острой почечной недостаточности в хроническую. ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ Хроническая почечная недостаточность — состояние (синдром), развивающееся в результате нарастающей гибели и значительного уменьшения числа функционирующих нефронов и характеризующееся существенным прогрессирующим (часто необратимым) снижением функций почек. Как правило, хроническая почечная недостаточность приводит к гибели пациентов. Клиническая манифестация хронической почечной недостаточности начинается при снижении числа нефронов до 30% от нормального. Уменьшение их количества до 15–10% сопровождается развитием уремии. • Причины. Как и при острой почечной недостаточности, различают преренальные, ренальные и постренальные причины (рис. 26–12). 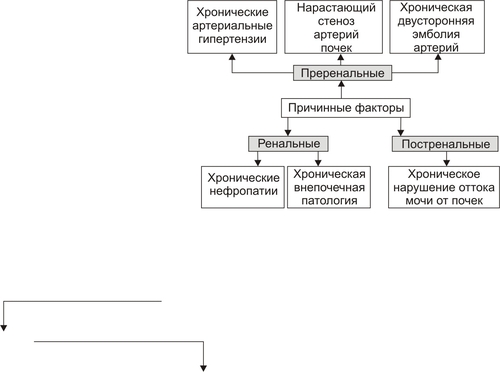 Рис. 26–12. Основные причины хронической почечной недостаточности. † Преренальные: хронические артериальные гипертензии, медленно прогрессирующий стеноз почечных артерий, двусторонняя эмболия артерий почек. † Ренальные: хронические патологические процессы в почках (например, гломерулонефриты, пиелонефриты, тубулоинтерстициальные нефриты, поликистоз, тубулопатии) и хроническая патология других органов, обусловливающая вторичные поражения почек (например, СД, СКВ, диспротеинозы). † Постренальные. Факторы, вызывающие длительное нарушение оттока мочи (закрывающие изнутри или сдавливающие снаружи мочевыводящие пути). • Патогенез. Патогенез хронической почечной недостаточности состоит в прогрессирующем снижении (вплоть до прекращения) клубочковой фильтрации, канальцевой секреции и реабсорбции. В основе этих процессов находится прогрессирующая гибель нефронов, замещение их соединительной тканью (т.е. развитие нефросклероза). Это и приводит к нарастающей недостаточности всех функций почек. Финальным этапом хронической почечной недостаточности является уремия. УРЕМИЯ Уремия — синдром, заключающийся в аутоинтоксикации организма продуктами метаболизма (нормального и нарушенного), «уремическими токсинами» и экзогенными соединениями, в норме выводящимися почками. • Причины. Непосредственной причиной развития уремии является почечная недостаточность (острая или хроническая). К основным факторам повреждения тканей и органов при уремии и почечной коме относятся: † Интоксикация организма избытком аммонийных соединений (аммиаком, производными аммония), образующихся в процессе трансформации мочевины в кишечнике. † Токсическое действие продуктов метаболизма ароматических аминокислот: фенолов, индолов, скатолов. † Повреждение указанными и другими агентами мембран и ферментов клеток. Это сопровождается нарушением энергетического обеспечения клеток. † Нарастающий ацидоз. Является результатом потенцирования процесса накопления кислых валентностей, обусловленного торможением ацидо- и аммониогенеза, экскреции «кислых» соединений почками, расстройств гемодинамики (метаболический ацидоз) и газообмена в лёгких (респираторный ацидоз). † Дисбаланс ионов и жидкости в клетках. † Расстройства электрогенеза в возбудимых клетках, в том числе мозга и сердца. Это находится в основе потери сознания при коме, усугубления расстройств функций сердечно–сосудистой, дыхательной и других физиологических систем. • «Уремические токсины». † Мочевина и продукты её метаболизма, гуанидин, алифатические амины (например, диметиламин). † При хронической почечной недостаточности наблюдается избыток ПТГ, что приводит к накоплению ионов Ca2+ в клетках. А это — в свою очередь — ведёт к разобщению окисления и фосфорилирования, дефициту АТФ и нарушениям энергозависимых процессов. † Неадекватнуая концентрация в крови, интерстициальной жидкости и клетках микроэлементов (Mg2+, Zn2+, Cu2+, Cr2+ и других). Уремия нередко завершается почечной комой. Как и любая другая, почечная кома характеризуется угнетением функции нервной системы и проявляется потерей сознания, гипо или арефлексией, значительными расстройствами функций органов и физиологических систем организма. НЕФРОЛИТИАЗ Нефролитиаз — состояние, характеризующееся образованием в ткани почек плотных конкрементов (камней) из неорганических и органических компонентов мочи. Образование конкрементов в лоханках, чашечках и мочеточниках обозначается как уролитиаз. • Причины. Их подразделяют на эндогенные и экзогенные. † Экзогенные: «жёсткая» питьевая вода, однообразная гиповитаминизированная пища (важное значение имеет дефицит витамина A). † Эндогенные: инфекции (микрофлора мочевых путей, ЖКТ, половой системы и др.), нарушения обмена веществ (подагра, миеломная болезнь и др., эндокринопатии, преимущественно гиперпаратиреоз). • Важные условия развития нефролитиаза и уролитиаза. † Уменьшение содержания в моче солюбилизаторов (агентов, поддерживающих соли мочи в растворённом состоянии: мочевины, креатинина, ксантина, цитратов и др.), ингибиторов кристаллизации солей (неорганического пирофосфата), комплексобразователей (Mg2+, цитратов). † Увеличение в моче уровня агентов, запускающих процесс кристаллизации солей в моче (мукопротеинов, солей пировиноградной кислоты, коллагена, эластина, сульфаниламидов). † Изменение рН мочи (при рН 5 осаждаются соли мочевой кислоты, при рН выше 7 — фосфат кальция, фосфорнокислый аммиак). † Повышение в моче содержания камнеобразующих солей (в основном кальция). † Нарушения оттока мочи. • Механизмы. В конкрементах всегда (или почти всегда) обнаруживаются два компонента: органический и минеральный. В связи с этим имеется две точки зрения на механизм камнеобразования. Они сформулированы в виде кристаллизационной и коллоидной теорий. † Согласно кристаллизационной теории, начало образованию камня даёт процесс кристаллизации солей. При этом в состав камня включются (случайно) и органические компоненты (фибрин, коллаген, клеточный детрит и другие). † Авторы коллоидной теории считают, что вначале формируется органическая матрица, на которой кристаллизуются соли. • Наиболее значимые последствия: гидронефроз с атрофией почки (почек), пиелонефрит, нефросклероз, абсцессы почек, почечная колика. ПРОЯВЛЕНИЯ ПОЧЕЧНОЙ ПАТОЛОГИИ Расстройства функций почек проявляются изменением параметров крови и мочи и развитием общих нефрогенных синдромов. ПОКАЗАТЕЛИ ИЗМЕНЕНИЯ ДИУРЕЗА, СОСТАВА МОЧИ И РИТМА МОЧЕИСПУСКАНИЯ Эти показатели приведены на рис. 26–13. 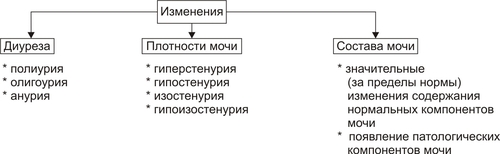 Рис. 26–13. Проявления расстройств мочеобразования и мочевыведения. • Изменения диуреза (количества выделяемой мочи). † Полиурия — выделение за сутки более 2000–2500 мл мочи. Причины: увеличение клубочковой фильтрации и/или уменьшение канальцевой реабсорбции. † Олигурия — выделение в течение суток менее 500–300 мл мочи. Обычно является следствием уменьшения фильтрации и/или увеличения реабсорбции. † Анурия — прекращение поступления мочи в мочевой пузырь. Как правило, это результат значительного снижения фильтрации, что может сочетаться с увеличением реабсорбции. • Изменения относительной плотности и состава мочи. † Гиперстенурия — увеличение плотности мочи выше нормы (более 1,029–1,030). Как правило, является следствием увеличения реабсорбции. † Гипостенурия — снижение плотности мочи ниже нормы (менее 1,009). Наблюдается при нарушении концентрационной функции почек. † Изостенурия — мало меняющаяся в течение суток относительная плотность мочи. Свидетельствует об уменьшении эффективности канальцевой реабсорбции и снижения концентрационной способности почек. † Колебания (за пределы нормы) содержания нормальных её компонентов: глюкозы, ионов, воды, азотистых соединений. † Появление в моче отсутствующих в норме компонентов: эритроцитов (гематурия), лейкоцитов (пиурия), белка (протеинурия), аминокислот (аминоацидурия), осадка солей, цилиндров (канальцевых слепков, состоящих из белка, клеток крови, эпителия канальцев, клеточного детрита). • Изменения ритма мочеиспускания. † Поллакиурия — частое мочеиспускание. Причины: полиурия и/или раздражение мочевыводящих путей (при воспалении, прохождении мелких конкрементов — «песка» и др.). † Никтурия — преимущественное мочеиспускание ночью. Причины: нарушение кровоснабжения почек, развитие аденомы простаты, поражения почек (амилоидоз) и/или мочевыводящих путей (уретрит, цистит). ПОКАЗАТЕЛИ ИЗМЕНЕНИЯ ОБЪЁМА И СОСТАВА КРОВИ Эти показатели представлены на рис. 26–14. 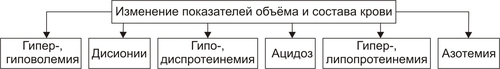 Рис. 26–14. Проявления расстройств экскреторной функции почек (изменение показателей объёма и состава крови). • Гиперволемия (почечного генеза). Причины: снижение клубочковой фильтрации и/или увеличение канальцевой реабсорбции. • Гиповолемия (почечного происхождения). Причины: как правило, это результат увеличения фильтрации и/или уменьшения реабсорбции. • Азотемия (повышение уровня небелкового азота в крови). Причина: нарушение экскреторной функции почек (при гломерулонефрите, пиелонефрите, амилоидозе). Более половины составляет азот мочевины, около 25% — аминокислоты, остальное — азот мочевой кислоты ( • Гипопротеинемия (снижение уровня белка в крови). Причина: нарушение канальцевой реабсорбции альбуминов. • Диспротеинемия (нарушение нормального соотношения отдельных фракций белка в крови — глобулинов, альбуминов). Причина: повышенное выделение альбуминов с мочой. • Гиперлипопротеинемия. Одна из наиболее частых причин — нефротический синдром. • Ацидоз. Причины: снижение эффективности ацидогенеза, аммониогенеза, ионообменного механизма Na+/K+, а также экскреция почками соединений с «кислыми» свойствами. • При различных заболеваниях почек могут развиваться также гипер(гипо)фосфатемия, гипер(гипо)калиемия, гипер(гипо)натриемия, гипер(гипо)кальциемия, гипер(гипо)магниемия и другие изменения содержания компонентов крови. Характер отклонений определяется конкретным заболевание почек и нарушением процессов фильтрации, реабсорбции, и секреции. ОБЩИЕ НЕФРОГЕННЫЕ СИНДРОМЫ Общие нефрогенные синдромы представлены на рис. 26–15. 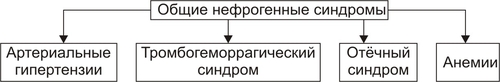 Рис. 26–15. Проявления расстройств экскреторной функции почек (общие нефрогенные синдромы). ПРИНЦИПЫ ЛЕЧЕНИЯ Лечение расстройств функций почек базируется на этиотропном, патогенетическом и симптоматическом принципах. • Этиотропный. Направлен на устранение (снижение степени патогенного действия) причинного фактора. С этой целью используются, например, антибиотики, сульфаниламиды, а также проводится лечение других болезней, вызвавших почечные заболевания. • Патогенетический. Имеет целью разрыв звеньев патогенеза болезней почек. Для этого применяют иммунодепрессанты, иммуномодуляторы, антиаллергические препараты и проводят мероприятия по «разгрузке» почек (гемодиализ, перитонеальный, гастроинтестинальный диализ). † Наиболее эффективным способом ликвидации токсичных веществ, накапливающихся при почечной недостаточности, является гемодиализ с использованием специального прибора — искусственной почки (гемодиализатора). Первый такой прибор, использовавшийся в эксперименте на животном, был разработан в 1913 г. В 1960 г. гемодиализ впервые использован для лечения пациентов с хронической почечной недостаточностью. † Работа аппарата «искусственная почка» основана на принципе диффузии из крови в специальный диализирующий раствор через полупроницаемую мембрану небелковых соединений. Применение искусственной почки позволяет нормализовать на небольшое время ряд параметров организма и облегчить состояние пациента. Однако гемодиализ не заменяет всех почечных функций. С целью радикального устранения патологии почки (почек) используют пересадку донорского органа (трансплантация почки). • Симптоматический. Направлен на устранение (или облегчение) вторичных страданий и последствий, вызванных патологией почек (анемии, отёков, гастритов, энтероколитов, тромбогеморрагических расстройств, артериальной гипертензии и др.).
|
