Цитологическое исследование слюны
 Скачать 45.73 Mb. Скачать 45.73 Mb.
|
|
Рис. 11.1.2. Внешний вид сдвоенного трубчатого дренажа: приводящая (1) и отводящая (3) трубки, рабочая часть (2), отверстия (4). 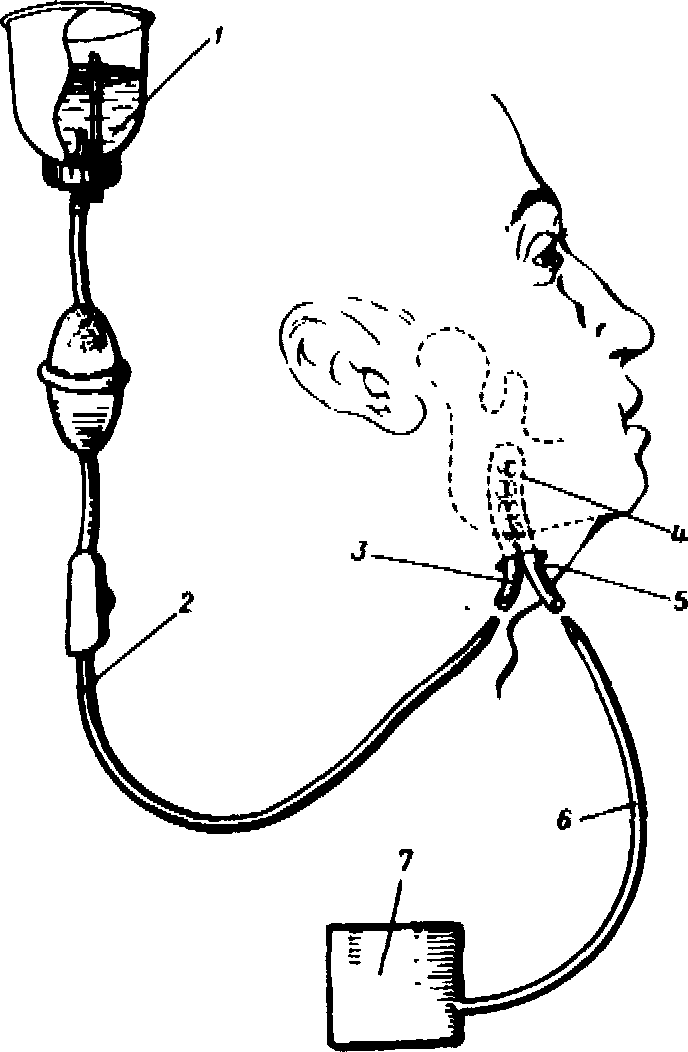 Рис. 11.1.3. Схема активного дренирования гнойных очагов челюстно- лицевой области и шеи: флакон с антисептиком (1), система для одноразового введения растворов (2), приводящая (3) и отводящая (5) трубки дренажа, рабочая часть дренажа (4), вакуум- отсос (6,7). Особое место занимает метод активного дренирования гнойных полостей путем создания в системе дренажа дозированного разрежения. Поэтому он получил также название метода активной аспирации в системе проточно- ирригационного орошения гнойно- воспалительных очагов. В нашей клинике нашел применение метод активного хирургического лечения гнойно- воспалительных очагов челюстно- лицевой области, который заключается в широком рассечении гнойного очага, тщательном иссечении некротизированных и нежизнеспособных тканей, дренировании его сдвоенным трубчатым дренажем, активном введении лекарственных растворов и принудительном отсасывании содержимого, раннем закрытии раны первичными 299 ____________П ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЬЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ___________ или вторичными швами Для дренирования глубоко расположенных гнойных очагов с узким входом нами предложен Y- образный сдвоенный трубчатый дренаж который изготавливается из эластичных трубок применяемых в одноразовых системах для переливания крови Трубки сгибаем вдвое располагаем параллельно между собой и соединяем термическим способом то есть при помощи скальпеля подогретого над пламенем горелки Отверстия которые делаются на рабочем конце приводящей и отводящей трубок дренажа расположены на внутренне- боковой поверхности устройства и не соприкасаются между собой Отверстия находящиеся на приводящей части дренажа, расположены между отверстиями на отводящей его части Такое расположение отверстий на рабочей части дренажного устройства исключает соприкосновение их с раневой поверхностью и предохраняет от закупорки массами фибрина (авт свид N 1292791 от 1986г) Учитывая то что дренаж имеет Y- образную форму со слепо заканчивающейся рабочей частью его легко можно вводить в труднодоступные участки мягких тканей дна полости рта, не боясь ранения сосудов В одну из трубок при помощи системы для переливания крови вводится орошающий раствор, а другая соединена с отсасывающим аппаратом для отведения жидкости из раны (рис 1112 11 1 3 и 11 1 4) 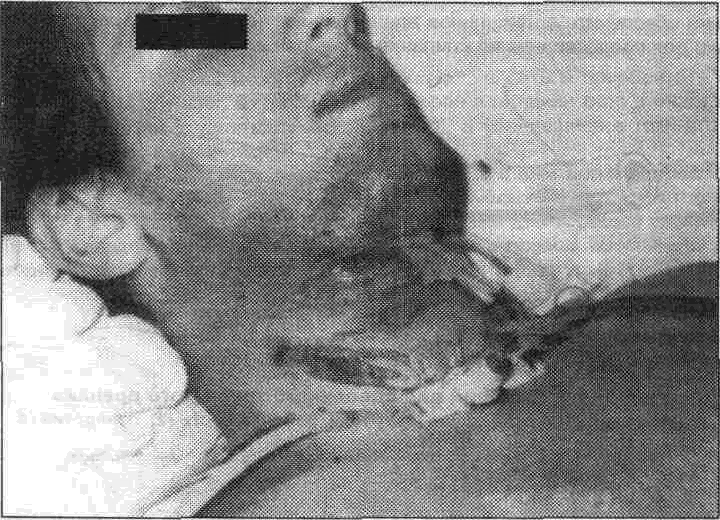 Рис. 11.1.4. Внешний вид больного с диагнозом: флегмона мягких тканей дна полости рта и шеи, осложненная гнойным медиастинитом. После проведения каждого сеанса активного орошения гнойника лекарственными растворами, а оно повторяется 2-3 раза в сутки (в течение первых 2-х суток), мы рекомендуем удалять дренажное устройство из раны Это легко осуществимо и не вызывает неприятных ощущений у больных Длительное нахождение в ране любого трубчатого дренажа нежелательно так как это затрудняет течение репаративных процессов Для создания в системе замкнутой полости на послеоперационную гнойную рану накладываем первичные швы Гнойную полость промываем в течение 1-2 ч, используя за один сеанс 1-1,5 л антисептического раствора. При этом необходимо следить за количеством вводимой в рану и оттекающей из нее жидкости. После вскрытия гнойного воспалительного очага мягких тканей послеоперационная рана имеет две фазы течения раневого процесса гнойно- некротическую и регенеративную Учитывая недостатки открытого метода лечения гнойных ран хирурги издавна предпринимали попытки лечить некоторые гнойные процессы закрытым способом то есть путем наложения первичных и вторичных швов Первичный шов - шов накладываемый на рану непо средственно после ее первичной хирургической обработки (вскрытия гнойного очага) Первичный отсроченный шов - шов наложенный на жоиную рану во время хирургической обработки но затягиваемый через 24-72 часа при стихании клинических признаков воспаления или шов накладываемый на 2-7-е сутки после операции Вторичный ранний шов - это шов накладываемый на рану на 8-14-е сутки после операции без предварительного иссечения грану- 300 111 Хирургические методы ляций. Вторичный поздний шов - это шов, накладываемый на рану 15-30- дневной давности после иссечения некротизированных участков кожи, грануляций, рубцов, измененных тканей и мобилизации краев раны На основании результатов наших исследований, можно утверждать, что цитологическое изучение ран может быть использовано как один из важнейших критериев наложения на рану вторичных швов Показанием для оперативного закрытия раны служит незначительная макрофагальная реакция, небольшое количество жизнеспособных нейтрофильных гранулоци-тов и наличие в отпечатках жизнеспособных клеток соединительной ткани (гистиоцитов. про- и фибробластов). Если же в отпечатках наблюдалось большое скопление нейтрофильных лейкоцитов и активная макрофагальная реакция, то это служило противопоказанием для наложения швов. При наложении вторичных швов очень важно не оставлять полостей и карманов в глубине раны, особенно если имеются глубокие межмышечные раны с большими полостями. Для анаэробной флегмоны характерна следующая цитологическая картина раневой поверхности, наличие в препарате- отпечатке обильной микрофлоры, которая расположена, в основном, внеклеточно; очень низкая фагоцитарная активность лейкоцитов или ее ог-сутствие бедность форменными элементами, в препарате отсутствует макрофагальная реакция: наличие "грубых" палочек (анаэробов) Противопоказанием к наложению первичных швов является также невозможное^ удаления всех нежизнеспособных тканей, выраженные воспалительные изменения кожных покровов, значительная интоксикация у больных со сниженной реактивностью организма (сопутствующие заболевания, пожилой и старческий возраст), тяжелое течение гнойного воспалительного процесса челюстно- лицевой области Поскольку удаление всех нежизнеспособных тканей в очаге гнойно- воспалительного процесса в некоторых случаях невыполнимо (флегмоны, остеомиелит), а купирование остающейся активной инфекции в условиях замкнутой полости оказывается, как правило, невозможным, то при таких воспалительных процессах единственно возможным способом считается традиционный открытый способ лечения, несмотря на его недостатки. Обследовались больные с абсцессами и флегмонами челюстно- лицевой области и шеи В зависимости от местного медикаментозного лечения гнойной раны всех больных разделили на 2 группы. В 1-ю группу вошли лица, которым после вскрытия гнойного очага и эвакуации гнойного содержимого рану обрабатывали и накладывали на нее повязки с антисептиками (фурацилин, риванол, хлоргексидин), которые меняли ежедневно. Больным 2-й группы после обработки раневой поверхности раствором препарата бализ-2 на рану накладывали марлевую салфетку, обильно смоченную бализом, повязки меняли ежедневно (А.А. Тимофеев. 1988) Установлено, что препарат бализ-2 обладает очень выраженным антибактериальным действием на микрофлору гнойной раны мягких тканей, ускорения регенераторных процессов под воздействием бализа-2 не обнаружено. Препарат не вызывал местного раздражающего действия. что позволяет рекомендовать бализ-2 для лечения гнойных ран в челюстно- лицевой хирургии Доказано, что препарат лучше использовать в гнойно- некротической фазе течения ране* вого процесса Лечение гнойной раны под марлевыми повязками с различными лекарственными препаратами является наиболее распространенным и общепринятым. Особый интерес представляет группа препаратов, оказывающих отсасывающее действие на рану. Гипертонические растворы оказывают на гнойную рану кратковременное действие (не более 2-3 ч), так как быстро разбавляются раневым секретом и теряют свою осмотическую активность (С.М Курбангалеев 1985) Общим недостатком различных мазей, применяемых в первой фазе раневого процесса является гидрофобность их основы (жир), в связи с чем мази не смешиваются с раневым экссудатом и не могут поглощать раневое отделяемое. Вследствие этого ухудшается возможность очищения раны от гноя и некротических масс, что задерживает процессы репарации Принцип дегидратирующего воздействия на рану в последнее время был использован также и для создания мазевых препаратов, основой которых является полиэтиленгликоль Б М Даценко и соавторы (1979) для местного лечения гнойных ран рекомендуют многокомпонет-ную мазь - левонорсин. в состав которой включены противомикробные препараты (левомицетин, норсульфазол, сульфадиметоксин), активатор тканевых обменных процессов (метилурацил), местный анестетик (тримекаин) и гидрофильная (водорастворимая) основа мази (полиэтиленоксид), обеспечивающая ее дегидратирующее действие. В дальнейшем авторами разработаны еще две левомицетинсодержащие мази. левомеколь. из состава которой исключены оба сульфаниламида, и левосин, из состава которой исключен норсульфазол. На си-негнойную и кишечную палочки, а также стафилококк выраженное антимикробное действие 301 11 ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ оказывает многокомпонентная мазь, созданная на основе полиэтиленоксида, в состав которой входят антисептик диоксидин, метилурацил и тримекаин (Б.М. Даценко, Т.И. Тамм, 1981). В результате исследований установлено, что использование полиэтиленгликолей (левосин, левонорсин, левомеколь) обеспечивает высокий осмотический эффект мазей, в 30 раз превышающих таковой обычного гипертонического раствора. В работах И.М. Перцева (1980) доказано, что антимикробная активность мазей, приготовленных на водорастворимой основе, в 20-80 раз превосходят активность таких же мазей на вазелин- ланолиновой основе. При использовании для лечения гнойных ран левонорсина, левосина и левомеколя, клинически отмечена более быстрая (на 2-3 дня) ликвидация перифокального инфильтрата и отека, очищение раны от некротических масс, уменьшение гнойного отделяемого, появление грануляций. Цитологические исследования указывают на появление макрофагов на 3-4 сутки, число их увеличивалось к 5-6 дню и уменьшалось к 7-8 суткам. Это свидетельствует о завершении очищения раны. Микроорганизмы выявлялись в ране до 6-7 суток. Фибробласты появлялись на 6-7 день. Полное очищение раны и активное ее гранулирование наблюдалось на 7-е сутки, а у 40,0% - на 8-е сутки (А.А Тимофеев, 1988). В нашей клинике получен значительный эффект при использовании полисорба у больных с гнойно- воспалительными процессами мягких тканей лица и шеи. Полисорб не обладает токсичными, канцерогенными, резорбтивными и кумулирующими свойствами, а также является препаратом высокой сорбционной емкости в отношении белков и микроорганизмов, обеспечивая снижение ферментативной активности отделяемого. Эффективность применения этих препаратов доказана цитологическими методами исследования ран. Цитологические исследования заживления гнойных ран больных абсцессами и флегмонами (при традиционном местном лечении) показали, что в первые же часы после операции в препарате- отпечатке наблюдалось скопление спущенных эпителиальных клеток, обладающих фагоцитарной активностью (в их цитоплазме можно обнаружить фагоцитированные эритроциты) Отмечено скопление обильной микрофлоры и сегментоядерных нейтрофилов, морфология которых была неизмененной. Микроорганизмы, которые были фагоцитированы нейтрофилами, в 70-80% случаев оказались живыми, что выявлялось окраской на катионные белки. На 3-4 сутки лечения количество дегенеративно измененных сегментоядерных нейтрофилов значительно превышало число неизмененных. Микробы располагались группами вокруг дегенеративно измененных нейтрофилов. В них обнаруживали от 8% до 20% фагоцитированных живых микроорганизмов. Микробы, внутри и внеклеточно, выявлялись в препарате до 8-9 дней. На 3-5 сутки в ране зарегистрировано появление макрофагов., их число увеличивалось к 5-7-8 дню и вновь снижалось к 7-10-11 суткам Фибробласты и первые вновь образованные эпителиальные клетки обнаружены на 8-9 сутки после операции, число их увеличивалось к 11-12 дню. Полное очищение раны наблюдалось на 8-10-е сутки. В этот период цитологически определялась макрофа-гальная реакция, небольшое количество неизмененных нейтрофилов с умеренной и высокой активностью в них катионных белков, отсутствие живых микроорганизмов, наличие фиброблас-тов и эпителиальных клеток (А А Тимофеев, 1988) Изучена цитологическая картина заживления гнойной раны у больных, у которых применен 20% гель гранул кверцетина. Повязки накладывали сразу после оперативного вмешательства и меняли ее ежедневно в течение 5-6 дней На 2-3 сутки после операции наблюдали резкое усиление выделения раневого экссудата. Живые микроорганизмы внутри клеток обнаруживали 1-2 дня, а вне клеток - 4-5 дней. Макрофаги появлялись на 2-4 сутки, а к 5-7 дню число их резко снижалось (до 1-2 в препарате). Это свидетельствует о завершении очищения раны. Фибробласты появлялись на 5-6 сутки. Полное очищение раны и активное ее гранулирование у 41,2% больных наблюдали на 6-е сутки, а у58.8% - на 7-е сутки. Клиническая симптоматика исчезновения инфильтрата, отека, гнойного отделяемого из раны опережала таковую в контрольной группе на 2-3 дня. Кверцетин оказывает Р- витаминное, сосудоукрепляющее и противовоспалительное действие, а также уменьшает проявление местной лучевой реакции в условиях рентгеновского облучения. Использование для иммобилизации лекарственных препаратов кремний- органический адсорбент - полиметилсилоксан, благоприятно сказывается на течении раневого процесса Нами предложен способ лечения гнойных ран, заключающийся в том, что с целью усиления антибактериальных свойств лизоцима, проводят иммобилизацию лизоцима на гидрогеле полиметилсилоксана в соотношении (0,03-0,05) : 1,0 (авт свид N1690767 от 1991 г). По мере десорбции лизоцима, благодаря физико-химическим свойствам матрицы, последняя обеспечивает местную детоксикацию раны, активно сорбируя факторы патогенности бактерий, токсические раневые метаболиты, дегидратирует ткани, нормализует реакцию раневой среды. Иммосгент - это иммобилизированный на полиметилсилоксане антибиотик - гентами-цин. Находит применение в гнойно- некротической фазе течения раневого процесса. Антибак- 302 11 1 Хирургические методы териальные свойства препарата сохраняются в течение 5-6 дней после наложения его на гнойную рану. Цитологическими исследованиями установлено, что в гнойно- некротической фазе раневого процесса наиболее рационально применять антимикробный препарат бализ-2, иммобилизованный лизоцим, 20% гель гранул кверцетина, многокомпонентные мази на гидрофильной основе (левосин, левонорсин, левомеколь), а в фазе образования грануляций и эпителизации (стадия регенерации) - лизоцим в чистом виде или иммобилизованный, 20% гель гранул кверцетина (А.А. Тимофеев, 1988). Для проведения дегидратации тканей раны А.А. Левенец и соавт. (1986) используют лекарственное вещество, заключенное в капсулу из полимерной полупроницаемой мембраны (целлюлозная, цилиндрической формы, гофрированная оболочка), которая обеспечивает освобождение этого вещества с заданной скоростью, а источником энергии этого процесса является перепад концентраций препарата внутри капсулы и вне ее Применение диализа с использованием свойств полупроницаемых мембран позволяет эффективно проводить дегидратацию тканей, дезинтоксикацию организма и осуществлять дозированное введение лекарств в рану А. К. Каюми (1980) изучал влияние препаратов меди на заживление гнойных ран мягких тканей. Он выявил, что препараты показаны в фазе гидратации при развитии гнойных ран мягких тканей, особенно при наличии полирезистентной микрофлоры По мнению автора, наибольшим бактерицидным эффектом и наименьшим повреждающим действием обладает сухой порошок или 5% раствор меди сульфата при однократном его применении Также рекомендуется применение кристаллического сульфата меди и натрия тетрабората в равных весовых частях. В нашей клинике для лечения гнойных ран мягких тканей челюстно- лицевой области использовали 5% раствор и сухой порошок меди сульфата После вскрытия гнойного очага или разведения краев нагноившейся раны образовавшуюся полость промывают раствором перекиси водорода в целях максимального удаления гнойного содержимого, а затем изотоническим раствором натрия хлорида - для удаления остатков перекиси водорода. На раневую поверхность тонким слоем наносят препарат меди, а в глубокие раны препарат вводят с помощью марлевых тампонов, смоченных 5% раствором сульфата меди. Перевязку раны проводят через 24 ч. При этом отмечается легкий специфический запах препарата, исчезает гнилостный запах, а стенки и дно раневой поверхности окрашиваются в синевато- бурый цвет. Для удаления препарата полость раны повторно обрабатывают физиологическим раствором натрия хлорида Применение препарата не оказывает отрицательного влияния на ткани, стимулирует образование грануляционного вала и приток полиморфноядерных лейкоцитов с высокой окислительно-восстановительной активностью ферментов, ускоряет очищение раны и ее заживление Выраженными антимикробными свойствами обладают соединения йода в комплексе с растворителями и носителями (йодофоры). Для лечения гнойных ран используют йодинол. Его применяют в виде аппликаций и для промывания гнойных полостей Установлено, что йодинол оказывает бактерицидное действие на стрептококк, кишечную палочку и стафилококк (С.М. Курбангалеев.1985). синегнойная папочка оказывается устойчивой к местному применению йодинола. В случае появления в раневом отделяемом палочки сине-зеленого гноя к растворам, которыми пропитывают повязки, рекомендуют добавлять порошок борной кислоты в соотношении 1:10 на фоне перорального или парентерального введения полимиксина (Ю.Г Шапошников, Е.А. Решетников, 1984) или применять смесь равных количеств солафура и борной кислоты (М.И. Лыткин, 1977). Широкое применение в лечении гнойных ран получили протеолитические ферменты. что обусловлено их некролитическим и противоотечным действием. В качестве протеолитиче-ских ферментов применяются: трипсин, химотрипсин, хитопсин, террилитин и др. Местное применение этих препаратов обеспечивает более быстрое и безболезненное очищение раны, оказывает противовоспалительное и противоотечное действие. Расщепляя белки некротизиро-ванных тканей, протеолитические ферменты лишают микроорганизмы субстрата для питания и размножения, повышая их чувствительность к воздействию антибактериальных препаратов. К недостаткам всех протеаз при их местном применении следует отнести отсутствие лизирую-щего действия на коллаген. При их применении невозможно добиться полного очищения ран. Другим недостатком этих препаратов является кратковременность их действия: они инактиви-руются через 15-30 мин (К.Н. Веременко, 1967: М.Ф. Камаев, 1980). Цитологические исследования, проведенные нами во время лечения гнойных ран, показали, что протеолитические ферменты нормализуют количество нейтрофильных гранулоцитов в ране и повышают их функциональную активность, сокращая сроки очищения гнойных'полостей от некротизированных тканей, вызывают более быстрое появление грануляций и эпителизацию раны. Для ферментативного очищения гнойных ран с успехом применяется препарат ируксол, содержащий колла-геназу. Он активно лизирует некротические ткани и одновременно повреждает раневой коагулят |
