Терапевтическая стоматология. Elmar Hellwig Joachim Klimek
 Скачать 10.83 Mb. Скачать 10.83 Mb.
|
|
18.1.2.4 Распространение пародон-тальных поражений на участке фурка-ции (разветвлений) корня. При выраженных стадиях заболеваний пародонта увеличивается частота разрушения костной ткани (остеолиз) на участке фурка-ции многокорневых зубов. Распространение и степень тяжести остеолиза определяют с помощью специальных зондов с изогнутыми концами (зонды Nabers). Этими зондами горизонтально зондируют вход фуркации и определяют степень ее проходимости. Согласно с предложенной Немецким обществом пародонтологов классификацией, клинически различают следующие степени распространения пародонтальных поражений на участке фуркации корней (рис. 18-2): I - наличие горизонтальной, зондиру- емой до 3 мм, фуркации; II - участок фуркации, зондируемый го- ризонтально на глубину превышающую 3 мм, однако зонд насквозь не проходит; III - участок фуркации, полностью про- ходимый для зонда. 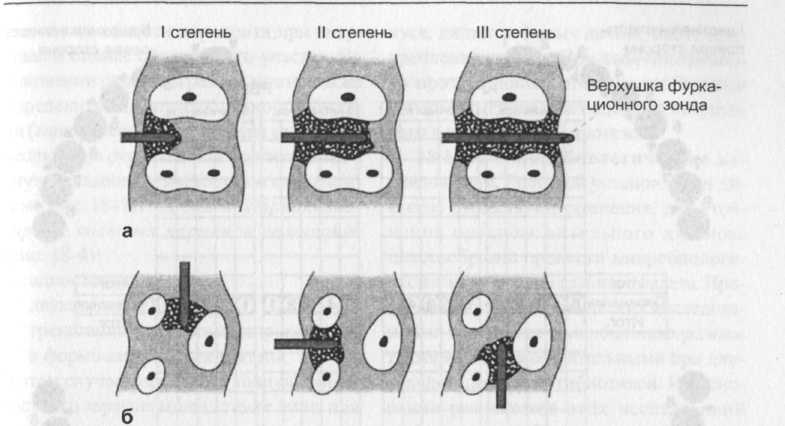 Рис. 18-2. Пародонтальные поражения на участке фуркации многокорневых зубов: а - степени пародонтального поражения на участке фуркации корня моляра нижней челюсти; б - способы определения степени пародонтального поражения на участке фуркации корня моляра верхней челюсти. 18.1.2.5 Состояние гигиены полости рта и степень воспаления пародонта. При осмотре полости рта исследуют состояние гигиены полости рта, степень воспаления пародонта и оценивают, применяя ряд индексов (например, модифицированные API и PBI). Результаты обследования в начале и в процессе лечения вносят в специальный формуляр для контроля его эффективности (рис. 18-3). Окрашивание зубов ревелятором налета затрудняет определение кровоточивости десен при зондировании. Поэтому индекс кровоточивости необходимо определять перед исследованием индекса зубного налета. 18.1.2.6 Обследование поверхности десны. Обращают внимание на прикрепление губных, щечных и язычных уздечек и определяют глубину преддверия. Высоко прикрепленные к десне уздечки и плоское преддверие могут стягивать десну, вызывая ее рецессию. Кроме того, высоко прикрепленные уздечки и глубокое преддверие затрудняют проведение пациентом гигиенических мероприятий полости рта. 18.1.2.7 Рентгенологические исследования. С помощью рентгенологических исследований дополнительно выявляют разрушения альвеолярной костной ткани, апикальный остеолиз, состояние корневых пломб, нависающих краев коронок и пломб, наличие поддесневого камня и изменений твердых тканей зуба. Для полноты данных о состоянии пародонта всего прикуса в зависимости от количества и положения зубов внутри полости рта выполняют до 14 рентгеновских снимков. Во избежание плохой четкости и взаимоналожения изображений рентгенограммы, а также для получения контрастных снимков используют т. н. прямоугольную технику (например, по Rinn). Для того, чтобы получить точное изображение тонких костных структур, послойной техники съемки (ортопантомограммы) недостаточно. В связи с ограниченной проекцией рентгеновских лучей в полости рта, отдельные снимки зубов также позволяют оценить состояния межзубных и межкорневых костных структур. Вести булярные и оральные участки альвеоляр ной кости невозможно исследовать рент генологическим методом. Дополнитель но к результатам кроме зондирования пс данным рентгенограмм определяют сте пень распространения пародонтальныз поражений на участке фуркации корней Точно определить степень поражения ко стной ткани на участке фуркации возмож но лишь после хирургического вмеша тельства в области пародонта при визуальной оценке обнаженного участка. На основании рентгенограммы можно также определить вид деструкции костной ткани (горизонтальная резорбция кости альвеолярного отростка или вертикальная с внутриальвеолярным костным карманом) (см. рис. 18-1). Среди внутриальвео-лярных костных карманов различают (рис. 18-4): - одностенные; - двухстенные; - трехстенные, или комбинированные; - в форме замочной скважины. В этом случае определить точную форму костного кармана можно также лишь при непосредственном хирургическом вмешательстве. Дополнительно, с помощью рентгенограммы, контролируют состояние периодонтальной щели (нормальной конфигурации или расширенная), а также выявляют наличие или отсутствие три-гонального дефекта альвеолярной верхушки. Наличие расширенной периодонтальной щели или тригонального дефекта костной ткани свидетельствует об окклю-зионной или функциональной перегрузке зуба. В заключение изготавливают гипсовые модели обеих челюстей, которые должны точно отображать состояние зубов при- куса, линию и форму десны, места прикрепления уздечек. При наличии съемного протеза дополнительно необходимо изготовить гипсовые модели со встроенным в них съемным протезом. 18.1.2.8 Микробиологические исследования. Если при установлении диагноза существуют сомнения, для уточнения предположительного диагноза целесообразно провести микробиологическое исследования зубного налета. Проведение микробиологических исследований и подготовка антибиотикограммы также являются обязательными при длительном приеме антибиотиков. На основании результатов этих исследований выбирают антибиотик, который будет эффективно воздействовать на специфические бактерии зубного налета. Забор подъязычного налета производят стерильной кюретажной ложкой. Для определения видового состава налета культуру бактерий выращивают в селективной питательной среде. Определить видовой состав бактерий налета можно также при микроскопическом исследовании. Для этого применяют различные методы окраски бактерий или используют свойство флюоресцирующих антител связываться с определенными видами бактерий(метод иммунной флюоресценции). 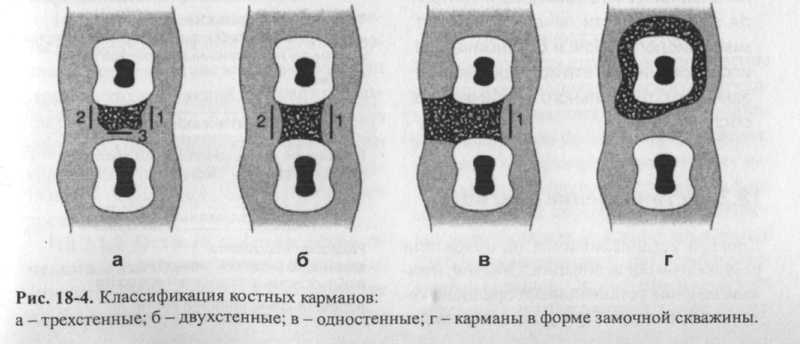   При исследовании под микроскопом в темном поле устанавливают состав налета по морфологическим типам бактерий (форма, размер, моторика). Наличие определенных видов бактерий налета устанавливают также методом ДНК- или РНК-гибридизации (идентификации). Определяют соответствие последовательности ДНК или РНК, выделенных из лабораторных штаммов определенных видов бактерий. Используя ферментные экспресс-методы, в момент исследования можно установить наличие в десневой жидкости ферментов, которые при деструкции па-родонта выделяют определенные виды бактерий. В настоящее время широко применяется тест, по которому определяют 1^-бензоил-О1-аргинин-2-нафтиламид-гидролазы (BANA) - фермент, выделяемый бактериями Porphyromonas gingi-valis, Prevotella intermedia, Treponema denticola и Bacteroides forsythus. По другим тестам определяют наличие в десневой жидкости ферментов, выделяющихся в результате разрушения тканей паро-донта. Один из тестов используют для определения аспартатаамино-трансфера-зы (AST), высвобождающейся в десневую жидкость в процессе гибели клеток. Для подтверждения предположительного клинического диагноза и контроля эффективности лечения проводят микробиологические и биохимические исследования. Но эти исследования не заменяют тщательного клинического обследования. 18.2 Установление диагноза Диагноз устанавливается на основании результатов обследования. Обычно, в начале лечения устанавливают предположительный диагноз. При установлении ди- агноза сначала определяют состояние па-родонта каждого отдельного зуба, затем на основании полученных данных составляют общий диагноз. После этого определяют вид заболевания по классификации болезней пародонта, предложенной Немецким обществом пародонтоло-гов (табл. 18-1) и разрабатывают план лечения. Далее кратко описывают клиническую картину заболевания в соответствии с описанием симптомов болезней пародонта, предложенным в 1988 году Немецким обществом пародонтологов. Американское общество периодонтологов придерживается иной классификации пародон-титов: - медленно прогрессирующий пародон-тит взрослых; - пародонтиты, возникающие в раннем возрасте (препубертатный, юношеский или быстро прогрессирующий па-родонтит); - пародонтиты, связанные с системными заболеваниями; - язвенно-некротический пародонтит; - рефракторный пародонтит. Рефракторным пародонтитом называют все резистентные к лечению или рецидивирующие формы пародонтита. 18.2.1 Гингивит Клиническая картина гингивита характеризуется наличием гиперемии, припухлости и возможных изъязвлений десневой ткани. Повышается скорость и количество выделения десневой жидкости, возникает кровоточивость при зондировании десневой борозды, увеличивается глубина зондирования с сохранением прикрепления эпителия к поверхности зуба, что свидетельствует о наличии ложных карманов. Различают острый, острый язвенно-некротический и хронический гингивиты. 18.2.1.1 Острый гингивит представляет собой острое воспаление десны, возникающее вследствие механических или термических поражений, а также в результате воздействия бактерий зубного налета. Если острый гингивит вызван воздействием бактерий налета, то на протяжении нескольких дней он переходит в хронический.
(синоним: гингивит Plaut-Vincent) в большинстве случаев начинается с внезапного возник- новения боли,острого воспаления и последующего некроза десневых сосочков. Некроз и изъязвление возникают сначала в межзубной десне, затем распространяется и на другие участки. После острого язвенного гингивита на межзубных участках десны остаются патологические изменения в форме воронок. Пораженная данной формой воспаления десна лишена эпителиального слоя и покрыта мембраной грязно-желтого цвета. При попытке удаления этого налета, состоящего из фибрина и остатков эпителия, возникают спонтанные сильные боли, усиливается кровотечение. Некротические участки десны отделены от здоровых неповрежденных участков красноватой линией. Эта форма гингивита преобладает у лиц молодого возраста (18-30 лет). Больные часто жалуются на резкий запах изо рта, отмечается увеличение лимфатических узлов и в редких случаях проявляется лихорадка. Частота этой формы гингивита составляет 0,2-6%. При дифференциальной диагностике острый язвенно-некротический гингивит следует отличать от герпетического гингивостоматита.  Таблица 18-1. Классификация патологий маргинального пародонта, предложенная Немецким обществом пародонтологии Этиология язвенно-некротического гингивита характеризуется сочетанием таких трех факторов: - неудовлетворительная гигиена полости рта (наличие уже существующего гингивита); - курение; - частые эмоциональные стрессы. В развивающихся странах возникновение острого язвенно-некротического гингивита часто связывают с недостаточным уровнем питания большинства населения. Однако и в высокоразвитых странах наблюдается повышение частоты этой формы гингивита, которую рассматривают как разновидность оральных проявлений СПИДа, в частности у ВИЧ-инфицированных больных. Острый язвенно-некротический гингивит может также встречаться у ослабленных больных, при заболеваниях системы кровообращения, у лиц с угнетенной иммунной системой и при авитаминозах. Микробиологическими исследованиями установлено, что эту форму гингивита вызывают быстро проникающие в глубокие слои тканей паро-донта спирохеты и находящиеся в поверхностных слоях пародонтальных тканей фузобактерии, Porphyromonas gingivalis, различные виды кокков и штаммы бактероидов.
Его формы характеризуются длительным клиническим течением. Типичные признаки воспаления (возникновение кровоточивости, отек при гипертрофии десневых сосочков) ограничиваются десневой тканью. Резорбцию альвеолярной кости при этом не наблюдают. Вызванные воспалением гиперпластические изменения десен могут способствовать образованию ложных карманов. Единственной причиной возникновения хронических гингивитов является воздействие на десневую ткань микроорганизмов зубного налета. Поэтому хронический гингивит часто называют «грязным» гингивитом. В поддесневом налете преобладают грамположительные палочки и кокки (см. рис. 16-2). Факультативные анаэробные микроорганизмы в зубном налете встречаются чаще, чем чистые анаэробные. Прогноз течения хронического гингивита зависит от уровня гигиены полости рта пациента. При достаточном участии пациента в терапевтических мероприятиях и выполнении требований регулярной гигиены полости рта происходит полное выздоровление десневой ткани. 18.2.1.4 Особые формы гингивита та формы, возникшие в результате фи-шологических изменений или нарушении гормональных функций организма. Сре-ци них различают: - гингивит беременных женщин (gingivitis gravidarum); - гингивит у детей; - гингивит во время менструаций, межменструальный и климактерический гингивит; - гингивит, вызванный применением противозачаточных средств («пилюльный» гингивит). При гингивите у беременных в десневой жидкости возрастает количество гормонов эстрогена и прогестерона, вырабатываемых организмом во время беременности. Под их влиянием десневая ткань более чувствительно реагирует на действие микроорганизмов. Эстроген и прогестерон способствуют повышению проницаемости сосудов, в результате этого возникает отек, стимулируется синтез простагландинов и других медиаторов воспаления. У многих пациенток, особенно во второй половине беременности, возникают частые спонтанные кровотечения из десен. У некоторых пациенток гингивит протекает с выраженной гиперплазией десен. При гингивите беременных количество налета не отличается от показателей у обычных (не беременных) пациенток, но наблюдаются изменения его состава. Так, в зубном налете при гингивите беременных чаще встречаются некоторые виды бактерий (Prevotella intermedia, Prevotella melaninogenica, Bacteroides subspecies), которые, особенно Prevotella intermedia, обладают способностью заменять важный для их жизнедеятельности продукт питания нафто-хинон гормонами, находящимися в значительном количестве в десневой жидкости в период беременности. Подростковый гингивит, возникающий также в результате гормонального влияния, часто сочетается с неудовлетворительной гигиеной полости рта и ротовым дыханием (при постоянно открытом рте). Клинические симптомы этой фор- мы гингивита сходны с симптомами гингивита беременных. Клиническая картина гингивита, вызванного воздействием противозачаточных средств, также напоминает гингивит беременных. Данная разновидность гингивита возникает чаще всего вследствие длительного приема противозачаточных средств, содержащих прогестерон. Возникновение межменструального, менструального и климактерического гингивитов объясняется колебанием или снижением содержания эстрогенных гормонов в организме. Снижение содержания эстрогенных гормонов приводит к уменьшению кератинизации клеток и, следовательно, к потери десной защитной ороговевающей оболочки. 18.2.2 Маргинальный пародонтит Маргинальный пародонтит - вызванное воздействием бактериального налета воспалительное заболевание всех частей маргинального пародонта (десны, периодонтальной связки, цемента корня и альвеолярной кости) с прогрессирующей потерей тканей удерживающего аппарата зуба. Клиническая картина маргинального пародонтита, в дополнение к симптомам гингивита, характеризуется разрушениями костной ткани, наличием абсцессов, смещением и подвижностью зубов, а также возникновением пародонтальных карманов с потерей прикрепления эпителия. Через некоторое время может возникать патологическая подвижность зубов. Маргинальный пародонтит - заболевание, охватывающее лишь определенный участок пародонта. На единичных или всех зубах прикуса могут встречаться т. н. «активные карманы» с типичными признаками воспаления (наличие кровоточивости, гнойного экссудата и др.). Маргинальный пародонтит обычно протекает с разными периодами интенсивности, периоды повышенной деструкции пародонта сменяются периодами ремиссии. Различают поверхностную и глубокую формы маргинального пародонтита. Parodontitis_marginalis_superflcialis'>Parodontitis marginalis superflcialis (поверхностный маргинальный пародонтит) - форма пародонтита, при которой рентгенологически определяемая деструкция костной ткани составляет менее трети длины корня. Parodontitis marginalis profunda (глубокий маргинальный пародонтит) - разновидность пародонтита, при которой потеря прикрепления или степень поражения пародонта на участке фуркации охватывает более трети длины корня. Причиной возникновения маргинального пародонтита является бактериальное инфицирование подлежащих тканей пародонта при длительном течении гингивита. Микробный состав зубного налета при различных формах пародонтита разный (см. рис. 16-2). В зависимости от характера течения и возраста пациента различают несколько форм маргинального пародонтита (препу-бертатный пародонтит, локализованный юношеский пародонтит). 18.2.2.1 Препубертатный пародонтит возникает на 2-4 году жизни в момент прорезывания молочных зубов. Различают локализованную и генерализованную его формы. При локализованной форме поражены единичные зубы и интенсивность разрушения костной ткани более низкая, чем при генерализованной форме. В ряде случаев, несмотря на наличие разрушений костной ткани, видимые признаки воспаления десны отсутствуют. При генерализованной форме препубер-татного пародонтита поражаются все молочные зубы. Десневая ткань проявляет выраженные признаки воспаления. Иногда наблюдается ретракция десны с образованием трещин. Следствием генерализованной формы препубертатного пародонтита может быть потеря всех молочных зубов прикуса. Генерализованная форма нередко сочетается с повышенной подверженностью детей общим инфекционным заболеваниям (например, отит среднего уха). Причиной, вызывающей препубертат-ный пародонтит является воздействие на пародонтальные ткани смешанной бактериальной микрофлоры (аэробных и анаэробных микроорганизмов), которая при локализованной форме, кроме других видов, содержит также Porphyromonas gingivalis и Actinobacillus actinomycetem comitans. Состав микрофлоры налета при генерализованной форме изучен недостаточно. У детей, страдающих препубертат-ным пародонтитом, часто обнаруживают функциональные дефекты нейтрофиль-ных гранулоцитов и моноцитов. |
