Терапевтическая стоматология. Elmar Hellwig Joachim Klimek
 Скачать 10.83 Mb. Скачать 10.83 Mb.
|
|
2.2 Эрозия Эрозии возникают из-за непосредственного воздействия кислоты на твердые ткани зуба. Кислоты деминерализуют эмаль. Если воздействие кислоты непродолжительно, поверхность зуба может быть реминерализована неорганическими веществами слюны, ткани зуба не поражаются. При более длительном и частом воздействии кислот, особенно концентрированных, возникают необратимые поражения твердых тканей зуба. Взаимодействие хелатных соединений может также уменьшать естественную реминерализацию. В отличие от кариозных поражений, возникновение эрозии не связано с влиянием микроорганизмов. Существуют немногочисленные эпидемиологические данные о частоте эрозий (средние показатели составляют 18-50%). Различают раниие и поздние поражения. Дальнейшим критерием различия является уровень прогрессирования, а именно приостановившиеся, скрытые и активно прогресирующие поражения. При активно прогрессирующих поражениях края эма-1 ли направлены плоско к поверхности дентина, а поражение по гистологической 1 структуре сходно с протравленной эма-1 лью (разд. 6.1.2). На стадии стабилизации в межканальцевых участках отмечают нарушение правильной ориентации I кристаллов, увеличение размера бесструктурных участков. Клиническая диагностика раннего поражения затруднена, несмотря на изменение структуры эмали. У молодых людей в этой области отсутствуют перики-1 маты. Эмаль зуба гладкая с матовым блеском. Прогрессирование процесса приводит I к обнажению дентина (развившаяся эрозия). Эрозии твердых тканей зуба по клиническим проявлениям делят на три степени (по Eccles 1979): - 1 степень: поражения поверхностных I слоев эмали. - II степень: локализованные поражения 1 эмали и дентина; обнаженный дентин I занимает менее одной трети всей поверхности поражения. - III степень: генерализованные поражения. Оголенная часть дентина составляет более одной трети всей поверхности эрозии. Согласно этой классификации раннее поражение соответствует I степени, развившаяся эрозия - II и III степени. Потеря твердых тканей зуба, вызванная эрозией, вначале незаметна для пациента. И только в прогрессирующей стадии обнаженный дентин может изменить окраску под воздействием пигментных веществ, поступающих с пищей, что воспринимается как эстетический дефект. Болевые ощущения возникают чаще всего по мере увеличения глубины пора-В ния дентина, причем интервалы появ- имя болей (активная фаза) чередуются деиил их отсутствием (приостановившаяся эрозия). Если эрозия локализуется на жевательной поверхности зуба, потеря твердого вещества ускоряется под влиянием абразии. Появление кислоты в полости может быть вызвано различными причинами: пары кислот промышленного происхождения, чрезмерное употребление кислых фруктовых соков, напитков для спортсменов, лимонада, йогуртов и других продуктов питания, содержащих кислоту (аскорбиновую, уксусную) (рис. 2-19). Употребление цитрусовых более двух раз в день, увеличивает риск эрозии в 30-40 раз. Эрозию можно наблюдать у людей, желающих питаться рационально и одновременно придерживающихся чрезмерной гигиены полости рта с применени- ем неправильной техники чистки зубов и зубной пасты с абразивными веществами. Ее усугубляют затем абразивным воздействием зубной щетки, что в дальнейшем приводит к образованию клиновидного дефекта (рис. 2-20). Частая рвота кислым содержимым желудка, например, при булимии, беременности, алкоголизме приводят к эрозивным изменениям твердых тканей зуба. Прилипание кислоты или вещества, образующего желатин, к языку или слизистой оболочке способствует длительному эрозивному воздействию на гладкую поверхность зубов. При нормальных физиологических условиях кислота очень быстро устраняется слюной (=10 минут). При попадании экзогенной кислоты в полость рта, максимальное значение рН сохраняется только на протяжении двух минут. 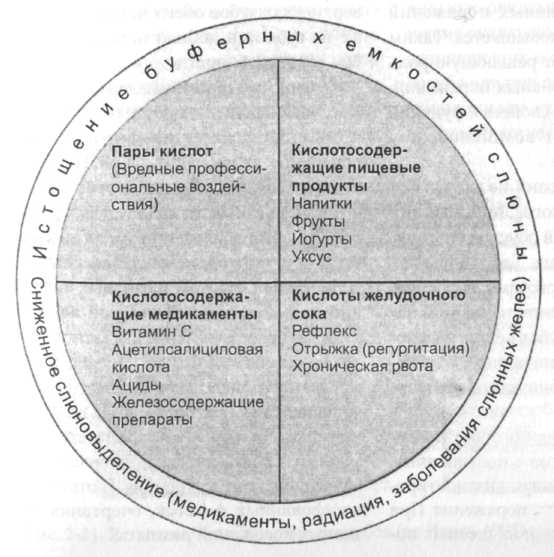 Рис. 2-19. Причины эрозий (noHiocEL 1993) Однако, при недостаточной саливации, истощении буферных емкостей слюны вероятность возникновения эрозивных поражений твердых тканей зуба повышается. Таким образом, слюна играет решаюшую роль в возникновении эрозивных поражений. Различные нарушения свойств и функций слюны способствуют возникновению эрозий. Возникновение эрозий не зависит от возраста и пола больного. Локализация эрозивных поражений обусловлена причинами, вызвавшими их. Так, у больных, страдающих частыми рвотами, они встречаются преимущественно на небной поверхности передних зубов верхней челюсти. С течением времени процесс переходит также на окклюзионную поверхность боковых зубов. В результате чрезмерного употребления пищевых продуктов с повышенным содержанием кислот, могут диагностироваться генерализованные поражения. При этом эрозии встречаются на щечных поверхностях зубов обеих челюстей, а также на губной и небной поверхности зубов верхней челюсти. У лиц, подверженных вредным профессиональным воздействиям, эрозивные; поражения чаще возникают на губных поверхностях передних зубов. Наблюдаемые у большинства пациентов скопления налета в области шейки зуба, препятствуют деминерализации эмали кислотами экзогенного происхождения. Поэтому, типичным признаком эрозивных поражений легкой и средней степени является наличие более или менее интактной зоны эмали на участке шейки. Эрозии на бугорках и в инцизиальной области имеют чашеобразную форму, глубина их достигает слоя дентина. Они образуются в результате процессов физиологического и патологического истирания. В отличие от шлифованных фасеток, очертания эрозивных поражений размыты. 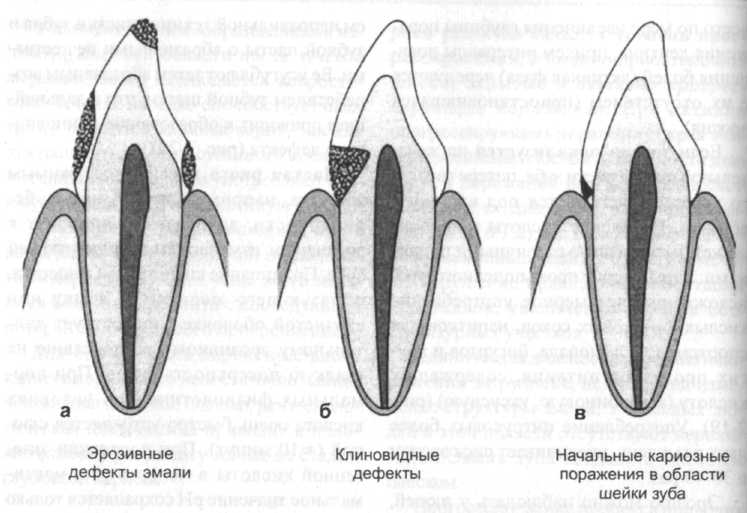 Рис. 2-20. Схематическое изображение локализаций эрозивных поражений эмали (а), клино- I видных дефектов (б), начальных кариозных поражений на участке шейки зуба (в) (по Binus и 1 др. 1987) 2.3 Механическое истирание зубов 2.3.1 Клиновидный дефект Морфологически клиновидные дефекты сходны с эрозивными поражениями. Клиновидный дефект первоначально локализуется в зубной эмали, чаще всего на губных, щечных и пришеечных поверхностях резцов, клыков и премоляров. Клиновидный дефект особенно часто поражает первые премоляры. Клиновидный дефект согласно Schroder возникает преимущественно в непосредственной близости от границы эмаль-цемент. Его форма в продольном сечении зуба напоминает треугольник (рис. 2-20) с меньшей стороной на участке коронки. Клиновидный дефект часто достигает слоя дентина. Поверхность его гладкая, блестящая. При этом эмаль коронки иногда покрыта пятнистыми поражениями. Под микроскопом в слое дентина обнаруживают горизонтальные желобки и полосы. На обнаженной дентинной поверхности коронки дентинные канальцы преимущественно открытые, на участке шейки - большей частью обтурирован-ные. Этиология клиновидного дефекта до настоящего времени окончательно не выяснена.В качестве основной причины заболевания называют воздействие на твердые ткани зубов механических факторов (патологическая истираемость). Вследствие неправильной техники чистки зубов (горизонтальные движения щетки) и употребления зубных паст с высокими абразивными свойствами, возможно образование клиновидного дефекта. Развитию клиновидного дефекта способствует наличие эрозий или неактивных кариозных поражений на участке шейки зуба, так как поверхность твердых тканей зуба на этом участке деминерализована. В качестве другой причины образования клиновидного дефекта рассматривают влияние на зубы поражающих нагрузок (вызванное стрессом или другими причинами скрежетание зубов, неправильные окклюзионные контакты, нарушение окклюзионного равновесия и др.), возникающих в области шейки зуба при изгибе или при растяжении. В результате чрезмерных механических воздействий на этом участке происходит образование 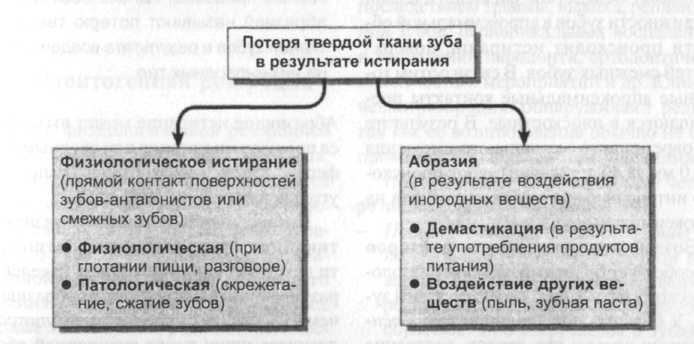 Рис. 2-21. Различные формы истирания зубов (по Hickel 1993) трещин эмали, определяемых как визуально, так и под микроскопом. При этом имеются также изменения в кристаллической структуре эмали, способствующие ее повышенной растворимости под воздействием кислоты. Механическое истирание зубов происходит вследствие физиологического истирания или абразии (рис. 2-21). 2.3.2 Физиологическое истирание зубов Физиологическое истирание зубов - истирание твердых тканей зуба в результате непосредственного контакта поверхностей зубов-антагонистов или смежных зубов. Контакты противоположных поверхностей зубов происходят при разжевывании и глотании пищи (приблизительно 1500 раз в сутки). Истирание зубов - это специфическая физиологическая форма абразии. При этой разновидности истираемости потеря твердых тканей зубов незначительна. С возрастом последствия физиологического стирания становятся более заметными. Вследствие физиологической подвижности зубов в апроксимальной области происходит истирание поверхностей смежных зубов. В связи с этим точечные апроксимальные контакты превращаются в плоскостные. В результате одновременного мезиалыюго смещения (8-10 мм за 40 лет жизни) зубов происходит интенсификация контактов зубов на апроксимальных участках. Воздействие ряда других факторов способствует более выраженному патологическому истиранию твердых тканей зубов. У больных под влиянием таких психогенных причин как стресс, состояние аффекта возникают частые и длительные соприкосновения зубов, проявляющиеся в виде скрежетания и сжатия (особенно во время сна). Возникновению процессов патологического истирания могут также способствовать неправильно сформированные жевательные поверхности восстановлений (например, нарушения окклюзионного равновесия, передние контакты). Нарушения нервно-мышечных функций челюстно-лицевой области, а также аномалии положения зубов являются дополнительными причинами патологического истирания зубов. Клинически, сначала в эмалевом слое, затем и в слое обнаженного дентина, обнаруживают гладкие, плоские поверхности, которые частично под углом накладываются друг на друга. При латеральных (боковых) движениях нижней челюсти, зубы-антагонисты движутся навстречу друг другу, касаясь этих поверхностей. При прогрессирующем процессе истирания наблюдается уменьшение коронки зубов. 2.3.3 Абразия Как отмечалось в предыдущих разделах, на Истирание зубов влияют абразивные процессы, однако собственно абразией называют потерю твердых тканей зубов в результате воздействия на них инородных тел. Абразивное истирание может вызываться продуктами питания или вредным профессиональным воздействием (например, угольной пылью у шахтеров). Интенсивность истирания при демастикации зависит от степени абразивности повседневной пищи. Пища населения развивающихся стран более абразивна, чем у населения развитых стран, употребляющего пищу после кулинарной обработки (гамбургеры, готовые блюда). Как особую разновидность абразии отдельно следует выделить воздействие вредных привычек. Под этим понятием у1разумевают частое перекусывание (например, нитей сапожниками и портными) или частое и длительное удерживание различных предметов (трубок, авторучек, игл и др.) одними и теми же зубами. Абразии этого типа часто также называют узурами. Абразивные процессы имеют место также во время гигиенических мероприятий в полости рта. Как уже упоминалось, главной причиной этого является применение зубных паст с высокой степенью абразивности в сочетании с неправильной техникой чистки зубов. Применение других высокоабразивных веществ для ухода за полостью рта (морская соль, древесный уголь) также может стимулировать процессы абразии. Результатом обоих процессов физиологического стирания и абразии является потеря твердых тканей зубов. Так, на протяжении всей жизни происходит исчезновение S-образных линий и меж-призменного вещества эмали, коронки зубов уменьшаются в размере, изменяются по форме. 2.4 Одонтогенная резорбция Наряду с физиологической резорбцией корней молочных зубов, как в молочных, так и в постоянных зубах, встречаются Другие, преимущественно патологические формы резорбции. Состояние пораженного зуба (с живой или некротизи-рованной пульпой) не имеет решающего значения. Резорбция может поражать все твердые ткани зуба. Среди патологических форм резорбции различают внешние и внутренние (рис. 2-22). Резорбция возникают вследствие проявления активности дентокластов (одон-токластов) и/или остеокластов. Возникновение внешней резорбции корня обычно происходит на участке пе-риодонтальной связки. Дентокласты (многоядерные гигантские клетки) обыз-вествляют поверхность корня и фагоцитируют его составные части. В результате образуются резорбционные лакуны, которые затем могут восполняться вторичным цементом. Благодаря этому механизму, при наличии лакун небольших размеров, возможно восстановление первоначальной анатомической формы зуба. В связи с физиологическим переструктурированием цемента, эти процессы происходят регулярно. Зачастую восстанавливаются только функции (обновление периодонтальной волоконной связки), рентгенологически на поверхности корня лакуны не выявляются. При воспалительных заболеваниях пародонта, лакуны могут инфицироваться микроорганизмами, способствующими возникновению рецидивов воспалительного процесса. Патологическую резорбцию удается обнаружить рентгенологически, начиная лишь с определенной величины (диаметр 2 мм и глубина 1 мм). Она может быть последствием травмы, вывиха, реплантации зубов, периапикальных воспалений и воспалений пародонта, ортодонтичес-ких лечебных мероприятий и др. Клинически резорбцию обнаруживают редко, так как ее возникновение обычно не сопровождается болевыми ощущениями. По Andreassen (1988) различают четыре вида внешней резорбции: - Поверхностная, плоская резорбция на латеральной и/или верхушечной поверхности корня. 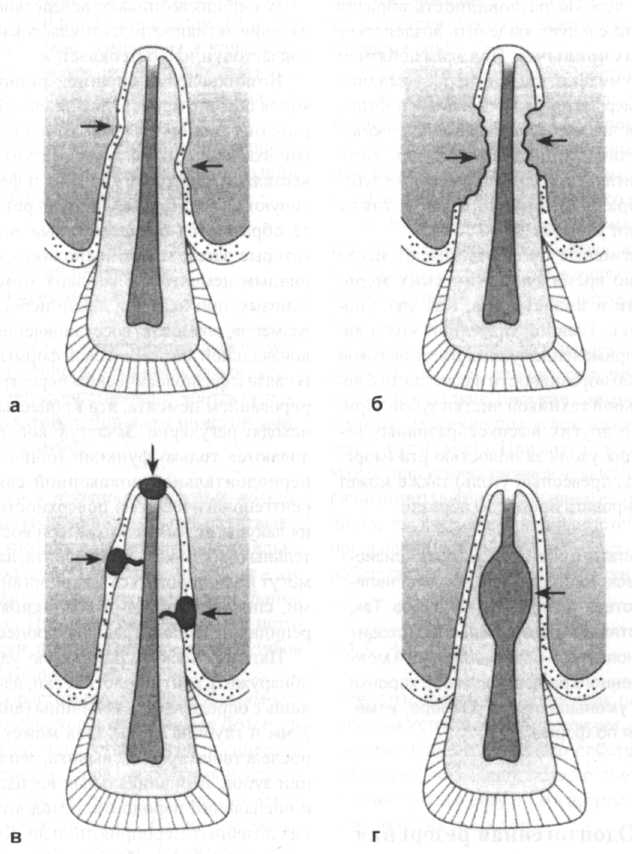 Рис. 2-22. Схематическое изображение различных форм одонтогенной резорбции: а - поверхностная, плоская, внешняя резорбция с четко видимой щелью периодонтальной связки; б - глубокая, внешняя заместительная резорбция с анкилозом; в - вызванная воспалением, внешняя резорбция чашеобразной формы; г - внутренняя резорбция. Латеральная форма резорбции частично или полностью обратима. Она встречается в зубах с острыми воспалениями пародонта и одновременно ускоренным разрушением костной ткани. Вызвать ее могут также вывихи и реплантации зубов. Кроме этого, процессы поверхностной резорбции приводят к различным локализованным травматическим пора- жениям периодонтальной связки или активированию единичных денто- или остеокластов. Щель периодонтальной связки обнаруживается при рентгенологическом исследовании. Кроме вышеперечисленных случаев, апикальная форма резорбции может также встречаться при периапикальных воспалительных процессах, осуществлении мероприятий ортодонтической терапии и идиопатически (преимущественно в многокорневых зубах). Иди-опатическая форма вызывает необратимое укорачивание (1-4 мм) отдельных корней (редко в молочных зубах). Глубокая заместительная резорбция с анкилозом. Данная форма встречается в ретинированных (непрорезавших-ся) анкилозированных зубах (особенно в молочных молярах), зубах со значительными вывихами, реплантированных и трансплантированных зубах. В результате интенсивного травматического воздействия происходит некротизация периодонтальной связки. Остеокласты резорбируют в смежную костную ткань, цемент корня и дентин. Вседствие этого, резорбиро-ванная твердая ткань зуба замещается костной тканью, а твердые ткани пораженного зуба соединяются с костной тканью. Зуб при этом теряет физиологическую подвижность. Резорбция чашеобразной формы, вызванная воспалением. Причинами этой, нередко быстро прогрессирующей формы резорбции, являются сильные вывихи, реплантации и трансплантации с последующими воспалительными процессами в периапикальной области, а также первичные периапикальные воспалительные процессы. В слое корневого дентина и прилегающей костной ткани имеет место резорбция чашеобразной формы. Вначале, в результате локальной травмы периодонтальной связки возникает поверхностная плоская резорбция, связанная посредством дентинных канальцев с инфицированной некротизированной пульпой или неплотной корневой пломбой. Токсины или бактерии из корневого канала попадая в латеральную периодонтальную ткань, вызывают воспалительный процесс. При этом происходит также интенсификация процессов резорбции. Часто ре-зорбционные лакуны и дефекты костей заполняются грануляционной тканью. Через несколько месяцев может произойти полное растворение корня зуба. - Внешняя гранулема. Редко встречающийся периферический околопульпар-ный резорбционный процесс неизвестной этиологии. Вероятно, внешняя резорбция вызывается хроническим воспалением ткани в пародонтальном кармане. Хорошо васкуляризованная, разрастающаяся грануляционная ткань активирует дентокласты и в месте поражения приводит к образованию испещренной мелкими пятнистыми поражениями структуры. Через некоторое время грануляционная ткань проникает в пульпу. При поражении коронки внешней гранулемой, она, как и внутреняя гранулема, просвечивает через слой эмали зуба. При дифференциально-диагностическом исследовании с использованием рентгеновских снимков в мезиальной и дистально-эксцентрической проекциях, внешнюю резорбцию удается четко дифференцировать от внутренней, причем последняя не изменяет свою форму и положение. Внутреннюю резорбцию называют также внутренней гранулемой (pulpitis chronica granulomatosa clausa). Она исходит из коронковой или корневой пульпы и является проявлением необратимого хронического пульпита. Рентгенологически определяют ее круглую или овальную форму. Внутренняя резорбция является редкой разновидностью резорбции (частота 0,1-1,6%) и может вызываться бактериальными токсинами или развиваться вследствие некроза тканей коронки как результат проходящих в коронке резорбционных процессов, либо вследствие механической травмы пораженного зуба (2% случаев при вывихах постоянных зубов). В непломбированных зубах встречаются также идиопатические формы внешней гранулемы. Локализованная разрастающаяся грануляционная ткань, обладающая дентокластической активностью (одонтокластической активностью), резорбирует дентинную стенку пульпы в коронковом, среднем и верхушечном участках корневого канала. На участке коронки или в области шейки можно обнаружить просвечивающие сквозь слой эмали красноватые пятна (болезнь Rosa-Flec-ken). В тесте на воздействие раздражителя зубы с внутренней резорбцией реагируют преимущественно положительно. В случае прорыва гранулемы возможны самопроизвольные отломы зубов. |
