Актуальные паразитарные заболевания человека. Актуальные паразитарные болезни человека. Кафедра инфекционных болезней
 Скачать 7.48 Mb. Скачать 7.48 Mb.
|
|
Стадия поздней инвазии (5-15 лет) Гидронефроз, пиелонефрит, водянка мочеточников, почечно-каменная болезнь, почечная недостаточность, анурия. Облитерирующий эндартериит сосудов легких, развитие легочного сердца. Гранулематозный гепатит. Клиника опухоли мозга, параличи. Осложнения: Пузырно-кишечные, пузырно-влагалищные свищи, уремия, обструкция шейки мочевого пузыря, первичный рак мочевого пузыря. Длительность паразитирования – более 10 лет. Диф. диагностика: воспалительные и деструктивные заболевания мочевыделительных органов. 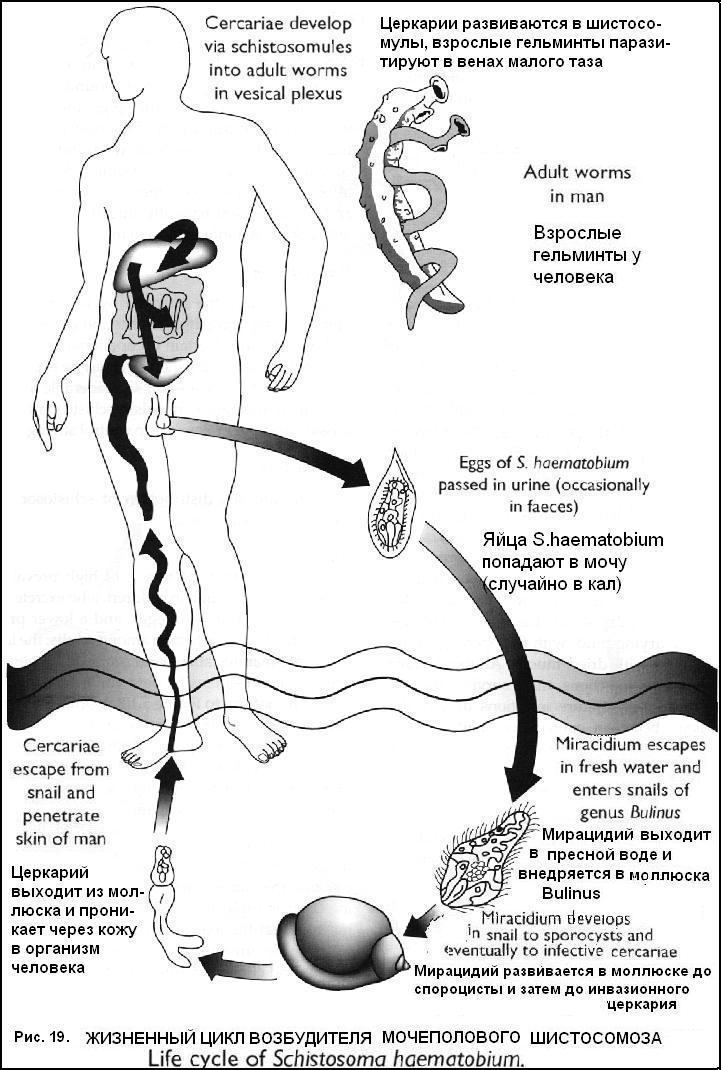 Лабораторная диагностика. Микроскопия мочи после центрифугирования для обнаружения яиц. Ларвоскопия – выявление мирацидиев в моче. Цистоскопия с биопсией (обнаружение яиц в тканях). Рентгенологическое исследование мочевого пузыря, экскреторная уро - и пиелография, ретроградная пиелография, радиоизотопная ренография. Иммунологические методы (РСК, РИФ, РЭМА) в поздней стадии. Посмертное обнаружение яиц в мазках-отпечатках различных отделов мочеполовой системы. Лечение. Празиквантель (Praziguantel) по 20 мг\кг через 4 часа (всего 2-3 дозы). Метрифонат (Metrifonate, bilarcil) 7,5-10 мг\кг\сут однократно. Амбильгар (Ambilhar) 25 мг\кг\сут в 3 приема 5-7 дней. Гикантон (Hycanthone, etrenol) 2-3 мг\кг\сут однократно в\м. Амосканат (Amoscanat) 7 мг\кг в 3 приема, повторить через 3-7 дней. КИШЕЧНЫЙ ШИСТОСОМОЗ (BILHARZIASIS MANSONI) Распространен в Африке (53 страны), Южной Америке (страны Карибского бассейна). Возбудитель − Schistosoma mansoni. Цикл развития в организме человека (рис. 20). Шистосомулы по кровеносным и лимфатическим сосудам мигрируют в печень, где достигают половой зрелости, затем проникают в нижние мезентериальные и геморроидальные вены, откладывают яйца. Яйца выходят через стенки сосудов, ткани кишечника в просвет кишечника и с калом выделяются во внешнюю среду. Часть яиц заносится в систему воротной вены, в легкие, мозг. 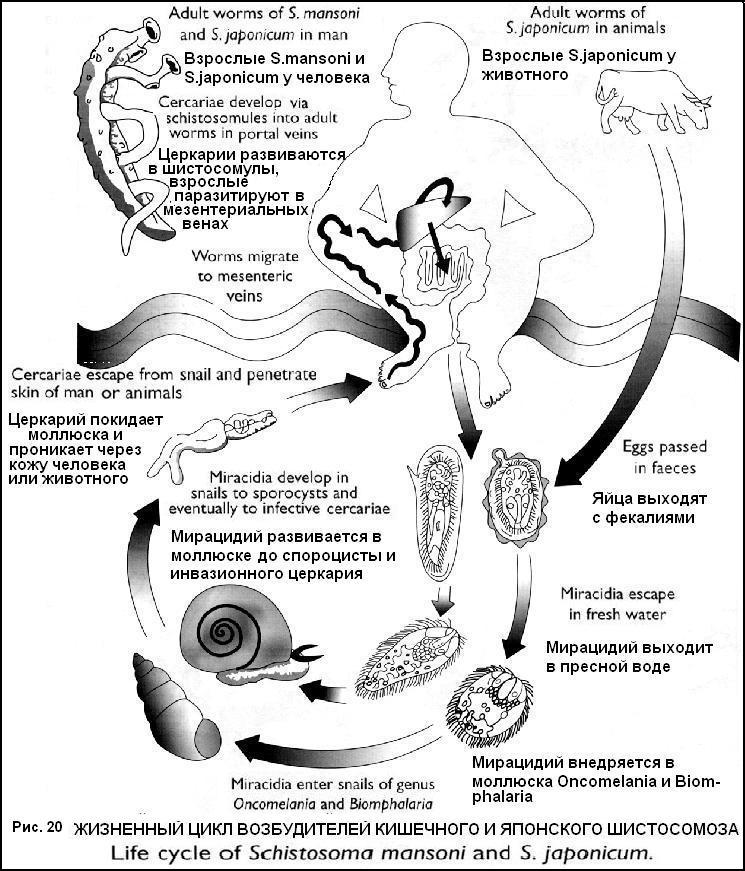 Патогенез. Сенсибилизация организма продуктами метаболизма шистосомул, шистосом, эозинофильные инфильтраты в легких, печени, селезенке. Механическое воздействие гельминтов и их яиц с развитием гранулематозной воспалительной реакции, некроза, фиброза, образование псевдополипов в кишечнике, тромбоз и воспаление сосудов. Занос яиц в систему воротной вены приводит к формированию портального фиброза Симмерса, портальной гипертензии, эндартерииту сосудов печени. В легких вследствие массивной эмболии сосудов яйцами гельминтов развиваются обструктивные артерииты, легочная гипертензия, легочное сердце. Занос яиц в мозг сопровождается парезами, параличами, энцефалитом. Клиника. Инкубационный период 4-16 недель.Стадия заражения и стадия созревания как при мочеполовом шистосомозе. Стадия развившейся инвазии (3-7 лет): Токсико-инфекционный синдром. Диспептический синдром – боль в животе, нерегулярный стул со слизью и кровью, тенезмы, потеря аппетита). Полипоз толстой кишки (боли, кровотечения, частичная или полная непроходимость кишечника, выпадение полипов и выделение их с фекалиями). Гепатоспленомегалия. При заносе яиц в ЦНС – судороги, параплегии. Стадия поздней инвазии (8-10 лет): Трубчато-индуративный фиброз Симмерса, фиброз печени, портальная гипертензия – увеличенная плотная печень, спленомегалия, отеки, асцит, варикозное расширение вен пищевода, анемия. Симптомы легочного сердца – боль в груди, тахикардия, цианоз, кашель, одышка. Геморрой, полипоз кишечника, выпадение прямой кишки. Длительность паразитирования – более 10 лет. Осложнения: кровотечение из варикозно расширенных вен пищевода, сердечно-сосудистая недостаточность, печеночная недостаточность, тромбоз сосудов печени. Диф. диагностика: шигеллез, неспецифический язвенный колит, амебиаз, поражение печени, легких, кишечника, вызванное другими причинами. Лабораторная диагностика. Микроскопия фекалий (нативный мазок, метод осаждения, толстый мазок по Като). Определение количества яиц. Ларвоскопия – обнаружение в фекалиях после их разведения мирацидиев. Ректороманоскопия (воспаление слизистой, эрозии, язвы, полипы) с биопсией (обнаружение яиц в тканях). Пункция печени с целью обнаружения яиц в пунктате. Рентгенологические методы исследования. Иммунологические методы − РСК, РИФ, РЭМА. Внутрикожная проба. Лечение. Празиквантель (Praziguantel) − по 20 мг\кг через 4 часа (всего 2-3 дозы). Оксамнихин (Oxamniquine) − 10 мг\кг 2 раза в день 2 дня в\м и в\н. Амбильгар (Ambilhar) − 25 мг\кг\сут в 3 приема 5-7 дней. Гикантон (Hycanthone, etrenol) − 2-3 мг\кг\сут однократно в\м. ИНТЕРКАЛАТНЫЙ ШИСТОСОМОЗ ( SCHISTOSOMIASIS INTERCALAIUM) Распространен в странах Центральной Африки – Камеруне, Габоне, Заире, Чаде, Конго, ЦАР. Возбудитель – Schistosoma intercalatum. Цикл развития в организме человека, патогенез, клиника как при кишечном шистосомозе. Особенности клиники: 1) имеет доброкачественное течение; 2) преобладают поражения прямой кишки и половых органов (сальпингиты, эндометриты). Диф. диагностика, лабораторная диагностика, лечение как при кишечном шистосомозе. ЯПОНСКИЙ ШИСТОСОМОЗ (BILHARZIOSIS JAPONICA) Распространен в Китае, Индонезии, на Филиппинах. Возбудитель – Schistosoma japonicum. Цикл развития в организме человека (рис. 20), патогенез как при кишечном шистосомозе. Особенности патогенеза. Гельминты продуцируют максимальное количество яиц – до 3000 в сутки, что обуславливает более раннее и тяжелое поражение кишечника и печени. Длительное пребывание гельминтов на одном месте, обызвествление яиц приводит в обширным изменениям кишечника, вплоть до непроходимости. В гранулемах преобладает некроз с последующим фиброзом. Частый занос яиц в ЦНС с развитием параличей, парезов, энцефалита. Выраженное поражение печени – интралобулярный фиброз. Клиника как при кишечном шистосомозе. Особенности клиники. Большая выраженность всех симптомов. Длительная и высокая лихорадка. Раннее появление симптоматики (на 2-4 неделе после заражения). Быстрое наступление хронической стадии. Обширное поражение печени с развитием цирроза. Частое поражение мозга с очаговой симптоматикой. Осложнения: кровотечение из варикозно расширенных вен пищевода, печеночная недостаточность, мозговые расстройства. Диф. диагностика, лабораторная диагностика, лечение как при кишечном шистосомозе. МЕКОНГОВЫЙ ШИСТОСОМОЗ (SCHISTOSOMIASIS MEKONGI) Распространен в Лаосе, Кампучии. Возбудитель – Schistosoma mekongii. Цикл развития, патогенез, клиника, диф.диагностика, лабораторная диагностика, лечение как при японском шистосомозе. Профилактика шистосомозов: Выявление и лечение инвазированных. Уничтожение моллюсков биологическими (заселение водоемов естественными врагами моллюсков), химическими (применение моллюскицидов) методами. Гидромелиоративные мероприятия. Защита водоемов от фекального загрязнения. Выявление и лечение больных животных (при японском шистосомозе). Меры личной защиты от заражения. ЛАРВАЛЬНЫЕ ГЕЛЬМИНТОЗЫ Группа зоонозных гельминтозов, поражающих человека случайно, так как он является факультативным хозяином, в котором гельминт не способен достичь половозрелой стадии и паразитирует на стадии личинки. Различают две формы болезней, вызываемых мигрирующими личинками, - кожную (Larva migrans cutanea) и висцеральную (Larva migrans visceralis). Кожная форма. Ползучая сыпь. Распространена повсеместно. Возбудитель – личинки анкилостом собак и кошек – Ancylostoma braziliense, Ancylostoma caninum, Ulcinaria stenocephala. Механизм заражения – перкутанный при контакте с инвазированной почвой, шерстью собак. Цикл развития в организме собак как при анкилостомидозе, щенки могут заражаться трансплацентарно, трансмаммарно. Больная собака выделяет яйца с фекалиями. В почве из яйца выходит личинка, которая проникает в кожу человека, мигрирует в ней в течение нескольких недель или месяцев, проделывая извилистые ходы. Патогенез: 1. Сенсибилизация организма антигенами личинок. 2.Механическое воздействие личинок при миграции (скорость 1-5 см в день) с развитием отека, эозинофильных инфильтратов. Клиника: 1. Линейные поражения кожи по ходу миграции личинок с воспалением, зудом, уртикарной сыпью (сохраняются несколько дней - несколько месяцев), субфебрилитет, эозинофилия. 2. При миграции личинок в легкие – кашель, синдром Леффлера. Диф. диагностика: Дерматиты другой этиологии. Лабораторная диагностика: обнаружение личинок в соскобах кожи, биоптатах, содержимом пустул. Лечение. Mintesol (Tiabendasol) – 25 мг\кг\сут в 3 приема, 2-3 дня. Albendasol (НЕМОЗОЛ, вормил) − 400 мг х 1 раз, 3-5 дней. Десенсибилизирующая терапия. Профилактика: выявление и лечение инвазированных животных; предупреждение прямого контакта с зараженной почвой. Шистосоматидные дерматиты (церкариоз) (Dermatites schistosomatida) Распространены в тропическом и субтропическом климате, в средней полосе РФ. Возбудитель – церкарии шистосом млекопитающих и особенно водоплавающих птиц – Trichobilharzia ocellata, Ornithobilharzia intermedia. Механизм заражения – перкутанный, фактор передачи – вода пресноводных водоемов (редко – морская), содержащая церкарии. Цикл развития как у шистосом человека − личинки, проникшие в кожу, не развиваются и вскоре погибают, вокруг них возникает отек, инфильтрация. Патогенез: 1) сенсибилизация организма антигенами шистосомул; 2) механическое действие личинок. Клиника. Жжение, зуд, покалывание, эритематозная сыпь в месте внедрения церкариев (через 10-15 минут после контакта с водой), затем папулезные и пустулезные высыпания. Сохраняются несколько часов, реже – дней. При повторных заражениях – сильный зуд, эритемы, красные папулы. Лабораторная диагностика: не проводится. Лечение: симптоматическое. Профилактика: 1) не купаться в загрязненных водоемах; 2) уничтожение промежуточных хозяев – моллюсков. Висцеральная форма ТОКСОКАРОЗ (TOXOCARIASIS) Распространен повсеместно. Возбудитель – личинки нематод собак – Toxocara canis и кошек – Toxocara mystax. Механизм заражения – фекально-оральный, фактор передачи – загрязненные овощи, зелень, грязные руки, редко – плохо обработанное мясо свиней и голубей. Цикл развития (рис. 21). 1. Инвазированные собаки выделяют с фекалиями яйца, которые сохраняются в почве несколько лет. У собак заражение – трансплацентарно, трансмаммарно, при поедании инвазированных червей, органов грызунов. 2. Человек заглатывает яйца, в проксимальном отделе тонкого кишечника выходит личинка, проникает в кровоток, печень, правое сердце, затем в органы и ткани (чаще печень, легкие, сердце, почки, головной мозг, глаза), где сохраняет жизнеспособность в течение месяцев и лет. Патогенез: сенсибилизация организма соматическими и экскреторно-секреторными антигенами личинок с развитием эозинофильных гранулематозных образований в органах, системных васкулитов. Клиника. Температура субфебрильная или фебрильная в течение недель или месяцев. Лимфаденопатия. Бронхиты, бронхопневмонии, рентгенологически – множественные инфильтраты, усиление легочного рисунка. Иногда – абдоминальный синдром. Гепатоспленомегалия. Уртикарная сыпь. Миокардит, панкреатит. При миграции личинок в мозг – эпилептиформные припадки, параличи, парезы, эозинофильные менингиты. Эозинофилия – более 30%, лейкоцитоз, ускорение СОЭ, невысокая билирубинемия, повышение АЛТ. 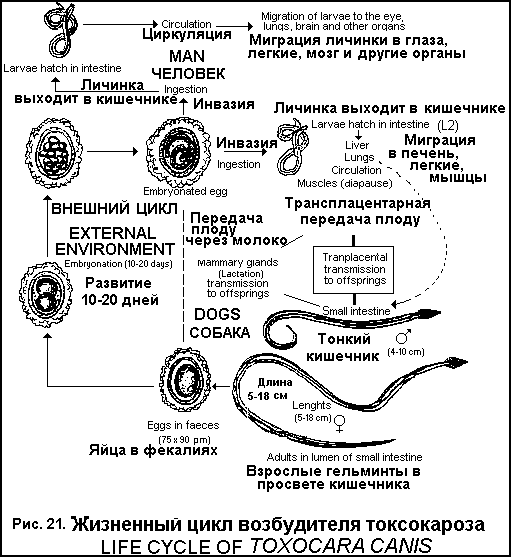 Глазной токсокароз: Очаги поражения обычно одиночные. Косоглазие, белое пятно в зрачке, нарушение зрения, злокачественный эндофтальмит, увеит, абсцесс в стекловидном теле, неврит зрительного нерва, слепота. Эозинофилия выражена слабо. Висцеральные мигрирующие личинки обычно отсутствуют. Осложнения: тяжелые пневмонии. Диф. диагностика: аскаридоз, стронгилоидоз, шистосомоз, описторхоз, заболевания с эозинофилией, лимфогранулематоз, миокарлит, ринобластома. Лабораторная диагностика: 1) обнаружение личинок в биоптатах; 2) кожная проба с антигеном из токсокар; 3) иммунологические реакции – РНИФ, РЭМА. Лечение. Mintesol (Tiabendasol) – 25-50 мг\кг\сут в 3 приема, 5-10 дней. Albendasol (НЕМОЗОЛ, вормил) − 10 мг\кг 1 раз, 10-20 дней. Vermox (Mebendasolum) − 100 мг х 2 раза 2-4 недели. Противопоказан при беременности. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) − 2-6 мг\кг\сут в\н после еды. Курс 14-28 дней. Кортикостероиды противопоказаны. Профилактика: 1) обследование и лечение собак; 2) отлов бродячих собак; 3) соблюдение правил гигиены, мытье овощей и зелени. АНИЗАКИОЗ (Anisakiosis) Распространен в Японии, Западной Европе. Возбудитель – личинки нематод рода Anisakiosis. Механизм заражения – фекально-оральный, фактор передачи – рыба, инвазированная личинками. Цикл развития (рис. 22). Окончательный хозяин (морские млекопитающие) выделяет с фекалиями яйца, которые с планктоном поедаются промежуточным хозяином – сельдью, макрелью, кальмаром, в их организме паразитирует личинка. Человек заражается при употреблении сырой или малосоленой рыбы, личинки проникают в стенку желудка и тонкой кишки, вокруг них образуются эозинофильные гранулемы (очаги поражения до 1,5 см в диаметре). Патогенез: общеаллергическая реакция на антигены паразита с образованием гранулем, изъязвлений, кровоизлияний, отека в слизистой кишечника и желудка. 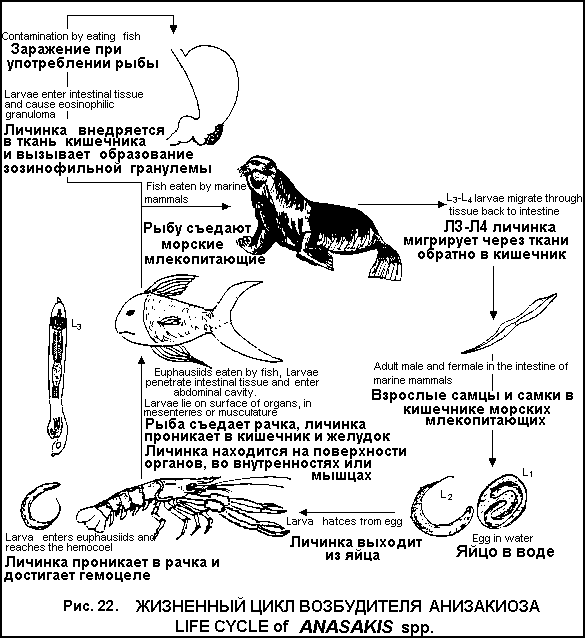 Клиника: 1) диспептические расстройства, острые боли в верхней части живота, эпигастрии, рвота; 2) возможны признаки опухоли, кишечной непроходимости, раздражения брюшины. Лабораторная диагностика: 1) обнаружение личинок в биоптатах при гастроскопии; 2) иногда – обнаружение личинок в рвотных массах, фекалиях; 3) обнаружение личинок гистологически в резецированных очагах поражения; 4) иммунологические реакции. Лечение. 1) чаще хирургическое; 2) Vermox (Mebendasolum) − 200 мг\сут, 3 дня, через 1 час после еды. Противопоказан при беременности. Эффективность невысокая; 3) Mintesol (Tiabendasol) – 25-50 мг\кг\сут в 3 приема, 5-10 дней. Эффективность невысокая. |
