Актуальные паразитарные заболевания человека. Актуальные паразитарные болезни человека. Кафедра инфекционных болезней
 Скачать 7.48 Mb. Скачать 7.48 Mb.
|
|
ВУХЕРЕРИОЗ (WUCHERERIASIS) Тропический гельминтоз с преимущественным поражением лимфатической системы. Распространен в Африке, зоне Тихого океана, Китае, Индии, Индонезии. Возбудитель − Wuchereria bancrofti, личинка имеет правильные изгибы тела, чехлик. Половозрелые гельминты локализуются в лимфатических узлах и сосудах, микрофилярии − в крови. Источник инвазии и окончательный хозяин - человек, промежуточный - комары рода Culex, Anopheles, Aedes, Mansoni. Существует периодическая форма с ночным пиком и субпериодическая − с дневным. Путь передачи − трансмиссивный. Патогенез. Сенсибилизация организма антигенами гельминта. Механическое повреждение лимфатических сосудов клубками гельминтов с замедлением или прекращением тока лимфы. Воспалительная инфильтрация стенок лимфатических сосудов с некрозом, последующим фиброзом и облитерацией. Лимфостаз приводит к увеличению лимфоузлов, варикозному расширению сосудов с разрывом их и лимфорее в полые органы, брюшную полость. Длительный лимфостаз приводит к элефантиазу различных частей тела. Присоединение вторичной инфекции с развитием абсцессов. 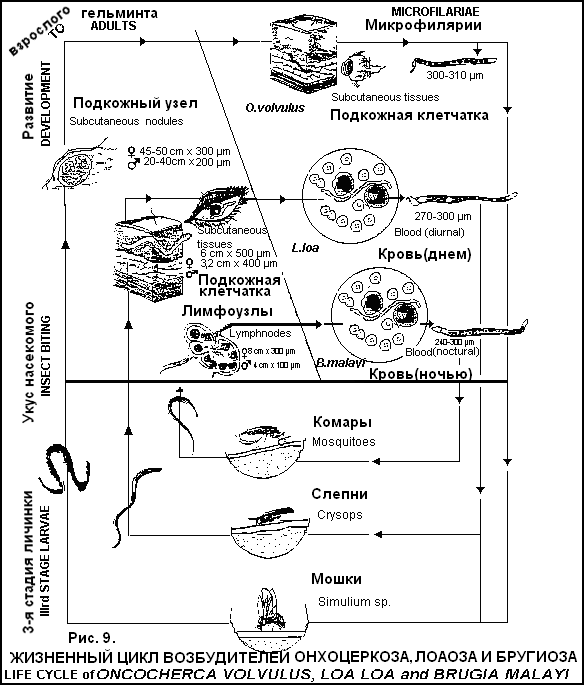 Клиника. Ранняя стадия (миграционная) − 2-7 лет. Аллергические явления − высыпания типа экссудативной эритемы, отеки, зуд, Температура (филяриоидная лихорадка), конъюнктивит. Основное проявление − эпизодические приступы лимфаденита или лимфангоита с температурой, недомоганием. Приступы длятся до 2 недель, повторяются несколько раз в год на протяжении нескольких лет. Поражение лимфососудов половых органов сочетается с фуникулитом, эпидидимитом, орхитом, гидроцеле. Лимфаденит мезентериальных лимфоузлов является причиной острого живота. Филяриатозные абсцессы в медиальных участках верхних отделов бедер стерильны, медленно возникают и медленно исчезают. Нагноение лимфоузлов с абсцедированием, вскрытием, образованием язв, рубцов (распространено в Индонезии, Малайзии, Таиланде). Бронхит с астматическим компонентом, пневмония, эозинофилия. Гепатоспленомегалия. Стадия варикозного расширения сосудов − от 2 до 8 лет. Резкое увеличение лимфоузлов с приступами боли (блокада клубком паразитов с растяжением капсулы). Варикозное расширение поверхностных и глубоких лимфатических сосудов с лимфостазом. Разрывы лимфоузлов в почках, мочевом пузыре (хилурия, гематохилурия), брюшине (хилезный асцит), мошонке (хилецеле). Формирование лимфоскротум − увеличение мошонки с расширением лимфососудов и увеличением паховых и бедренных лимфоузлов. Асептические абсцессы вокруг взрослых гельминтов в подкожной клетчатке, мышцах, половых органах, полостях суставов, грудной и брюшной полости, при присоединении вторичной флоры – перитонит, эмпиема. Третья стадия (обструктивная) − более 8 лет. Водянка оболочек яичка (гидроцеле), иногда с кровоизлияниями, фиброзом, абсцедированием. Лимфатический отек и слоновость − чаще поражается голень, мошонка, предплечье, половой член, женские половые органы, молочные железы. Хилурия − встречается реже, может быть с гематохилурией. 5. При присоединении вторичной флоры развивается элефантоидная лихорадка Осложнения: присоединение вторичной флоры с развитием эмпиемы, перитонита, сепсиса. Диф. диагностика: тромбофлебит, бруцеллез, туберкулез, ВИЧ-инфекция, лимфангиты другой этиологии. Лабораторная диагностика. Микроскопия нативного мазка крови, взятого днем и ночью, для обнаружения микрофилярий (возможно исследование мочи, хилезной жидкости). Микроскопия окрашенных мазков и толстых капель крови для определения вида филярий с количественной оценкой. При низком уровне микрофиляриемии − метод концентрации на мембранных фильтрах с окраской и микроскопией. Проба Мазотти − увеличение микрофилярий в крови и усиление аллергических реакций через 15 минут после назначения 100 мг дитразина. Иммунологические методы (РСК, РНГА, РФА) имеют второстепенное значение. Лечение. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) − 4-6 мг\кг\сут в\н после еды. Курс 14-21 день. Курсы повторяют. При элефантоидной лихорадке − антибактериальная терапия. В поздних стадиях (хилурия, элефантиаз, гидроцеле) - хирургическое лечение. Профилактика. Выявление и лечение больных. В очагах вухерериоза − поголовное назначение дитразина всему населению. Борьба с комарами и защита населения от укусов. БРУГИОЗ (Brugiosis) Тропический гельминтоз, протекающий с преимущественным поражением лимфатической системы. Распространен в странах Южной и Юго-Восточной Азии, Индонезии, на Филиппинах. Возбудитель - Brugia malayi, B. timori, личинка имеет неправильные перекрученные изгибы тела, чехлик. Половозрелые гельминты обитают в лимфатических узлах и сосудах, микрофилярии - в крови. Источник инвазии и окончательный хозяин − человек, обезьяны, кошки, собаки, переносчик − комары Anopheles, Aedes, Mansonia. Существуют периодический и субпериодический тип инвазии, оба с ночным пиком. Путь передачи − трансмиссивный. Патогенез. Сенсибилизация организма метаболитами гельминтов. Механическая травматизация лимфатических сосудов и узлов клубками гельминтов с развитием лимфостаза. Развитие в стенках лимфатических сосудов воспалительной инфильтрации, некроза, фиброза, облитерации. Вследствие лимфостаза возникает варикозное расширение сосудов, разрыв их, лимфорея в полые органы, брюшную полость. Следствием лимфостаза является элефантиаз различных частей тела. При присоединении вторичной инфекции возникают абсцессы. Клиника. Ранняя стадия: Лихорадка. Аллергические высыпания (чаще на коже рук). Приступы лимфаденита с лимфангитом и температурой (чаще паховый лимфаденит) от 1-2 в год до нескольких в месяц. Бронхопневмонии, эозинофилия. У женщин − маститы. При присоединении вторичной флоры нагноение лимфоузлов, абсцедирование, образование язв. Вторая стадия: Воспаление и варикозное расширение лимфатических сосудов. Увеличение лимфоузлов вследствие блокады паразитами с болевыми приступами. При разрыве лимфатических сосудов развитие хилурии, хилезного асцита. Третья (обструктивная) стадия: Развитие слоновости нижних конечностей, реже - верхних (может возникнуть через 1-2 года от начала болезни). При присоединении вторичной инфекции − элефантоидная лихорадка. Поражение половых органов − очень редко. Могут быть периодические атаки аденолимфангита. При лимфатических филяриатозах существует “скрытый филяриатоз” − отсутствие клинических проявлений и микрофиляриемии, при этом филярии находятся во внутренних органах и тканях. К таким состояниям относится тропическая легочная эозинофилия − ночные приступы кашля, гиперэозинофилия, ускоренное СОЭ, усиление легочного рисунка, высокие титры антифиляриальных антител, ответ на лечение дитразином. Выведение филярий из организма происходит преимущественно легкими. Осложнения, диф.диагностика, лабораторная диагностика, лечение и профилактика как при вухерериозе. ОНХОЦЕРКОЗ (River blindness) Трансмиссивный тропический тканевой гельминтоз с преимущественным поражением кожи, подкожной клетчатки, лимфатических узлов и глаз. Распространен в тропической Африке, Мексике, Колумбии, Гватемале. Возбудитель − Onchocerca volvulus, личинка имеет угловатые изгибы тела, чехлика нет. Взрослые гельминты локализуются подкожно свободно или внутри узла, микрофилярии − в коже, подкожной клетчатке, тканях глаза и внутренних органов. Источник инвазии и окончательный хозяин − человек, переносчик − мошки Simulium. Путь передачи − трансмиссивный. Патогенез. Токсико-аллергическое воздействие зрелых паразитов и личинок с развитием реакций немедленного и замедленного типа. Механическое воздействие взрослых паразитов, формирование вокруг них гранулематозной реакции с фиброзом, образование соединительнотканных узлов − онхоцерком. Проникновение микрофилярий в глазное яблоко с поражением задней и передней камеры, склерозированием, атрофией зрительного нерва, слепотой. Паразитирование в коже с развитием дерматитов, лимфатического отека кожи, половых органов, конечностей. Клиника. Локальный отек в месте укуса, зуд, уртикарные высыпания, эозинофилия. Онхоцеркозный дерматит: сильный зуд, эритематозно-папулезные высыпания (“филяриатозная чесотка”), гиперпигментация, затем − гипопигментация, отек кожи, сухость, шелушение, атрофия. Псевдоаденокисты (“висячий пах”, “висячая подмышка”), содержащие подкожные ткани, лимфоузлы. Онхоцеркомы − плотные, подвижные, безболезненные узлы от 0,5 до 10 см с тонкостенной или плотной соединительнотканной капсулой с живыми или мертвыми паразитами, расположенные ниже пояса (у африканцев) или на верхней части тела (у американцев). Могут нагнаиваться или кальцинироваться. Поражение лимфатической системы (паховые и подмышечные лимфадениты, отеки, орхиты, гидроцеле, элефантиаз нижних конечностей и половых органов). Поражение глаз: конъюнктивально-роговичный синдром, точечный кератит, язва роговицы, склероз хориоидальных сосудов, неврит и атрофия зрительного нерва, слепота. Дифференциальная диагностика: лепра, дерматиты, гиповитаминоз А, В, бруцеллез, ВИЧ-инфекция, ранняя стадия гельминтозов. Лабораторная диагностика. Микроскопия бескровных срезов кожи из участков онходерматита в капле физ. раствора для обнаружения микрофилярий. При окраске по Романовскому-Гимзе − определение вида. Исследование срезов роговицы с определением количества микрофилярий. Офтальмологическое исследование щелевой лампой с обнаружением микрофилярий. Фильтрация больших объемов крови и мочи через миллипоровые фильтры с микроскопией. Проба Мазотти (при невысокой инвазии) − аллергические проявления и увеличение микрофилярий в коже после приема 50 мг дитразина. Иммунологические методы имеют второстепенное значение. Лечение. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) − начальная доза 25 мг, затем 6 мг\кг\сут в 3 приема 10 дней. Действует на микрофилярии. Затем Antrypol (Suramin) 10% раствор в\в. Начинают с 1 мл, затем − 10 мл 1 раз в неделю, всего 5-6 инъекций. Действует на макрофилярии. Контроль мочи! Затем 10 дней дитразин. Универсальный препарат Ivermectin (Mectisan) − 150 мг\кг в\н 1 раз в 6 месяцев в течение 10-15 лет. При аллергических реакциях - антигистаминные препараты, кортикостероиды. Профилактика: выявление и лечение больных, уничтожение мест выплода мошек. ЛОАОЗ (Cflabar swelling diseas) Тропический тканевой гельминтоз, проявляющийся разнообразными аллергическими реакциями, отеком мягких тканей, поражением серозных оболочек и конъюнктивы. Распространен в лесной зоне Западной и Центральной Африки. Возбудитель − Loa loa, личинка с неправильными перекрученными изгибами, имеет бесцветный чехлик. Макрофилярии паразитируют в подкожной клетчатке, под конъюнктивой глаза и серозными оболочками, микрофилярии − в крови. Источник инвазии и окончательный хозяин − человек и приматы, переносчик − слепни рода Chrysops. Характерна дневная периодическая форма. Путь передачи − трансмиссивный. Патогенез. Токсико-аллергические реакции на продукты обмена и распада гельминтов. Механическое повреждение тканей (скорость передвижения гельминтов 1 см\мин). Присоединение вторичной флоры с развитием абсцессов. Паразитирование в глазу с отеком зрительного нерва, парезами мышц. Клиника. Аллергические проявления − зуд, уртикарные высыпания, парестезии, субфебрилитет, гиперэозинофилия (60-90%). Калабарский отек кожи и подкожной клетчатки на ограниченных открытых участках тела, плотный, безболезненный, медленно исчезает, кожа над ним бледная, горячая на ощупь, ямка при надавливании не остается, сопровождается температурой. Может возникнуть спустя несколько лет после выезда из очага. Абсцессы в мышцах, подмышечных и паховых лимфоузлах (гибель гельминтов и присоединение вторичной инфекции). Проникновение под конъюнктиву − отек век, гиперемия конъюнктивы, боль в глазу, ухудшение зрения. При миграции под слизистой мочеиспускательного канала - дизурические расстройства, вблизи нервных стволов − невриты, проникновение через капилляры клубочков − нефрит, в ЦНС – менингоэнцефалит. Лабораторная диагностика: 1) микроскопия нативных и окрашенных по Романовскому-Гимзе мазков и толстых капель крови, 2) под конъюнктивой и под кожей гельминта можно обнаружить визуально. Лечение. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) − в первые 3 дня − 2-3 мг\кг в 3 приема (возможность анафилактических реакций), затем − до 6 мг\кг в течение 2-3 недель. Антигистаминные препараты, глюкокортикоиды. Из глаза гельминта удаляют хирургическим путем. Профилактика: 1) выявление и лечение больных, 2) борьба с переносчиком. ДИПЕТАЛОНЕМАТОЗ (DIPETALONEMIASI) Тканевой гельминтоз, протекающий с аллергическими проявлениями. Распространен в Экваториальной Африке и Южной Америке. Возбудитель − Dipetalonema perstans, D. streptocerca. Инвазия непериодичная. Макрофилярии D. perstans паразитируют в брыжейке, околопочечных и забрюшинных тканях, печени, перикарде, микрофилярии − в крови. Макро- и микрофилярии D. streptocerca обитают в коже. Источник инвазии и окончательный хозяин − человек, переносчик − мокрецы Culicoides. Путь передачи − трансмиссивный. Патогенез: сенсибилизация организма с развитием аллергических реакций. Клиника. Зудящие высыпания на коже с лихорадкой (стрептоцеркоз). Боли в конечностях, груди и животе. Возможно появление отеков на конечностях, мошонке, половых органах. Гепатоспленомегалия. Лабораторная диагностика: 1) микроскопия мазков и толстых капель крови для обнаружения микрофилярий, 2) микроскопия биоптатов кожи для выявления D. streptocеrca. Лечение. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) 0,4 г\сут в 3 приема 2-3 недели (уничтожает микрофилярии, эффект от лечения не стойкий). Десенсибилизирующие препараты. Профилактика: 1) выявление и лечение больных, 2) борьба с мокрецами и защита от их укусов. МАНСОНЕЛЛЕЗ (MANSONELLIASIS) Тканевой гельминтоз с доброкачественным течением и развитием аллергических реакций. Распространен в странах Южной и Центральной Америки, Африки, в Индии. Возбудитель − Mansonella ozzardi. Взрослые гельминты паразитируют в брыжейке, под серозным покровом брюшной полости, микрофилярии − в крови. Источник инвазии и окончательный хозяин − человек, переносчик − мокрецы Culicoides. Путь передачи − трансмиссивный. Патогенез: сенсибилизация организма продуктами обмена и распада гельминтов. Клиника. Зудящие эритематозные высыпания на коже, лихорадка. Головная боль, головокружения. Боли в конечностях и суставах. Увеличение паховых лимфоузлов, отеки. Лабораторная диагностика: микроскопия мазков и толстых капель для обнаружения микрофилярий. Лечение. Diaetylcarbamazine citras (Ditrazin citras, Banocid, ДЭК) в 1-й день 2 мг\кг, во 2-й день -4 мг\кг, в 3-й и последующие дни - по 6 мг\кг. Курс 10 дней. Курс повторяют через 2 недели. Профилактика: 1) выявление и лечение больных, 2) борьба с мокрецами и защита от их укусов ЦЕСТОДОЗЫ Размеры цестод варьируют от нескольких миллиметров (альвеококк) до нескольких метров (свиной, бычий цепень, лентец широкий). Общие особенности цестод: питательные вещества гельминты абсорбируют всей поверхностью тела, кишечник отсутствует; тело состоит из головки (сколекса), на которой имеются прикрепительные органы − присоски, ботрии, крючья; за сколексом расположена несегментированная шейка, служащая зоной роста и формирующая членики (проглоттиды), из которых образуется тело (стробила); проглоттиды соединены между собой кутикулой, нервным стволом, экскреторными каналами; большинство видов − гермафродиты: членик имеет комплект женских и мужских половых органов. Яйца развиваются в матке, содержат сформировавшиеся зародыши (онкосферы); выход яиц сопровождается отрывом или полным разрушением концевого членика; для завершения развития гельминту необходим один или несколько промежуточных хозяев; если человек является окончательным хозяином, инвазия ограничена кишечником; если человек промежуточный хозяин гельминта, личинки паразита мигрируют в различные ткани. ТЕНИАРИНХОЗ (TAENIARHYNCHIASIS) Биогельминтоз, вызываемый бычьим цепнем, имеющий хроническое течение с преимущественным поражением верхнего отдела тонкой кишки. Распространен в Африке, Азиатских странах, на Балканах, спорадические случая регистрируют повсеместно. Возбудитель − Taeniarhynchus saginatus, длина 5-6 метров, головка имеет 4 присоски, тело содержит до 2000 проглоттид, в каждой до 150000 яиц. Матка в виде ствола с 16-35 боковыми ответвлениями. Яйца размерами 30-40 х 20-30 мкм с шестикрючными онкосферами и толстой радиально исчерченной оболочкой. Источник инвазии и окончательный хозяин − человек, промежуточный − крупный рогатый скот, буйволы, олени. Путь передачи − пероральный, фактор передачи − недостаточно термически обработанное финнозное мясо. Цикл развития (рис.10): Концевые членики гельминта разрушаются или активно выползают из анального отверстия больного, попадают в воду, на почву, обсеменяют пастбища, фураж. Членики проглатываются травоядными животными, в кишечнике из яйца выходит зародыш, проникает в кровеносный сосуд и заносится в исчерченную мышечную ткань, через 2-3 месяца превращается в цистицерк (финну), которая сохраняет жизнеспособность до 3 лет. Человек заражается при употреблении сырого или недостаточно термически обработанного мяса, содержащего финны. В тонкой кишке головка выворачивается из финны, прикрепляется к стенке кишки, через 3 месяца формируется зрелый червь. Патогенез. Механическое воздействие − повреждение слизистой кишечника присосками, раздражение интерорецепторов кишечника. Нарушение процессов пищеварения и всасывания. Токсическое и сенсибилизирующее действие продуктов обмена половозрелых паразитов Клиника. Диспептические расстройства − снижение или повышение аппетита, потеря массы тела, тошнота, рвота, боль в животе, слюнотечение, послабление стула. Общетоксические симптомы − слабость, утомляемость, раздражительность, плохой сон. У части больных − анемия. Аллергические проявления − крапивница. При тяжелом течении − поражение ЦНС − эпилептиформные судороги, синдром Меньера. Активное выползание члеников из ануса сопровождающееся зудом. Длительность паразитирования − до 25 лет. 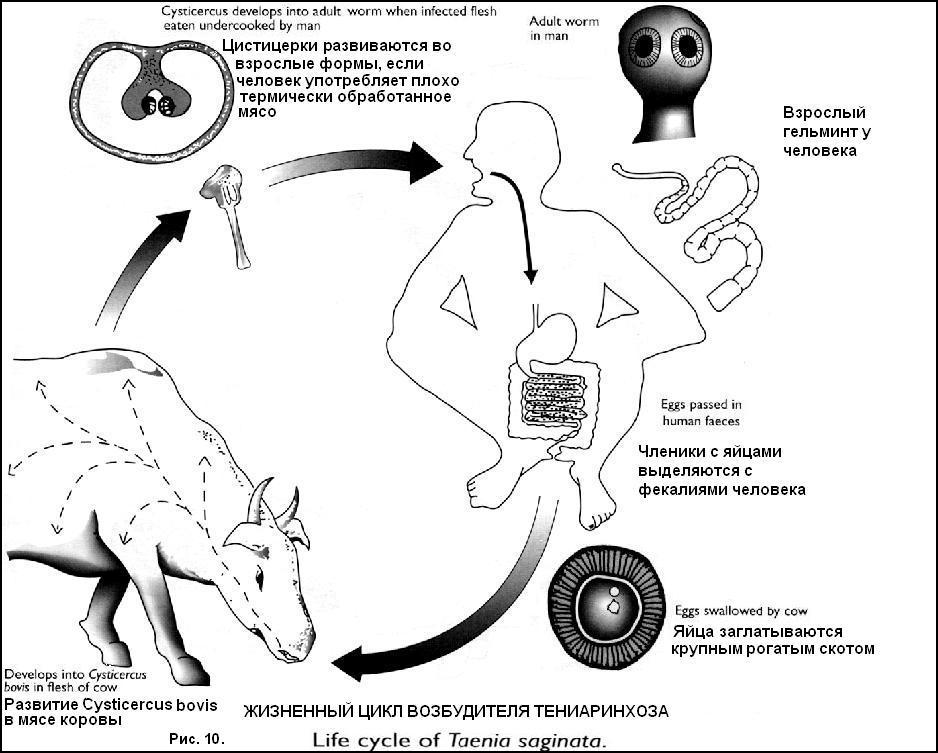 Осложнения. При заползании в аппендикс − острый аппендицит, в желчевыводящие пути − механическая желтуха, холецистит, в панкреатические протоки − острый панкреатит, редко − перфорация кишечника, кишечная непроходимость. Диф. диагностика: гастрит, гастродуоденит, тениоз. Лабораторная диагностика. Общий анализ крови − нормоцитоз, небольшая эозинофилия, умеренная гиперхромная анемия, СОЭ нормальная. Указание больного на обнаружение члеников в постели. Обнаружение яиц гельминта в фекалиях и на перианальных складках методом липкой ленты. Яйца бычьего и свиного цепня микроскопически не различимы. Обнаружение члеников в фекалиях (дифференцируют от члеников свиного цепня по разветвленности матки). Лечение: Фенасал (Phenasalum, Yomesan) − вечером после ужина 2 г фенасала, на следующее утро натощак − 1 г. Празиквантель (Praziqantel, Biltricid) − 1 - 2 таб. 1 раз в день после еды. Экстракт мужского папоротника − 2 дня диета без жира, накануне прием солевого слабительного, утром − очистительная клизма, затем в течение 30 минут принять 4-7 г мужского папоротника (по 1 капсуле через каждые 2-3 минуты), через час - слабительное или клизма. Паромомицин − 4 г\сут (принять в течение часа), 1 день. Vermox (Mebendasolum) − по 300 мг 2 раза в сутки, через 1 час после еды 3 дня. Противопоказан при беременности. Семена тыквы − за 2 дня до лечения ежедневно утром клизма, накануне вечером - солевое слабительное, в день лечения натощак клизма. 300 г очищенных семян растереть в ступке, добавить 50 мл воды, можно мед или варенье. Принимать натощак в постели в течение часа, через 3 часа − слабительное, еще через 30 минут – очистительная клизма. Альбендазол (НЕМОЗОЛ, вормил) по 1 таб. (400 мг) 1 раз в день после еды, 3 дня. Противопоказан беременным. Контроль эффективности лечения − осмотр фекалий и обнаружение в них фрагментов червя с головкой. Диспансерное наблюдение − 6 месяцев. Профилактика. Выявление и лечение больных. Защита водоемов, пастбищ от фекального загрязнения. Ветеринарный осмотр поступающего в продажу мяса. Соблюдение правил термической обработки мяса. ТЕНИОЗ И ЦИСТИЦЕРКОЗ (Taeniasis a. cysticerciasis) Пероральный биогельминтоз, вызываемый свиным цепнем, характеризующийся диспептическими и токсико−аллергическими проявлениями, при котором человек может быть как окончательным, так и промежуточным хозяином. Распространен в Центральной и Южной Африке, Южной Азии, Центральной и Южной Америке, спорадически − повсеместно. Возбудитель − Taenia solium, длина до 3 метров, головка имеет 4 присоски и до 32 крючьев, тело− до 1000 проглоттид, в каждой − 50000 яиц. Матка с 8-12 боковыми ответвлениями. Яйца неотличимы от яиц бычьего цепня. Источник инвазии и окончательный хозяин − человек, промежуточный хозяин − свинья, реже − кабан, собаки, кошки. Человек становится промежуточным хозяином при проглатывании яиц гельминта. Путь передачи − фекально-оральный, фактор передачи − недостаточно термически обработанное свиное мясо, содержащее финны. Цикл развития. Человек выделяет с фекалиями членики паразита, содержащие инвазионные яйца. Животные (свиньи, собаки) поедают загрязненные члениками корма или фекалии человека, в кишечнике из яйца выходит зародыш, проникает в мышцы, где через 2-2,5 месяца превращается в финну. Человек заражается при употреблении в пищу недостаточно термически обработанного свиного мяса, содержащего финны. В тонкой кишке головка выворачивается из финны, прикрепляется к стенке и через 2 месяца формируется зрелый червь. При антиперистальтических движениях (рвота, рефлюкс) членики могут забрасываться в желудок (аутоинвазия), где перевариваются, личинки проникают через стенку кишечника, мигрируют в подкожную клетчатку, мышцы, глаза, мозг, сердце, через 2-4 месяца образуют финны (цистицерки), развивается цистицеркоз. В этом случае человек становится одновременно окончательным и промежуточным хозяином гельминта. При проглатывании человеком яиц цепня с загрязненной пищей или водой также развивается цистицеркоз. Возбудитель − цистицерк получил название Cysticercus cellulosae. Патогенез. Механическое повреждение слизистой кишечника присосками и крючьями, что создает предпосылки для развития воспалительного процесса. 2. Нарушение процессов всасывания и обмена веществ. 3. Нервно-рефлекторные реакции в связи с раздражением нервных окончаний в кишечнике. 4. Аллергические реакции организма хозяина на продукты жизнедеятельности паразита. Клиника. Тениоз протекает легче, чем тениаринхоз, часто бессимптомно. Диспепсические расстройства − боли в эпигастрии, тошнота, изменение аппетита, изжога, неустойчивый стул. Общетоксические проявления − слабость, снижение работоспособности, головная боль, нарушение сна. С калом пассивно выделяются куски стробилы. Клинические проявления цистицеркоза зависят от локализации паразитов, их количества, стадии развития, реактивности организма. Цистицеркоз кожи, подкожной клетчатки, мышц протекает бессимптомно, иногда пальпируются одиночные или множественные узлы, после гибели паразита они плотные и болезненные. Цистицеркоз глаза − конъюнктивит, увеит, ретинит, слезотечение, снижение зрения, иногда − слепота. Цистицеркоз головного мозга − головные боли, эпилептиформные припадки, гипертензионный синдром, делирий, очаговая симптоматика, парезы, параличи, галлюцинации, застойные изменения на глазном дне. Аномальная форма Cysticercus cellulosae − рацемозный цистицерк локализующийся на нижней поверхности мягкой мозговой оболочки длиной до 250 мм с многочисленными ответвлениями. Длительность паразитирования цепня − несколько лет. Продолжительность жизни цистицерка 3-17 лет с последующей петрификацией. Диф. диагностика: с опухолями, сосудистой патологией, воспалительными заболеваниями, эхинококкозом. Лабораторная диагностика. Обнаружение члеников в фекалиях (дифференцируют от бычьего цепня по разветвленности матки). Для диагностики цистицеркоза − офтальмоскопия, КТ мозга, рентгенография мягких тканей и конечностей, исследование биоптатов подкожной клетчатки и мышц. Иммунологические реакции с антигенами из цистицерков (РФА, РНГА). Лечение. Фенасал (Phenasalum, Yomesan) – 2 г фенасала смешивают с сахарным песком в соотношении 1:2, заливают 10 мл кипятка, добавляют холодную воду до 50 мл, принимают утром натощак, через 2 часа − легкий завтрак, через час − солевое слабительное. Повторно фенасал назначают через 2-3 недели вечером, без слабительного. Дегельминтизация эффективна при обнаружении в испражнениях головки гельминта. Для профилактики рвоты - соблюдение покоя, грелка на область эпигастрия. Празиквантель (Praziqantel, Biltricid) − 1-2 таб. 1 раз в день после еды. Экстракт мужского папоротника − 2 дня диета без жира, накануне прием солевого слабительного, утром - очистительная клизма, затем в течение 30 минут принять 4-7 г мужского папоротника (по 1 капсуле через каждые 2-3 минуты), через час - слабительное или клизма. Семена тыквы − за 2 дня до лечения ежедневно утром клизма, накануне вечером − солевое слабительное, в день лечения натощак клизма. 300 г очищенных семян растереть в ступке, добавить 50 мл воды, можно мед или варенье. Принимать натощак в постели в течение часа, через 3 часа − слабительное, еще через 30 минут – очистительная клизма. Альбендазол (НЕМОЗОЛ, вормил) − по 1 таб. (400 мг) 1 раз в день после еды, 3 дня. Противопоказан беременным. Лечение цистицеркоза хирургическое. При цистицеркозе мозга – альбендазол 15 мг\кг массы в 3 приема после еды, 28-30 дней. Профилактика. 1. Выявление и лечение инвазированных. 2. Предупреждение загрязнения окружающей среды фекалиями. 3. Соблюдение санитарного режима на свинофермах. 4. Ветеринарный контроль мяса. 5. Тщательная термическая обработка мяса. ДИФИЛЛОБОТРИОЗ (DIPHYLLOBOTHRIASIS) Зоонозный пероральный биогельминтоз, вызываемый лентецом широким и характеризующийся хроническим течением с поражением тонкого кишечника и развитием пернициозоподобной анемии. Распространен в Австралии, Северной и Южной Америке, всех странах Европы (чаще на севере и в центре), в бассейне северных и сибирских рек, Поволжье, на Кольском полуострове, Сахалине, Дальнем Востоке, в дельте Дуная и бассейне Днепра. Возбудитель − Diphyllobothrium latum длиной более 10 метров, на сколексе две присасывательные бороздки (ботрии), стробила имеет до 4000 коротких и широких проглоттид. Больной в сутки выделяет до 2 млн. яиц, размером 70 х 45 мкм, имеют бугорок на одном конце и крышечку на другом, двухконтурную оболочку. Источник инвазии и окончательный хозяин − человек, медведи, собаки и прочие псовые, иногда − рыбоядные птицы, промежуточный − пресноводные рачки, дополнительный − пресноводные рыбы (щука, ерш, налим). Путь передачи − фекально-оральный, фактор передачи − недостаточно термически обработанная пресноводная рыба, содержащая личинки. Цикл развития (рис.11). Больной с фекалиями выделяет яйца, которые попадают в воду, при температуре +10 − +20○С в них развивается личинка – корацидий. Корацидий выходит в воду, заглатывается вислоногими рачками, превращается в процеркоид. Рачки проглатываются пресноводными рыбами. Процеркоиды мигрируют в мышцы, печень, икру, где превращаются в плероцеркоидов и через 2- 3 месяца становятся инвазионными. Человек заражается при употреблении в пищу плохо прожаренной, слабо просоленной или сырой рыбы, икры, содержащей личинки. В тонком кишечнике плероцеркоид прикрепляется к слизистой оболочке и через 2 месяца достигает половой зрелости. Патогенез. Механическое повреждение слизистой кишечника (изъязвление, некротизация, нарушение кровообращения, трофики, пищеварения). Токсико-аллергическое действие продуктов метаболизма гельминта. Нарушение обмена веществ и витаминов (поглощение гельминтом цианокобаламина и фолиевой кислоты с развитием мегалобластической анемии, полигиповитаминоза). Условно-рефлекторное действие с нарушением функции желудочно - кишечного тракта. Клиника. Общетоксические симптомы − слабость, утомляемость, снижение работоспособности. Диспепсические расстройства − боль в животе, тошнота, рвота, неустойчивый стул, снижение или повышение аппетита, снижение массы тела. Признаки аллергизации − кожные высыпания, эозинофилия. При тяжелом течении признаки анемии - слабость, головокружение, обморочные состояния, раздражительность, кожа бледно - желтая, одутловатость лица, отеки на нижних конечностях, глоссит (ярко-красные пятна и трещины на языке, затем атрофия сосочков, “лакированный” язык), ахилия, расстройства чувствительности, парестезии, эпилептиформные судороги, тахикардия, расширение границ сердца. Осложнения: 1) анемия, 2) фуникулярный миелоз, 3) отурация кишечника, перфорация кишечной стенки. Длительность паразитирования более 10 лет. Диф. диагностика: анкилостомидоз, трихоцефалез, анемия Аддисона-Бирмера, гемолитические анемии. Лабораторная диагностика. Общий анализ крови − эритроциты снижены (до 2-1,5 х 10¹² / л при тяжелом течении, цветовой показатель высокий). Обнаружение яиц гельминта в кале (методом нативного мазка или толстого мазка по Като). Обнаружение в кале кусков стробилы. Лечение. Фенасал (Phenasalum, Yomesan) − вечером после ужина 2г фенасала, на следующее утро натощак – 1 г. Празиквантель (Praziqantel, Biltricid) − 1-2 таб. 1 раз в день после еды. Экстракт мужского папоротника − 2 дня диета без жира, накануне прием солевого слабительного, утром − очистительная клизма, затем в течение 30 минут принять 4-7 г мужского папоротника (по 1 капсуле через каждые 2-3 минуты), через час - слабительное или клизма. Паромомицин − 4 г\сут (принять в течение часа), 1 день. Vermox (Mebendasolum) − по 300 мг 2 раза в сутки, через 1 час после еды 3 дня. Противопоказан при беременности. Семена тыквы − за 2 дня до лечения ежедневно утром клизма, накануне вечером − солевое слабительное, в день лечения натощак клизма. 300 г очищенных семян растереть в ступке, добавить 50 мл воды, можно мед или варенье. Принимать натощак в постели в течение часа, через 3 часа − слабительное, веще через 30 минут – очистительная клизма. Альбендазол (НЕМОЗОЛ, вормил) - по 1 таб. (400 мг) 1 раз в день после еды, 3 дня. Противопоказан беременным. Диспансерное наблюдение в течение 6 месяцев с ежемесячным копроовоскопическим контролем. Профилактика: 1) выявление и лечение больных, 2) охрана водоемов от загрязнения, 3) тщательная кулинарная обработка рыбы и икры. 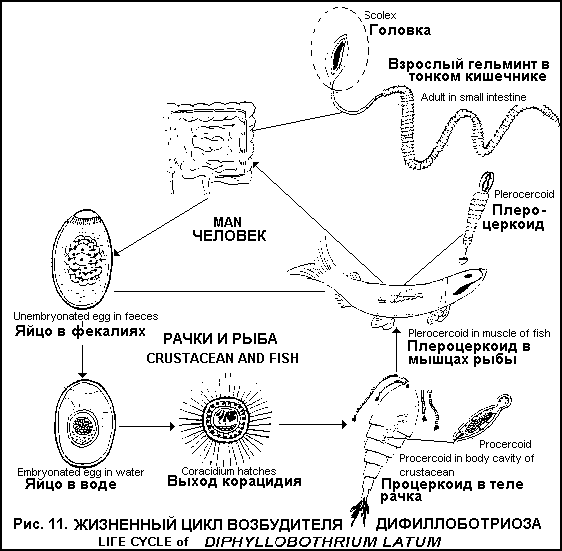 ГИМЕНОЛЕПИДОЗ (Hymenolepiasis) Пероральный контагиозный биогельминтоз, вызываемый карликовым цепнем, характеризующийся поражением тонкого кишечника и способностью к внутрикишечной аутосуперинвазии. Распространен повсеместно. Возбудитель − Hymenolepis nana длиной 1-4,5 см, головка имеет 4 присоски и хоботок, окруженный 20-24 крючьями, стробила содержит до 1000 проглоттид. Яйца размером 0,04 х 0,05 мм, прозрачные, бесцветные с двуконтурной оболочкой, в центре расположен зародыш с 6 крючьями, инвазионны при выходе из матки. Источник инвазии, окончательный и промежуточный хозяин − человек. Путь передачи − фекально-оральный, факторы передачи - загрязненные яйцами гельминта овощи, фрукты, предметы обихода, игрушки, руки. Цикл развития (рис.12). Больной с фекалиями выделяет инвазионные яйца, которые попадают на окружающие предметы, продукты питания, руки и заносятся в рот. Из яиц выходят зародыши, внедряются в ворсинки слизистой оболочки верхнего отдела тонкой кишки, превращаются в личинки − цистицеркоиды, через 4-5 дней созревают, выходят в просвет кишки, с помощью присосок и крючьев фиксируются к слизистой, через 2-3 недели достигают половой зрелости и начинают откладывать яйца. |
