Актуальные паразитарные заболевания человека. Актуальные паразитарные болезни человека. Кафедра инфекционных болезней
 Скачать 7.48 Mb. Скачать 7.48 Mb.
|
|
Осложнения. Присоединение бактериальной инфекции. Сердечно-сосудистая недостаточность, коллапс. Поражение сердца, легких, ЦНС (причина смерти). Психические расстройства. Белковая и жировая дистрофия печени. Эрозивно-язвенный гастродуоденит. Флеботромбоз сосудов конечностей, тромбоз сосудов головного мозга, геми- и Параплегии. Методы лабораторной диагностики. Общий анализ крови − эозинофилия от 10 до 90%, лейкоцитоз до 30 х 109 − 40 х 109 \л (при тяжелом течении), увеличение СОЭ. Общий анализ мочи − протеинурия, альбуминурия. Гипопротеинемия, гиперкоагуляция, изменение гемостаза, повышение активности альдолазы. Обнаружение личинок трихинелл в подозреваемом мясе. Обнаружение личинок трихинелл в биоптате икроножной или дельтовидной мышцы больного. Серологические реакции (РСК, РНГА, РИФ, РЭМА, кольцепреципитация, микропреципитация) с 4-5 недели болезни в динамике. Рентгенологическое обнаружение обызвествленных личинок в мышцах (спустя 3 года после заболевания). Диф. диагностика: миграционная стадия других гельминтозов (нематодозов, трематодозов), отек Квинке, дерматомиозит, корь, краснуха, дизентерия, сальмонеллез. Лечение. Максимальный эффект от лечения в первые 2-3 недели. Albendazole (НЕМОЗОЛ) − 400 мг в 2 приема, 7-10 дней. Vermox (Mebendasolum) − 300 мг\сут в 3 приема, 7-10 дней (при тяжелом течениидо 2-х недель, иногда курс повторяют), через 1 час после еды. Противопоказан при беременности. Mintesol (Tiabendasol) − 25 - 50 мг\кг\сут в 3 приема, 5-7 дней. Для предупреждения аллергических реакций одновременно с этиотропной терапией назначают глюкокортикостероиды (преднизолон, дексаметазон), но они удлиняют период реконвалесценции. Диспансерное наблюдение до 2 лет (или до нормализации показателей). Профилактика. Ветеринарное обследование свиных туш на мясокомбинатах. Утилизация зараженных туш. Дератизационные мероприятия на свинофермах. Тщательная термическая обработка мяса диких животных. Медицинское наблюдение за лицами, употреблявшими инвазированные продукты, в течение 6 недель (клиническое обследование, термометрия, серологическое обследование, превентивное лечение). ТРИХОСТРОНГИЛИДОЗ (Trichostrongyliasis) Пероральный геогельминтоз, зооноз, характеризуется хроническим течением с поражением тонкого кишечника. Распространен на Среднем Востоке (Иран), в Северной Африке, на Дальнем Востоке, Кавказе, в центре России. Возбудитель − у человека до 10 видов гельминтов рода Trichostrongylus, чаще T. Columbriformis. Длина самки до 5 мм, яйца удлиненной формы с 8-30 бластомерами 70-80 х 40-43 мкм. Окончательный хозяин и источник инвазии - крупный и мелкий рогатый скот (особенно овцы, козы, верблюды), реже − человек. Механизм передачи − фекально-оральный, факторы передачи − загрязненный фураж, трава, овощи, фрукты, вода, грязные руки. Возможно случайное заражение личинками через кожу. Цикл развития. Выделение яиц с фекалиями во внешнюю среду. Выход из яиц при благоприятных условиях рабдитовидных личинок, а затем превращение их в филяриевидные (инвазионные) личинки. Заглатывание личинок, превращение их через 3 недели в тонком кишечнике в половозрелые особи с последующей откладкой яиц. Патогенез: 1) Механическое повреждение слизистой тонкого кишечника, 2) Сенсибилизация организма продуктами жизнедеятельности гельминта. Клиника. Общетоксические проявления − слабость, недомогание, головная боль. Диспептические расстройства − тошнота, неустойчивый стул, боль в эпигастрии, явления дуоденита. Возможна гипохромная анемия, эозинофилия. Нередко протекает бессимптомно. Длительность паразитирования − более 8 лет. Методы лабораторной диагностики. Обнаружение яиц гельминта в кале методом большого мазка, Фюллеборна. Культивирование личинок по Харада-Море. Обнаружение яиц и взрослых гельминтов при микроскопии осадка дуоденального содержимого. Лечение. Albendazole (НЕМОЗОЛ) − 400 мг в 2 приема, 1 день. Vermox (Mebendasolum) − 200 мг\сут, однократно, через 1 час после еды. Протовопоказан при беременности. Combantrin (Pyrantel) − 10 мг\кг\сут, однократно. Таблетку разжевать. Противопоказание – беременность. Decaris (Levamisolum) − 150 мг однократно перед сном. Противопоказание − беременность. Диспансерное наблюдение (копроовоскопия) − через 2-3-4- недели после лечения. Профилактика: оздоровление крупного и мелкого рогатого скота, выявление и лечение больных людей, санитарная охрана пастбищ, внешней среды от фекального загрязнения, санитарно-просветительная работа в очагах (употребление в пищу мытых овощей, зелени). ДИОКТОФИМОЗ СВАЙНИК ВЕЛИКАН (Dioctophymosis) Пероральный гельминтоз, зооноз c преимущественным поражением почек, мочевого пузыря. Распространен в разных частях земного шара. Возбудитель − Dioctophyma renale, кроваво- красная нематода. Длина самца 14-20 см, Самки − 20-100 см, ротовое отверстие окружено двумя кольцами из 12 сосочков. Яйца овальные с толстой коричневой оболочкой и биполярными “пробками” размерами 0,064-0,083 х 0,040-0,047 мм. Окончательный хозяин и источник инвазии − хищные животные, собаки, лошади, редко − человек. Механизм передачи − оральный, фактор передачи − рыба. Цикл развития. Выделение незрелых яиц с мочой. Личиночная стадия в пресноводных кольчатых червях. Развитие инвазионной личинки в рыбе. Заглатывание личинок, проникновение их в паренхиму почек, почечные лоханки, мочеточники, мочевой пузырь, созревание до половозрелой стадии. Патогенез. Сенсибилизация организма продуктами жизнедеятельности гельминта. Механическое повреждение мочеточников, мочевого пузыря. Атрофия железистой ткани почек и замена ее соединительной тканью. Клиника. Общетоксические проявления. Развитие пиелита, почечной недостаточности. При паразитировании в мочевом пузыре - цистит. При закупорке мочеточника − уремия. Длительность паразитирования − несколько лет. Методы лабораторной диагностики: обнаружение яиц в моче. Лечение хирургическое СИНГАМОЗ (Singamosis) Пероральный гельминтоз, зооноз, паразитирующий в трахее и бронхах. Распространен в Вест-Индии, Бразилии, на Антильских островах. Возбудитель − Singamus laringeus, нематоды ярко-красного цвета. Длина самки 20 мм, самца − 4 мм. Взрослые гельминты постоянно находятся в состоянии копуляции. Окончательный хозяин и источник инвазии − крупный рогатый скот и козы, редко − человек. Механизм передачи − фекально-оральный, фактор передачи − загрязненные овощи. Цикл развития. Выделение незрелых яиц с мокротой. Созревание яиц в почве. Заглатывание яиц с растительной пищей, выход в кишечнике личинок с последующей миграцией по кровеносным сосудам в легкие. Достижение половозрелой стадии, паразитирование в трахее, гортани, бронхах. Патогенез: 1) сенсибилизация организма продуктами жизнедеятельности гельминта, 2) общетоксические проявления, 3) механическое повреждение слизистой трахеи, гортани, бронхов. Клиника: легочный синдром, основным проявлением которого является упорный длительный кашель. Лабораторная диагностика: обнаружение яиц (иногда взрослых гельминтов) в мокроте. КАПИЛЛЯРИОЗ (CAPILLARIASIS) Пероральный гельминтоз с преимущественным поражением тонкого кишечника или печени. Различают кишечную и печеночную инвазии. Распространен на Филиппинах, в Таиланде (кишечный капилляриоз), спорадически во многих странах (печеночный капилляриоз). Возбудитель кишечного капилляриоза Capillaria philippenensis, печеночного – Capillaria hepatica. Длина самцов и самок 2,5-4 мм. Яйца 36-45 х 21 мкм овальные, оболочка тонкая с глубокими углублениями и биполярными “пробками”. Окончательный хозяин − морские млекопитающие животные, человек (при кишечном), грызуны и плотоядные животные, человек (при печеночном). Механизм передачи − фекально-оральный, фактор передачи − пресноводные и морские рыбы (при кишечном), печень грызунов, пищевые продукты, загрязненные яйцами гельминта (при печеночном). Возможна передача от человека человеку. Цикл развития (при кишечном капилляриозе) (рис.7). Выделение яиц с фекалиями окончательного хозяина. Попадание яиц в воду. Развитие в рыбе до инвазионной личинки. Заглатывание личинок, проникновение их в тощую кишку, где в слизистой оболочке гельминты достигают половой зрелости, самки выделяют яйца (иногда они в кишечнике превращаются в личинки с развитием внутрикишечной аутоинвазии). Цикл развития (при печеночном капилляриозе): 1) Яйца гельминта попадают в почву при гибели грызунов (взрослые гельминты и яйца находятся в печени грызуна) или с фекалиями плотоядных животных. 2) Человек заражается при употреблении печени грызуна или продуктов, загрязненных яйцами. Личинки мигрируют через стенку кишки, проникают в печень, достигают половой зрелости и откладывают яйца в паренхиме с образованием вокруг них гранулем. 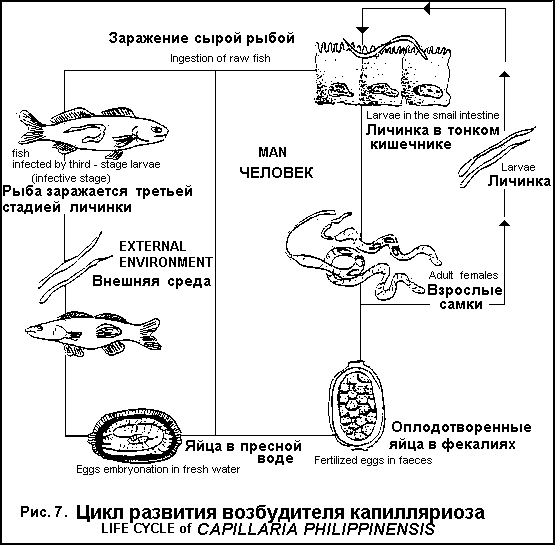 Патогенез. Сенсибилизирующее воздействие продуктов жизнедеятельности гельминта. Механическое повреждение слизистой кишечника: кровоизлияния, катаральное воспаление, отек с атрофией слизистой, эрозии, изъязвления, гранулематозные изменения. Нарушение всасывания питательных веществ, гипопротеинемия. При аутоинвазии − сохраняются аллергические реакции. Присоединение вторичной флоры. Иммуносупрессивное действие паразита. При печеночном капилляриозе – сенсибилизирующее и механическое действие гельминтов на ткани печени. Клиника. Общетоксические проявления. Развитие стеатореи, энтеропатии, депротеинизации. Диарейный синдром с потерей жидкости и электролитов. Возможно обезвоживание. При печеночном капилляриозе – увеличение печени с нарушением ее функций, затем – асцит и кахексия. Лабораторная диагностика. Обнаружение яиц в кале (периодическое, совпадает с появлением нового поколения половозрелых самок). При печеночном – только обнаружение яиц при биопсии печени или патанатомическом исследовании. Лапароскопически – крупные белые пятна на поверхности печени. Лечение (как при стронгилоидозе). При печеночном – специфического лечения нет ДРАКУНКУЛЕЗ (РИШТА) (DRACONTIAS) Пероральный биогельминтоз, характеризующийся поражением кожи, подкожной клетчатки, мышц, суставов и токсико-аллергическими проявлениями. Распространен в тропических и субтропических районах Африки и Азии. Возбудитель − Dracunculus medinensis. Длина самки − 100 - 120 см. Окончательный хозяин и источник инвазии − человек, реже − собаки, кошки, шакалы, фактор передачи − вода, содержащая циклопов с личинками дракункулюса. Цикл развития (рис.8). Выход личинок при разрыве матки гельминта, находящегося под кожей, при попадании воды на язву, образующуюся у головного конца червя. Личинки в воде заглатываются циклопами, где дважды линяют и через 2 недели становятся инвазионными. При употреблении воды с циклопами личинки мигрируют через стенку желудка, кишечника, брюшную полость в лимфатические и кровеносные сосуды, далее в мягкие ткани. Через 3 месяца самцы оплодотворяют самок и погибают; самки достигают подкожной клетчатки, межмышечной соединительной ткани, где созревают 8-10 месяцев, затем головной конец самки приближается к коже, вызывая воспаление, некроз, появление пузыря и язвы. Патогенез. Токсико - аллергическое действие гельминтов при миграции в тканях. Механическое повреждение тканей. Присоединение вторичной флоры Клиника. Ранняя фаза протекает бессимптомно. Поздняя фаза (через 9-14 месяцев после заражения): 1)Токсико-аллергические симптомы (крапивница, зуд кожи, субфебрилитет, конъюнктивит, тошнота, рвота, эозинофилия, отек и болезненность тканей вокруг гельминта); 2)Местные изменения возле головного конца паразита − воспаление, появление пузыря, некроз, язва, в которой видна головка червя. Возможно появление псевдофурункула − уплотнение без воспаления и инфильтрации с некрозом в центре. Типичная локализация паразита − нижние и верхние конечности, живот, спина, ягодицы, половые органы. Эктопическая локализация − полость суставов, перикарда, плевры, под оболочками спинного мозга. При бессимптомном течении гельминт может рассасываться или обызвествляться. 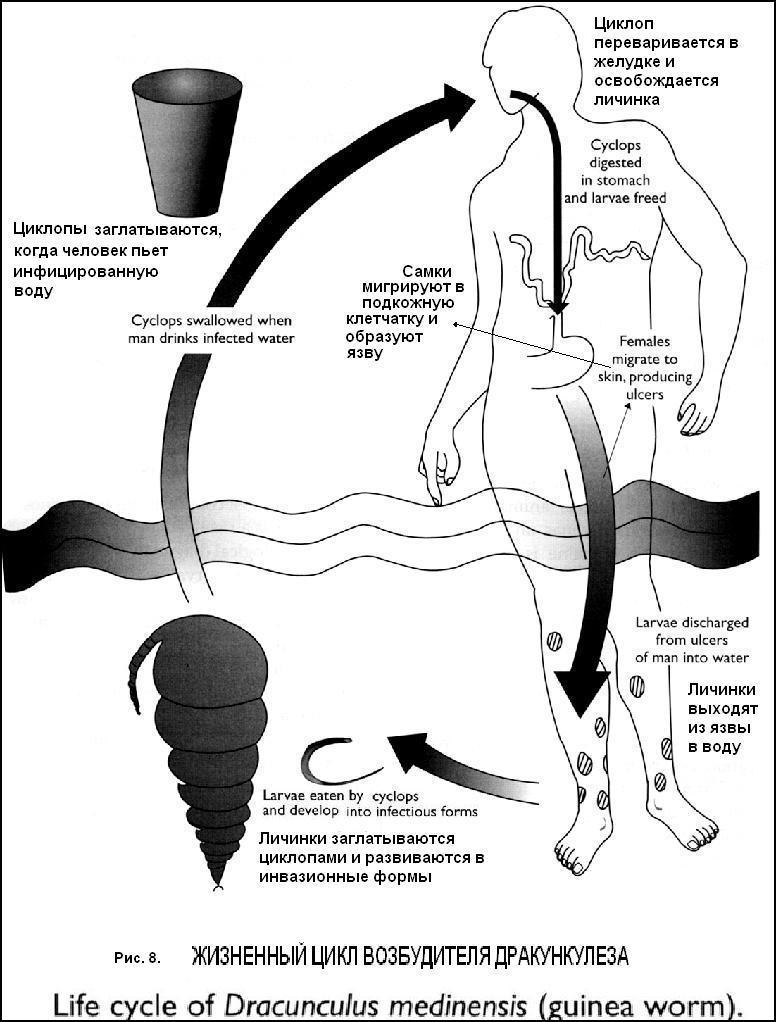 Осложнения. Орхиты, эпидидимиты. Синовиты, артриты (чаще коленного и локтевого суставов), анкилозы (особенно при присоединении вторичной флоры). Мышечные абсцессы, флегмоны, сепсис. Слипчивый перикардит при локализации гельминта в перикарде. Лабораторная диагностика: специфических методов диагностики нет. Обызвествленный гельминт можно обнаружить рентгенологически. Лечение: 1) извлечение гельминта путем постепенного наматывания на марлевый валик (в течение 3-х недель). 2) предварительно назначают: Mintesol (Tiabendasol) − 50 мг\кг\сут в 3 приема, 1-3 дня. Niridazole (Ambilhar) − 20-25 мг\кг\сут, 7-10 дней. Metronidazole (Trichopol) − 25 мг\кг\сут, 10-15 дней. Профилактика. Выявление и лечение больных. Уничтожение в водоисточниках циклопов путем обработки цирамом. Использование для питья кипяченой или фильтрованной через мелкопористую сетку воды. Строительство водопроводов или колодцев. Санпросвет работа среди населения. При подозрении на заражение − прием дитразина. ФИЛЯРИИДОЗЫ (FILARIASIS) Группа тропических тканевых биогельминтозов с трансмиссивным механизмом передачи, паразитирующих в лимфатической системе или подкожной клетчатке. К ним относятся вухерериоз, бругиоз, онхоцеркоз, лоаоз, дипеталонематозы, мансонеллез. Общие свойства филяриатозов: Все они биогельминты. Окончательный хозяин − в основном человек, промежуточный − членистоногие. Все филярии раздельнополы. В организме окончательного хозяина взрослые гельминты (макрофилярии) паразитируют в различных тканях, т.е. являются тканевыми. Самки гельминтов живородящи, они отрождают личинки (микрофилярии), которые проникают в кровь или поверхностные слои кожи, не растут и не изменяются морфологически. Длина взрослых гельминтов самцов − до 50 мм, самок - до 100 мм, микрофилярий − 0,3 мм. Цикл развития принципиально одинаков у всех филярий (рис.9): заражение человека происходит трансмиссивным путем при укусе соответствующего переносчика, личинки внедряются в кожу, гематогенно проникают в специфическое место обитания, где достигают половой зрелости, происходит копуляция и самки отрождают личинки, переносчики при кровососании заглатывают микрофилярии, которые растут, совершают две линьки, превращаются в инвазионные и скапливаются в колющем аппарате насекомого. Инкубационный период длительный − 2 - 18 месяцев. Длительность болезни более 10 лет (время жизни взрослых гельминтов), микрофилярии погибают через 70 дней. В зависимости от численности микрофилярий в периферической крови различают: а) периодические − появляются в крови днем или ночью, в остальное время отсутствуют, б) субпериодические − находятся в крови постоянно с пиком численности днем или ночью, в) непериодические − микрофилярии всегда есть в периферической крови. |
