Актуальные паразитарные заболевания человека. Актуальные паразитарные болезни человека. Кафедра инфекционных болезней
 Скачать 7.48 Mb. Скачать 7.48 Mb.
|
|
Клиника. Миграционная фаза (длится 2-4 недели): Общетоксические и аллергические проявления − интермитирующая лихорадка, уртикарные высыпания, зуд, отеки; при повторных заражениях − крапивница, отек Квинке. Легочный синдром − кашель с мокротой (иногда − с кровью), одышка, “летучие” инфильтраты в легких, фаринголарингит. Анемия (слабость, головокружение). Хроническая фаза: Клиническая картина гастродуоденита, еюнита, язвенной болезни 12-перстной кишки (тошнота, рвота, боли в животе, метеоризм, поносы). Железодефицитная анемия (резкое снижение эритроцитов, Нв 40-60 г\л, цв.пок. до 0,3) − бледность, одутловатость, отеки, утомляемость, одышка, сухость кожи, ломкость ногтей и волос, приступы стенокардии; больше выражена при анкилостомозе. Гипоальбуминемия − отеки нижних конечностей, асцит. Гормональные нарушения − дисменоррея, бесплодие, ранний климакс, импотенция. Нарушения ЦНС - головная боль, бессонница, раздражительность. В гиперэндемичных очагах течение более легкое - снижение интенсивности инвазии на фоне нестерильного иммунитета. Продолжительность паразитирования анкилостом − 4-5 лет, некатора − 10-15 лет. Осложнения: Воспалительные изменения в коже (рожа, карбункул, столбняк, сепсис), Развитие тяжелых аллергических реакций (отек Квинке, ларингоспазм), Выраженная гипохромная анемия с развитием сердечной недостаточности, истощения, задержкой умственного и физического развития. Методы лабораторной диагностики. Общий анализ крови − лейкоцитоз, эозинофилия, ускорение СОЭ, снижение эритроцитов и цв. показателя (фаза миграции); нормоцитоз, прогрессирующая анемия, СОЭ нормальная, анизоцитоз, пойкилоцитоз, микроцитоз (хроническая фаза). Копроцитограмма − эритроциты. Гипоальбуминемия, снижение железа в сыворотке крови. Обнаружение яиц в кале методом мазка по Като, методом Фюллеборна, обнаружение личинок методом Бермана, Харада-Море. Обнаружение личинок в мокроте в фазу миграции. Диф. диагностика: аскаридоз в фазе миграции, медикаментозная аллергия, язвенная болезнь,опухоли панкреодуоденальной зоны. Лечение. Albendazole (НЕМОЗЛ, вормил) − 400 мг\сут после еды, 3-5 дней. Противопоказание – беременность. Vermox (Mebendasolum) − 100 мг\сут, 3 дня, через 1 час после еды. Протовопоказан при беременности. Combantrin (Pyrantel) − 10 мг\кг\сут, 3 дня. Таблетку разжевать. Противопоказание – беременность. Decaris (Levamisolum) − 150 мг однократно перед сном. Противопоказание - беременность. Naphtamon (Alkopar) − 5,0 г смешать с 50 мл сахарного сиропа + 1 ст. ложка 0,25% новокаина натощак или перед сном, 5 дней. Противопоказание - заболевания печени Medamin (Karbendasim) − 10 мг\кг\сут в 3 приема после еды (разжевать и запить водой), 3 дня. Противопоказание − беременность. Патогенетическая терапия −препараты железа, антигистаминные и белковые препараты. В эндемичных очагах дегельминтизация проводится только лицам со средней и высокой интенсивностью инвазии. Диспансерное наблюдение в течение 3 месяцев с ежемесячным копрологическим исследованием. Снятие с учета - после 3-х отрицательных анализов. Профилактика: выявление и лечение инвазированных, предупреждение фекального загрязнения среды, гельминтологическое обследование шахтеров, принимаемых на работу, соблюдение санитарно-гигиенических правил. СТРОНГИЛОИДОЗ (Strongyloidiasis) Перкутанный и пероральный геогельминтоз, антропоноз, проявляется аллергическим, дуодено-желчнопузырным и желудочно-кишечным синдромом (“кохинхинская диарея”). Распространен в тропической и субтропической зонах (пораженность в Восточной и Южной Африке до 25-30%, Юго-Восточной Азии - до 18%), а также в умеренном климате (страны Европы, Кавказ, западные области Украины). Возбудитель − Strongyloides stercoralis (кишечная угрица), паразитическая самка размером 2,2 х 0,03-0,07мм, свободноживущая - 1 х 0,06мм, самец − 0,07 х 0,04-0,05мм, задний конец заострен и загнут на брюшную сторону. Яйца овальне, прозрачные 0,05 х 0,03 мм. Окончательный хозяин и источник инвазии - больной человек (реже − собаки, кошки). Механизм передачи − активный перкутанный через кожу и слизистые ротовой полости и фекально-оральный, факторы передачи − зараженные личинками почва, вода, овощи, фрукты. Сезонность − в теплом, влажном климате - круглый год, в умеренном − в теплое время года. Цикл развития (рис.5): Выделение рабдитовидных личинок с фекалиями во внешнюю среду. При малоблагоприятных условиях (Т0 +16-35○С, влажность 60%) рабдитовидные личинки превращаются в инвазионные филяриевидные (живут в почве 3-4 недели). При благоприятных условиях (Т0 выше 28○С) рабдитовидные личинки превращаются в свободноживущих половозрелых гельминтов (далее → оплодотворение → яйца → рабдитовидные личинки → половозрелые особи (или филяриевидные личинки). При высыхании почвы, Т0 ниже 0○С все стадии погибают. Проникновение филяриевидных личинок через кожу (ступни, межпальцевые промежутки) или реr os → миграция по большому и малому кругу кровообращения → легкие → воздухоносные пути → глотка → желудок → тонкий кишечник, иногда слепая и ободочная кишка → внедрение в толщу слизистой оболочки = созревание до половой зрелости в течение 17 дней → самка откладывает в люберкюновых железах до 50 яиц в сутки → выход из яиц рабдитовидных личинок → выделение их с фекалиями во внешнюю среду. При превращении рабдитовидных личинок в филяриевидные на коже перианальной области с последующим внедрением в кожу, миграцией (кожная форма larva migrans), созреванием в кишечнике возникает аутоинвазия. При переходе рабдитовидных личинок в филяриевидные в просвете кишечника (при задержке стула более 24 часов) → проникновение в слизистую кишечника → портальная вена → печень → легкие → достижение половой зрелости в кишечнике − внутрикишечная аутоинвазия. При иммунодефиците − генерализация процесса с проникновением личинок во все органы и ткани. Длительность паразитирования − 3-4 месяца, при аутоинвазии − до 20 лет. Патогенез. Миграционная фаза: 1. Сенсибилизация организма продуктами жизнедеятельности гельминта с развитием аллергических реакций. 2. Механическое воздействие личинок при миграции с развитием эозинофильных инфильтратов, геморрагий, дистрофических изменений в паренхиматозных органах, гранулематозного эндолимфангита. Хроническая (кишечная) фаза: Механическое повреждение слизистой кишечника (особенно 12-перстной кишки): кровоизлияния, катаральное воспаление, отек с атрофией слизистой, эрозии, изъязвления, гранулематозные изменения. Нарушение всасывания питательных веществ, гипопротеинемия. При аутоинвазии − сохраняются аллергические реакции, при генерализации − миокардит, гепатит, менингоэнцефалит. Присоединение вторичной флоры с развитием инфицирования желчных путей. Иммуносупрессивное действие паразита. Клиника. Инкубационный период 1-2 дня. Миграционная фаза: Общеаллергические проявления − лихорадка, зуд, эритематозные и папулезные высыпания, миалгии, артралгии, явления бронхита с астматическим компонентом, синдром Леффлера. При пероральном заражении − диспептические расстройства, боли в животе, жидкий стул. Возможно бессимптомное или стертое течение инвазии. Хроническая фаза (возникает через 4-5 недель): желудочно-кишечная и дуодено-желчнопузырная формы: диспептические расстройства (тошнота, рвота, изжога, отрыжка, снижение аппетита), боли в эпигастрии натощак или после еды, боли в правом и левом подреберье, подвздошных областях, по всему животу, иногда интенсивные, диарея (стул от 4-5 до более 20 раз в сутки, чаще водянистый, иногда с примесью слизи и крови, может быть гнилостный), эксикоз, кахексия, вторичная анемия, увеличение печени, признаки дискинезии 12-перстной кишки и желчевыводящих путей, геморрагический, эрозивный или язвенный гастродуоденит. Аллерготоксическая форма: хроническая рецидивирующая крапивница в виде эритематозных, папулезных, кольцевидных, прямолинейных, шнуровидных высыпаний, быстро распространяющихся и быстро исчезающих, с кожным зудом, миалгиями, артралгиями, аллергические миокардиты, бронхиты, аллергический конъюнктивит, ангиоретинопатия, изъязвление роговицы, умеренно выраженный диспептический синдром. 3. Смешанная форма: симптомы кишечной и аллерготоксической формы, возможно поражение слизистой мочевого пузыря, циститы, уретриты. 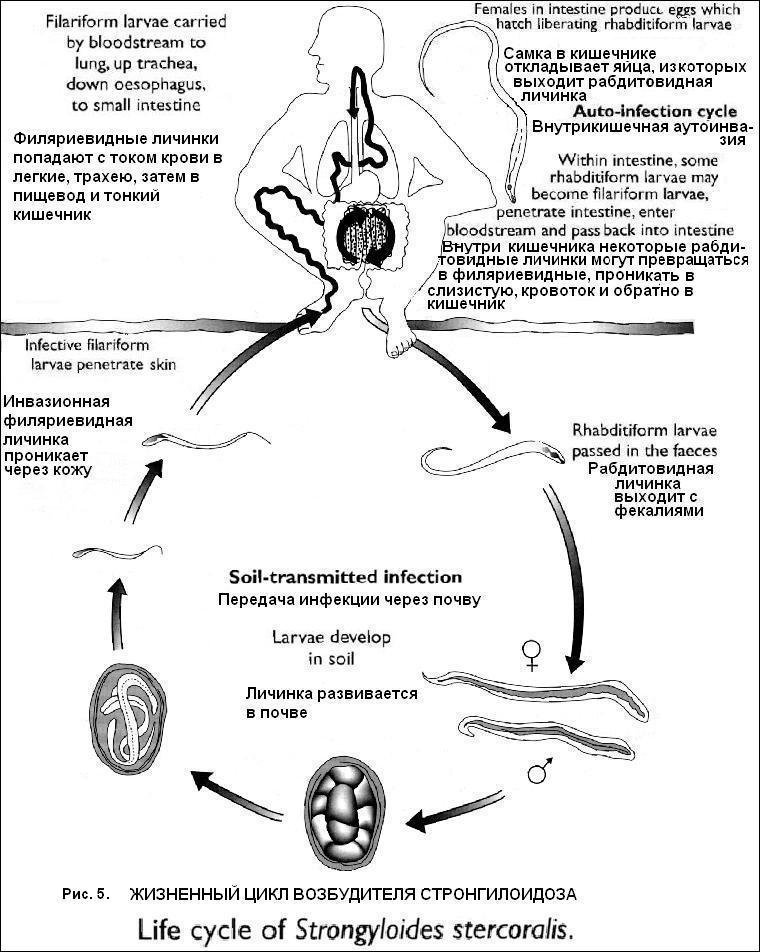 Осложнения: Язвенные поражения кишечника. Перфоративный перитонит. Некротический панкреатит. Кишечные кровотечения. Миокардит. Менингоэнцефалит. Кахексия. На фоне ВИЧ-инфекции − генерализация инвазии с поражением многих органов и систем, ЦНС. Методы лабораторной диагностики. Общий анализ крови − эозинофилия до 40% в миграционной фазе, при аллерготоксической форме, при аутоинвазии. Общий анализ мочи − альбуминурия, гематурия (при поражении мочевого пузыря). Диспротеинемия, повышение билирубина. Обнаружение личинок паразита в фекалиях методом Бермана, в мокроте методом нативного мазка, в дуоденальном содержимом при микроскопии осадка, иногда - в моче. Диф. диагностика: язвенная болезнь желудка и 12-перстной кишки, фаза миграции аскаридоза и анкилостомидоза. Лечение. В миграционной стадии − патогенетическая терапия (десенсибилизирующие, антипиретические, седативные препараты). В хронической стадии: Albendasol (НЕМОЗОЛ, вормил) − 400 мг х 1 раз, 3-5 дней. Medamin (Karbendasim) − 10 мг\кг\сут в 3 приема после еды (разжевать и запить водой), 3 дня. Противопоказание − беременность. Mintesol (Tiabendasol) - 25-50 мг\кг\сут в 3 приема, 2 дня. Диспансерное наблюдение – 1год с ежемесячным контролем. Профилактика: Выявление и лечение инвазированных. Общесанитарные мероприятия (защита окружающей среды от загрязнения фекалиями, кипячение воды, мытье овощей, использование защитной одежды). Обработка почвы удобрениями, пестицидами (карбатион) для уничтожения гельминтов. СТРОНГИЛОИДОЗ ФЮЛЛЕБОРНА Распространен в тропической Африке, Папуа Новой Гвинее. Возбудитель − Strongyloides fulleborni. Окончательный хозяин и источник инвазии – мартышкообразные обезьяны, павианы и человек. Механизм передачи, жизненный цикл, клиника как при стронгилоидозе. Возможна передача личинок через грудное молоко. ЭЗОФАГОСТОМОЗ Распространен в тропической Африке, Индонезии, на Филиппинах. Возбудитель – Oesophagostomium. Окончательный хозяин и источник инвазии − обезьяны. Механизм передачи − фекально-оральный. Факторы передачи − овощи. Цикл развития. 1. Выделение яиц с фекалиями во внешнюю среду. 2. Заглатывание личинок третьей стадии с последующим внедрением в слизистую оболочку слепой кишки и проксимальный участок ободочной кишки, где гельминты созревают и обитают в больших инкапсулированных гранулемах, имеющих вид опухолевидных образований, или свободно, прикрепившись к слизистой толстого кишечника. После гибели гельминтов развивается фиброз или обызвествление. Клиника. Общетоксический синдром. Диспептический синдром с болезненностью в правой половине живота и наличием опухолевидных образований. Мезаденит, анемизация. Возможна перфорация кишечника. ТРИХИНЕЛЛЕЗ (Trichiniasis) Пероральный биогельминтоз, зооноз, характеризующийся лихорадкой, миалгией, аллергическими проявлениями. Распространен во всех климатических поясах, очаги существуют в Беларуссии, Украине, на Северном Кавказе, в центре Европейской части России, Приморском крае. Возбудитель − Trichinella spiralis, самка длиной 2,5-3,5 мм, самец − 1,1 мм. Окончательный и промежуточный хозяин в природных очагах − плотоядные животные (дикие кабаны, барсуки, медведи, волки, лисицы, морские млекопитающие), которые заражаются при поедании инвазированных животных и их трупов (фактор передачи), а морские млекопитающие - при заглатывании с водой помета трупоядных птиц с личинками трихинелл или ракообразных морских падальщиков. В синантропных очагах окончательный и промежуточный хозяин − свиньи, собаки, кошки, грызуны (крысы, мыши), заражающиеся при поедании падали, продуктов убоя. Человек заражается при употреблении недостаточно термически обработанного мяса диких (кабаны, медведи) или домашних (свиньи) животных. Сезонность − период охоты на диких животных или убоя сельскохозяйственных. Характерны групповые вспышки. Цикл развития (одинаков в организме всех хозяев) (рис.6). Инкапсулированные личинки, находящиеся в съеденном мясе, в желудке освобождаются от капсулы, проникают в слизистую тонкой кишки, созревают до взрослого гельминта. В просвете кишки − оплодотворение, самцы погибают, самки в слизистой оболочке на 5-6 день инвазии отрождают личинки (1-2 тысячи личинок в течение 5-6 недель) Личинки кровью и лимфой разносятся по всему организму, оседают в поперечнополосатых мышцах (диафрагма, межреберные, грудные, шейные, жевательные, глазодвигательные), закручиваются в спираль, через 3-4 недели становятся инвазивными, покрываются фиброзной капсулой, которая через 1-2 года обызвествляется (0,2-0,3 − 0,5-0,6 мм), но личинки сохраняют жизнеспособность в течение многих лет. Соление и копчение мяса на инкапсулированные личинки действует слабо, при варке куска толщиной 8 см погибают через 2-2,5 часа. При употреблении в пищу инвазированного мяса новый организм также становится одновременно окончательным и промежуточным хозяином гельминта. Человек – биологический тупик. Патогенез. Кишечная стадия (ферментативно-токсическая): 1)Местная воспалительная реакция в слизистой кишечника, 2)Иммуносупрессивные реакции. Генерализованная стадия (аллергическая): Общеаллергические реакции. Активизация системы комплемета, гемокоагуляционные нарушения, повышение проницаемости сосудов, отек тканей, клеточные инфильтраты вокруг личинок. Обширная инфильтрация тканей внутренних органов, мозга с развитием диффузно - очагового миокардита, менингоэнцефалита, пневмонии, системных васкулитов. Клиника. Различают субклиническое, легкое, среднетяжелое, тяжелое течение болезни (в зависимости от интенсивности инвазии, уровня резистентности и иммунитета, штамма возбудителя). Инкубационный период от 1-3 дней до 4-5 недель (чем короче − тем тяжелее протекает заболевание). Кардинальные признаки: Отеки век, лица, шеи (иногда туловища и конечностей). Лихорадка ремиттирующая, иногда − постоянная или интермиттирующая (до 39-40○С в течение 2-3 недель). Сильные боли в мышцах языка, спины, нижних конечностей, глазных, жевательных. Эритематозно - папулезные (иногда геморрагические) высыпания на туловище,внутренних поверхностях конечностей. Эозинофилия (до 80-90%). Стертое течение (20-30%): Субфебрилитет. Незначительные мышечные боли. Пастозность лица. Эозинофилия 7-12%. Длительность болезни не более недели. Легкое течение: 1. Кратковременный подъем температуры до 39○С, затем субфебрилитет до недели. 2. Умеренная мышечная боль, пастозность лица. 3. Першение и боль в горле. 4. Эозинофилия до 20%. 5. Длительность до 2 недель. 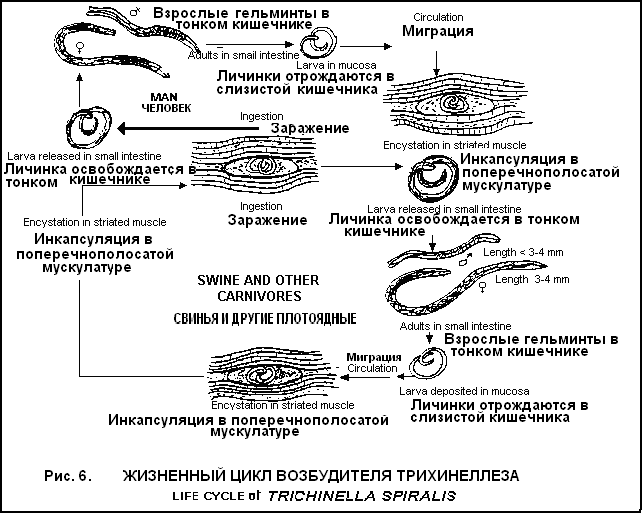 Среднетяжелое течение (50-60%): 1. Температура до 39-40○С в течение недели, затем субфебрильная 7-10 дней. 2. Интенсивная боль в мышцах. 3. Отек лица, конъюнктивит, кожные высыпаия. 4. Поражение легких (жесткое дыхание, сухие хрипы), сердца (глухость тонов, снижение АД, тахикардия), ЖКТ (боли в животе, жидкий стул). 5. Лимфаденопатия, спленомегалия. 6. Эозинофилия до 40%. 7. Длительность болезни 3-4 недели. Тяжелое течение (10-30%): Диспептический синдром − тошнота, рвота, диарея, боли в животе. Интоксикационный синдром − возбуждение, бред, бессонница, галлюцинации, менингеальный синдром. Постепенное повышение Т0 до 40-41○С за 2-3 недели. Мучительная мышечная боль. Аллергические проявления (сыпь геморрагического характера, отечность). Гиперэозинофилия (до 80-90%). Поражение органов (легких - пневмония, геморрагии, выпот в плевру, астматический компонент; сердца - тахикардия, падение АД, миокардит; аллергический гепатит; менингиты и менингоэнцефалиты). Эозинофилия 25-40% (в обратной зависимости от тяжести состояния). Выздоровление через 6-12 месяцев. Злокачественное течение: Через 1-5 суток после заражения выраженный абдоминальный синдром. Интоксикация с нарушением сознания. Т0 до 38○С. С первой недели - миокардит, сосудистая недостаточность, поражение ЦНС, тромбозы сосудов головного и спинного мозга, геми- и параплегии. На второй неделе − мышечные боли, отек лица, гипо- и анэозинофилия на фоне лейкоцитоза. |
