фармакология. Лекция 1 Общая фармакология Фармакология
 Скачать 0.87 Mb. Скачать 0.87 Mb.
|
|
Анальгетики   Наркоточеские НенаркотическиеНаркотические анальгетики – это ЛС, которые подавляют боль и при повторных введениях вызывают физическую и психическую зависимость, т.е. наркоманию. Классификация наркотических анальгетиков. 1. Агонисты: - опий морфин промедол фентанил омнопон кодеин метадон 2. Агонисты – антагонисты (частичные агонисты): - пентазоцин - налорфин 3. Антагонисты: - налоксон Механизм действия наркотических анальгетиков. Механизм обусловлен взаимодействием наркотических анальгетиков с опиатными рецепторами, расположенными преимущественно пресинаптически и играющими тормозную роль (см. рис.). Сила пропорциональна сродству наркотического анальгетика к опиатным рецепторам. При взаимодействии с ними нарушается межнейронная передача болевых импульсов на разных уровнях НС. Это допускается при том, что наркотические анальгетики имитируют действие эндоопиоидов, что приводит к угнетению выброса медиаторов боли в синаптическую щель и их взаимодействия с б Rаналгезия. 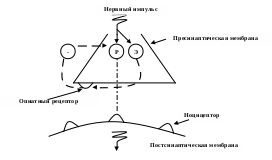 Примечание: Р – медиатор боли Э - эндоопиоиды Рис. Механизм действия наркотических анальгетиков Фармакодинамика. (на примере морфина) I. Эффекты со стороны ЦНС. 1. Анальгезия. 2. Седативный (успокаивающий) эффект. 3. Угнетение дыхания. 4. Снижение температуры тела. 5. Противорвотный (рвотный) эффект. 6. Противокашлевой. 7. Эйфория, дисфория. 8. Снижение агрессивности. 9. Анксиолитический эффект. 10. Повышение внутричерепного давления. 11. Снижение полового влечения. 12. Привыкание. 13. Угнетение центра голода. 14. Гиперпроявления коленного, локтевого рефлексов. II. Эффекты со стороны ЖКТ. 1. Повышение тонуса сфинктеров (Одди, желчных протоков, мочевого пузыря). 2.Повышение тонуса полых органов. 3.Угнетение желчевыделения. 4.Снижение секреции поджелудочной железы. 5.Снижение аппетита. III. Эффекты со стороны других органов и систем. 1. Тахикардия, переходящая в брадикардию. 2. Миоз. 3. Гипергликемия. Фармакокинетика морфина. При всех путях поступления в организм наркотические анальгетики хорошо всасываются в кровь и быстро проникают в мозг, через плаценту, в грудное молоко. Биодоступность при пероральном введении – 60%, при внутримышечном и подкожном введении – 100%. Период полувыведения – 3-5ч. Смах при внутримышечном и подкожном введении через 20 мин. В процессе биотрансформации 35% препарата обратимо взаимодействует с сывороточными альбуминами. В I фазе биотрансформации наркотические анальгетики подвергаются диметилированию и диацетилированию. Во II фазе образуются парные соединения с глюкуроновой кислотой. Экскреция – 75% с мочой, 10% с желчью. Показания к применению. 1.Предупреждение болевого шока при: а) инфаркте миокарда; б) остром панкреатите; в) перитоните; г) ожогах, механических травмах. 2.Для премедикации, в предоперационном периоде. 3.Для обезболивания в послеоперационном периоде (при неэффективности ненаркотических анальгетиков). 4.Купирование боли у онкологических больных. 5.Приступы почечной и печеночной колик. 6.Для обезболивания родов. 7.Для проведения нейролептаналгезии (разновидность общего обезболивания с сохранением сознания). 8.Транквилоаналгезия. Противопоказания: 1. Детям до трех лет и людям пожилого возраста (по причине угнетения дыхания). 2.Черепно-мозговые травмы (за счет угнетения дыхания и повышения внутричерепного давления) 3. При ”остром” животе. Побочные эффекты: 1. Тошнота, рвота. 2. Брадикардия. 3. Головокружение. Клиника острого отравления наркотическими анальгетиками: Эйфория. Беспокойство. Сухость во рту. Ощущение жара. Головокружение, головная боль. Сонливость. Позывы к мочеиспусканию. Коматозное состояние. Миоз, сменяющийся мидриазом. Редкое (до пяти дыхательных движений в минуту), поверхностное дыхание. АД снижено. Оказание помощи. Устранение дыхательных расстройств с помощью аппарата ИВЛ с интубацией трахеи. Введение антидотов (налорфин, налоксон). Промывание желудка. Лекция 7. Ненаркотические анальгетики. Ненаркотические анальгетики одновременно оказывают анальгетическое действие, противовоспалительное и жаропонижающее. В отличие от наркотических анальгетиков не вызывают наркоманий. Требования, предъявляемые к ненаркотическим анальгетикам: Значительная сила анальгетического действия. Малый латентный период. Большая широта терапевтического действия. Большая продолжительность анальгетического действия. Высокая эффективность при различных путях введения. Не должны вызывать привыкание и пристрастие. Не должны влиять на психическое состояние больного и ЖКТ. Классификация: 1. Производные пиразолона: анальгин бутадион трибузон реопирин (пирабутол) 2. Производные парааминофенола: фенацетин парацетамол 3. Производные салициловой кислоты: ацетилсалициловая кислота (аспирин) ацелизин натрия салицилат салициламид метилсалицилат месалазин 4. Производные пропионовой кислоты: ибупрофен фенопрофен кетопрофен напроксен (напроксин) 5. Производные оксикама: пироксикам 6. Коксибы: целекоксиб (целебрекс) Механизм действия: Обезболивающий эффект, в отличие от наркотических анальгетиков состоит не из центрального компонента, а из периферического. При повреждении клеточной мембраны происходит следующее: Фосфолипиды фосфолипаза составные части: глицерин, РО4, ненасыщенные жирные кислоты – арахидоновая кислота циклооксигеназа Циклические эндоперекиси Простагландинсинтетаза тромбоксансинтетаза Простагландины Тромбоксан (Е1, Е2): (А2): - боль - вазоконстрикция -повышение температуры - агрегация тромбоцитов - воспаление Простагландины, тромбоксан – эйкозаноиды – вещества, которые образуются при повреждении клеточной стенки. Путем введения ненаркотических анальгетиков, которые обладают неспецифическим ингибированием фермента циклооксигеназы, можно снизить количества простагландинов и тромбоксана. В результате ингибирования циклооксигеназы уменьшается чувствительность ноцицепторов к раздражению, т.е. порог чувствительности рецепторов к болевым стимулам увеличивается. Во время воспаления под действием ненаркотических анальгетиков снижается отек и инфильтрация тканей, как следствие уменьшается давление на ноцицепторы, что в конечном итоге реализуется анальгезирующим и антиэксудативным или противоотечным действием. Ненаркотические анальгетики снижают пирогенное влияние простагландина Е1 на центр теплопродукции в гипоталамусе - это приводит к расширению сосудов и увеличению теплоотдачи, т.е. снижению температуры тела. Показания к применению. I. 1.Невралгии. 2.Миалгии. 3.Артралгии простудного и травматического характера. II. 1.Травмы. 2.Ушибы. 3.Разрывы и растяжение связок. 4.Трещины костей. III. 1.Головная боль. 2.Зубная боль (воспалительного и простудного характера). IV. Спазмы (но не колики). 1.Мочевыводящих путей. 2.Желчевыводящих путей. V. Послеоперационные боли. Противопоказания: 1.Снижение свертываемости крови (в т.ч. геморрагии). 2.Обострение язвенной болезни желудка и 12 – ти перстной кишки, гастриты. 3.Легочные, носовые, желудочные, маточные кровотечения. 4.Бронхиальная астма (в период приступов). Для производных пиразолона: 1. Болезни крови. 2. Беременность (особенно первый триместр). 3. Индивидуальная непереносимость. Побочные эффекты: I. Со стороны ЖКТ. 1.Гастропатия: а) тошнота; б) тяжесть и боль в эпигастрии; в) снижение аппетита; г) рвота; д) понос; е) гастрит; ж) ульцерогенное действие. II. Со стороны ЦНС. 1.Шум и звон в ушах. 2.Головокружение. 3.Галлюцинации. 4.Спутанность сознания. 5.Снижение внимания, депрессии. III. Со стороны почек и печени. 1.Нефротоксичность. 2.Гепатотоксичность. IV. Кровь. 1.Тромбоцитопения. 2.Агранулоцитоз. 3.Нейтропения. 4.Снижение свертываемости крови. V. Кожа. 1.Сыпи. 2.Васкулиты. VI. Иммунная система. 1.Снижение устойчивости организма к внешним воздействиям и заболеваниям. 2. Аллергические реакции. Клиническая картина отравления салицилатами: Нарушение сна. Повышенная утомляемость. Вялость. Сонливость Головокружение. Шум и звон в ушах. Повышенная потливость. Снижение слуха. Жажда. Рвота. Понос Гипервентиляция (частое, шумное, глубокое дыхание). Оказание помощи: Отмена препарата. Промывание желудка. Назначение энтеросорбентов. Назначение солевых слабительных. Коррекция кислотно-основного равновесия. Особенности назначения парацетамола детям. Ненаркотические анальгетики и парацетамол в частности назначаются детям лишь в исключительных случаях. Введение ректальное. Доза 30-70 мг на кг массы тела в сутки (4-6 приемов). 4. Применение не более 3 дней. Лекция 8. Противоэпилептические и противопаркинсонические средства. Противоэпилептические средства - это группа ЛС, которые применяют для предупреждения или уменьшения интенсивности и частоты судорог и соответствующих им эквивалентов, которые наблюдаются при приступах различных форм эпилепсии. Формы эпилепсии. 1. Grandmal - большие судорожные приступы, которые характеризуются генерализованными судорожными реакциями, сопровождающимися клонико-тоническими судорогами, потерей сознания, протяжным криком, пеной изо рта. 2. Petitmal – малые судорожные приступы. Сознание утрачивается кратковременно, отмечаются судорожные реакции отдельных групп мышц. 3. Миоклонус-эпилепсия - наблюдается подергивание мышц лица, иногда без потери сознания. 4. Психомоторные эквиваленты – приступы расстройства интеллекта. Характеризуются немотивированными и неосознанными поступками, автоматизмами. При эпилепсии может возникать эпилептический статус – это длительные, непрекращающиеся судорожные приступы, подтверждаемые изменениями на энцефалограмме. Симптоматическая эпилепсия – это судорожные реакции, которые периодически возникают после органических повреждений мозга (травмы, инфекции, опухоли, инсульт). Классификация противоэпилептических средств. 1. Препараты, применяемые для предупреждения Grand mal: а) 1-го ряда: натрия вальпроат дифенин б) 2-го ряда фенобарбитал карбамазепин 2. Препараты, применяемые для предупреждения Pеtit mal: а) 1-го ряда: этосуксемид б) 2-го ряда: натрия вальпроат клоназепам 3. Препараты, применяемые для предупреждения миоклонус-эпилепсии: а) 1-го ряда: - натрия вальпроат б) 2-го ряда: клоназепам 4. Препараты, применяемые для предупреждения психомоторных эквивалентов: а) 1-го ряда: карбамазепин б) 2-го ряда: дифенин фенобарбитал 5. Препараты, применяемые для предупреждения эпилептического статуса: а) 1-го ряда: диазепам б) 2-го ряда: дифенин фенобарбитал клоназепам. Требования, предъявляемые к противоэпилептическим средствам: Высокая активность. Большая продолжительность действия. Хорошая всасываемость из ЖКТ. Эффективность при различных формах эпилепсии. Малое количество побочных явлений. Не должны вызывать кумуляции, привыкания, лекарственной зависимости. Механизм действия: 1.Угнетение процесса возбуждения нейронов. 2.Усиление тормозных влияний (повышение ГАМК-ергической передачи). Фенобарбитал. Действие: 1. Седативное. 2. Снотворное. 3. Противосудорожное. Механизм действия: 1. Снижение проведения возбуждения в синапсах различных структур мозга. 2. В ЦНС в последнее время были выделены барбитуратные рецепторы, которые входят в комплекс с ГАМК-рецепторами и усиливают чувствительность этих рецепторов к ГАМК. Дифенин. Механизм действия: 1.Снижение иррадиации эпилептических разрядов на мозговые центры через эфферентные нейроны на мышечную систему, за счет снижения процессов энергообеспечения эпилептического разряда (угнетает НАД – дегидрогеназную активность в митохондриях). Отличия от фенобарбитала: 1.Практически не изменяет нормальных функций мозга. 2.Применяется для лечения симптоматической эпилепсии. Карбамазепин. Механизм действия: 1.Снижает количество ц-АМФ в эпилептическом очаге (снижает энергетические процессы). 2.Снижает активность Na–К-зависимой АТФ–азы. 3. Нормализует обмен медиаторов ЦНС (уравновешивает адренергические и катехолергические процессы). Особенность действия: 1. Улучшает настроение (устраняет чувство страха). 2. Не затрагивает личностных качеств. Натрия вальпроат. Механизм действия: 1. Блокирует фермент ГАМК –дезаминазу, который разрушает ГАМК. Это приводит к увеличению количества ГАМК, что в свою очередь угнетает активность чрезмерного возбуждения ЦНС. Особенность действия: 1. Повышает настроение. 2. Не оказывает гипнотического эффекта. Побочные эффекты. Диспепсические расстройства (тошнота, рвота, дискомфорт в эпигастрии). Привыкание (наиболее выражено у фенобарбитала и дифенина). Токсическое действие на кровь: эозинофилия и нейтропения (наиболее выражено у этосуксемида). Гипнотическое действие: снотворный и седативный эффект (наиболее выражено у фенобарбитала и дифенина). Гепатотоксичность (натрия вальпроат). Аллергические реакции. Принципы купирования эпилептического статуса. 1. Внутривенная анестезия гексеналом или тиопенталом натрия. 2. При необходимости интубация трахеи с ИВЛ. 3. В случае неудачи погружение больного в ингаляционный наркоз. 4. Применение диазепама. Противопаркинсонические средства. Болезнь Паркинсона была описана в XVIII в. Этиология не изучена до сих пор. Характеризуется: Минус-симптомами: Мышечная скованность. Бедность движений. Нарушение моторной функции организма. Трудность сделать первый шаг. Плюс – симптомами: Тремор. Кивательные движения головой. Непроизвольные мышечные подергивания. В основе заболевания лежит склероз мозговых артерий с нарушением механизма ауторегуляции функций экстрапирамидной системы. Патогенез заболевания. В экстрапирамидной системе, состоящей из стриарной и паллидарной систем, наблюдается нарушение соотношения между такими медиаторами, как ДОФА и ацетилхолин. В данных структурах наблюдается повышение холинергической и снижение ДОФА-ергической передачи. Классификация противопаркинсонических средств. I. Средства, оказывающие ДОФА-ергическое влияние. 1. Предшественники ДОФА: леводопа. 2. Средства, которые усиливают влияние ДОФА в синаптической щели: мидантан. 3. Средства, стимулирующие ДОФА-рецепторы. бромокриптин II.Средства, угнетающие холинергическое влияние: циклодол Леводопа. Механизм действия: проникая через гематоэнцефалический барьер, включается в синтез ДОФА и нормализует соотношение медиаторов в стрио-паллидарной системе:
|