Текстовый документ OpenDocument (2). Литература для слушателей системы последипломного образования В. А. Хватова клиническая гнатология
 Скачать 5.23 Mb. Скачать 5.23 Mb.
|
|
Последовательность установки нижней дуги. Сначала фиксируют ложку на нижней велюсти. Середину ложки ориентируют по сагитта-ли. Подготовка нижней дуги: боковые стержни ориентируют по сагит- 108 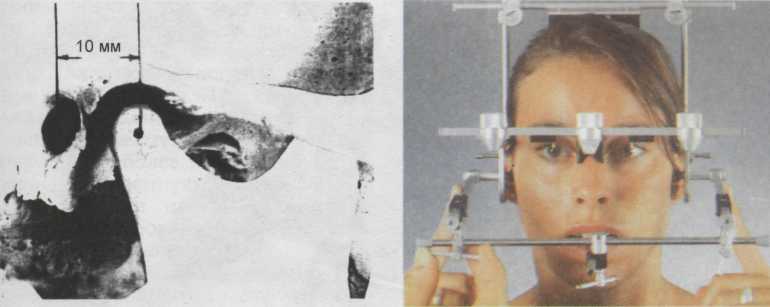 Рис. 3.47. Аксиограф «SAM 3». Устанавливают так, чтобы расстояние между серединой наружного слухового прохода и шарнирной осью было равно 10 мм. Рис. 3.49. Общий вид аксиографа «SAM 3». Момент фиксации нижней регистрационной дуги. Направляющие трубочки в контакте с пластинками для записи. 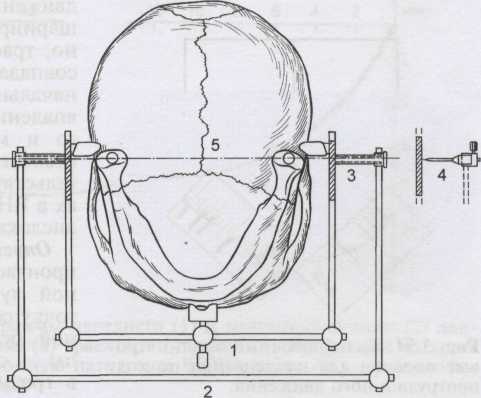 пишущие штифты перпендикулярны пластинкам — выполнено основное условие правильной акси-ографии. На регистрационную пластинку наклеивают этикетку (бумага для записи) и устанавливают вместо пластинки. В отверстие боковых стержней вводят локализаторы шарнирной оси (черная маркировка). Нижнюю челюсть пациента устанавливают в центральное соотношение без Рис. 3.48. Схема аксиографа «SAM 3». 1 — верхняя дуга; 2 — нижняя дуга; 3 — направляющая втулка; 4 — пишущий штифт; 5 — шарнирная ось. Объяснение в тексте. контакта ложки и верхних зубов. Положение локализатора шарнирной оси регулируют по вертикали вертикальным, а по сагиттали сагиттальным штифтами. Оба штифта расположены в передних отделах боковых стержней. 109 При открывании и закрывании рта на 12 мм локализатор шарнирной оси находится в одной точке — точке поперечной шарнирной оси суставной головки.  Рис. 3.50. Маркировка точки шарнирной оси [Bumann A., Lotzmann U., 2000]. Красная точка слева — шарнирная ось — начало всех движений нижней челюсти; справа маркировка шарнирной оси. Запись движений шарнирной оси. Локализатор шарнирной оси заменяют пишущим шрифтом (желтая маркировка). Записывают протру-зионные движения и движения открывания рта. Затем красным штифтом отмечают точку шарнирной оси (рис. 3.50). С помощью измерительного прибора определяют боковое перемещение шарнирной оси на балансирующей стороне. Для этого пишущий шрифт заменяют измеритель- ным прибором, пациент перемещает челюсть на 3, 5 и 10 мм в противоположную сторону, что контролируется калибровочными миллиметровыми полосками, которые наклеивают по ходу протрузионного движения (рис. 3.51). 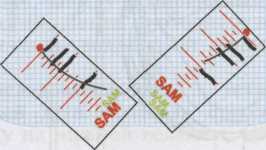 Затем на новой этикетке отмечают шарнирную ось, через нее проводят орбитальную линию. Из точки шарнирной оси записывают протру-зионные движения, движения открывания рта и медиотрузионные движения (рис. 3.52). Если истинная шарнирная ось определена правильно, траектории всех трех движений совпадают на расстоянии 5 мм от начальной точки движений. Несовпадение траекторий протрузионного и медиотрузионного движений (появление угла Фишера) свидетельствует о внутренних нарушениях в ВНЧС, например о медиальной дислокации суставного диска. Рис. 3.51. Калибровочные миллиметровые полоски для наклеивания по ходу протрузионного движения. Определение суставных углов производят с помощью измерительной лупы. При этом ее нулевую точку совмещают с точкой шарнирной оси, а основную линию лупы — с орбитальной линией. Углы в градусах находятся на пересече- 110  нии конечной точки пути переднего движения (10 мм) и по периферии лупы отмеченных суставных углов. Для определения угла Беннетта имеются таблицы. Траекторию бокового движения пациента сравнивают с показателями таблицы, выбирают наиболее подходящую кривизну, отмеченную зеленым, синим или красным цветом. Такого же цвета маркировки приставок Беннетта в артикуляторе. Характеристика аксиограмм. Траектории переднего и медиотрузион-ного движений суставных головок в сагиттальной плоскости представлены на рис. 3.53. Протрузионные движения в норме имеют сначала отвесную траекторию вниз, а затем следует плоский путь вниз и вперед. В среднем первые 3 мм пути имеют наклон примерно 60° к франкфуртской горизонтали, а затем на протяжении 5—10 мм 40°. Медиотрузион-ный путь имеет ту же характеристику, что и протрузионный. Первые 5 мм оба пути совпадают, затем ме-диотрузионный путь идет ниже, он длиннее. Расположение путей движения суставных головок на значительном расстоянии является признаком нарушений в суставе, например медиального смещения диска. 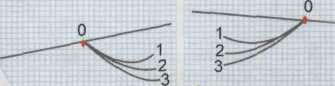 Рис. 3.52. Аксиограмма. На новой этикетке отмечена шарнирная ось (красная точка), через нее проведена орбитальная линия. Из точки шарнирной оси (О) записаны траектория открывания рта (1), движение нижней челюсти вперед (2) и медиотрузионное движение (3). В норме эти три траектории совпадают на расстоянии 5 мм от точки шарнирной оси [Mack H.]. Траектории движений суставных головок балансирующих сторон в горизонтальной плоскости представлены на рис. 3.54. На балансирующей стороне имеется небольшое движение внутрь и вперед, что выражается начальным изгибом, который от сагиттальной плоскости отклоняется более чем 
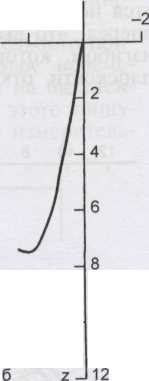
 12 10 8 2 4 б 8 ю 12 Z Рис. 3.53. Сагиттальные аксиограммы переднего (1) и медиотрузионного (2) движений суставных головок. Справа (а) траектории движений отходят друг от друга на 2 мм, что указывает на возможную патологию ВНЧС; слева (б) — расположение траекторий в норме [Mack H.]. 111 HORIZONTAL -2 мм б -2 мм а Рис. 3.54. Горизонтальные аксиограммы. Траектории движений суставных головок балансирующих сторон. Справа (а) — незначительное начальное боковое смещение (iss) в виде небольшого искривления траектории (обозначено стрелкой); слева (б) iss отсутствует — прямая линия (Н. Mack). на 45°. Это искривление далее переходит в прямую линию, которая с сагиттальной плоскостью составляет угол 7—10°. Такая траектория регистрируется у пациентов, которые имеют движение Беннетта. Если оно отсутствует, траектория представляет собой прямую линию с углом 7—10° вперед и внутрь. Траектории движений суставных головок балансирующих сторон во фронтальной плоскости, получен- ные с помощью электронных приборов, показаны на рис. 3.55. Ме-диотрузионное движение имеет вид кривой, направленной внутрь и вниз, которая переходит почти в прямую линию, что характерно для движения Беннетта. Использование параокклюзионных ложек позволяет: мм Frontal 2
- 10 Рис. 3.55. Фронтальные аксиограммы. Траектории движения суставных головок балансирующих сторон. а — справа — изгиб в конце движения, суставная головкая поднимается после достижения самой низкой точки (при гипермобильности суставной головки); б — слева. 112 При смыкании челюстей необходимо определить степень резцового перекрытия, место для фиксации ложки и сделать защитную пластинку для верхней челюсти. Пластинку воска размягчить, адаптировать на зубы модели верхней челюсти, затем ввести пластинку в полость рта и просить пациента наку-сить размягченный воск. Полученную пластинку вывести из полости рта, обрезать ее края, чтобы они были на 5 мм шире зубного ряда. По сторонам от срединной линии внутренней поверхности ложки укрепить восковые валики, чтобы после записи легче было удалить ложку. 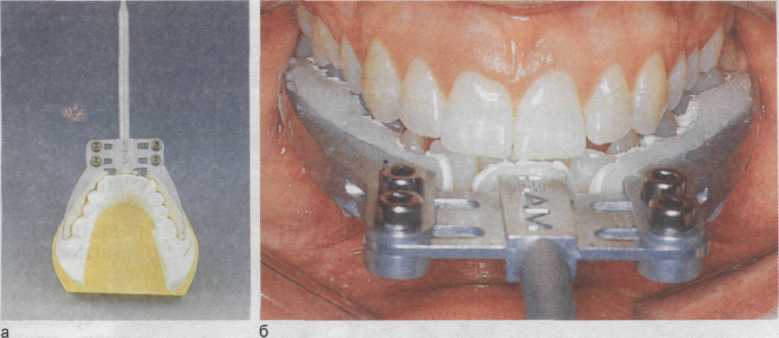 Рис. 3.56. Припасовка и фиксация параокклюзионной ложки [Bumann A., Lotz-mann U., 2000]. а — прилегание ложки к зубам модели нижней челюсти уточнено самотвердеющей пластмассой; б — ложка фиксирована к зубам цементом («Harvard», «Durelon»). Параокклюзионную ложку с ослабленными боковыми подвижными захватами наложить на модель нижней челюсти. Срединный стержень ложки должен проходить по срединно-сагиттальной линии челюсти. Левый, а затем правый захваты припасовывают к вестибулярной поверхности зубов, фиксируют шестигранным ключом, пластмассой уточняют прилегание его к зубам, чтобы не травмировать десну. Пациент плотно смыкает зубы, ложку смещают вверх, чтобы она по возможности больше отходила от десневого края. Удаляют излишки пластмассы, мешающие плотному смыканию зубов. Ослабив винты, выводят ложку изо рта, еще раз контролируют края пластмассы по модели. Ватными роликами изолируют зубы (2 ролика под язык и 2 — с щечной стороны). Зубы обрабатывают спиртом. Ложку фиксируют цементом («Дурелон»: 9 капель жидкости + 3 мерные ложки порошка). Затем зубы высушивают, устанавливают на них ложку, пред- варительно закрыв верхние зубы подготовленной пластинкой воска. Зубы сомкнуты, оба винта фиксированы. До затвердения цемента пациента просят не двигать челюстью. После этого еще раз проверяют, не мешает ли ложка смыканию зубов. Коррекцию проводят шаровидным бором. Параокклюзионную ложку припасовывают на модели нижней челюсти самотвердеющей пластмассой, чтобы при смыкании челюстей не было препятствий, а затем укрепляют в полости рта цементом (рис. 3.56, а,б). Параокклю-зионная аксиография позволяет установить правильность центрального соотношения. Центральное соотношение фиксируют передним жестким блоком и твердым силиконом (на боковых зубах). Затем устанавливают аксиограф с параокклюзионной ложкой, определяют шарнирную ось. Передний жесткий блок устанавливают вместе с параокклюзионной ложкой и снова определяют расположение шарнирной оси. Если локализация последней не изменяется, центральное соотношение определено правильно. 113 3.4.3. Электромиография Электромиография (ЭМГ) — объективный метод исследования нейро-мышечной системы путем регистрации электрических потенциалов жевательных мышц, позволяющий оценить функциональное состояние зубочелюстной системы. Различают три основных метода ЭМГ:
Для суждения о состоянии жевательных мышц достаточно проведение интерференционной ЭМГ с помощью поверхностных электродов. Методика ЭМГ-исследования. ЭМГ-исследованиям жевательных мышц при стоматологических заболеваниях посвящено много работ [Персии Л.С, Хватова В.А., Ерохи-на И.Г., 1982; Петросов Ю.А., 1982; Хватова В.А., 1985; Малевич О.Е., Житний Н.И., 1991; Гречко В.Е. и др., 1994; Онопа Е.Н. и др., 2003; Bessette R. et al., 1971; Freesmey-erW., 1993]. Электрическую активность жевательных мышц регистрируют одновременно с двух сторон. Для отведения биопотенциалов используют поверхностные чашечковые электроды. Электроды фиксируют в области моторных точек (участки наибольшего напряжения мышц, которые определяют пальпаторно). Для записи ЭМГ применяют функциональные пробы. Регистрируют ЭМГ в физиологическом покое нижней челюсти, при сжатии 114 челюстей в привычной окклюзии, произвольном и заданном жевании (рис. 3.57). Кроме того, изучают мандибу-лярный рефлекс (при постукивании неврологическим молоточком по подбородку по средней линии) при сжатии челюстей в положении центральной окклюзии. Мандибуляр-ный рефлекс — время рефлекторного торможения активности жевательных мышц, имеет диагностическое значение (рис. 3.58). При анализе ЭМГ определяют следующие показатели: среднюю амплитуду биопотенциалов, количество жевательных движений в одном жевательном цикле, продолжительность одного жевательного цикла, время биоэлектрической активности (БЭА) и биоэлектрического покоя (БЭП) жевательной мускулатуры в фазе одного жевательного движения. Полученные данные сравнивают с показателями нормальной ЭМГ-активности жевательной мускулатуры. При электромиографии наружных крыловидных мышц используют концентрические игольчатые электроды. Каждый электрод — тонкая полая игла диаметром 0,45 мм, в которую введена проволока, изолированная от внешней оболочки на всем протяжении за исключением кончика. Перед введением игольчатые электроды выдерживают 30 мин в специальном стерилизаторе. В литературе описаны два способа введения электродов — внутри-ротовой и внеротовой. Внутрирото-вой метод технически трудно выполнить, он не точен и не дает возможность изучить активность мышц во время жевания. Внеротовой метод введения игольчатых электродов через полулунную вырезку нижней челюсти не позволяет осуществить запись ЭМГ во время функции жевания, так как игольчатый электрод проходит через сухожилие жевательной мышцы. 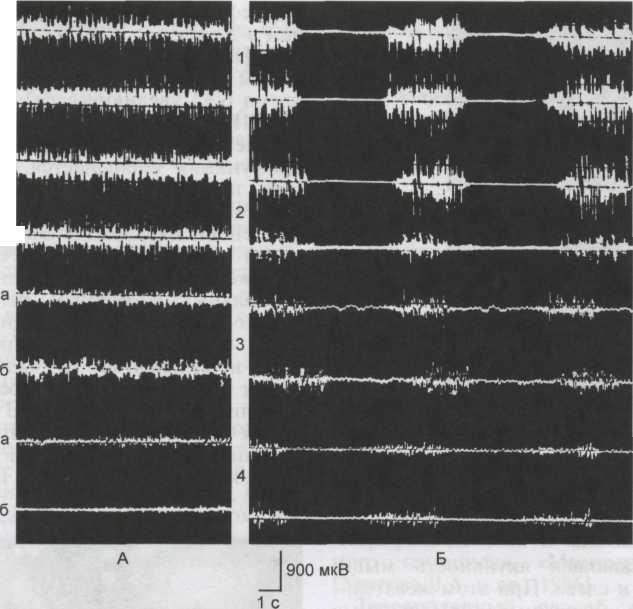 |

 величить угол ротации при определении места расположения
величить угол ротации при определении места расположения