Текстовый документ OpenDocument (2). Литература для слушателей системы последипломного образования В. А. Хватова клиническая гнатология
 Скачать 5.23 Mb. Скачать 5.23 Mb.
|
|
Пациент К., 35 лет, с врожденным симметричным недоразвитием обеих суставных головок и ветвей челюсти обратился в клинику с жалобой на «некрасивое» лицо при смыкании челюстей. При обследовании обнаружены: снижение окклюзионной высоты нижнего отдела лица на 17 мм (!) (рис. 5.30, а), недоразвитие апикального базиса, укорочение и сужение зубного ряда верхней челюсти. При смыкании челюстей зубной ряд верхней челюсти располагался кнутри от зубного ряда нижней челюсти (рис. 5.30, б). Изготовили съемный протез для верхней челюсти с двойным зубным рядом, восстановили межальвеолярное расстояние (рис. 5.30, в). После значительного изменения соотношения челюстей по вертикали положение суставных головок в ямках мало изменилось (рис. 5.30, г). Очевидно, это было связано с преобладанием шарнирных движений суставных головок. В отличие от врожденных аномалий приобретенные деформации ВНЧС возникают в результате воспалительных заболеваний и травм, перенесенных в детстве. Травма челюстей у детей до 16-летнего возраста может повредить зону роста суставного отростка и привести к микрогении, остеоартрозу и анкилозу. 5.8. Спонтанный лизис суставных головок В литературе описано спонтанное рассасывание костей — атрофия Зу-дека, при которой наблюдают ос-теопороз костной ткани, боль и ограничение подвижности суставов (чаще кистей рук, стоп). Считают, что причиной этих явлений может быть любая травма костей, суставов, мягких тканей, воспалительные процессы, сосудистая патология, заболевания ЦНС и др. В литературе последних лет нет сведений о наблюдениях и клинических проявлениях этого заболевания у взрослых. Имеются сообщения о детях, у которых в результате остеолизиса отсутствовали суставные головки. Однако в этих случаях не удалось установить аномалию развития скелета, общие заболевания, патологию беременности у матери. Наблюдали утрату суставных отростков (спонтанный лизис суставных головок) у 4 женщин в возрасте от 40 до 53 лет, у которых не удалось выявить травм и общих заболеваний. Пациентки обратились с жалобами на боль, ограничение подвижности, «щелканье» в ВНЧС, асимметрию лица, затрудненное жевание, нарушение фонетики. Боль не поддавалась никаким методам лечения. При исследовании об- 169 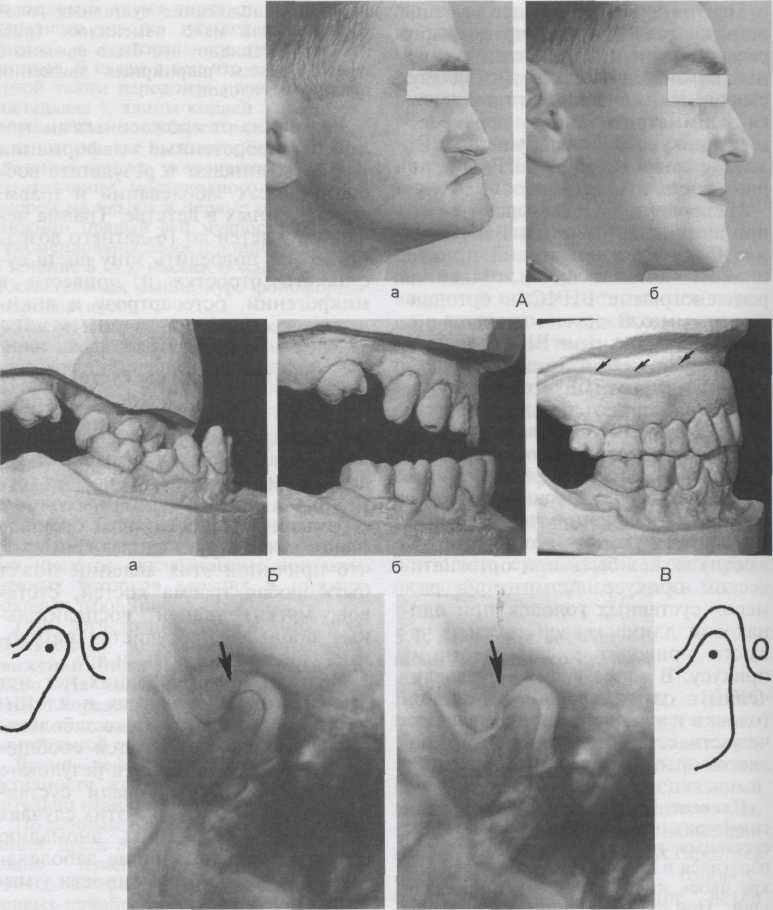 г б Рис. 5.30. Врожденное симметричное недоразвитие суставных головок и ветвей нижней челюсти, резко выраженное недоразвитие верхней челюсти, первичная частичная адентия прикуса постоянных зубов у пациента К. А — профиль лица до (а) и после (б) ортопедического лечения; Б — модели при смыкании челюстей (а) и при физиологическом покое нижней челюсти (б); В — модели челюстей после ортопедического лечения (стрелками обозначен край съемного протеза для верхней челюсти с двойным зубным рядом и перекрытием всех зубов); Г — рентгенограммы (метод Schuller) и их схемы до (а) и после (б) наложения съемного протеза на верхнюю челюсть. Стрелками обозначено положение суставных головок. 170 наружена дизокклюзия передних зубов от 1 до 1,5 см, боковое смещение нижней челюсти, контакт отдельных бугорков моляров и пре-моляров. Со слов больных, такое нарушение прикуса произошло в короткий промежуток времени (от нескольких месяцев до года). При осмотре твердых тканей передних зубов обнаружены площадки стирания, что подтверждало наличие ок-клюзионных контактов в прошлом. Эти больные были обследованы терапевтом по месту жительства. Общие заболевания не выявлены. На томограммах ВНЧС — одно- и двустороннее отсутствие суставных головок. 5.9. Новообразования Первичные опухоли ВНЧС встреча ются крайне редко. Костные эле менты ВНЧС могут поражаться ос- теобластокластомой, остеомой, остогенной саркомой, хондромой. Синовиома — синовиальная саркома — встречается во всех суставах, растет медленно. Симптомы: боль, ограничение подвижности сочленения. Наблюдаются метастазы в кости и легкие. Диагноз ставят на основании данных биопсии. Хондроматоз — хрящевидные или костные образования округлой формы диаметром 2—3 мм в полости сустава (суставные мыши), в толще синовиальной оболочки, на ее поверхности. Симптомы: боль, блокировка в суставе. Диагноз ставят на основании данных артроско-пии, МРТ. Нередко при новообразованиях ВНЧС или соседних образований с распространением на сустав наблюдается нарушение окклюзии. Изолированные новообразования ВНЧС встречаются редко. Чаще опухоли (доброкачественные и злокачественные) распространяются на ВНЧС с ветви нижней челюсти и окружающих тканей (с околоушной слюнной железы, из полости черепа); встречаются также метастатические опухоли. Имеется наблюдение опухоли среднечерепной ямки с прорастанием дна суставной ямки в полость сустава. При этом новообразование сдвигало суставную головку вперед и в противоположную сторону, в результате возникли дизокклюзия в переднем отделе, прогнатический прикус — на стороне новообразования и прогенический прикус — на противоположной стороне. Консультация хирурга: оперативное лечение не показано. Для улучшения окклюзионных контактов был изготовлен съемный пластиночный протез для верхней челюсти с двойным зубным рядом: искусственные зубы поставлены с вестибулярной стороны, естественные — в контакт 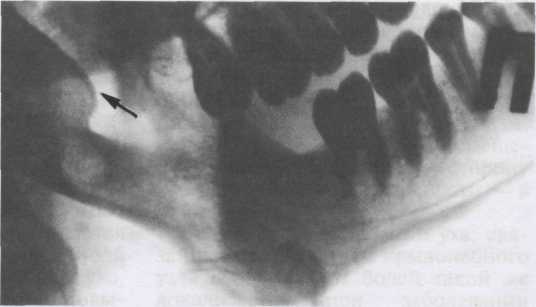 Рис. 5.31. Остеома правой суставной головки (обозначена стрелкой). Рентгенограмма тела и ветви нижней челюсти в положении вынужденной окклюзии при смещении челюсти влево. Справа дизокклюзия в области жевательных зубов. 171 с нижними зубами. Наблюдали этого пациента много лет. Нарушение окклюзии и асимметрия лица увеличились. Протезом пользуется постоянно, периодически переделывая его. На рис. 5.31 представлена рентгенограмма пациентки, которая обратилась с жалобами на асимметрию лица (смещение нижней челюсти влево), затрудненное разжевывание пищи. При осмотре обнаружены дизокклюзия в области жевательных зубов справа, смещение нижней челюсти влево. На рентгенограмме ветви нижней челюсти выявлена остеома суставной головки справа. Рекомендована хирургическая операция. При метастатических опухолях ветви челюсти и суставного отростка клинические проявления и нарушения окклюзии напоминают таковые при артритах и артрозах. Нередко анамнез бывает отягощен онкологическим заболеванием, по поводу которого проводится оперативное вмешательство. Диагнозы при поступлении были следующие: артрит, артроз, дисфункция ВНЧС, невралгия тройничного нерва, «воспаление околоушной слюнной железы». Полагаем, что диагностические ошибки были связаны с недостаточной осведомленностью врачей о возможности метастазиро-вания злокачественных опухолей в суставной отросток нижней челюсти (первичный очаг, по данным А.М.Соколова, 2000), может быть в легком, молочной железе, прямой кишке, мочевом пузыре). Клиническая картина метастатического рака суставных отростков в начальном периоде слабо выражена, характеризуется небольшим ограничением открывания рта, появлением через некоторое время боли. Эта картина может быть на протяжении 6—8 мес, иногда в течение года, а затем по мере распространения новообразования возникают боли постоянного характера, иррадиирующие в висок, ухо. При внешнем осмотре в околоушно-же-вательной области может определяться плотный конгломерат, однако бывают случаи, когда пальпаторно не удается его выявить. В подчелюстном треугольнике возможно увеличение одного или двух лимфатических узлов. Пальпация сустава болезненна. На рентгенограммах ВНЧС контуры суставных головок нечеткие и неровные, имеются разрежения костной ткани ветви и тела челюсти. На обзорных рентгенограммах патология выявляется редко, а на томограммах ВНЧС можно обнаружить разрушение суставной головки и ямки. В начальных стадиях рентгенологические изменения могут быть не обнаружены. В этих случаях показано радиоизотопное исследование костей скелета, с помощью которого можно установить накопление радиофармпрепарата в пораженном участке кости, направить пациента в специализированную клинику. Таким образом, любое изменение окклюзии у взрослого за короткий промежуток времени должно вызвать настороженность у врача.  Дифференциальная диагностика заболеваний височно-нижнечелюстного сустава и некоторых стоматоневрологических заболеваний Мышечно-суставные дисфункции следует отличать от невралгий и невритов тройничного нерва, невралгии крылонебного узла (синдром Слудера), языкоглоточного нерва (синдром Сикарда), оромандибу-лярной дистонии. В отличие от невралгии тройничного нерва лицевые боли при мышеч-но-суставной дисфункции не имеют приступообразного характера, не усиливаются при дотрагивании до лица. Типичная невралгия характеризуется жесточайшими приступообразными болями, длящимися не более 1—2 мин. В паузах между приступами боли отсутствуют. Боли локализуются в зоне соответствующей ветви тройничного нерва, чаще третьей и второй. Боли рвущие, сверлящие, провоцируются жеванием, умыванием, сопровождаются вегетативными расстройствами: покраснением конъюнктивы глаз, лица, слюно- и слезотечением, нередко тоническими и клонически-ми судорогами лицевых мышц. Синдром Сикарда характеризуется приступами болей в области угла нижней челюсти, корня языка, зева, миндалин, где располагаются курковые (триггерные) зоны. Боли распространяются на горло и ухо, предушную область. Имеется повы- шенная чувствительность к горькому. Боли усиливаются при глотании, разговоре, жевании. Неврит тройничного нерва характеризуется постоянными, различной интенсивности болями, расстройствами чувствительности в зоне иннервации пораженной ветви. Чаще поражаются нижние лу-ночковые ветви в результате сложных удалений зуба (третьего моляра, второго премоляра) или травмирования нерва иглой во время анестезии. При невритах на коже лица выявляются участки онемения, расстройства чувствительности. Могут наблюдаться боль в челюсти, онемение, парестезия десен, расстройство чувствительности передних двух третей языка, глоссалгия. Объективные признаки — нарушение электровозбудимости зубов, трофические нарушения слизистой оболочки полости рта (десквама-ция, гиперемия). Возможны тризм, парез жевательных мышц, смещение челюсти в пораженную сторону и ограничение ее подвижности — в «здоровую». Боли в области виска и уха, связанные с невралгией крылонебного узла в отличие от болей такой же локализации при заболевании 173 ВНЧС, приступообразные, длятся по 24—48 ч и более, начинаются в глазу, вокруг орбиты, в области корня носа, сопровождаются «вегетативной бурей» (покраснение и отечность лица, слезотечение, зуд в носу). Лицевые боли сосудистого генеза наблюдаются при височном артериите, синдроме наружной челюстной артерии. Височный артериит встречается чаще у лиц пожилого возраста. Характерны потеря массы тела, общая слабость, сильные одно- или двусторонние поверхностные боли в висках, иррадиирующие в затылок. Эти боли усиливаются при жевании, сходны с болями при заболеваниях и дисфункциях ВНЧС. Однако при височном артериите наблюдаются гемипарезы, понижение зрения, припухлость в височной области, субфебрильная температура, повышенная СОЭ, лейкоцитоз, эозинофилия. Во время приступа боли соответствующая артерия расширена, увеличена ее пульсация, прикосновение к артерии вызывает боль. Болевые пароксизмы длятся часами, сутками. Сосудистые точки на лице, соответствующие пораженной артерии, болезненны. Основным признаком лицевой мигрени являются односторонние приступы головной боли (чаще лобно-височная область) с иррадиацией в глаз. Характерна фаза про-дромы: слабость, зевота, тяжесть в голове, потеря зрения. Приступ болей продолжается от нескольких часов до 3 сут. Лицевая мигрень развивается в возрасте 12—30 лет, для нее характерна семейная предрасположенность; чаще болеют женщины. Характерна болезненность сосудистой точки у верхневнутреннего угла глазницы (точка Гринштейна). Для сосудистых прозопалгий характерны изменение глазного дна, разлитой возвышенный дермографизм, бледность, отечность лица. 174 Точки Балле безболезненны, курковых зон нет. При синдроме Ханта (невралгия промежуточного нерва, синдром коленчатого узла) наблюдаются жгучие лицевые боли, высыпания на коже наружного слухового прохода, барабанной перепонке и частично на ушной раковине, парез лицевого нерва. Боли иррадиируют в затылок, нос и верхнюю челюсть. Проблема дифференциальной диагностики обостряется в связи с тем, что постоянные болевые ощущения приводят к депрессивному состоянию психики, что в свою очередь усиливает спазм жевательных мышц. Нервно- и психогенные лицевые боли представляют трудную диагностическую задачу. Однако обращает на себя внимание то, что зона боли не соответствует зонам соматической и вегетативной иннервации лица. Эти боли имеют сене-стопатический характер, т.е. характеризуются своеобразной субъективной окраской, что находит отражение в детальном описании больным своих болевых ощущений (ощущение «стрелы» в области лица, «обруч» сдавливает голову, «язык не помещается во рту» и т.п.). Пациенты раздражительны, слабодушны, истеричны. Они обсуждают лечение, говорят, что их «неправильно лечат», при этом отсутствуют объективные нарушения чувствительности, нет определенных болевых точек, «курковых» зон, пальпация жевательных мышц безболезненна. Лицевые боли могут быть при некоторых заболеваниях внутренних органов. Так, например, при стенокардии и сердечно-сосудистых заболеваниях больные, не предъявляя жалоб на боли в сердце, обращаются по поводу левосторонних болей в зубах и в области угла нижней челюсти. Эти боли могут сочетаться с болями в шее, плече, левой руке. Характерны изменения ЭКГ и по- ложительный эффект валидола и нитроглицерина. Артрогенные лицевые боли следует отличать от лицевых болей, ото-, рино- и офтальмогенных. При острых и хронических отитах боли локализуются в глубине уха, в височной и височно-лобной области. При заболевании придаточных пазух носа лицевые боли сочетаются с затруднением носового дыхания, отмечаются хроническое течение с сезонными обострениями, рентгенологические изменения. Офталь-могенные боли в области лица наблюдаются при нарушениях рефракции и повышении внутриглазного давления. В первом случае характерна связь лицевых болей с напряжением зрения. Боли локализуются в области глаз, распространяются на висок, темя. Они устраняются коррекцией рефракции. Острый приступ глаукомы характеризуется нестерпимыми, часто ночными болями в глазу, иррадии-рующими в лоб, висок, темя. Приступ сопровождается появлением «радужных кругов» перед глазами, временным снижением зрения. На стороне боли зрачок расширен, имеются светобоязнь, слезотечение, повышение внутриглазного давления, при пальпации обнаруживается уплотнение глазного яблока. Отологические симптомы при мышечно-суставной дисфункции следует отличать от острых и хронических отитов, при которых имеются характерная картина при отоскопии и нарушение проходимости евстахиевых (слуховых) труб. Евста-хиит воспалительного характера отличается от такового при заболевании сустава тем, что в первом случае в анамнезе имеются острые воспаления верхних дыхательных путей, воспалительные процессы в среднем ухе и носоглотке. Глоссалгию при заболеваниях сустава следует дифференцировать с глоссалгией, обусловленной гальванизмом, непереносимостью акри- ловой пластмассы, невритом третьей ветви тройничного нерва. Глоссалгия при гальванизме сопровождается металлическим привкусом в рту, снижением и извращением вкусовой чувствительности, особенно на кислое. Микротоки превышают 10 микроампер. Особенно часто явления гальванизма наблюдаются при наличии следующих гальванических пар в полости рта: нержавеющая сталь — амальгама (особенно медная), нержавеющая сталь — золото. При непереносимости акриловой пластмассы пациента беспокоит жжение слизистой оболочки неба под протезом. Жжение языка, щек, губ выражено значительно слабее. Для этой формы глоссалгии и сто-малгии характерны положительная проба на экспозицию (уменьшение глоссалгии после снятия протеза), положительная спиртовая проба (уменьшение глоссалгии после двухсуточной выдержки протеза в 40° спирте), а также изменения слизистой оболочки в области протезного поля — гиперемия, анемия, очаги кровоточивости на фоне анемичной ткани. Глоссалгию при суставной патологии следует дифференцировать с глоссалгией при неврите третьей ветви тройничного нерва, невралгией языкоглоточного нерва, невритом и невралгией язычного нерва, механической травмой языка зубом, протезом. Следует помнить, что неврит третьей ветви тройничного нерва характеризуется снижением электровозбудимости зубов соответствующей половины нижней челюсти, всех видов чувствительности языка и слизистой оболочки альвеолярных отростков нижней челюсти, реже наблюдается повышение болевой чувствительности с гиперпатическим оттенком. Невралгия языкоглоточного нерва проявляется односторонними приступообразными болями, ирра-диирующими в небо, миндалины, 175 наличием «провоцирующей» зоны у корня языка, прикосновение к которой вызывает приступ. При неврите и невралгии язычного нерва боли усиливаются при движении языка. При других же формах глос-салгии во время еды жжение исчезает. Офтальмологические симптомы (боль и чувство рези в глазах и окологлазничной области, сухость или слезотечение) при заболеваниях ВНЧС могут быть объяснены тем, что в патологический процесс вовлекаются чувствительные волокна тройничного нерва, иннервирую-щего слизистую оболочку полости рта, носа, барабанной полости, глаз. Не исключена возможность иррадиации боли из сустава и жевательных мышц в глазницу. Следует отметить, что вышеназванные стоматоневрологические симптомы могут быть при артрозе и мышечно-суставных дисфункциях. В этих случаях необходимо выявить и устранить окклюзионные нарушения, проводить исследования и лечение совместно с невропатологом, терапевтом, а при необходимости и с психиатром, оториноларингологом и офтальмологом. Заболевания ВНЧС нужно отличать от синдрома удлиненного шиловидного отростка — стилалгии, характеризующейся болью при глотании, дисфагией, болезненной пальпацией отростка в тонзиллярной ямке, иррадиацией боли в челюсти, глаз, ухо, зубы, ВНЧС. Боль бывает односторонней даже при двустороннем удлинении шиловидного отростка. На ортопантомограмме шиловидный отросток определяется латерально и книзу от головки ВНЧС и латерально от края ветви нижней челюсти (его длина может быть от 2,5 до 5 см). Причина удлинения шиловидного отростка — ка-льцификация связок, прикрепляющихся к шиловидному отростку, что ведет к травме, дегенеративным и воспалительным изменениями 176 окружающих тканей. При удлинении шиловидного отростка часто не бывает выраженных клинических проявлений, однако нередко наблюдаются три симптома: боль в горле, усиливающаяся при глотании, болезненная пальпация шиловидного отростка через тонзилляр-ную ямку и удлинение шиловидного отростка на рентгенограмме. Лечение стилалгии хирургическое с помощью внутри- и внерото-вого доступа. Бруксизм и мышечно-суставную дисфункцию нужно дифференцировать с оромандибулярной дисто-нией, особенно на начальных стадиях заболевания. Оромандибуляр-ная дистония бывает трех типов: лицевой тип, нарушение закрывания рта и нарушение открывания рта. Лицевой тип характеризуется поражением мимических мышц и жалобами на эстетику лица. При спазме мышц, опускающих нижнюю челюсть, наблюдается одновременное расслабление мышц, поднимающих нижнюю челюсть. В этом случае нарушаются закрывание рта, речь, наблюдаются гипермобильность суставных головок, непроизвольные движения нижней челюсти в стороны. При спазме мышц, поднимающих нижнюю челюсть, затруднено открывание рта, отмечаются стертость и скрип зубов, боль в области ВНЧС. Лечение оромандибулярной дис-тонии, так же как цервикальной (спастическая кривошея) и краниальной дистонии (блефароспазм), гемифациального спазма, гиперкинетических морщин лица, проводит невропатолог ботулотоксином. Ботулотоксин А блокирует нервно-мышечную передачу в поперечнополосатых и гладких мышцах путем торможения высвобождения ацетилхолина из пресинаптических окончаний. В результате наступают обратная химическая денервация и расслабление инъецированных мышц. Перед употреблением препарат растворяют в изотоническом растворе натрия хлорида и используют в течение 4—8 ч. Раствор вводят через стандартный инсулиновый шприц непосредственно в напряженные мышцы. Миорелаксирую-щий эффект наступает через 7— 14 дней после инъекции (в зависимости от размера мышцы) и сохраняется в течение 4—6 мес. Для достижения устойчивого терапевтического эффекта рекомендуются повторные введения ботулотоксина [Голубев В.Л., 1982; Орлова О.Р., Яхно Н.Н., 2001]. Симптоматика таких дистоний такова, что пациенты сначала обращаются к стоматологу. Здесь опасность в том, что жалобы либо игнорируют, либо путают с проявлениями бруксизма и мышечно-сустав-ной дисфункции, либо их полностью относят к компетенции психиатра. Задача стоматолога направить больного к соответствующему специалисту (невропатологу). Приводим наблюдения из практики. |
