Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Первичной хирургической обработке (ПХО) ран мягких тканей лица должна предшествовать гигиеническая обработка кожи вокруг нее. Ее моют теплой водой стерильной щеткой с мылом. Однако при этом трудно предупредить попадание загрязненной воды и мыльной пены в рану. Поэтому предпочтительнее кожу вокруг нее протереть бензином, а затем спиртом. Волосы на кожных покровах вокруг раны выбривают (если есть необходимость). Затем рану промывают антисептическими растворами для механического удаления инородных тел, грязи и др. Если обработку раны проводят под местной анестезией, то в раствор анестетика добавляют антибиотики; после обработки ее под наркозом ткани вокруг раны инфильтрируют раствором антибиотика. В случае размозжения краев раны производят экономное отсечение нежизнеспособных участков тканей. При наличии резаной раны края ее не иссекают. Если обработку заканчивают наложением глухого шва, то рану ушивают послойно, тщательно изолируя от полости рта. Обязательно наложение шва на мышцы. При проникающих в рот ранах сначала ушивают слизистую оболочку, затем мышцы и фасции, а потом подкожную жировую клетчатку и кожу. При ранении губ порядок наложения швов иной: в первую очередь сшивают мышцы, затем сопоставляют красную кайму и накладывают шов на границе ее с кожей, зашивают кожу с подкожной жировой клетчаткой и лишь потом слизистую оболочку губы. Если хирургическая обработка проведена до истечения 48 ч с момента неогнестрельной травмы, то возможно наложение глухого шва на ткани лица любой области с введением резинового дренажа. Если обработка проведена позднее 48 ч, когда в тканях имеются признаки воспалительной инфильтрации, иногда глухой шов может быть наложен в области губ, век, крыльев носа, ушной раковины, надбровной области и на слизистую оболочку полости рта. Этот вопрос решают индивидуально в зависимости от выраженности воспалительной реакции. В остальных отделах лица следует наложить редкие узловатые швы, добиваясь лишь соприкосновения краев раны, или пластиночные швы (рис. 119). При наличии дефекта тканей одновременно с первичной хирургической обработкой может быть проведена первичная пластика местными тканями с целью устранения возможной деформации. При больших сквозных дефектах мягких тканей лица хирургическую обработку заканчивают сшиванием кожи со слизистой оболочкой полости рта (см. рис 119). Это создает более благоприятные условия для последующего пластинчатого закрытия дефекта и предотвращает формирование грубых рубцов и деформацию прилежащих к дефекту сйбластей. При повреждении околоушной слюнной железы следует тщательно ушить паренхиму железы, затем ее капсулу, фасцию, подкожную жировую клетчатку и кожу. При повреждении ее выводного протока к центральному отрезку его необходимо подвести дренаж и вывести его в полость рта. Это создает возможность формирования полного слюнного свища в полость рта. Дренаж уда 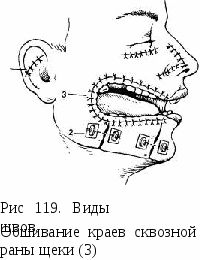 ляют не ранее чем на 15—20-й день. Однако следует помнить, что иногда можно сшить концы поврежденного протока на теф-лоновой трубке. При обращении больного за помощью позднее 72 ч, когда в ране развилось гнойное воспаление, проводят первичную хирургическую обработку (позднюю) и соответствующее лечение для купирования гнойного процесса, вскрывают гнойники и дренируют их, промывают рану антибактериальными препаратами и 1 — первичные глухие; 2 — пластиночные. др. После СНЯТИЯ ВОСПаЛИТСЛЬ- ных явлении накладывают отсроченный первичный (реже) или ранний вторичный шов (чаще). Рану обязательно дренируют. Во всех случаях показано введение противостолбнячной сыворотки по схеме. ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ Огнестрельные повреждения — пулевые, осколочные, шариковые, стреловидные могут быть изолированными одиночными и изолированными множественными, сочетанными одиночными и сочетанными множественными. Сочетанные повреждения могут быть сопутствующими и ведущими. Сочетанное ранение — повреждение двух и более анатомических областей одним и тем же поражающим фактором. К сочетанным ранениям лица относят ранения, при которых повреждаются головной мозг, орган зрения, ЛОР-органы (относящиеся к одной анатомической области — голове). При их лечении необходимо участие нейрохирурга, окулиста, отоларинголога. Комбинированное ранение — это повреждение, возникающее в результате воздействия нескольких повреждающих факторов одной и более анатомических областей (огнестрельное ранение + ожог, огнестрельное ранение + радиационное поражение и др.). По опыту Великой Отечественной войны изолированные ранения челюстно-лицевой области составляли 4% всех ранений. Огнестрельные ранения (97,1%) преобладали над неогнестрельными (0,2%), ожогами (0,4%), отморожениями (0,4%). Однако в случае применения зажигательных средств может увеличиваться доля ожогов; ядерного оружия — число лучевых поражений и неогнестрельных повреждений за счет ударной волны, ранений вторичными снарядами и в завалах. Может увеличиться доля сочетанных повреждений. Огнестрельные ранения следует рассматривать как тяжелое нарушение жизненно важных функций организма. Они нередко сопровождаются повреждением крупных нервов и сосудов, глазных яблок, трахеи, гортани, органа слуха, сотрясением или ушибом головного мозга. Характер и механизм повреждения (вид ранящего снаряда) во многом определяют течение раневого процесса. Огнестрельное оружие можно условно разделить на 2 группы: стрелковое (поражающий элемент пуля) и взрывного действия (поражающие элементы — осколки, шарики, стреловидные элементы и взрывная волна). Начальная скорость полета снаряда определяет кинетическую энергию и ударную силу его. Различают низкоскоростные снаряды (начальная скорость до 700 м/с), высокоскоростные (700—900 м/с), сверхскоростные (более 1000 м/с). Для повреждения тканей достаточно энергии в 50—70 Дж, что соответствует начальной скорости полета пули в 400—600 м/с. Формирование раны происходит вследствие воздействия двух факторов: прямого удара, когда образуется раневой канал, и бокового удара или образования «пульсирующей полости», когда наступают глубокие функциональные расстройства, приводящие к морфологическим изменениям в тканях, расположенных кнаружи от зоны прямого удара. Для огнестрельной раны характерны следующие признаки: повреждение кожи, наличие раневого канала, зоны посттравматического первичного некроза, зоны молекулярного сотрясения и вторичного некроза; микробное загрязнение, присутствие в ней инородных тел (часто). Раневой канал имеет, как правило, неравномерную структуру на всем протяжении, что особенно характерно для травм лица. Огнестрельные раны, возникающие вследствие воздействия высокоскоростных снарядов, характеризуются чаще дефектом мягких тканей и костей, чем наличием раневого канала. Степень разрушения тканей зависит от эластичности, прочности и их структуры, от количества поглощенной кинетической энергии. Так, мышца может оказаться разрушенной, а покрывающая ее фасция — неповрежденной. Зубы и кости разрушаются со взрывным эффектом, так как оказывают большое сопротивление пуле или осколку и поглощают много энергии, формируя при этом вторично ранящие снаряды. Кровь в крупных сосудах рассеивает энергию по закону гидродинамики, что может обусловить не только разрыв сосудов шеи и головы, но и быть причиной повреждения головного мозга. Нервы устойчивы к разрыву, однако в них наступают нарушения проводимости, что приводит к парезам и параличам мышц. По опыту Великой Отечественной войны огнестрельные ранения лица отмечены чаще в период оборонительных, реже — наступательных боев. Ранения лица сочетались с ранениями других областей тела у 32,5 % раненых, у 15,3 % из них (почти у 7з) ранения были множественными. Чаще ранения лица сочетались с ранениями ЛОР-органов, шеи (17,3 %), реже — с ранениями верхних (8,6 %) и нижних (4,6 %) конечностей, груди (3,3 %). У 13,6 % раненных в лицо и челюсти было одновременно ранение век и глаз (4,6 %), носа (3,7 %), черепа (3,4 %), уха (1,1 %). Более тяжелыми являются сквозные ранения (36,5 %), наносимые пулями или осколками снарядов. Чем больше кинетическая энергия снаряда, тем более тяжелые разрушения он вызывает, отдавая ее тканям, с которыми соприкасается входное отверстие, формируемое высокоскоростным снарядом. Входное отверстие может быть небольших размеров, а выходное — в десятки раз большим. Вследствие внутритканевого взрыва возникают обширные разрушения тканей вдоль раневого канала и на определенном удалении от просвета его. Образуется большое количество нежизнеспособных тканей, формируется значительный дефект мягких тканей и костей лицевого скелета. При этих ранениях возникают тяжелые функциональные расстройства, зависящие от характера поврежденных тканей и органов, нередко — угроза асфиксии. При сквозных ранениях встречалось наибольшее количество осложнений, была более высокая летальность и меньшее количество выписавшихся с полным выздоровлением. Слепые ранения (46,2 %) чаще наносились осколками снарядов, реже — пулями. Они могут быть одиночными или множественными. При множественных мелкооскольчатых слепых ранениях возможно стойкое обезображивание лица. Определенное число слепых ранений относят к категории легких, однако эти ранения чреваты опасностью тяжелых осложнений в связи с расположением инородного тела вблизи основания черепа, крупных сосудов, гортани, трахеи. Осколки могут быть причиной поздних кровотечений, развития медиастинита, менингита, абсцесса мозга. Поэтому до определения места залегания инородного тела слепые ранения следует относить к потенциально тяжелым. При диагностике слепых ранений используют данные анамнеза (или медицинских документов), обследуют раневой канал, пальпируют область предполагаемого залегания осколка, применяют зондирование раны, пункцию, фистулографию, вульнеро-графию. Показания к обязательному удалению осколков — локализация осколков вблизи крупного сосуда, пищевода, глотки, гортани, в окологлоточном или позадиглоточном пространстве; наличие острого воспалительного очага, обусловленного инородным телом. Осколки, вызывающие функциональные расстройства (речи, дыхания, глотания и др.), также подлежат удалению. Касательные ранения (14,4 %) лица наносятся пулями, осколками и являются более легкими, чем сквозные или слепые. Исключение составляют ранения, сопровождающиеся отрывом носа, подбородка или формированием значительных изъянов тканей. Ранящий снаряд или пуля рассекают ткани лица на протяжении всей раны. Глубина и протяженность ее могут быть различными. Края раны бывают фестончатыми, размозженными или ушибленными. Сама рана нередко загрязнена частичками взрывчатого вещества. Иногда касательные ранения напоминают рубленые, резаные раны. Эти ранения давали меньше осложнений по сравнению со сквозными и слепыми. В современных локальных войнах по сравнению с периодом Великой Отечественной войны уменьшилось количество слепых и увеличилось количество сквозных и касательных ранений. При ранах, проникающих в полость рта (их было 48,6 %), нос, придаточные пазухи, осложнения наблюдались в 3,5—4,5 раза чаще, чем при непроникающих. Около половины раненных в лицо относились к категории легкораненых, среди которых преобладали раненые с изолированными повреждениями мягких тканей лица. Около 30 % раненых не нуждались в проведении первичной хирургической обработки. Остальные раненые (преимущественно с повреждением костей) составляли группу с тяжелыми ранениями. В 30,9 % случаев наблюдались ранения с изъяном мягких тканей, в 13,9 % — с дефектом костей, в 87,8 % — с многооскольчатыми переломами. У каждого шестого раненого были ранения шеи, а у каждого одиннадцатого — ранения языка (9,2 %). Именно они давали высокий процент осложнений и неблагоприятных исходов. Особенности огнестрельных ранений лица определяются расположением в челюстно-лицевой области органов чувств, речи, верхних дыхательных путей, начальных отделов органов пищеварения. Одинаковые по характеру и виду ранящего оружия ранения нижней и верхней челюсти протекают далеко не равнозначно и имеют неодинаковый исход. Это зависит от структуры костной ткани челюстей. Нижняя челюсть как более мощная (толстая) кость поглощает больше кинетической энергии, чем верхняя челюсть, и разрушается чаще всего с формированием мелких и крупных осколков, которые могут быть вторично ранящими снарядами. Кроме того, большое значение имеют расположение входного отверстия и направление раневого канала (во фронтальной плоскости, косом направлении). Слепые осколочные ранения нижней челюсти со смертельным исходом отмечались в 2,5 раза чаще, чем такие же ранения верхней челюсти. Внешняя картина разрушения лица нередко не соответствует тяжести ранения и его исходу. Так, нередко сквозные ранения дна полости рта с небольшими по размерам ранами в области кожных покровов являлись смертельными. Тяжесть огнестрельного повреждения лица и нарушения речи серьезно сказываются на эмоционально-психической сфере раненого, иногда являясь причиной самоубийств. Нарушение функции жевания и глотания исключает полноценное оральное питание раненого, что становится предпосылкой нарушения обмена веществ. Высока угроза асфиксии вследствие повреждения гортани, трахеи, языка, тканей дна полости, перелома нижней или верхней челюсти. Внешний вид раны часто не соответствует степени тяжести ранения. Это способно имитировать безнадежность ранения, тем более что 20 % раненных в лицо теряли сознание. Выраженное кровотечение обусловлено обильным кровоснабжением и ведет к значительной кровопотере. Реальна опасность развития флебита, тромбофлебита с распространением воспалительного процесса в полость черепа или средостение. Отсутствие герметизма полости рта, нарушение глотания и истечение слюны через рану, невозможность утоления жажды обычным путем быстро приводят к обезвоживанию организма, особенно в условиях жаркого климата. Это существенно осложняет течение раневого процесса. Раненные в лицо беспокойны, они не могут говорить и нуждаются в специальном уходе и питании. Более половины из них не в состоянии пользоваться общевойсковым противогазом, около 10 % могут им пользоваться лишь несколько часов и лишь 17 % не будут нуждаться в специальном противогазе. Каждый пятый раненный в лицо теряет сознание. Причинами потери сознания являются сотрясение или ушиб головного мозга, интракраниальные гематомы или перелом основания черепа. Отстреленные зубы часто являются вторичными ранящими снарядами, причиной развития флегмон глубоких локализаций, при их аспирации — абсцесса легкого. В то же время они существенно упрощают иммобилизацию отломков челюстей. Клиническое течение ранений лица и челюстей отличается от такового при ранениях других локализаций. В первые часы после ранения в зоне раневого канала отмечается некроз тканей и начинает развиваться воспалительный процесс, что в 1-е сутки клинически не проявляется. Морфологические признаки некроза определяются в мышцах и паренхиматозных органах через 4—6 ч после ранения, в коже и подкожной клетчатке — через 12—15 сут. Раны, сообщающиеся с полостью рта, инфицированы, загрязнены. Заживление инфицированных ран лица протекает в более короткие сроки, чем ран других локализаций. Отек мягких тканей лица проявляется в ближайшие часы после ранения. Инфильтрация тканей с последующим гнойным воспалением развивается на 2—3-й сутки и продолжается около 12 сут, завершаясь очищением раны. Грануляционная ткань в ране определяется уже на 4—5-й день, а к 5—6-му дню можно определить границу между живой и погибшей тканями. На 8—9-й день в небольших ранах происходит активная грануляция, что создает предпосылки для наложения ранних вторичных швов. Гранулирование и рубцевание ран длится до 4 нед, что зависит от ее размера. Для челюстно-лицевых ранений в случае сообщения раны с полостью рта характерен запах гниющего мяса, который обусловлен фузоспириллезом. Появляется он довольно рано: при переломах челюстей на 1—2-й день и сохраняется до гранулирования раны (8—12 дней). Этот запах обусловлен не только гнилостными процессами в ране, но и гниением пищевых остатков, попадающих из полости рта. Общие проявления раневого процесса бывают выражены только в первые дни после ранения. Относительно быстро отмечается улучшение состояния раненого (на 10—12-й день). Продолжительность выздоровления зависит от обширности ранения, его тяжести, полноценности и своевременности специализированного лечения. При наличии в ране инородных тел, костных осколков раневой процесс может затягиваться. В первые 5—7 дней после ранения, как правило, определяется благоприятный или неблагоприятный характер течения раневого процесса. Зависит это от общего состояния раненого (возраст, выраженность кровопотери и обезвоживания, алиментарного истощения и др.), тщательности ухода за раной и полостью рта, отсутствия или наличия травмы мягких тканей отломками челюсти (т. е. от своевременности и эффективности иммобилизации отломков челюсти). ОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЛИЦА По опыту Великой Отечественной войны изолированные ранения мягких тканей лица составляли 40,2%. Наиболее часто они наносятся осколками гранат, артиллерийских снарядов, мин, ракет, реже — пулями, частицами кирпича, грунта, дерева и др. Неогнестрельные ранения мягких тканей лица наблюдались в 1,4%, ожоги — в 3,7%, отморожения — в 0,4% случаев. Усовершенствование вооружения определяет разнообразие ранений мягких тканей лица — от незначительных повреждений до обширных разрушений их. Клиническое многообразие таких ранений во многом предопределяется их характером (слепое, сквозное, касательное), наличием сообщения раны с полостью рта, носа. Проникающие ранения протекали более тяжело, чем непроникающие, не только вследствие постоянного Загрязнения тканей содержимым полости рта, носа, но и в силу развития тяжелых функциональных нарушений в результате повреждения языка, глотки, мягкого неба. Наиболее часто отмечались слепые ранения (57,1 %), касательные (22,6%), реже — сквозные (15,6%). |
