ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савельева. ЛЕКЦИИ 50 лекций по хирургии под редакцией академика B.C. Савель. Media medica 2003 п од редакцией академика B. C. Савельева
 Скачать 9.44 Mb. Скачать 9.44 Mb.
|
|
Принципиально важным при лечении таких больных считаем поддержание круглосуточно рН желудочного содержимого, равного 5,0-6,0, что может быть обеспечено внутривенным введением омепразола или фамотидина в течение 3 сут с переходом далее на таблетированные формы. Экстренной операции подвергнуто 74 (15%) больных. Срочная операция (обычно в первые 10-12 ч) выполнена 114 (23%) больным. Плановые операции выполнены 307 (62%) больным. Показанием к выполнению экстренной операции в любое время суток у больных, страдающих язвенным гастродуоденальным кровотечением, считаем продолжающееся кровотечение, которое не удается остановить, используя и эндоскопические методики, рецидив кровотечения на фоне проводимого лечения, угрозу рецидива кровотечения при содержании гемоглобина до 80 г/л и гематокрита до 25% и отрицательную эволюцию язвы по данным эндоскопии. Практически, показания к радикальному оперативному лечению при установленном источнике кровотечения, которым является язва с грубыми анатомическими изменениями, возникают одновременно с показаниями к заместительной гемотрансфузии. Срочные операции выполняли чаще в первые 12—24 ч после остановки кровотечения на фоне проводимого лечения, в том числе и с использованием методик эндоскопического гемостаза больным с высоким риском рецидива кровотечения. Плановые операции выполняли через 2-3 нед лечения больных в гастроэнтерологическом отделении. При кровотечении из острых язв, даже при неоднократном его рецидиве, проводилось консервативное лечение, включавшее и применение эндоскопических методик. Подвергнуть операции при этом источнике кровотечения нам пришлось 31 (7%) пациента. Что касается объема оперативного вмешательства, то у 80% наших больных выполнялась разного объема резекция желудка и у 20% (в основном в последние годы и у всех больных с острыми язвами) выполнялись органосохраняющие операции. Главным требованием к операции при кровотечении считаем удаление самого язвенного субстрата, обеспечивающей) окончательный гемостаз. При язвенном гастродуоденальном кровотечении операция не должна заканчиваться прошиванием кровоточащего сосуда. Это метод следует считать порочным, поскольку, по нашим наблюдениям, в 50% таких случаев наступает рецидив кровотечения в результате прогрессирующего некроза в патологическом очаге и аррозии того же сосуда. У 2/3 таких больных осложнение приводит к летальному исходу. Заканчивая операцию по поводу желудочно-кишечного кровотечения, хирург должен быть уверен, что кровотечение не повторится. При операции прошивания, особенно каллезных, глубоких, больших размеров язв, такой уверенности никогда не бывает. Допустимым прошивание кровоточащего сосуда с оставлением субстрата язвы может быть, на наш взгляд, только в случаях крайней тяжести больного, когда риск расширения объема операции угрожает жизни пациента. Такую операцию следует относить к категории операций отчаяния, альтернатива которой в конкретной ситуации не просматривается. При кровотечении из хронической язвы желудка методом выбора хирургического лечения считаем резекцию желудка, хотя при исключительных обстоятельствах, связанных с крайней степенью риска радикального вмешательства и продолжительности операции, допускаем возможность иссечения язвы, так называемую экс-трагастрацию. Во всех случаях кровотечения из язв двенадцатиперстной кишки считаем правомочным выполнение резекции желудка, отдавая предпочтение иссечению язвы, так называемую экстрадуоденизацию. Принципиально важным считаем обработку культи двенадцатиперстной кишки открытым способом под визуальным контролем с тем, чтобы иметь полную уверенность в иссечении язвы. Общая летальность составила 4,8%, послеоперационная - 6,1%. 262 „ абдоминальная хирургия Публикуемые в литературе цифры летальности при язвенных кровотечениях существенно варьируют в зависимости от возраста больных, сроков выполнения операции, тяжести кровотечения и др. Немаловажное значение в этом отношении имеет состав бригады оперирующих хирургов, их опыт и техническая подготовленность, а также профиль лечебного учреждения. Например, по данным главного хирурга Москвы (2001), в 40 стационарах города послеоперационная летальность колеблется от 7 до 22%, достигая 55% среди больных пожилого и старческого возраста. По нашим наблюдениям, после срочных операций летальность составила 7,9%, после экстренных - 21,6%. В настоящее время существует мнение, что технические проблемы хирургического лечения язвенных желудочно-кишечных кровотечений исчерпаны. В улучшении результатов лечения таких больных большие надежды связываются с широким использованием методов медикаментозного воздействия (антихеликобактерная терапия и др.), эндоскопического гемостаза, а также прогнозирования риска развития геморрагии. В определенной степени с этим можно было бы согласиться. Между тем использование в диагностике эндосонографии, органосохраняющих вмешательств по типу так называемых экстрагастра-ции и экстрадуоденизации, применение метода биэндоскопических вмешательств и др. сулят новые перспективы, в том числе и в техническом решении этой сложной проблемы абдоминальной хирургии. Несомненно, важную роль в успешном решении проблемы язвенных гастродуоденальных кровотечений имеют социально-экономические факторы, успешное лечение заболевания на ранних этапах его развития, профилактика осложнений. Однако в настоящее время одним из реальных путей улучшения результатов лечения этой категории больных, по нашему мнению, является концентрация их в специализированных центрах, имеющих и высококвалифицированных специалистов, и мощную материально-техническую базу. Эти центры уже существуют и доказали собственную значимость. Объективный анализ работы таких центров помог бы выработать рекомендации для практических хирургов страны при лечении больных с кровотечениями из острых и хронических язв желудка и двенадцатиперстной кишки и улучшить результаты лечения. Литература
10. Яремчук АЛ., Зотов А.С. Современные принципы профилакти ки острых послеоперационных поражений желудочно-кишечно го тракта // Вест, хирургии, 2001.- Т. 160.- №3.- С. 101-4.  Эволюция хирургического лечения Эволюция хирургического лечениякровотечений из варикозно расширенных вен пищевода и желудка А.К. Ерамишанцев  Можно найти немного заболеваний, для лечения которых было бы предложено столь много оперативных вмешательств, как при портальной гипертензии (ПГ). Данное обстоятельство свидетельствует о чрезвычайной сложности проблемы ПГ и о неудовлетворенности хирургов результатами операций, что и обусловливает постоянный поиск более эффективных методов лечения этого страдания. Основное показание к операции при ПГ - лечение и профилактика кровотечений из варикозно расширенных вен (ВРВ) пищевода и желудка, являющихся главной причиной летального исхода. Указанному симптому «обязан» практически весь арсенал хирургических пособий, применяемых при этой болезни. Именно этим симптомом ПГ объясняется повышенный интерес хирургов к обсуждаемой проблеме. К 1980 г. общее количество разработанных операций и их модификаций при ПГ превышало 100. В последующие годы их количество еще более увеличилось. Между тем в связи с развитием и внедрением в клиническую практику ортотопической трансплантации печени у больных циррозом печени (ЦП) характер их изменился благодаря появлению «малоинвазивных» эндоваскулярных и эндоскопических технологий, позволяющих получить недолгосрочный гемостатический эффект. 263 абдоминальная хирургия В России трансплантация печени делает лишь первые шаги. Поэтому хирургические методы лечения ПГ у больных ЦП еще длительное время будут иметь первостепенное значение. Что же касается внепеченочной портальной гипертензии (ВПГ), то альтернативы оперативному лечению этой патологии нет. Собственные наблюдения более чем за 2000 оперированными пациентами с ПГ позволяют проследить эволюцию хирургического лечения ПГ и подвести некоторые итоги почти 40-летнего периода работы с этим контингентом больных. Началом хирургического лечения ПГ следует считать 80-90-е годы XIX века, когда в основу оперативного вмешательства была взята идея декомпрессии портальной системы, т.е. создания новых путей оттока крови из системы воротной вены. Для решения этой задачи почти одновременно были предложены 2 типа операций: 1-й - оментопари-етопексия, т.е. подшивание большого сальника к передней брюшной стенке, автором которой, согласно данным литературы, является S. Talma (1898); 2-й - сосудистый портокавальный анастомоз (ПКА), что было предложено Н.В. Экком (1877). Идея Talma дала начало целому направлению в хирургии ПГ, названному «органоанастомозы», сторонники которого использовали для этой цели не только сальник, фиксируя его к печени, почке, полой вене, но и целые органы, такие как тонкая кишка, желудок, печень, селезенка, подшивая их в зависимости от уровня блока друг к другу, легкому, диафрагме, мышцам, брюшной стенке. Сравнительно простая техника вышеуказанных операций способствовала их широкому распространению в клинической практике. При этом подавляющая часть хирургов совмещала их со спленэктомией или перевязкой селезеночной артерии, мотивируя такую комбинацию тремя обстоятельствами:
Следует заметить, что спленэктомия в комбинации с органоанастомозами среди российских хирургов и хирургов бывшего союзного государства, так же как и в нашем отделении, была операцией выбора в течение как минимум 3 десятилетий (1950-1980 гг.) при лечении больных ПГ. Изучение данных литературы и многолетний личный опыт показали малую эффективность этих операций в борьбе с проявлениями ПГ, следствием чего явился практически полный отказ от их выполнения. Кроме того, как показали наши наблюдения, спленэктомия сопровождалась высокой послеоперационной летальностью, причинами которой являлись тромбоз сосудов портальной системы с последующим кровотечением из вариксов пищевода и желудка и печеночная недостаточность. Последняя в немалой степени была обусловлена и интраоперационной кровопотерей, достигающей в ряде случаев 2 л крови и более. Попытки ее умень- шения путем предварительной перевязки селезеночной артерии или дооперационной эмболиза-ции артериального притока к селезенке ощутимых результатов не дали. Будучи благополучно перенесенной, спленэктомия в ряде наблюдений осложнялась новым еще более тяжелым страданием - аспленической геморрагической тромбоцитемией, требующей новых лечебных подходов. Начиная с 1980 г. мы подвергли ревизии наше отношение к спленэктомии как самостоятельной операции и резко сузили показания к ней, ограничив их наличием 3 ситуаций:
При наличии ВРВ пищевода и желудка спленэктомия должна быть дополнена их прошиванием. Гиперспленизм, т.е. нарушение в составе периферической крови, в настоящее время не рассматривается как настоятельное показание к спленэктомии, ибо повышение числа тромбоцитов и лейкоцитов после удаления селезенки совершенно не влияет на течение ПГ, а в ряде случаев ухудшает прогноз болезни, о чем мы уже указали выше. В единичных наблюдениях у больных ЦП показанием к спленэктомии может быть желтуха и анемия, когда имеются доказательства в пользу гемолиза эритроцитов. Опыт показал, что спленэктомия в этой ситуации благотворно влияет на состояние больных и способствует улучшению функции печени. Однако подобные случаи редки (за последние 3 года мы оперировали одного такого больного); при наличии ВРВ спленэктомия должна обязательно сочетаться с операцией на пищеводе и желудке, иначе риск кровотечения из ВРВ остается. В случаях, когда слишком большие размеры селезенки препятствуют выполнению прямого вмешательства на варикозных венах пищевода и желудка, осуществляемого с целью лечения или профилактики гастроэзофагеальных кровотечений, а сосудистый ПКА не показан или невыполним, спленэк-томию можно признать оправданной операцией, без которой основное вмешательство оказалось бы неосуществимым. В связи с низкой эффективностью органоанасто-мозов и спленэктомии при кровотечениях из ВРВ пищевода и желудка в хирургии ПГ появилась новая проблема - проблема повторных операций, приобретшая особую актуальность для больных с ВПГ, которые в отличие от больных циррозом печени имеют практически нормальную функцию печени, а при отсутствии кровотечений — продолжительность жизни, не отличающуюся от таковой у здоровых людей. Перенеся по нескольку операций, выполненных в других лечебных учреждениях страны, эти больные поступали в наше отделение в связи с продолжающимися рецидивами кровотечения из ВРВ пищевода и желудка без всякой надежды на успех. 264 абдоминальная хирургия      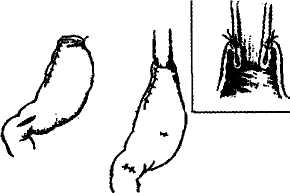 Рис. 1. Частичная эзофагогастрэктомия. Этапы формирования пищеводно-желудочного анастомоза по Цацаниди.  Рис. 2. Дистальный спленоренальный анастомоз. 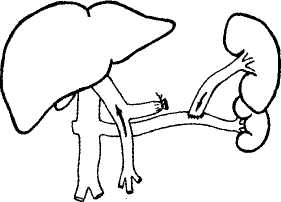   Вот почему, начиная с I960 г., в нашем отделении операцией выбора у ранее оперированных больных и, как правило, с уже удаленной селезенкой, страдающих рецидивами кровотечения из ВРВ пищевода и желудка, становится резекция проксимального отдела желудка и дистального отдела пищевода (частичная эзофагогастрэктомия), т.е. участков пищеварительного тракта, являющихся в 95% случаев источником кровотечения (рис.1). Вот почему, начиная с I960 г., в нашем отделении операцией выбора у ранее оперированных больных и, как правило, с уже удаленной селезенкой, страдающих рецидивами кровотечения из ВРВ пищевода и желудка, становится резекция проксимального отдела желудка и дистального отдела пищевода (частичная эзофагогастрэктомия), т.е. участков пищеварительного тракта, являющихся в 95% случаев источником кровотечения (рис.1).Первые операции частичной эзофагогастрэкто-мии в нашей клинике были выполнены проф. МД Пациора в промежутке 1960-1965 гг., однако из 9 больных 4 умерли от несостоятельности швов пищеводно-желудочного анастомоза. И только с 1968 г. после внедрения КН. Цацаниди инвагинационно-го метода пищеводного соустья непосредственные результаты этой операции значительно улучшились. По данным мировой литературы 19б0-70-х гг. на эту операцию возлагались большие надежды как наиболее радикальную, последнюю попытку борьбы с кровотечениями из флебэктазов пищевода и желудка, когда шунтирующие операции невыполнимы. К 1985 г. мы имели опыт уже 80 подобных операций, однако анализ отдаленных результатов заставил нас отнестись к ее популяризации с осторожностью. У подавляющего большинства больных, перенесших эту операцию, развились диспепсические расстройства, которые в 42% сочетались с симптомами агастральной астении в виде значительной потери масса тела и анемии. Кроме того, серьезными осложнениями оказались эрозивно-язвенные поражения культи желудка, оставшейся в условиях нарушенного оттока крови и в этой связи рецидивы кровотечений. Вместе с тем у отдельных больных срок наблюдения после операции уже превысил 30 лет (9 пациентов); рецидивов кровотечения у них не отмечалось, больные сохранили трудоспособность при остающемся небольшом дефиците масса тела. Анализ этих наблюдений не позволяет отказаться от этой операции и считать ее показанной в тех редких ситуациях, когда другого пути помочь этим больным не остается. Возможно, что полное, а не частичное удаление желудка улучшит результаты этой операции за счет исключения тяжелой гастро-патии со стороны остающейся культи этого органа. Однако этот вопрос требует дальнейшего изучения. Идея шунтирования портальной системы для больных ЦП сохраняет свою актуальность и по настоящее время. Однако накопленный мировой и собственный опыт (более 450 операций за последние 20 лет) показал, что прямые ПКА между воротной и нижней полой венами, радикально излечивая больного с ЦП от портальной ги- |
