тест. тест резидент СНМП 1 год без дистракт. Неотложные состояния в терапии
 Скачать 0.67 Mb. Скачать 0.67 Mb.
|
|
Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен? *пневмония *астматический статус *межреберная невралгия *спонтанный пневмоторакс *+острый коронарный синдром №40 У мужчины после физической нагрузки внезапно появилась острая жгучая боль за грудиной, слабость, холодный пот. Боли нитроглицерином не купировались. Объективно: тоны сердца резко приглушены, тахикардия 118 в минуту. В легких везикулярное дыхание, хрипов нет. Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен? *пневмония *астматический статус *межреберная невралгия *спонтанный пневмоторакс *+острый коронарный синдром №41 У пациента 66 лет, в анамнезе стенокардия, три часа назад появились загрудинные боли давящего характера, не купирующиеся после приема нитроглицерина, потерял сознание 2-3 минуты назад. При осмотре врачом скорой помощи сознание, пульс на сонной артерии и дыхание отсутствуют. НАИБОЛЕЕ вероятный предварительный диагноз: *смерть мозга *агональное состояние *биологическая смерть *предагональное состояние *+синдром внезапной коронарной смерти №42 Девушка 19 лет. В общественном транспорте внезапно появилась слабость, головокружение, потеряла сознание на 30 сек. Объективно: состояние средней тяжести. Сознание ясное. Кожные покровы холодные бледные. В легких дыхание везикулярное, хрипов нет. ЧДД 18 в мин. Тоны сердца ясные, ритмичные, ЧСС 100 в мин. АД 90/50 мм.рт.ст. (раб 100\60 мм рт ст) НАИБОЛЕЕ вероятный предварительный диагноз: *+обморок *эпилепсия *гипогликемия *гипертонический криз *нарушение мозгового кровообращения №43 Больной утром резко встал с кровати. Появилась резкая слабость, головокружение, потерял сознание. Анамнез: часто беспокоила изжога, боли в эпигасирии после еды, тошнота. Сознание – оглушение. Кожные покровы бледные, сухие. АД 100/60 мм.рт.ст. (адаптированное 120/80), тоны сердца приглушены, ритмичные. В легких хрипов нет. Живот мягкий болезненнй в эпигастрии. Печень не увеличена, безболезненная. Что из нижеперечисленного является НАИБОЛЕЕ вероятной причиной потери сознания *гипогликемия *гипергликемия *инфаркт миокарда *+ортостатический коллапс *нарушение мозгового кровообращения №44 Женщина 64 лет, в анамнезе ИБС, во время осмотра врачом скорой помощи потеряла сознание, развился цианоз кожных покровов, зрачки расширены, пульс на сонной артерии и дыхание отсутствуют. Симптомы клинической смерти: *смерть мозга *+клиническая смерть *агональное состояние *биологическая смерть *предагональное состояние №45 У мужчины после тяжелой физической нагрузки появилась острая сжимающая боль за грудиной, не проходящая после приема нитроглицерина, слабость, холодный пот. Объективно: тоны сердца приглушены, ЧСС 112 в мин. Какой из диагнозов НАИБОЛЕЕ верен? *пневмония *межреберная невралгия *спонтанный пневмоторакс *+острый коронарный синдром *стенокардия напряжения. ФК I №46 НАИБОЛЕЕ вероятная причина сильнейшей жгучей боли за грудиной, не купирующейся нитроглицерином при гипертоническом кризе *истерия *стенокардия *сердечная астма *+инфаркт миокарда *межреберная невралгия №47 У мужчины после значительной физической нагрузки появились слабость, сильные давящие боли за грудиной отдающие в левое плечо. Боли продолжались около 40 минут. На ЭКГ синусовая тахикардия 112 в минуту подъем сегмента ST более 3 мм в отведениях I, II, avL, V1-V4. НАИБОЛЕЕ вероятный предварительный диагноз: *спонтанная стенокардия *прогрессирующая стенокардия *+ОКС с подъемом сегмента ST *впервые возникшая стенокардия *острый инфаркт миокарда передней стенки левого желудочка №48 Мужчина 78 лет жалуется на жгучие боли за грудиной продолжительностью более 30 минут, одышку, страх смерти, слабость, потливость. В анамнезе ИБС, перенес 2 инфаркта миокарда, АГ, сахарный диабет. Объективно состояние тяжелое, кожные покровы бледные, влажные. Тоны сердца глухие ритмичные. АД 70/45 мм.рт.ст. ЭКГ ЧСС-110 в мин. Комплекс QS в отведениях I,II, AVL, V1-V4. НАИБОЛЕЕ вероятный диагноз: *разрыв аневризмы аорты *напряженный пневмоторакс *тромбоэмболия легочной артерии *+острый инфаркт миокарда кардиогенный шок *острый инфаркт миокарда, острая левожелудочковая недостаточность №49 Больная 72 лет. Жалобы на чувство нехватки воздуха, одышку, слабость, головокружение, тошноту. Анамнез: Артериальная гипертензия более 20 лет. Рабочее АД 160/100 мм.рт.ст. Принимает капозид, диротон. Состояние ухудшилось час назад. Объективно: Положение вынужденное – ортопное. Из носа и рта выделяется пена бледно-розового цвета. В легких дыхание жесткое, масса влажных средне- и мелкокалиберных хрипов по всем полям. ЧДД 28 в мин. Тоны сердца приглушены, ритмичные. ЧСС 108 в мин. АД 190/110 мм.рт.ст. ЭКГ: Отрицательной динамики в сравнении с предыдущими ЭКГ нет. НАИБОЛЕЕ вероятное осложнение развившееся у больной: *+отек легких *инфаркт миокарда *пароксизм аритмии *гипетронический криз *острая правожелудочковая недостаточность №50 Больная 74 года. Жалобы на одышку с затрудненным вдохом, чувство стеснения в грудной клетке, выделение пены из верхних дыхательных путей розового цвета. Анамнез: инфаркт миокарда, стенокардия напряжения ФКIII. Объективно состояние тяжелое, положение ортопное, кожные покровы – диффузный цианоз. Тоны сердца приглушены, тахикардия, акцент II тона над легочной артерией. ЧСС-120 в мин. В легких масса влажных крупнокалиберных хрипов по всем полям. ЧДД 36 в 1 мин. Печень +2 см., плотная. Пастозность голеней. ЭКГ: рубцовые изменения в области передней стенки левого желудочка. НАИБОЛЕЕ вероятное осложнение основного заболевания *эндокардит *+отек легких *пароксизм аритмии *острый перикардит *тромбоэмболия легочной артерии №51 Мужчина 47 лет жалуется на сжимающие боли за грудиной, одышку, слабость, холодный пот. Боли в течении 2-х часов. Состояние тяжелое. Кожные покровы бледные, холодные, покрыты холодным липким потом. Тоны сердца приглушены ритмичные, 110 в мин. АД 110/80 мм.рт.ст. В легких влажные хрипы, ЧДД 26 в мин. Какой метод исследования НАИБОЛЕЕ важен для подтверждения диагноза: *эхокардиография *глюкометрия *спирография *+электрокардиография *пульсоксиметрия №52 У больного с артериальной гипертонией внезапно наступило ухудшение состояния, усилилась головная боль, головокружение, мелькание «мушек» перед глазами, чувство жара, красные пятна на лице. АД 220/110 мм рт. ст. НАИБОЛЕЕ вероятное неотложное состояние у больного *стенокардия *крапивница *инфаркт миокарда *+гипертонический криз *гипогликемическая кома №53 Пациент 58 лет. Жалобы на головные боли, головокружение, шум в голове, резкую слабость в левых конечностях. Объективно: Сглаженность правой носогубной складки, птоз правого верхнего века. Сила мышц левых конечностей резко снижена. Тоны сердца ясные, громкие, акцент 2 тона над аортой. АД 190/100 мм рт ст. В легких жесткое дыхание, хрипов нет. НАИБОЛЕЕ вероятный предварительный диагноз? *неврит лицевого нерва *дисциркуляторная энцефалопатия *тромбоэмболия легочной артерии *+артериальная гипертензия. криз, инсульт *артериальная гипертензия криз. острая гипертоническая энцефалопатия №54 У пациента 67 лет, длительно страдающего артериальной гипертонией, на фоне повышения АД до 230/130 мм рт.ст. возникла интенсивная одышка. Пульс 92 в мин. При аускультации выслушиваются влажные двухсторонние мелкопузырчатые хрипы, ЧДД 26 в мин. НАИБОЛЕЕ вероятный предварительный диагноз? *двухсторонняя пневмония *хронический обструктивный бронхит в фазе обострения *тромбоэмболия легочной артерии, острая дыхательная недостаточность *бронхиальная астма, инфекционно- аллергическая форма, приступ удушья *+гипертонический криз. острая левожелудочковая недостаточность, отек легких №55 Больной мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов. На ЭКГ: хаотический неправильный ритм, комплексы QRS и зубцы T отсутствуют. НАИБОЛЕЕ вероятное нарушение ритма: 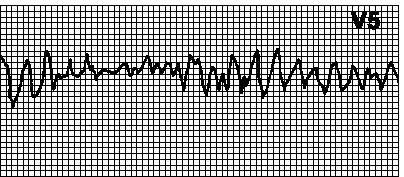 *пируэтная тахикардия *мерцательная аритмия *+фибрилляция желудочков *ускоренный идиовентрикулярный ритм *пароксизмальная предсердная тахикардия №56 Больной 62 лет во время осмотра потерял сознание, развился цианоз кожных покровов, дыхание, пульс на сонной артерии отсутствуют. На кардиомониторе: хаотические волны разной амплитуды и продолжительности. По какому из нижеперечисленных механизмов развилась остановка кровообращения? *+асистолия *мерцание предсердий *фибрилляция желудочков *электромеханическая диссоциация *пароксизмальная желудочковая тахикардия №57 У 73-летнего мужчины жалобы на боли за грудиной, более 1 часа, одышку. При обследовании кожные покровы бледные, влажные. Тоны сердца глухие. АД105/80 мм рт ст. На ЭКГ – ЧСС 108 в мин., подъем интервала ST в отведениях I, II, avL, V1-V4 на 5 мм, патологический зубец Q в отведениях I, II, avL, комплекс QRS 0,09 сек. НАИБОЛЕЕ вероятный предварительный диагноз: *+ОИМ передней стенки *ОКС с подъемом сегмента ST *прогрессирующая стенокардия *расслаивающая аневризма аорты *тромбоэмболия легочной артерии №58 Больной 59 лет. Жалобы на сжимающие боли в области сердца, длительностью более 40 минут, одышка смешанного характера, страх смерти, резкая слабость. Состояние крайне тяжелое. Положение вынужденное с приподнятым головным концом. Кожные покровы бледные, влажные. ЧСС 120 в мин, АД 90/70 мм рт ст. На ЭКГ - подъем сегмента ST в III, avF отведениях, глубокий, широкий зубец Q в отведениях III, avF. Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен? *спонтанная стенокардия *прогрессирующая стенокардия *ОКС с подъемом сегмента ST *+ОИМ задней стенки левого желудочка *пароксизмальная желудочковая тахикардия №59 Пожилая женщина с жалобами на сильную головную боль, сердцебиение, боли за грудиной, слабость. Объективно: возбуждена, пульс 112 уд.\мин, артериальное давление 195/110 мм рт.ст. Тоны сердца ясные, громкие, акцент 2 тона над аортой. НАИБОЛЕЕ вероятное неотложное состояние: *отек легких *кардиогенный шок *+гипертонический криз *острый коронарный синдром *тромбоэмболия легочной артерии №60 Мужчина 79 лет. Жалобы на головные боли в затылочной области, головокружение, шум в ушах, слабость. В течение 10 лет повышается артериальное давление, ухудшение состояния в течение недели. Объективно: сознание ясное. Тоны сердца ясные, акцент II тона над аортой. ЧСС 90 в мин. АД 170/100 мм рт. ст. НАИБОЛЕЕ вероятный предварительный диагноз? *ИБС. прогрессирующая стенокардия *феохромоцитома. гипертонический криз *артериальная гипертензия I ст. гипертонический криз *+артериальная гипертензия II ст. гипертонический криз *артериальная гипертензия III ст. гипертонический криз №61 У больного на ЭКГ отсутствуют зубцы Р, вместо них волны f разной амплитуды и длительности, лучше видны в отведениях II, III, avF, V1-V2, расстояние RR разное. Какое нарушение ритма НАИБОЛЕЕ вероятно? *синусовая аритмия *трепетание предсердий *+мерцательная аритмия *атриовентрикулярная блокада I степени *атриовентрикулярная блокада II степени №62 Больной мужчина 57 лет во время осмотра внезапно потерял сознание, появились кратковременные тонико-клонические судороги, цианоз кожных покровов. На ЭКГ: хаотический неправильный ритм, комплексы QRS и зубцы T отсутствуют. НАИБОЛЕЕ вероятное нарушение ритма: *пируэтная тахикардия *мерцательная аритмия *+фибрилляция желудочков *ускоренный идиовентрикулярный ритм *пароксизмальная предсердная тахикардия №63 У молодого мужчины во время тренировки появились боли в области сердца, сердцебиение, сильная слабость. Объективно: кожные покровы бледные, без сознания, пульс на сонной артерии отсутствует, зрачки умеренно расширены, реакция на свет вялая. По какому, из нижеперечисленных механизмов НАИБОЛЕЕ вероятно развивается остановка кровообращения? *асистолия *мерцание предсердий *+фибрилляция желудочков *электромеханическая диссоциация *пароксизмальная желудочковая тахикардия №64 Больной А., 45 л. Жалуется на перебои в работе сердца, сердцебиение, слабость. На ЭКГ: отсутствие зубцов P, беспорядочные крупно- или мелковолновые колебания изолинии. Частота предсердных волн 350-600 мин, частота желудочковых сокращений 100-180 мин. НАИБОЛЕЕ вероятное нарушение: *трепетание предсердий *+мерцательная аритмия *миграция водителя ритма *ускоренный идиовентрикулярный ритм *пароксизмальная предсердная тахикардия №65 Больной А., 45 л. Жалобы на давящие боли в области сердца. ЭКГ: внеочередной, широкий (> 0,12 с) и деформированный комплекс QRS. Сегмент ST и зубец T дискордантны комплексу QRS. Зубец P не связан с экстрасистолами. Интервал между пред- и постэкстрасистолическим зубцами P равен удвоенному нормальному интервалу PP. НАИБОЛЕЕ вероятное нарушение: *пируэтная тахикардия *мерцательная аритмия *АВ-узловая экстрасистола *+желудочковая экстрасистола *пароксизмальная предсердная тахикардия №66 26-летняя женщина с жалобами на сердцебиение. В анамнезе были подобные приступы. На ЭКГ: ЧСС около 200 в мин, нет видимых зубцов Р, комплексы QRS, сегменты ST и зубцы Т без изменений. НАИБОЛЕЕ вероятный предварительный диагноз? *синдром WPW *синусовая тахикардия *мерцательная аритмия *трепетание предсердий *+пароксизмальная тахикардия №67 У мужчины на ЭКГ: PQ < 0,12 с, наличие дельта-волны, комплексы QRS широкие, интервал ST и зубец T дискордантны комплексу QRS. Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ: *нарушение внутрижелудочковой проводимости *неполная блокада левой ножки пучка Гиса *полная блокада левой ножки пучка Гиса *блокада правой ножки пучка Гиса *+синдром WPW №68 У больного на ЭКГ – отсутствуют зубцы Р, вместо них волны f разной амплитуды и длительности, лучше видны в отведениях II, III, avF, V1-V2, расстояние RR неодинаковое. Какое нарушение ритма НАИБОЛЕЕ вероятно? *синусовая аритмия *трепетание предсердий *+мерцательная аритмия *атриовентрикулярная блокада I степени *атриовентрикулярная блокада II степени №69 У больного 71 г на ЭКГ ритм правильный с пилообразными предсердными волнами f, наиболее отчетливыми в отведениях II, III, aVF, V1. Частота предсердных волн 250 мин. Какое нарушение ритма НАИБОЛЕЕ вероятно? *пароксизмальная предсердная тахикардия *ускоренный идиовентрикулярный ритм *миграция водителя ритма *+трепетание предсердий *мерцательная аритмия №70 Мужчина 55 лет с жалобами на сердцебиение, одышку, общую слабость. Больным себя считает около 3-х дней, в анамнезе перенесенный инфаркт миокарда. На ЭКГ зубец P не регистрируется, имеются предсердные волны F с частотой 250 в мин, одинаковые по длине, форме и высоте (в виде «зубьев пилы»), хорошо видны в отведениях II, III, avF, V1. Интервалы R-R одинаковы. Комплекс QRS не изменен. НАИБОЛЕЕ вероятный предварительный диагноз *синусовая аритмия *фибрилляция предсердий *атриовентрикулярная блокада I степени *атриовентрикулярная блокада II степени *+трепетание предсердий, правильная форма №71 Мужчина 65 лет с жалобами на сжимающие боли за грудиной иррадиирующие в левую руку, купировались нитроглицерином, появились при физической нагрузке, сердцебиение, перебои в работе сердца. В анамнезе артериальная гипертония в течение 20 лет с максимальным подъемом до 200/100 мм.рт.ст. Последний год принимал верапамил 240 мг в сутки. На ЭКГ увеличение интервала PQ более 0,24 сек. НАИБОЛЕЕ вероятный предварительный диагноз *трепетание предсердий *+атриовентрикулярная блокада I степени *атриовентрикулярная блокада III степени *атриовентрикулярная блокада II степени типа Мобитц I *атриовентрикулярная блокада II степени типа Мобитц II №72 Мужчина 65 лет с жалобами на резкую слабость, головокружение, головные боли, давящие боли за грудиной, купирующиеся нитроглицерином. В анамнезе инфаркт миокарда 3 года назад. На ЭКГ постепенное нарастающее удлинение интервала P-Q с последующим выпадением желудочкового комплекса, после чего возникает длинная пауза. НАИБОЛЕЕ вероятный предварительный диагноз *трепетание предсердий *атриовентрикулярная блокада I степени *атриовентрикулярная блокада III степени *+атриовентрикулярная блокада II степени типа Мобитц I *атриовентрикулярная блокада II степени типа Мобитц II №73 Мужчина 52 лет, выписался из стационара, где проходил лечение по поводу острого инфаркта миокарда. На ЭКГ появилось постепенное удлинение P-Q интервала с периодическим выпадением комплекса QRS. Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ: *а-v блокада I ст *а-v блокада III ст *синоаурикулярная блокада II ст *+а-v блокада II ст. типа Мобитц I *а-v блокада II ст. типа Мобитц II №74 У мужчины 60 лет, при оказании медицинской помощи реанимационной бригадой скорой помощи по поводу крупноочагового задне-диафрагмального инфаркта миокарда развилась кратковременная потеря сознания с судорожным синдромом, непроизвольным мочеиспусканием. Тоны сердца приглушены, ЧСС 34 в мин. АД 130/70 мм рт ст. На ЭКГ атриовентрикулярная диссоциация. Число P 80 в мин, QRS 34 в мин. Ширина QRS комплекса 0,14 сек. Какое нарушение ритма НАИБОЛЕЕ вероятно на ЭКГ: *а-v блокада I ст *+а-v блокада III ст *синоаурикулярная блокада II ст *а-v блокада II ст. типа Мобитц I *а-v блокада II ст. типа Мобитц II №75 Больной С., 40 л. Жалобы на слабость, головокружение, кратковременную потерю сознания, судороги, непроизвольное мочеиспускание. Приступы брадикардии около года после перенесенного миокардита. Состояние средней тяжести. Сознание ясное. Кожные покровы бледные, сухие. В легких дыхание везикулярное, хрипов нет, ЧДД -18 в мин. Тоны сердца приглушены. АД 110/70 мм рт ст. ЭКГ: частота сокращений предсердий 80 в мин ритмично, желудочков – 26 в мин ритмично. QRS - 0, 14 сек. Какое нарушение проводимости НАИБОЛЕЕ вероятно на ЭКГ: *а-v блокада I ст *+а-v блокада III ст *синоаурикулярная блокада II ст *а-v блокада II ст. типа Мобитц I *а-v блокада II ст. типа Мобитц II №76 У женщины жалобы на сухой кашель, чувство саднения за грудиной. Температура тела 37,5°С. Больна в течение 3-х дней после простуды. При аускультации легких везикулярное дыхание с удлиненным выдохом, сухие хрипы. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *хронический бронхит *бронхиальная астма *+острый бронхит *сухой плеврит *пневмония №77 Мужчина, 55 лет. Жалобы на кашель с выделением слизисто-гнойной мокроты, одышку, слабость. Сухой кашель по утрам в около 15 лет, курит в течение 30 лет. При осмотре – цианоз носогубного треугольника. ЧДД – 23 в мин. При аускультации легких: жесткое дыхание, сухие и влажные крупнопузырчатые хрипы. При перкуссии легких - коробочный оттенок звука. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *пневмония *острый плеврит *туберкулез легких *бронхоэктатическая болезнь *+хронический обструктивный бронхит №78 Больной,24 г. Заболел остро вечером, когда появился озноб, головная боль, температура 39 С. К утру стали беспокоить покашливание и боли в правой половине грудной клетки при дыхании. Перед заболеванием перенес значительное переохлаждение. Объективно: Румянец на правой щеке. ЧД 25 в мин. Правая половина грудной клетки отстает в акте дыхания. Перкуторно – укорочение звука справа в подлопаточной области, Дыхание справа бронхиальное, выслушивается крепитация. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *острый бронхит *острая респираторная вирусная инфекция *обострение хронического обструктивного бронхита *бронхиальная астма, тяжелая персистирующая течения *+внебольничная правосторонняя нижнедолевая пневмония №79 60-летний больной с высокой лихорадкой и кашлем с выделением вязкой темно-коричневой мокроты. Жалобы на одышку, выраженную общую слабость, боли в грудной клетке справа, озноб. Состояние тяжелое, румянец на щеке справа, в легких справа в нижних отделах дыхание не прослушивается, влажные мелкопузырчатые хрипы, ЧДД 30, АД 140/70, ЧСС 120 в мин. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *абсцесс легкого. *эксудативный плеврит *острый респираторный синдром *+правосторонняя крупозная пневмония, ДН І *аспирационная пневмония, тяжелое течение, ДН ІІ №80 Женщина 41 л. Жалобы на чувство нехватки воздуха, сухой кашель. Из анамнеза: страдает аллергическим ринитом. Резкое ухудшение самочувствия после приема таблеток аскорбиновой кислоты. Объективно: Состояние тяжелое. Возбуждена. Кожные покровы бледные. Дыхание шумное. Над легкими жесткое дыхание, по всем легочным полям масса сухих свистящих хрипов. Частота дыхания 37 в мин. Тоны сердца глухие, ритм правильный. ЧСС 127 в мин. АД 130/80 мм рт. ст. НАИБОЛЕЕ вероятный предварительный диагноз? *гипогликемическая кома *медикаментозная аллергия, крапивница *+медикаментозная аллергия, бронхоспазм *бронхиальная астма, приступный период *медикаментозная аллергия, анафилактический шок №81 Больной 34 лет. Жалобы на сильный надсадный кашель с мокротой зеленого цвета, с прожилками алой крови. Из анамнеза: С детства страдает хроническим бронхитом. Последние 4 года мокрота отходит в большом количестве (до 300 мл в сутки), по утрам, полным ртом и имеет неприятный запах, иногда в мокроте замечал прожилки крови. Объективно: кожные покровы цианотичные. Ногти в виде часовых стекол, грудная клетка эмфизематозна. При аускультации в легких по всем полям сухие и влажные звучные хрипы. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ вероятен? *рак легких *острый плеврит *туберкулез легких *бронхиальная астма *+бронхоэктатическая болезнь №82 У больной 49 лет, страдающей варикозным расширением вен, внезапно развилась загрудинная боль, одышка, свистящие хрипы в легких справа, повышение температуры до 38°с. на ЭКГ QIII- SI. НАИБОЛЕЕ вероятный предварительный диагноз: *инфаркт миокарда *астматический статус *крупозная пневмония *ателектаз легкого справа *+тромбоэмболия легочной артерии №83 У пожилого пациента внезапно появилась острая боль за грудиной, сухой кашель, головокружение. Позже развилась одышка инспираторного типа и цианоз верхней части тела в сочетании с бледностью кожи. Визуально определяется патологическая пульсация в эпигастральной области. Перкуторно: расширение правой границы сердца, аускультативно – акцент II тона и раздвоение над легочной артерией. Какой из ниже перечисленных диагнозов НАИБОЛЕЕ верен? *инфаркт миокарда *астматический статус *крупозная пневмония *ателектаз легкого справа *+тромбоэмболия легочной артерии №84 У роженицы 32 лет во время первых родов появились сильные боли в грудной клетке, резкая одышка смешанного характера, потеряла сознание. Объективно: состояние тяжелое, сознание отсутствует, сине-багровый цианоз верхней части тела. Дыхание поверхностное 50 в мин. При аускультации дыхание в правой половине грудной клетки резко ослаблено, единичные сухие хрипы, в нижних отделах мелкопузырчатые хрипы. Шейные вены набухшие, пульс нитевидный 100 в мин. АД 90/40 мм рт. ст. Сердечные тоны глухие, расщепление второго тона над легочной артерией. Какой из ниже перечисленных предварительных диагнозов НАИБОЛЕЕ вероятен? *бронхиальная астма *артериальная гипертензия *внебольничная пневмония *+тромбоэмболия легочной артерии *острая левожелудочковая недостаточность №85 У пациента страдающего варикозным расширением вен, внезапно развилась загрудинная боль, одышка, свистящие хрипы в легких справа, повышение температуры до 38°с. на ЭКГ QIII -SI. НАИБОЛЕЕ вероятный предварительный диагноз: *инфаркт миокарда *астматический статус *крупозная пневмония *ателектаз легкого справа *+тромбоэмболия легочной артерии №86 Пациент с внезапной острой болью за грудиной. Чуть позже развилась одышка инспираторного типа и цианоз в сочетании с бледностью кожи. Визуально определяется патологическая пульсация в эпигастральной области. Перкуторно: расширение правой границы сердца, аускультативно акцент II тона и раздвоение его над легочной артерией. Какой из ниже перечисленных диагнозов НАИБОЛЕЕ верен? *инфаркт миокарда *астматический статус *крупозная пневмония *ателектаз легкого справа *+тромбоэмболия легочной артерии №87 У больного 32 лет на фоне пневмонии ухудшилось состояние, усилилась одышка, сопор, профузный пот, цианоз кожных покровов, ЧДД 40 в мин. с участием вспомогательной мускулатуры, ЧСС 140 в мин. Какое из нижеперечисленных осложнении НАИБОЛЕЕ верно? *сепсис *инфекционно-токсический шок *абсцесс легкого, эмпиема плевры *острая дыхательная недостаточность ІІ степени *+острая дыхательная недостаточность ІІІ степени №88 Больной Б., доставлен службой скорой помощи с предварительным диагнозом- бронхиальная астма средней степени тяжести. НАИБОЛЕЕ вероятный характер мокроты у больного: *+вязкой стекловидной мокроты №89 В диагностических целях больному бронхолегочным заболеванием назначено анализ мокроты. Мокрота: прозрачная, стекловидная, спирали Куршмана+++. При каком из перечисленных заболеваний НАИБОЛЕЕ характерно обнаружение спиралей Куршмана? *+ бронхиальная астма №90 Мужчина 50 лет обратился с жалобами на экспираторную одышку приступообразного характера, кашель с трудноотделяемой слизистой мокротой. Страдает бронхиальной астмой. Ухудшение связывает с перенесенным ОРВИ. Количество ингаляций беродуала самостоятельно увеличил до 10 раз в сутки. Последние 2 дня приступ полностью не купируется. Состояние тяжелое. Кожа цианотичная, покрыта потом. Ортопноэ. ЧДД 36 в мин. Кожа цианотичная, покрыта потом. Дыхание ослабленное, участки “немого” легкого. ЧСС 120 в мин. АД 100/60 мм рт.ст. Какой из нижеперечисленных диагнозов НАИБОЛЕЕ верен: *пневмоторакс *тяжелый приступ *+астматический статус *приступ легкой степени *приступ средней тяжести №91 НАИБОЛЕЕ частое осложнение, развивающееся при частом использовании ингаляций β-2-адреномиметиков у больного с бронхиальной астмой? *+ синдромом слабости синусового узла №92 Больная 32 лет поступила по поводу некупирующегося приступа экспираторного удушья. Приступы удушья в течение 15 лет, купировались ингаляциями бета-стимуляторов. В течение последней недели учащение приступов удушья. Принимала эуфиллин по 3 раза в день и ингаляции сальбутамола до 6-8 раз в сутки. Объективно: Больная беспокойная, возбуждение, обильный пот, цианоз. ЧД - 30 в мин., поверхностное с участием вспомогательной мускулатуры. Грудная клетка бочкообразная, дыхание ослаблено, хрипов нет. АД - 120/70 мм рт.ст. Пульс 120 в мин. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? №93 У больной бронхиальной астмой тяжелый затяжной приступ удушья. После ингаляции 4-х доз беротека лучше не стало. Вызвала скорую помощь. При осмотре дистанционные свистящие хрипы. При аускультации дыхание резко ослаблено, местами не выслушивается, хрипов нет. ЧД - 30 в мин. Пульс - 100 в минуту, АД - 110/60 мм рт.ст. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *сердечная астма *+астматический статус *острое легочное сердце *спонтанный пневмоторакс *тромбоэмболия легочной артерии №94 Больнаяс жалобами на затрудненное дыхание. В анамнезе бронхиальная астма. Состояние средней степени тяжести. Физическая активность ограничена. Кожные покровы цианотичные. В дыхании участвует вспомогательная мускулатура. При аускультации в легких жесткое дыхание, сухие свистящие хрипы. ЧДД 23 в мин. Тоны сердца приглушены, ритм правильный. ЧСС 92 в мин. АД 130/90 мм.рт.ст. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *хронический бронхит в стадии обострения *хроническая обструктивная болезнь легких, ДН III *+бронхиальная астма, приступ легкой степени. ДН I *бронхиальная астма, приступ средне степени. ДН II *бронхиальная астма, приступ тяжелой степени. ДН III №95 Женщину беспокоит затрудненное дыхание со свистом в груди, приступообразный кашель, во время кашля выделяется светлая вязкая мокрота. Приступы удушья почти ежедневно, ночные приступы 1 раз в неделю. В анамнезе отмечает крапивницу, ринит. Объективно: состояние средней тяжести, слышны на расстоянии хрипы, выдох затруднен. ЧД 26 в мин., перкуторно над легкими коробочный звук, аускультативно - рассеянные сухие свистящие хрипы спереди и сзади. Тоны сердца приглушены. ЧСС 90 в мин., ритмичные. АД 110/80 мм рт.ст. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *хронический бронхит в стадии обострения *хроническая обструктивная болезнь легких, ДН III *+бронхиальная астма, приступ легкой степени. ДН I *бронхиальная астма, приступ средне степени. ДН II *бронхиальная астма, приступ тяжелой степени. ДН III №96 Мужчина 30 лет обнаружен на улице вечером в тяжелом состоянии. Жалоб предъявить не может в связи с тяжестью состояния. Объективно: выраженная бледность кожных покровов. Следов насилия не обнаружено. Отмечается выделение изо рта алой крови. ЧСС 120 уд.в мин., АД 80/50 мм.рт.ст. Какой из нижеперечисленных осложнении НАИБОЛЕЕ вероятен? *ТЭЛА *отек легких *+легочное кровотечение *желудочно-кишечное кровотечение *проникающее ранение грудной клетки №97 Девушка заболела остро: температура до 38,2º С, головная боль, ломота в мышцах и суставах, боли в горле при глотании, заложенность носа, рези в глазах, слезотечение. Состояние средней степени. Слизистая задней стенки глотки покрыта слизисто- гнойным отделяемым. Конъюнктива правого глаза гиперемирована, отечна. Подчелюстные, шейные лимфатические узлы увеличены до 1 см в диаметре. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *+ОРВИ *менингит *иерсиниоз *вирусный гепатит *менингоэнцефалит №98 Молодой человек с жалобами на сухой кашель, одышку, озноб, головная боль, слабость. Заболел после перенесенного ОРВИ. Температура тела 38,7 С. ЧДД – 22 в минуту. При аускультации легких: сухие свистящие хрипы. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ вероятен? *острый плеврит *+острый бронхит *туберкулез легких *бронхиальная астма *правосторонняя нижнедолевая пневмония №99 Пациент заболел остро вечером, когда появился озноб, головная боль, температура 39 С. К утру стали беспокоить покашливание и боли в правой половине грудной клетки при дыхании. Перед заболеванием перенес значительное переохлаждение. Объективно: Румянец на правой щеке. ЧД 25 в мин. Правая половина грудной клетки отстает в акте дыхания. Перкуторно – укорочение звука справа в подлопаточной области. Дыхание справа бронхиальное, выслушивается крепитация. Какой из нижеперечисленных предварительных диагнозов НАИБОЛЕЕ верен? *острый бронхит *острая респираторная вирусная инфекция *обострение хронического обструктивного бронхита *бронхиальная астма, тяжелая персистирующая течения *+внебольничная правосторонняя нижнедолевая пневмония №100 У девушки появилась внезапная слабость, чувство сильного голода, выступил холодный пот, вначале отмечался тремор конечностей и тахикардия, затем стала сонлива, развились судороги. НАИБОЛЕЕ вероятное состояние: *коллапс *фебрильные судороги *анафилактический шок *+гипогликемическая кома *гепаторенальная недостаточность №101 Пациентка 62 года, в бессознательном состоянии. Объективно: кожа сухая, выявляется гиперкератоз в области локтей и стоп, ломкость и тусклая окраска волос, поперечная исчерченность ногтей. На шее выявляется послеоперационный шрам. Температура тела 35.7, АД- 70/40 мм. рт. ст., ЧДД- 13 в минуту. Развитие какой комы НАИБОЛЕЕ вероятно? *кетоацидотической *+гипотиреоидной *травматической *цереброгенной *алкогольной №102 Молодой человек 27 лет в коматозном состоянии. В течение двух месяцев больной жаловался на значительную слабость, жажду, похудел на 8 кг. Резкое ухудшение отмечает на протяжении двух дней. Объективно: кожа сухая, бледная, тургор снижен, арефлексия. Дыхание Куссмауля, запах ацетона изо рта. АД 90/60 мм. рт. ст, пульс 92, мягкий, малого наполнения. При пальпации живота - вздутие, брюшная стенка напряжена. Гликемия 25 ммоль/л. Развитие какой комы НАИБОЛЕЕ вероятно? *+кетоацидотической *гипогликемической *гипотиреоидной *уремической *печеночной №103 Пациент 20 лет, доставлен в приемное отделение больницы в бессознательном состоянии. Со слов матери, страдает сахарным диабетом с 5 лет, получает 22 ЕД инсулина в сутки. Ходил в поход на два дня, инъекции инсулина не делал. По возвращении домой жаловался на слабость, сонливость, жажду, потерю аппетита. Вечером потерял сознание. Объективно: кожные покровы сухие, мускулатура вялая, зрачки сужены, реакция на свет отсутствует, тонус глазных яблок снижен, Ps 90 в минуту, АД 90/60 мм рт. ст., ЧДД 24 в мин, в выдыхаемом воздухе запах ацетона. Развитие какой комы НАИБОЛЕЕ вероятно? *+кетоацидотической *гипогликемической *гипотиреоидной *уремической *печеночной №104 Человек 78 лет. В кармане есть паспорт больного сахарным диабетом, в котором указано, что он принимал манинил. Объективно: температура 38,6 ° С. Кожа и слизистые оболочки сухие. Тонус глазных яблок снижен. АД 100/60 мм.рт.ст. Пульс 120 в мин., аритмичный, слабого наполнения. Тоны сердца глухие. Мерцательная аритмия. Дыхание поверхностное, 36 в мин. Печень + 5 см, плотность повышена. Тонус мышц снижен. Сахар крови 42 ммоль/л. Развитие какой комы НАИБОЛЕЕ вероятно? *+гиперосмолярной *гипогликемической *лактацидемической *кетоацидотической *цереброгенной №105 У ребенка 8 лет появилась внезапная слабость, чувство сильного голода, выступил холодный пот, вначале отмечался тремор конечностей и тахикардия, затем ребенок стал сонлив, развились судороги. НАИБОЛЕЕ вероятное состояние: *коллапс *фебрильные судороги *анафилактический шок *+гипогликемическая кома *гепаторенальная недостаточность №106 Человек 52 года. Внезапно потерял сознание. Со слов близких, страдает сахарным диабетом, по поводу чего принимает инсулин подкожно. Состояние тяжелое, кожные покровы бледные, обильный пот. В легких везикулярное дыхание, хрипов нет. Тоны сердца приглушены, ритм правильный, ЧСС 90 в мин, АД 100/60 мм рт ст. НАИБОЛЕЕ вероятный предварительный диагноз: *гипергликемическая кома *геморрагический инсульт *+гипогликемическая кома *ишемический инсульт *кардиогенный шок №107 Подросток 18 лет в коматозном состоянии. Со слов родителей получает инсулин. Два часа назад чувствовал себя здоровым, ввел инсулин, после чего была физическая нагрузка. Развитие какой комы НАИБОЛЕЕ вероятно? *уремической *молочнокислой *гиперосмолярной *кетоацидотической *+гипогликемической №108 Пациентка без сознания, на внешние раздражители не реагирует. Кожные покровы бледные, влажные, холодные. Дыхание редкое и глубокое. АД 90/53 мм. рт. ст., ЧСС 110 в минуту. Глюкоза крови 1,4 ммоль⁄литр. Развитие какой комы НАИБОЛЕЕ вероятно? |
