Ответы к госэкзамену по хирургии. Общая хирургия
 Скачать 5.42 Mb. Скачать 5.42 Mb.
|
|
II. По распространенности: А) местный:
Б) распространенный (разлитой):
III. По характеру экссудата:
IV. Фазы течения:
ПАТОГЕНЕЗ ПЕРИТОНИТА 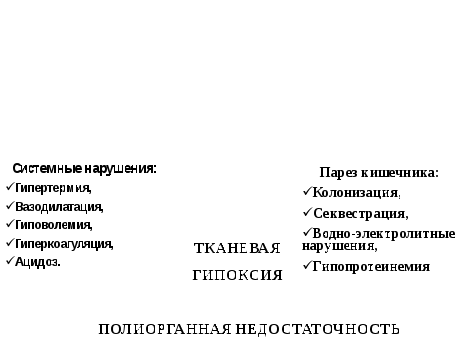 КЛИНИЧЕСКАЯ КАРТИНА Клиническая картина перитонита определяется видом, количеством и вирулентностью возбудителя, состоянием иммунологических сил организма и адекватностью предпринимаемого лечения. В зависимости от времени и темпа нарастания патофизиологических изменений в организме происходит стадийное развитие клинической картины. I. Реактивная (24 часа) – стадия максимально выраженных местных проявлений: резкий болевой синдром, защитное напряжение мышц передней брюшной стенки, рвота, двигательное возбуждение. Общие проявления – замедление, а затем учащение пульса, температура до 38о С, выраженный нейтрофильный сдвиг в формуле крови. II. Токсическая (24—72 часа), «мнимого благополучия» – стадия стихания местных проявлений и превалирования общих реакций (интоксикация, обусловленная циркуляцией в крови экзо- и эндотоксинов, нарушение клеточного метаболизма). У больных наблюдаются: бледность, заостренные черты лица, малоподвижность или эйфория, учащение пульса свыше 120 уд./мин., снижение АД, поздняя рвота, гектический характер температуры, гнойно-токсический сдвиг в формуле крови. Местные проявления характеризуются снижением болевого синдрома, защитного напряжения мышц, исчезновением перистальтики, нарастающим метеоризмом. Развивается эндотоксический шок. III. Терминальная (свыше 72 часов) – стадия характеризуется воздействием токсинов на высшие отделы центральной нервной системы. Это стадия глубокой интоксикации на грани обратимости: лицо Гиппократа, адинамия, прострация. Нередко делирий, расстройство сердечно-сосудистой деятельности и дыхания, рвота с каловым запахом, падение температуры тела на фоне резкого нейтрофильного сдвига в формуле крови. Из местных повреждений отмечается полное отсутствие перистальтики, значительный метеоризм, развитая болезненность по всему животу. Характерным признаком острого перитонита является симптом Щеткина –Блюмберга, механизм которого связан с изменением степени растяжения (боль) воспалительно-измененной париетальной брюшины. В начальных стадиях этот симптом выражен в зоне проекции воспалительного очага, а в дальнейшем и по всему животу. Установлению диагноза помогают вагинальное и ректальное исследование. Острый гнойный перитонит, особенно в терминальной стадии, может осложняться печеночно-почечной недостаточностью, которая характеризуется прогрессирующим ухудшением общего состояния, гипертермией, желтухой, снижением диуреза. КЛИНИКА
Отличается течение острого гнойного перитонита у детей и в пожилом возрасте. У детей воспалительный процесс в брюшной полости отличается склонностью к быстрой генерализации (короткий сальник, большая интенсивность всасывания продуктов воспаления). В старческом возрасте на первый план выступает снижение интенсивности болей или позднее ее проявление. Боль в области первичного очага слабо выражена. Напряжение мышц живота также менее выражено. При этом наблюдается ухудшение общего состояния больного. Послеоперационный перитонит является наиболее частой причиной летальных исходов после операций на органах брюшной полости. Он развивается вследствие недостаточности культи 12-перстной кишки, желудочно-кишечных и межкишечных анастамозов, вытекания желчи при операциях на желчевыводящих и др. протоках. Клиническая картина у многих больных не четко выражена, что обусловлено операционной травмой и обезболиванием. В ранней стадии большое значение имеет необъяснимый парез кишечника. Боль, напряжение мышц живота, изменение гемодинамики, психические нарушения появляются в поздний период, когда оперативное вмешательство уже не помогает. Этот вид перитонита следует дифференцировать с послеопреационным парезом кишечника. Диагностические приемы:
ОГРАНИЧЕННЫЕ ПЕРИТОНИТЫ При ограниченном перитоните воспалительный процесс обычно расположен в одной области брюшной полости; ограничен от других областей спайками и прилежащими органами. Формы ограниченного перитонита в зависимости от локализации:
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА с:
Современные принципы лечения пациентов с перитонитом. Методы детоксикации у пациентов с перитонитом. ЛЕЧЕНИЕ ПЕРИТОНИТА Лечение больных с острым перитонитом должно быть своевременно комплексным, патогенетическим и складываться из следующих этапов. 1. Кратковременная интенсивная предоперационная подготовка с учетом тяжести состояния больного и фазы перитонита. Она должна быть направлена на восстановление объема циркулирующей крови, коррекцию водно-электролитных нарушений, дезинтоксикацию, улучшение микроциркуляции и реологических свойств крови, стабилизацию деятельности сердечно-сосудистой системы и улучшение функционирова-ния печени и почек. 2. Диагноз «Разлитой острый перитонит» является абсолютным показанием к экстренному хирургическому вмешательству. 3. Обезболивание – интубационный наркоз с хорошей релаксацией брюшной стенки. 4. Доступ – широкая срединная лапаротомия, которая создает условия для полноценной ревизии и санации всех отделов брюшной полости. ОПЕРАТИВНОЕ ЛЕЧЕНИЕ должно предусматривать:
Правила постановки дренажей:
При запущенном перитоните иногда применяют открытый или полуоткрытый методы ведения брюшной полости:
Летальность при тяжелых формах перитонита составляет 25—30%, а при развитии септического шока и ПОН она достигает 80—90%. Тактика при ограниченном перитоните
-- дренирование под контролем УЗИ, Кт, -- внебрюшинное, внеплевральное вскрытие и дренирование гнойника. Дезинтоксикационная терапия
Показания к релапаротомии
Грыжи, осложнения грыж брюшной полости. 74.Определение понятия, анатомия, причины, патогенез, классификация, атипичные виды грыж. Грыжа (hernia) - это выхождение внутренностей какой-либо полости через врождённые или приобретённые дефекты в её остове (каркасе) с сохранением целостности внутренних и наружных оболочек. В понятии «грыжа» обязательно должно присутствовать 4 компонента; - выхождение внутренностей полости; - наличие дефектов (врождённых или приобретённых) в её каркасе; - целостность внутренних оболочек; - целостность наружных оболочек. Если не соблюдается какой-либо из обозначенных принципов, это не грыжа. Например, при расхождении листков брюшины (внутренней оболочки) после абдоминальной операции развивается подкожная эвентрация внутренностей. При расхождении брюшины и всех слоев брюшной стенки возникает выпадение внутренносте. Учение о грыжах косит название герниологии. элементы грыжи Анатомические элементы грыжи: грыжевое содержимое, грыжевые ворота, грыжевой мешок и грыжевые оболочки. 1. грыжевое содержимое - органы брюшной полости, выходящие за пределы её каркаса (брюшной стенки) либо располагающиеся в грыжевом мешке в пределах этой полости (при внутренней грыже).
2. грыжевые ворота — дефект в остове (каркасе) полости. - Могут быть апоневротического типа (например, пупочное кольцо при одноимённой грыже), мышечного типа (ромб Лесгафта-Грюнвальда при поясничных грыжах), мышечно-апоневротического типа (при паховой грыже), костно-мышечно-апоневротического типа (при седалищной, запирательной грыже, грыже треугольника Пти); - могут быть врождёнными и приобретёнными (отсюда деление на врождённые и приобретённые грыжи) - могут быть простыми (имеющими прямой ход, например, пупочное кольцо) и сложными (изогнутый ход с наружными и внутренними отверстиями, например, паховый канал). 3. грыжевой мешок при грыже брюшной полости образован её внутренней оболочкой — брюшиной.
•может содержать перемычки, кисты (hernia encystica), быть множественным; • при скользящей грыже стенкой грыжевого мешка является не только брюшина, но и соскользнувший орган. Условия её образования: 1)наличие вблизи грыжевых ворот органа, расположенного мезоперитонеально; 2)относительная подвижность органа по отношению к брюшной стенке; 3) прочная фиксация висцеральной брюшины к этому органу; 4) рыхлая жировая прослойка в основании органа, являющаяся «салазками» для его соскальзывания. Развивающаяся грыжа за счёт плотной фиксации брюшины втягивает орган в грыжевые ворота - при соскальзывании его по «салазкам» он становится стенкой грыжевого мешка. 4. грыжевые оболочки. Наружные грыжевые оболочки для каждого вида грыжи — различные слои брюшной стенки. Например, при косой паховой грыже это: кожа, подкожная жировая клетчатка, поверхностная и глубокая фасции, оболочки семенного канатика (рис. 3). При пупочной грыже наружные оболочки— кожа с плотно фиксированной к ней fascia endoabdominalis. Этиология Важнейший этиологический момент возникновения грыжи — нарушение динамического равновесия между внутрибрюшным давлением и способностью стенок живота ему противодействовать. В развитии грыжевой болезни принимают участие три группы факторов: 1. факторы насилия: - напряжение брюшного пресса (тяжёлый физический труд, надрывный кашель, затруднение мочеиспускания при аденоме предстательной железы или стриктуре уретры, запоры и др.); - растяжение брюшной стенки (беременность, асцит, опухоли брюшной полости); - операция; - хроническая травма брюшной стенки. 2. факторы слабости: - анатомическая слабость (паховый или бедренный канал и т.д.); - врождённая слабость; - приобретенная слабость. 3. способствующие факторы: - ожирение или кахексия; - инфекционные болезни (при брюшном тифе — ценкеровские некрозы мышц); - наследственность (семейная предрасположенность); - возраст (чаще \ детей или стариков); - пол (чаще у женщин, при паховой грыже — у мужчин); - заболевания (болезни лёгких —> кашель —> повышение внутрибрюшного давления; аденома предстательной железы —> затруднение мочеиспускания —> повышение внутрибрюшного давления); - нарушения трофики различного генеза (поражение ЦНС и периферических нервов). 1. В зависимости от направления выхождения внутренностей: - наружные грыжи (паховые, бедренные, пупочные, белой линии живота, спигелевой линии, промежностные, седалищные, запирательные, поясничные — треугольника Пти и ромба Лесгафта-Грюнвальда, послеоперационные); - внутренние грыжи (диафрагмальные: пищеводного отверстия диафрагмы - скользящие и параэзофагеальные, щелей Ларрея и Бохдалека, отверстий аорты, нижней полой вены, нервных симпатических стволов, диафрагмальные грыжи атипичных мест; круглой, серповидной и венечной связок печени, поддиафрагмальных карманов: foramen Vinslovi; малого и большого сальника; грыжа Трейца; брыжейки тонкой и сигмовидной кишки; карманов илеоцекального угла и слепой кишки; дугласовых карманов, широкой связки матки и атипичных мест). 2. В зависимости от наличия всех составляющих грыжи бывают: - истинными (имеют все 4 анатомические элемента) - ложными (нет всех элементов). 3. По происхождению: - врождённая грыжа (Н. acquisita); - приобретённая грыжа (Н. congenita). 4. По анатомическим особенностям: - простая грыжа (грыжевое содержимое - один орган); - комбинированная грыжа (грыжевое содержимое - два и более органов); - скользящая грыжа. |