Конспект по инфекционным болезням. Общее об инфекциях и эпидемиологии
 Скачать 2.42 Mb. Скачать 2.42 Mb.
|
|
Часть боррелий гибнет с высвобождением эндотоксина => синдром интоксикации Боррелии стимулируют иммунный ответ => накопление ИК в синовиальной оболочке суставов, дерме, почках, миокарде => лайм-артрит, миокардит и пр. Причины хронизации: - замедленный иммунный ответ из-за поздней и слабовыраженной боррелиемии - возможность внутриклеточной персистенции - неустойчивая АГ-структура поверхностных белков боррелий К 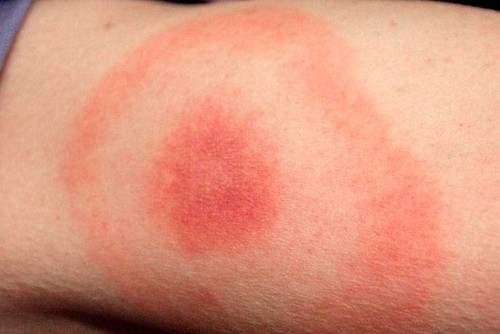 ЛАССИФИКАЦИЯ ЛАССИФИКАЦИЯМигрирующая эритема (от 7 дней до 2-3 недель) - эритема мигрирующая, ползучая, кольцевидная, размеры от нескольких см до 60 см, иногда зудящая или «горящая» - невыраженный интоксикационный синдром - иногда бывает регионарный лимфаденит Исхода: выздоровление на фоне лечения или прогрессирование Ранние проявления - диссемениция бореллий из первичного очага в различные органы Поздние проявления
КЛИНИКА Инкубационный период: 5-30 дней
ОСЛОЖНЕНИЯ АВ-блокады, менингит, невриты черепных нервов ДИАГНОСТИКА Сбор анамнеза и осмотр - сезонность: апрель-август; посещение эндемичных районов, леса, нападение клещей - лихорадка, сыпь на теле, эритема в месте укуса клеща, ригидность мышц шеи, признаки воспаления суставов КАК (повышение СОЭ, лейкоцитоз в остром периоде) Спинномозговая пункция с микроскопическим исследованием СМЖ (лейкоцитоз) ИФА, НРИФ крови (антитела к боррелиям) ПЦР биоптата кожи/цереброспинальной, синовиальной жидкости/крови (ДНК боррелий) МРТ, КТ при затяжном неврите черепных нервов ЭНМГ для оценки динамики заболевания Рентген пораженных суставов при артритах ЭКГ, ЭхоКГ при поражении сердца Пример постановки диагноза: Клещевой боррелиоз, эритемная/безэритемная форма, тяжесть Острый клещевой боррелиоз с поражением … Хронический боррелиоз с поражением … ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Инфекционный артрит, реактивный полиартрит, миокардит другой этиологии, клещевой энцефалит ЛЕЧЕНИЕ Показания к госпитализации: - со среднетяжёлым и тяжёлым течением болезни - при подозрении на микст-инфекцию с вирусом клещевого энцефалита - при отсутствии эритемы (для проведения дифференциальной диагностики) Диета №15 (общая), режим от палатного при легком течении до постельного при тяжелом АБ Острое течение: - стадия ранней локализованной инфекции: доксициклин/юнидокс солютаб (меньше появляться на солнце – фотосенсибилизация!) 0,1 внутрь 2 раза в день 10 дней (детям – амоксиклав) - стадия ранней диссеминированной инфекции: цефтриаксон 2,0 в/м 1 раз в день 14 дней Хроническое течение: цефтриаксон 2,0 в/м 1 раз в день 21 день Превентивная терапия: доксициклин/юнидокс солютаб/амоксиклав детям не позже 5 дней после укуса клеща 10 дней Дезинтоксикационная терапия (трисоль) По показаниям: НПВС, анальгетики, ГКС Гипербарическая оксигенация, ЛФК, массаж в период реабилитации ПРОГНОЗ Благоприятный ПРОФИЛАКТИКА На источник инфекции: - акарицидная обработка лесопарковых зон, мест массового отдыха, локальная обработка наиболее посещаемых лесов - раннее выявление больных и исследование клеща на наличие бореллий и вируса клещевого энцефалита в лаборатории - репелленты На механизм передачи: - ношение защитной одежды в лесы На восприимчивый организм: - сан.просветительская работа - само- и взаимоосмотры после посещения леса - раннее обращение к врачу при обнаружении первых признаков заболевания (повышение температуры, покраснение кожи в месте укуса) МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ О: острая антропонозная инфекция с аэрозольным механизмом передачи, которая характеризуется лихорадкой, интоксикацией геморрагической сыпью и гнойным воспалением оболочек мозга ЭТИОЛОГИЯ Neisseria meningitidis – бобовидный Гр- диплококк Неустойчив в окружающей среде, чувствителен к дезинфектантам ЭПИДЕМИОЛОГИЯ Источник инфекции: больной менингококковым назофарингитом, больной с генерализованной формой или бактерионоситель Самый опасный – больной с назофарингитом (легкое течение болезни позволяет иметь множество контактов) Механизм передачи: аэрозольный Путь передачи: воздушно-капельный Менингококк локализуется преимущественно на с/о носоглотки, т.е. на пути вдыхаемого воздуха, поэтому важное значение имеет длительный контакт Распространенность варьирует («менингитный пояс» в Африке из-за низкого уровня здравоохранения и эпид.служб) Пик заболеваемости: февраль-март ПАТОГЕНЕЗ Входные ворота – с/о носа => местная воспалительная реакция – острый фолликулярный фарингит Попадание в кровоток => бактериемия => ИТШ, нарушение МЦР Попадание в субарахноидальное пространство => гнойный менингит Этапы: Попадание возбудителя на с/о носоглотки Проникновение менингококка в кровь Попадание в НС Гибель возбудителя (фагоцитоз, натуральный киллинг) с выделением эндотоксина => выраженная токсинемия Элиминация возбудителя с формированием иммунитета Повреждение эндотелия сосудов, нарушение МЦР Развитие септического шока, ДВС-синдрома Развитие полиорганной недостаточности КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ Локализованные формы - носительство - назофарингит Генерализованные формы - менингоэнцефалит - менингококкемия - менингококковый менингит - сочетанная (смешанная) - другие формы (артрит, иридоциклит, пневмония, эндокардит) КЛИНИКА Синдромы: лихорадочно-интоксикационный (крайне выраженная гипертермия, миастения, миалгия), синдром поражения ротоносоглотки (выделения из носа, першение, боль в горле), синдром экзантемы (яркая геморрагическая сыпь от петехий и экхимозов, начинающаяся с н.к.), общемозговые симптомы (психомоторное возбуждение, дезориентация в пространстве и времени), менингеальный синдром, лабораторные показатели (высокий лейкоцитоз, СОЭ повышена, изменения СМЖ) Инкубационный период: 2-4 дня НОСИТЕЛЬСТВО - протекает бессимптомно НАЗОФАРИНГИТ - затруднение носового дыхания, скудные выделения из носа, небольшой кашель, боли в горле, головная боль - лихорадка до 39,5 градусов, озноб, боли в мышцах и суставах - с/о задней стенки глотки гиперемирована, отечна, часто видны наложения слизи; гиперплазия лимфоидных фолликулов на 2-3 день - нейтрофильный лейкоцитоз со сдвигом влево и увеличение СОЭ МЕНИНГОКОККЕМИЯ (менингококкцемия) - лихорадочно-интоксикационный синдром + поражение кожных покровов (геморрагическая сыпь с первых суток) - 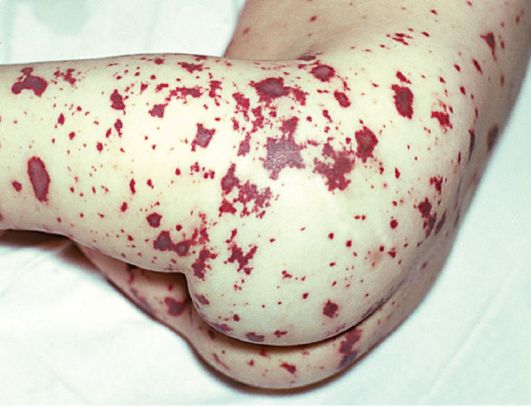 полиморфная геморрагическая сыпь, часто звездчатой формы размером от петехий до крупных экхимозов 2-3 см (причина: нарушение МЦР и тромбоз мелких сосудов) полиморфная геморрагическая сыпь, часто звездчатой формы размером от петехий до крупных экхимозов 2-3 см (причина: нарушение МЦР и тромбоз мелких сосудов)- крупные элементы плотноваты на ощупь, чувствительны при пальпации, возвышаются над поверхностью кожи - локализация: сначала в дистальных отделах конечностей, на латеральной поверхности бедер и ягодиц, может быть на носу и кончиках ушах => распространяется дальше - возможен некроз с последующим хирургическим лечением (вплоть до ампутации) МЕНИНГОКОККОВЫЙ МЕНИНГИТ - интоксикационный синдром (температура до 40 градусов и более, слабость, вялость, сонливость) -  головная боль трудновыносима, диффузная, распирающего характера головная боль трудновыносима, диффузная, распирающего характера- рвота, не приносящая облегчения (центрального генеза), часто «фонтаном» - менингеальные симптомы (ригидность затылочных мышц, симптомы Брудзинского и Кернига) - менингеальная поза – на боку с запрокинутой головой и поджатыми к туловищу ногами (поза «легавой собаки») - в СМЖ нейтрофилез, мутная, белка до 6 г/л и более, ацидоз МЕНИНГОЭНЦЕФАЛИТ Симптомы менингита + присоединяется очаговая симптоматика ОСЛОЖНЕНИЯ ИТШ, ОПН, отек легких, гидроцефалия, эпилепсия, кровотечение из ЖКТ-органов ДИАГНОСТИКА Анализ ликвора (первые 3 дня может быть серозным => гнойный характер: мутный, выделяется реже 1 капли в секунду; микроскопия: менингококк, нейтрофильный цитоз (тысячи третей), повышение белка до 3 г и более) Противопоказания к пункции: отек зрительного нерва (признак отека головного мозга – смотрит офтальмолог), признаки объемного образования, ОНМК (смотрит невролог) Реакция латтекс-агглютинации Посев крови (при менингококкемии) или СМЖ (при менингите) ПЦР крови (при менингококкемии) или СМЖ (при менингите) – делается 12 часов ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОРЗ, грипп, ангина, риккетсиозы, дерматит, сепсис, гепатит в запущенной стадии (геморрагии из-за ломкости сосудов и недостатка тромбоцитов), передозировка НПВС (парацетамол) ЛЕЧЕНИЕ Лечение инфекционного заболевания должно быть комплексным Постельный режим, легкоусвояемая пища с повышенным содержанием БЖУ Этиотропная терапия - левомицетин (на скорой – бактериостатический эффект) - бензилпенициллин 24 млн ЕД в сутки перорально 5-10 суток - цефтриаксон 2,0 два раза в день в/в - хлорамфеникол 80-100) мг/кг в сутки Дезинтоксикационная терапия (кристаллоидные растворы – 5% р-ра до 1 л в сутки + фуросемид 20-40 мг 5-7 суток) Коллоидные растворы рекомендуются только при менингококкемии, т.к. есть нарушения реологических свойств крови (реополиглюкин) Витамины группы В (В1, В6) Люмбальные пункция каждые 2-3 дня (лечебный + диагностический эффект) Если есть санация ликвора, то антибиотикотерапию можно прекращать (в среднем 5-10 дней) НПВС (ибупрофен от головной боли и лихорадки) Критерии выписки: клинические, нормализация ликвора, мазок из носоглотки отрицательный При выписке: наблюдение у невролога в течение 6 месяцев, ограничить физ.нагрузки и перепады давления (самолеты, дайвинг) ПРОФИЛАКТИКА Неспецифическая На источник инфекции: - раннее выявление и лечение больных - наблюдение за контактными лицами в течение 10 дней На механизм передачи: - дезинфекция, частое проветривание, УФ-облучение воздуха - ликвидация скученности в закрытых помещениях На восприимчивый организм: - сан.просветительская работа - повышение неспецифической устойчивости людей (закаливание, своевременное лечение ВДП) ЭПИДЕМИЧЕСКИЙ СЫПНОЙ ТИФ О: антропонозное природно-очаговое инфекционное заболевание, которое характеризуется доброкачественным течением, лихорадкой и розеолезно-папулезной сыпью. ЭТИОЛОГИЯ Риккетсия Провачека – полиморфный неподвижный Гр- облигатный внутриклеточный паразит Культивируется на куриных эмбрионах Содержит гемолизины, эндотоксины ЭПИДЕМИОЛОГИЯ Антропонозное заболевание Источник инфекции: больной человек сыпным тифом или болезнью Брилла Период заразности: 20-21 день (последние 2 дня инкубационного периода + весь лихорадочный период 16-17 дней + 2-8 дней после нормализации температуры) Механизм заражения: трансмиссивный Путь заражения: контаминативный Переносчик: платяные или головные вши Заболеваемость в зимне-весенний период Чаще болеют мужчины 15-30 лет, однако в СПб уже 20 лет не регистрируется (в военное время много болели из-за плохих условий). Сейчас в странах с низким социальным уровнем жизни или где много катаклизмов (ураганы) ПАТОГЕНЕЗ Вошь через 4-5 дней после попадания риккетсий становится заразной. При укусе у вши происходит акт дефекации и риккетсии попадают на кожу => вошь впрыскивает ферменты, вызывающие зуд => риккетсии проникают через повреждения кожи => проникают в эндотелий сосудов => размножаются в клетках эндотелия => набухание, деструкция и десквамация эпителия => риккетсиемия => попадают в эндотелий мелких сосудов разных органов + часть риккетсий погибает, высвобождая ЛПС-эндотоксин => интоксикационный синдром, вазодилатация мелких сосудов => нарушение МЦР Образуются сыпнотифозные гранулемы (узелки Попова-Давыдовского) – во многих органах и тканях (кроме печени, костного мозга и л.у.) Патоморфологическая основа сыпного тифа – генерализованный деструктивно-пролиферативный эндоваскулит, включающий три компонента: 1) тромбообразование; 2) деструкция сосудов стенки; 3) клеточная пролиферация КЛИНИКА Инкубационный период: 6-25 дней Синдромы: интоксикационный, менингеальный, синдром гепатоспленомегалии, экзантема с геморрагическим компонентом, «тифозный статус» Протекает циклически Продромальный период (6-8 часов-2 дня – от повышения температуры и до появления сыпи) - начало острое - головная боль, слабость, мышечные боли, жажда, потеря аппетита, головокружение - через 2-4 дня постоянная нестерпимая головная боль - температура до 40 градусов и выше - своеобразная бессонница (сначала засыпают, а потом просыпаются от страшных сновидений) - лицо гиперемированное, одутловатое, глаза красные («кроличьи») из-за инъекции сосудов склер - симптом Киари-Авцына (точечные кровоизлияния в переходные складки конъюнктивы) - симптом Розенберга (энантема на мягком небе) - 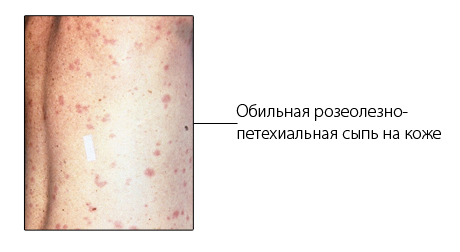 гепатоспленомегалия гепатоспленомегалияПериод разгара (4-8 дней – от появления сыпи до окончания лихорадочного состояния) - обильная полиморфная розеолезно-петехиальная сыпь (розеола, а в центр – петехия) - первые элементы – за ушами, на боковых поверхностях шеи => боковые поверхности туловища, груди, живота, сгибательных поверхностях рук и внутренних поверхностей бедер - розеолы исчезают через 2-4 дня, петехии – через 7-8 ей, оставляя бурую пигментацию («нечистота кожи») - поражение НС: головная боль, бессонница, двигательное беспокойство, суетливость, говорливость Период выздоровления (со дня нормализации температуры до исчезновения всех симптомов) - нормализация температуры - просветление сознания |
