ответы по ОЗЗ. Общественное здоровье и здравоохранение как наука и предмет преподавания и ее методы
 Скачать 0.92 Mb. Скачать 0.92 Mb.
|
|
Концепция планирования семьи, разработанная ВОЗ почти 30 лет назад, в последние годы начала внедряться в нашей стране. Эта концепция рассматривает планирование семьи, как компонент программ охраны здоровья матери и ребенка. Потребность в помощи по планированию семьи, испытывают практически все женщины репродуктивного возраста. Служба планирования семьи должна работать не по обращаемости, а непосредственно с теми, кто нуждается или может нуждаться в её помощи: девочки-подростки, женщины фертильного возраста, в том числе с экстрагенитальной патологией, в послеабортном и в послеродовом периодах. Особенно, это касается женщин, проживающих на селе, которые на сегодня составляют группу "высокого риска" по непланируемой беременности. Положение дел в области по планированию семьи требует совместной, взаимосвязанной, целенаправленной работы акушерско-гинекологической, педиатрической и терапевтической служб (врачей и средних мед. работников первичного звена и стационаров) в рамках АТПК (акушерско-терапевтическо-педиатрического комплекса), с привлечением работников народного образования и средств массовой информации, под организационно-методическим руководством Центра планирования семьи и репродукции. Проблема абортов для России продолжает оставаться национальной. Так из 10 беременностей 7 заканчиваются абортами, причем каждый 10 аборт производится у лиц до 19 лет. По числу абортов, приходящихся на 1000 женщин репродуктивного возраста Россия значительно опережает экономически развитые страны. Согласно данным статистических сборников МЗ РФ ежегодно в России производится около 2 млн. абортов, при этом сохраняется высокий уровень осложнений, негативно влияющих на репродуктивное здоровье женщин. В структуре причин материнской смертности аборты занимают первое место и составляют более 20% . Планирование семьи в сложившихся неблагоприятных демографических условиях приобретает особую актуальность. Зарубежная практика показывает, что внедрение разработанных ВОЗ принципов планирования семьи позволяет значительно улучшить ситуацию с искусственными абортами и снизить материнскую смертность на 25-50% Ведущие акушеры-гинекологи России считают, что важнейшей стратегической задачей на современном этапе в нашей стране является удовлетворение потребностей различных групп населения в области планирования семьи, т.к. неадекватное репродуктивное поведение женщин в нашей стране. В большинстве случаев - некорректный выбор метода контрацепции приводит к ухудшению здоровья женщин, негативно влияет на сексуальную жизнь, приводит к психическому и социальному дискомфорту; ухудшает социально значимые показатели работы системы здравоохранения, в частности материнской смертности. Организации родовспоможения, и прежде всего женские консультации, проводят санитарно-просветительную работу по предупреждению абортов, разъяснению их вреда для здоровья женщины, а также знакомят со средствами контрацепции. Средствами контрацепции должны обеспечиваться бесплатно женщины, имеющие абсолютные медицинские противопоказания к беременности, неимущие и малоимущие граждане. Женская консультация (кабинет) работает совместно с акушерско-гинекологическим стационаром родильного дома, перинатальным центром, взрослой и детской поликлиниками – это и есть АТПК. 47. Показатели работы женской консультации и стационара родильного дома. Методика вычисления и их анализ. Показатели работы по обслуживанию беременных женщин. а) оценка деятельности ЖК 1) своевременность поступления беременных под наблюдение консультации: а. раннее поступление: 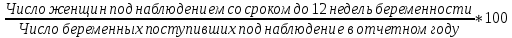 б. позднее поступление (после 28 недель беременности) - вычисляется аналогично раннему поступлению. 2) полнота охвата беременные диспансерным наблюдением: 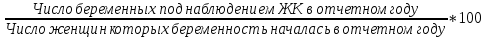 3) полнота и своевременность обследования беременных: а) процент беременных, осмотренных терапевтом - из числа состоящих на учете на начало года и поступивших, под наблюдение в отчетном году 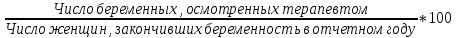 б) процент беременных, обследованных на реакцию Вассермана, на резус принадлежность рассчитывается аналогично 4) среднее число посещений беременными и родильницами женской консультации: Число женщин, родивших в отчетном году а) до родов: 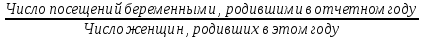 б) в послеродовом периоде: 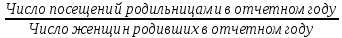 При правильной организации работы беременные должны посетить женскую консультацию 14-16 раз, а родильницы не менее 2-3 раз. в) процент женщин, непоступивших под наблюдение консультации: 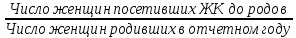 Этот показатель должен быть равен нулю. 5. Частота ошибок в определении срока беременности и родов: 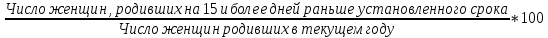 Аналогично вычисляется процент женщин, родивших позже установленного срока беременности и родов. 6. Исходы беременности: а) процент беременностей, закончившихся родами: 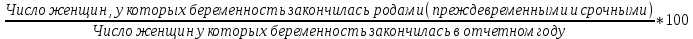 Процент преждевременных и запоздалых родов рассчитывается аналогично. б) частота абортов: 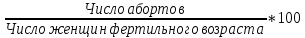 в) процент абортов: 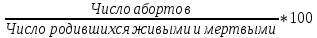 г) процент внебольничных абортов: 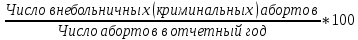 д) соотношение абортов и родов: 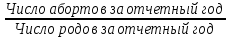 Кроме того, рассчитывают: 7. Частота осложнений беременности. 8. Частота и структура заболеваемости беременных. 9. Частота и структура гинекологической заболеваемости. (формулы аналогичны частоте абортов) Методики вычисления показателей деятельности родильного дома и деятельности больницы одинаковые. При анализе этих показателей следует помнить, что акушерская койка должна работать в городе 300 дней, в сельской местности — 280 дней, а гинекологическая — в среднем 330—340 дней в году. Среднее число дней пребывания больной на койке составляет в акушерском отделении — 9,7, гинекологическом — 6,5. 48. Организация и управление медицинской помощи детям. Детская городская больница, структуры, задачи. Детская больница– организация здравоохранения, оказывающая квалифицированную медицинскую помощь детскому населению, нуждающемуся в круглосуточном медицинском наблюдении и интенсивном лечении. Детские больницы оказывают помощь по территориальному принципу. На 1000 детского населения планируется 9 коек.От общего числа коек 40-50% планируется для госпитализации детей в возрасте до 3 лет, а из этого числа - 50% коек для детей до года. Детское население получает медицинскую помощь в стационарных условиях в: - детских больницах, - детских отделениях больниц общего типа, - детских отделениях центральных районных больниц, - родильных домах, - стационарных отделениях диспансеров, - РНПЦ по профилю заболевания, - РНПЦ «Мать и дитя». Дифференциация больничных организаций: 1) по профилю: - многопрофильные; - специализированные; 2) по системе организации: - самостоятельные, - объединенные с поликлиникой; 3) по объему деятельности: различной категорийности, определяемой коечной мощностью. По мощности детские больницы делятся на 7 категорий: I категория — 300-400 коек; II категория — 250-300 коек; III категория — 200-250коек; IV категория — 150-200 коек; V категория — 100-150коек; VI категория — 75-100 коек; VII категория — 50-75 коек. Задачи детской больницы: 1) оказание квалифицированной медицинской помощи; 2) применение для обследования пациента и установления диагноза методов и средств, недоступных в амбулаторных условиях; 3) внедрение в практику обслуживания современных методов профилактики, диагностики, лечения; 4) проведение санитарно-просветительной работы среди пациентов и их родителей с целью повышения их санитарной культуры. Структура детской больницы: Структура детской больницы представлена следующими функциональными подразделениями: 1) управление детской больницы; 2) стационар; 3) административно-хозяйственная часть; 4) прочие подразделения: - пищеблок; - морг; - аптечный склад; - библиотека. Стационар детской больницы Пациенты в стационар поступают: 1) по направлению врачей детских поликлиник; 2) по направлению врача скорой (неотложной) медицинской помощи, доставившего в больницу пациента; 3) при самостоятельном обращении пациента в приемном отделении; 4) переводом из другой больницы. *Плановая госпитализация ребенка осуществляется по направлению детской поликлиники. В направлении должны быть представлены данные о: -заболевании (начало заболевания, особенности течения); -проведенном лечении; - лабораторных и инструментальных методах исследования в амбулаторных условиях; - всех перенесенных заболеваниях (соматических и инфекционных); - отсутствии у ребенка контакта с инфекционными больными дома, в детских дошкольных учреждениях и в школе на протяжении 3 дней; - проведенных прививках. Структура стационара: 1) приемное отделение; 2) лечебные специализированные отделения; 3) операционный блок; 4) лечебно-вспомогательные и диагностические отделения. Приемное отделениестационара детской больницы боксированно (число коек в боксах -3-4 %от общего числа коек). Наиболее удобными для работы являются индивидуальные боксы Мельцера-Соколова. Они включают предбоксник, палату, санитарный узел, шлюз для персонала. В больницах при отсутствии боксов для приема детей организуется 2-3 изолированных смотровых кабинета и один-два санпропускника. Лечебные специализированные отделения Особенность организации лечебно-охранительного режима в детских стационарах состоит в необходимости проведения воспитательно-педагогической работы с детьми. Для этой цели в детских больницах введены штатные должности педагогов-воспитателей. С пациентами, которые лечатся в стационаре длительное время, проводится также и учебная работа. В отделении должны быть предусмотрены игровые, веранды или прогулочные комнаты, хорошо оборудованный участок для прогулок на территории больницы. Отделения должны быть обеспечены игрушками, играми, книгами, материалами для детского творчества (вырезания, рисования, лепки, изготовления игрушек). Противоэпидемический режим работы. в отделениях для детей дошкольного и школьного возрастов в палатах должно быть не более четырех коек; игрушки и книги для передачи детям разрешено принимать только новые, не бывшие в употреблении.; при выявлении ребенка с острым инфекционным заболеванием в отделении устанавливается карантин на срок инкубационного периода для данного заболевания. Особенности организации лечебно-диагностической помощи в детской больнице.Лечебные отделения (палаты) стационара детской больницы формируются по возрасту и по характеру заболеваний. В зависимости от возраста выделяют следующие отделения (палаты) для: - недоношенных новорожденных; - детей грудного возраста; - детей младшего возраста; - детей старшего возраста. По характеру заболеваний отделения (палаты) могут быть: - педиатрические общие; - хирургические; - инфекционные и другие специализированные отделения (палаты). Анатомо-физиологические особенности новорожденных, своеобразный характер течения заболевания определяют необходимость создания специальных отделений для новорожденных и недоношенных детей в составе детских больниц.В крупных детских больницах организованы специализированные отделения для новорожденных с неинфекционной, инфекционной, хирургической и неврологической патологией. Перевод новорожденных и недоношенных детей из родильных домов осуществляют при условии транспортабельности ребенка и предварительного согласования с заведующим специализированным отделением или главным врачом больницы, куда переводится ребенок. Транспортировка новорожденных детей производится в специально выделенной и оборудованной санитарной машине, оснащенной кувезомв сопровождении среднего медицинского персонала, подготовленного по вопросам физиологии и патологии новорожденных детей. В отделение реанимации и интенсивной терапии транспортировка больных новорожденных и недоношенных детей производится по принципу «на себя»в специализированной транспортной реанимационной машине с врачом реаниматологом или врачом-педиатром. Лечение детей в отделении организовывает врач-ординатор стационара, который непосредственно подчиняется заведующему отделением. Количество должностей врачей-ординаторов детских больниц определяется на основании из расчета 1 должность на: 15 педиатрических коек; 10 коек отделений для недоношенных детей. Выписка детей из больницы осуществляется при: - полном выздоровлении; - необходимости перевода в другие лечебные организации; - стойком улучшении состояния пациента; - хроническом течении заболевания, не поддающемся лечению в данной организации; - по требованию родных или опекуна до излечения заболевания, если выписка не угрожает непосредственно жизни пациента и не опасна для окружающих. О выписке больного ребенка по требованию родителей делается запись в медицинской карте стационарного больного с указанием того, что родители предупреждены о несвоевременности выписки. О выписке ребенка, требующего долечивания на дому, в день выписки передается информация в детскую поликлинику по месту жительства с необходимыми лечебными рекомендациями больницы, направляется эпикриз с подробным описанием проведенного обследования, лечения и необходимых рекомендаций на будущее. Как элемент стационарозамещающих технологий на базе детских больниц организуют работу отделения дневного пребывания. В отделении дневного пребывания дети находятся под наблюдением медицинского персонала только в дневные часы, получают лечение, приближенное к стационарному (по объему и интенсивности). Длительность работы отделении дневного пребывания составляет не менее 10 часов при 6-ти дневной рабочей неделе. Листы нетрудоспособности и справки о временной нетрудоспособности по уходу за больными детьми родителям на период лечения в отделении дневного пребывания не выдаются, ибо уход, кормление и лечение детей берет на себя отделение дневного пребывания. 49. Детская городская поликлиника, структура, задачи. Участковый принцип и диспансерный метод в организации медицинской помощи детям. Детская поликлиника - головное учреждение по оказанию лечебно-профилактической помощи детям. По категорийности (мощности) выделяют 5 категорий поликлиник (от 1-ой - 800 посещений в день до 5-ой - 150 посещений в день). От мощности поликлиники зависит ее структура. Структура детской поликлиники: 2 входа (для здоровых и больных детей); фильтр с боксами, которые имеет отдельные входы изнутри и выходы наружу; вестибюль; регистратура; кабинеты врачей-специалистов; кабинеты врачей-педиатров; комната здорового ребенка Особенности структуры детской поликлиники: 1) дополнительный вход к фильтру и боксу; имеются боксы для ОКИ и других инфекций, которые работают круглосуточно 2) в обязанности педиатра входит работа по ЗОЖ, в поликлинике имеется комната здорового ребенка, где обучают родителей правилам ухода, особенностям вскармливания, технике массажа, комплексам гимнастики 3) кабинет профпрививок или отделение иммунопрофилактики 4) социально-правовой кабинет 5) кабинет медицинской помощи организованным детям. Задачи и разделы работы детской поликлиники: - профилактическая работа (патронах, профосмотры, диспансеризация, формирование ЗОЖ) - санитарно-противоэпидемическая работы (проведение прививок, своевременное выявление инфекционых заболеваний, проведение работы с контактами) - лечебная помощь детям на дому и в поликлинике - направление детей в стационары, санатории - лечебно-профилактическая работа в детских учреждениях и школах - отбор детей в специализированные дошкольные учреждения, санаторные школы-интернаты - правовая защита ребенка в пределах установленной компетенции - освоение и внедрение новых современных форм и методов работы, методик лечебно-диагностического процесса Основные разделы работы участкового педиатра: - постоянно связан с женской консультацией, преемственность в наблюдении за беременными женщинами (особенно из "групп риска"); - посещает на дому новорожденных в первые три дня после выписки из родильного дома и контролирует посещение их на дому участковой медицинской сестрой; - проводит прием детей в поликлинике, назначает им режим, рациональное питание, специфическую и неспецифическую профилактику рахита, оценивает физическое и нервно-психическое развитие; - осуществляет профилактическое наблюдение за детьми согласно методическим рекомендациям, направляет детей на консультации к другим врачам-специалистам и на необходимые лабораторные исследования; - планирует (совместно с участковой медицинской сестрой) профилактические прививки, своевременно и обоснованно оформляет медицинские отводы от них; - осуществляет динамическое наблюдение за детьми, взятыми на диспансерный учет, проводит их оздоровление совместно с другими врачами-специалистами и анализ эффективности диспансеризации; - организует обследование, необходимые оздоровительные и профилактические мероприятия детям перед поступлением в детские дошкольные учреждения и школы; - проводит учет и отбор детей, нуждающихся по состоянию здоровья в санаторном лечении; - посещает больных детей на дому в день поступления вызова и оказывает им необходимую лечебную помощь с назначением, при показаниях, физиотерапевтических методов лечения, лечебной физкультуры, обеспечивает наблюдение за больным ребенком до выздоровления, госпитализации или разрешения посещать поликлинику, больного ребенка первого года жизни наблюдает ежедневно; - в установленном порядке направляет ребенка на лечение в стационар, в необходимых случаях принимает все меры к необходимой госпитализации ребенка; - информирует руководство поликлиники (отделения) о всех тяжелобольных детях на участке, не госпитализированным по каким-либо причинам; - в установленном порядке извещает ЦГиЭ о выявлении инфекционных больных и подозрительных на инфекционное заболевание, проводит комплекс профилактических мероприятий, направленных на снижение инфекционных заболеваний; - систематически повышает свою квалификацию и внедряет в практику работы новейшие методы лечения и предложения по научной организации труда; - проводит санитарно-просветительную работу по вопросам развития и воспитания здорового ребенка и профилактики заболеваний; - осуществляет контроль за работой участковой медицинской сестры; - организует на своем участке санитарный актив из населения и привлекает его к проведению санитарно-профилактических мероприятий. Особенности организации лечебно-профилактической помощи детям в поликлинике: 1. в поликлинике - 2 режима работы: а) для здоровых детей - вторник и четверг б) обычный 2. длительность приема - 3 часа, вызова на дом - 3 часа. 3. в профилактическом разделе выделяют: а) антенатальная охрана плода - 2-х разовое посещение медицинской сестрой беременной женщины с постановкой на учет в период 342 недели б) наблюдение за ребенком до 1 мес - после выписки из роддома в течение 3-х дней и на 21 день, осуществляется врачом и медицинской сестрой на дому в) наблюдение до 1 года - посещение врачом 1 раз в мес, медсестрой 2 раза в мес. г) наблюдение до 2 лет - посещение врачом и медсестрой 1 раз в 3 мес д) наблюдение до 3 лет - посещение врачом и медсестрой 1 раз в полгода е) далее - обязательные профосмотры 1 раз в год, диспансеризация Связь детской поликлиники с другими ЛПУ: 1) преемственность в работе участкового врача и медсестры осуществляется на приеме и при записи педиатром назначений медсестре в специальный журнал, находящийся в регистратуре 2) связь детской поликлиники и женской консультации производится через передачу информации о беременных, взятых на учет в женской консультации, в регистратуру поликлиники. Особо передается информация о беременных из группы риска. Исходя из полученной информации, участковый педиатр или медсестра осуществляют дородовые патронажи. 3) связь с роддомом идет через "патронажный журнал", находящийся в регистратуре, в который вносится информация о новорожденных, поступающая из роддомов, в журнал, а затем - в журнал записи вызовов участка. 4) связь с детскими стационарами реализуется в: - правильном оформлении направлений в стационар; - передаче историй развития ребенка из поликлиники в стационар; - передаче "активов" в поликлинику после выписки ребенка из стационара; - передаче эпикризов из стационара в поликлинику. 5) связь с центром гигиены и эпидемиологии реализуется в: - в подаче экстренных извещений при выявлении инфекционных заболеваний; - проведении первичных противоэпидемических мероприятий при выявлении инфекций; - рганизации наблюдения за очагом инфекционного заболевания (за "контактными") педиатром на основании информации, поступившей из ЦГиЭ 6) связь с детским консультативно-диагностическим центром реализуется в: - в обследовании и правильном оформлении направления на консультацию ребенка; - в рекомендациях по ведению данного ребенка участковым врачом. 7) связь со станцией скорой помощи реализуется в в передаче в поликлинику активов на вызова, выполненных накануне бригадой "скорой помощи". При достижении ребенком 14-летнего возраста оформляется эпикриз, который передается во взрослую поликлинику |
