ауру. соз ауру. ОУ ралы 1 Жіті бронхит Жіті бронхит (ЖБ)
 Скачать 226.54 Kb. Скачать 226.54 Kb.
|
|
3......Бауыр комасы Бауыр комасы-бауырдың жедел және созылмалы аурулары (вирусты гепатит, улы саңырауқұлақпен улануда, кейбір дәрілік заттармен уланғанда, бауыр циррозы т.б.) нәтижесінде қызметінің бұзылуынан дамиды. Симптомдары. Кома біртіндеп басталады. Бастапқыда науқаста мазасыздық, үрейлену, апатия, кейде эйфория, ойлаудың баяулауы, ұйқы нашарлауы, қол саусақтарының треморы анықталады. Кома дамығанда науқас санасы болмайды. Қол және шүйде бұлшық еттері керілген, маска тәрізді бет, аяқ басы бұлшық еттерінің клонусы, патологиялық рефлекстер байқалады. Ауыздан бауыр иісі шығады, ауыз қуысы шырышты қабаттарына нүктелі қан құйылулар болады, кейде бауыр ұлғаюы мүмкін. Жедел жәрдем шаралары. Ішті айдайтын дәрілер беру және тазалау клизмасын жасау. Дюфалак 45 мл тәулігіне 4 рет ішуге тағайындалады. Витамин В12 500-1000мкг. б/е; витамин В1, В2, В6 3,0 + вит С 5%-10 мл, калий хлориді; Дезинтоксикация мақсатында глюкоза 40%- 50-80мл ерітіндісін + аскорбин қышқылы 5% - 8-10мл венаға енгізу; Глютамин қышқылы 1%-100мл венаға тамшылатып енгізу; Преднизолон 60-90мг немесе гидрокортизон 200-300мг венаға натрий хлоридпен қосып баяу енгізу; Ацидозды басу мақсатында натрий бикарбонат 4%-200мл венаға тамшылату қажет, электролит және буфер қоспалары. Науқас жандандыру бөліміне тасымалданады. Жедел гастрит Жедел гастрит- деп асқазанның шырышты қабатының полиэтиологиялық қабынуын атайды. Этиологиясы. Жедел гастрит алиментарлық және токсико-инфекциялық әсерлерден пайда болады. Жедел гастрит ауыр инфекциялық және соматикалық аурулар салдарынан дамиды. Клиникалық көрінісі. Жедел гастрит патогенді фактордың асқазанның шырышты қабатына әсер еткеннен 6-8 сағаттан кейін, эпигастрий аймағындағы ауырсынумен, лоқсу, құсу, кекіру, аузында жағымсыз дәмнің болуымен айқындалады. Жедел стрессті гастрит асқазан-ішектен қан кету және шокпен дамуы мүмкін. Коррозиялық гастритке құсу, ауырсыну, асқазанның шырышты қабатының бүтіндігінің бұзылысы тән. Флегмонозды гастрит кезінде науқастың жағдайы ауры, іште қатты ауырсыну, қызба, тоқтаусыз құсу, құсығына ірің араласу байқалады. Диагностикасы анамнездік және клиникалық мәліметтерге негізделеді. ФЭГДС да: жедел жай гастритте асқазанның шырышты қабатының диффузды гиперемиясы, ал стрессті гастритте көптеген жалақтар анықталады. Жедел жәрдем. Науқастарға төсекті тәртіп, жылы шай ішу тағайындалады. асқазанды жуу; но-шпа, баралгинді ішуге береді; алмагель, фосфолюгель ішуге; іш жүргізетін дәрілер; 1-2 тәулік аш жүру; қалыпты емдәмге ауысады. Емі. Емдәм № 0; 24-48 сағат бойы аштық қажет; Кейіннен №1 емдәм тағайындалады. Ауырсынуды басу үшін – атропин 0,1%-0,5-1мл тері астына, платифиллин 0,2%-1мл т/а, папаверин гидрохлорид 2%-1 мл т/а тағайындалады. Эксикоз кезінде инфузиялық ем қажет. Флегмонозды гастритте антибиотиктерді қолдану қажет. Стрессті гастритте себепті жойып, антацидтерді қабылдау қажет. Созылмалы гастрит Созылмалы гастрит - асқазан кілегей қабығының жасу-шалық инфильтрациясымен, регенерациясының бұзылысымен жүретін және эпителийдің атрофиясына, асқазанның секрециялық, моторлық функцияларының жетіспеушілігін туғызатын асқазан кілегей қабығының созылмалы қабыну ауруы. Созылмалы гастрит асқазанның барлық ауруларының 85 % құрайтын кең тараған аурулардың бірі. Этиологиясы. Созылмалы гастрит – полиэтиологиялық ауру, дамуына алып келетін себептер: хеликобактерлік инфекция, аутоимундық фактор, дуоденогастральдік рефлюкс, ұзақ қолданған дәрмектердің әсері, (стероидтық емес қабынуға қарсы дәрмектер), алиментарлық факторлар (уақтылы тамақтанбау; тамақты шайнамастан асығыс жұту; өткір, ыстық немесе салқын тағамдарға әуес қойлық), зиянды әдеттер (ішкілікке салыну, темекі тарту). Клиникалық көрінісі. Созылмалы гастритте эпигастрий аймағы жай сыздап ауырады. Секрецияның қалыпты немесе жоғары кезінде, ауырсынудың түрі жара ауруына өте ұқсайды –аш қарында, тамақтанғаннан 1,5-2 сағаттан кейін мазалайды. Ауырсыну синдромы тамақтанғаннан немесе спазмолитиктерді, сілтілі заттарды қабылдағаннан уақытша басылады. Нормо- немесе гиперсекреция болса, мәселен қыжылдау, қышқылмен кекіру мазалайды. Гипо-, анацидтік жағдай қалыптасқан атрофиялық пангастритте ахилия, тәбет нашарлайды, жүрек айнуы, оқта – текте құсу, ауыздан темір тартуы, құрғауы пайда болады. Ауамен, ащы сұйықтықпен жиі кекіру және гастрогендік энтериттің белгілері – ішектің қорылдауы, метеоризм, іштің оқта текте өтуі байқалады. анемия қосылуынан тері жамылғыларының қуқылдануы; гиповитаминоздан ауыздық ойылулар түсуі, тырнақтардың сынғыштығы; тілдің қою шөгіндімен қапталуы немесе В12 тапшылығынан кілегей қабықтың атрофиялануы. Диагностика ЭФГДС (эндоскопиялық әдіс, көру, биоптат алу) Асқазанның гастринмен немесе пентагастринмен 6мг/кг дозада стимуляцияланған секрециясын зерттеу. Асқазанның рентгеноскопиясы. асқазан қатпарларының әркелкі қалындауы, тонусының күшеюі, перистальтикасының жойылуы. (контрастты зат-барий сульфат) Емі. 1. Емдәм №1а және №1б. Тамақтану жиілігі күніне 4-5 рет. Қышқыл, тұзды, майлы, қуырылған және өткір тағамдарға тыйым салынады. Созылмалы гастриттің гиперсекрециялық түрінде, секрецияны қоздыратын тағамдар берілмейді; сыра, газды сусындар, кофе, какао, қою шай, сорпа. 2. Этиологиялық ем созылмалы гастриттің түріне тәуелді жүргізіледі. Ішімдікті, дәрмектерді тиімсіз қолдануды, темекі тартуды тоқтату қажет. 3. Этиологиялық ем хеликобактерлік гастритте ғана жүргізіледі. Хеликобактериоздың емінде қолданылатын антибактериялық дәрмектер: метронидазол, тинидазол, амоксициллин, рокситромицин, азитромицин, фурозолидон, денол, тетрациклин. Ем курсы 1-2 апта. ТЕРІ ІШІЛІК ИНЪЕКЦИЯ Тері ішілік инъекция - инъекциялардың ішінде ең беткей инъекция. Тері ішілік инъекция диагностикалық мақсатта, сонымен қатар жергілікті жансыздандыру үшін қолданылады. Диагностикалық мақсатта 0,1 мл-ден 1,0 мл-ге дейін сұйықтық енгізіледі. Дәрілерді тері ішіне енгізу білектің ішкі аймағында жүргізіледі. Ұзындығы 2-см-ден ұзын болмаған жіңішке ине қиылысы тері арасына- мұйізді қабат арасына енгізіледі. Ине теріге параллель енгізіліп, дұрыс орындалған жағдайда лимон қабығына ұқсас ақ томпақ пайда болады. Тері ішіне инъекцияны ОРЫНДАУ Мақсаты: диагностикалық. Қолдану көрсетілімдері: диагностикалық туберкулезге (Манту. Пирке байқауы), бруцеллезге, антибиотиктерге аллергиялық реакцияны анықтау үшін, сыртқы жансыздандыруды жүргізу үшін, аллергиялық байқауларды жүргізу үшін. Қарсы көрсетілімдері: инъекция жасайтын жердің тері асты-май клеткаларының ісінуі және инъекция жасайтын жердегі тері аурулары. Асқынулар: инфильтрат. Енгізілетін жері: білектің ішкі беті, ортаңғы бөлігі. Дайындаңыз: залалсыздандырылған: сыйымдылығы 1 мл бір рет қолданылатын шприцті, ұзындығы 15мм инені, мақта шариктерін, қолғапты, дәрігер тағайындаған дәрілік ерітіндісін, тері антисептигін, қауіпсіз жинауға және жоюға арналған контейнерді. Іс-әрекет алгоритмі: Пациентке емшара мақсаты мен барысын түсіндіріңіз. Оны жүргізуге келісімін алыңыз. Гигиеналық деңгейде қолыңызды тазартыңыз, қолғапты киіңіз, оларды тері антисептигімен өңдеңіз. Бір рет қолданылатын орауды ашып, шприцті құрастырыңыз (стандартты қараңыз). Қажетті дозадағы дәрілік ерітіндіні (0,2-0,3 мл) шприцке сорып алыңыз, инеге қалпағын киігізіп, ауаны шығарыңыз, шприцті және тері антисептигімен суландырған мақта шариктерін ораудың ішкі бетіне (стерильді астаушаға) салыңыз. Пациентті отырғызыңыз немесе жатқызыңыз, қолды, яғни білектің ішкі бетін жоғары қаратып қойыңыз. Қолғапты тері антисептигімен өңдеңіз. Инъекция жасайтын жерді тері антисептигімен суландырған екі мақта шариктерімен тізбектілікпен бір бағытта алдымен үлкен көлемді, сосын тікелей иньекция жасайтын жерді (контейнерге мақта шариктерін салыңыз) тазартыңыз. Тері антисептигін толық кебуін күтіңіз. Оң қолға шприцті алыңыз: цилиндр шкаласын өзіңізге қаратыңыз, оң қолдың II саусағымен – иненің канюлясынан, V саусақпен – шприцтің поршенінен, ІІІ, IV, I саусақтармен – цилиндрден ұстаңыз. Сол қолдың саусақтарымен білектің астынан ұстап, инъекция жасайтын жердің терісін жиырып ұстап, инъекцияға қарама-қарсы жағына тартыңыз. Иненің қиығын (кескен жер қимасын) жоғары қаратып, тері бетіне (50 бұрышпен) қатарластыра ине қиығы терендігінде (ине тек қана терінің мүйізді қабатына еніп, терінің қалыңдығынан көрінеді) енгізіңіз. Оң қолдың сұқ саусағымен иненің қалпын бекітіп, сәл иненің канюлясынан басыңыз. Шприцті бір қолдан екінші колға ауыстырмай, сол қолдың ІІ, ІІІ саусақтарымен цилиндрдің жиегінен ұстап. I саусақпен поршенді басып, 0,1-0,2 мл дәрілік ерітіндіні енгізіңіз. Дәрілік ерітіндіні дұрыс енгізгенде, инъекция жасаған жерде диаметрі 2-4 мл дей кішкентай бұршақ көлеміндей ақшыл шамалы биіктік пайда болады («лимон» қабығындай). Инені канюлясынан ұстап отырып, жылдам қозғалыспен шығарыңыз (тері антисептигімен суландырған мақта шаригін тері үстіне баспаңыз). Иненің қалпағын кигізбей шприцпен бірге қауіпсіз жинауға және жоюға арналған контейнерге салыңыз. Қолғапты шешіп, контейнерге салыңыз. Қолыңызды жуып, кептіріңіз. Белгілі бір уақытта инъекция жасаған жерге су тимеу керек екенін науқасқа түсіндіріңіз. І. Медбикелік диагноз: Тұншығу ұстамасы (жүрек демікпесі) ІІ. Мақсат: қысқа мерзімді – тұншығуды 20-30 минут ішінде жою. III. Медбикелік іс-әрекеттер: жылдам дәрігер шақыру, өйткені бұл жағдай білікті медициналық көмекті қажет етеді. толық тыныштықпен, таза ауамен қамтамасыз ету, қысып тұрған киімдерін шешу (тыныс алу жағдайы жақсарады); пациентті төсегінде аяқтарын төмен түсіріп отырғызу немесе жартылай отыру қалпын беру (жүрек бұлшық етінің жұмысы жеңілденеді, жүрекке венозды қанның келуі және өкпеде қанның іркілуі төмендейді); 1 таблетка нитроглицеринді немесе 1 тамшы 1% валидол ерітіндісін тіл астына беру (нитроглицерин коронарлы қан тамырларын кеңейтеді, нитроглицеринді қан қысымы 100мм с. б. төмен болған жағдайда беруге болмайды); ауыз қуысын көбік пен кілегейден (тыныс жолдарының өткізгіштігі қамтамасыз етіледі) тазалау; Көбікті басушылардан жіберілген ылғалды оттегіні беру; Ескерту: көбік басушыларға 10% антифомсилан, 96 % этил спирті жатады. Оттегін орталықтандырылған әдіспен беру кезінде оттегіні беру жылдамдығы алғашқы 5 минут ішінде минутына 2-3л, соңынан минутына 6-7л. Оттегі ингаляциясы оксигенация жағдайларын жақсартады. аяқ-қолдарына венозды бұрау салу, оларды 10-15 минуттан кейін кезекпен босату. Бұл әдісті дәрі-дәрмектер болмаған жағдайда қолдануға болады. аяқтарды жылы қыша ванналарына салу немесе аяқтарға қыша қағазын, жылытқышты қою (рефлекторлы әсер етеді); 300-400 мл көлемінде қан ағызу. Бұл процедура қан қысымы қалыпты жағдайда дәрігердің тағайындауымен жүргізіледі; пациенттің жағдайын (тыныс алу жиілігі, пульс, қан қысымын, тері жамылғылары түсін, диурезді, қақырық сипатын) тұрақты бақылау; дәрігер келгенге дейін наркотикалық анальгетиктерді, зәр айдайтын дәрілерді, жүрек гликозидтері т.б. (1% димедрол ерітіндісі немесе 2% супрастин, 0,025% строфантин ерітіндісі, 2,4% эуфиллин ерітіндісі, 0,9% физиологиялық ерітінді т.б.) дайындау; дәрігердің тағайындаған дәрілерін егуді қамтамасыз ету; ұстама жойылған соң пациентті зембілмен жандандыру бөліміне тасымалдау. Асқазанның және ұлтабардың жара ауруы Асқазанның және ұлтабардың жара ауруы - негізгі морфологиялық өзгерісі асқазанда немесе ұлтабарда жараның дамуымен, секрециялық-трофикалық процесстердің бұзылыстарымен жүретін созылмалы рецидивтеуші ауру. Этиологиясы. Асқазанның және ұлтабардың шырышты қабатында жара хеликобактерлік инфекцияның салдарынан түседі. Асқазан жарасының 90%-да және ұлтабар жарасының 100%-да НР (хеликобактер пилори) табылады. Жара ауруының дамуына ықпал ететін факторлар: никотиннің, алкогольдің, дәрмектердің (аспирин, индометоцин, резерпин, глюкокортикоидтар) әсерлері. Жара ауруының дамуында тұқым қуалау факторы да әсер етеді. Жара ауруының жіктемесі Жараның орналасуы бойынша: а) асқазанда: кардийлік медиогастральдік (денесінің, кіші және үлкен иіннің); антральдік; пилорикалық каналдың. б) ұлтабардың (бульбарлық, постбульбарлық). Асқынулары: а) қан кету; б) пенетрация; в) перфорация; г) тыртықтық деформация; д) пилородуоденальдік бөліктің стенозы. е) малигнизация (асқазан жарасының қатерлі ісікке айналуы). Клиникалық көрінісі. Асқазанның жарасында ауырсыну эпигастрий аймағының ортасында немесе оның сол жартысында орналасады. Он екі елі ішектің немесе препилорикалық бөліктің жарасында ауырсыну нүктесі ортаңғы сызықтан оң жағында сезіледі. Ауырсынудың тамақ ішкеннен кейін пайда болу уақыты. Осыған орай ауырсынудың ерте, кеш, түнгі мезгілдегі және «ашқарындық» түрлерін айырады. Ерте деп, тамақтанғаннан 0,5-1 сағат кейін пайда болатын ауырсынуды айтады. Мұндай ауырсыну біртіндеп күшейіп, 1,5-2 сағатқа созылады. Ауырсынудың кеш түрі тамақтанғаннан кейін 1,5-2 кейде 3 сағаттан кейін пайда болады. Науқастар, ауырсынудың күшеюінен қорқып, тәбеті тартса да тамақты тоя ішуден бас тартады немесе ауырсыну-түнгі уақытта мазалайды, ал ашқарындық ауырсыну тамақтанғаннан 6-7 сағаттан кейін пайда болып, тамақ немесе сүт ішкен соң басылады. Ауырсыну құсқаннан кейін, антацидтерді немесе сүт ішкен соң жеңілденеді. Асқазандық диспепсия синдромы. Қыжылдау - жара ауруында жиі байқалатын белгілердің бірі. Бұл асқазан-өңештік рефлюкстің салдарынан өңештің асқазан сөлімен тітіркенуінен болатын белгі. Кекіру-кардия шамасыздығының белгісі. Жүрек айнуы және құсу. Бұл белгілер жара ауруының өршуі кезінде болады. Құсқаннан кейін ауырсыну басылады. Жара ауруында тәбет төмендемейді, кейде жоғарылайды, бірақ науқастардың кейбіреулері ауырсынудан зардап шегуінен, тамақ ішуден бас тартып арықтайды. Астеновегетативтік синдромның белгілері-науқасты объективті тексергенде терінің мрамор тәрізді бозаруы, қол ұштары мен аяқ бастарының салқындығы және ылғалдығы, брадикардияға және артериялық гипотензияға бейімділік байқалады. Лабораториялық және аспаптық зерттеулердің нәтижелері. Асқазанның секрециялық функциясы. Асқазанның жарасында секрециялық функция айтарлықтай өзгермейді, ол қалыпты күйде сақталады немесе сәл биіктейді. Рентгенологиялық зерттеу. Жараның нақты белгісі - асқазанның немесе ұлтабардың қабырғасында анықталатын ойық. ЭФГДС-жараны анықтайтын ең нақты әдіс. Нәжісті жасырын қанға зерттеу. Емі. Аурудың өршуіне ықпалдаушы факторлар: темекі тарту мен ішкілікті доғару; гастропатиялық әсерлі дәрмектерді тоқтату (кортикостероидтарды, қабынуға қарсы дәрілерді, резерпинді т.б.). № 1 диета, ал өршудің қатаң түрлерінде № 1а, № 1б емдәм беріледі. Науқастар жиі, күніне 5-6 реттен тамақтануы қажет. 2.Медикаменттік ем. Метронидазол тинидазол. Амоксициллин Тетрациклин Ем курсы - 10-14күн. ТЕРІ АСТЫ ИНЪЕКЦИЯСЫ Тері асты май қабаты қан тамырларына бай болғандықтан, тез әсер ету үшін дәрілк заттар тері астына енгізіледі. Әдетте тері асты май қабатында тез сорылып, оған кері әсер етпейтін дәрілік заттар енгізіледі. Тері астына инъекция орындағанда дәрілер ірі қан тамырларына және жүйкелерге жақын енгізілмеуі қажет. Тері асты инъекциялары иықтың сыртқы аймағына, санның алдыңғы аймағына, іш аймағына, жауырын астына орындалады. Бұл аймақтарда теріні оңай жиырып алуға болады, сонымен қатар қан тамырларын, жүйкелерді, тері асты май қабатын зақымдау қауіпі болмайды. Дәрілік заттар тері астына енгізілгенде терапевттік әсер бұлшықетке және күре тамырға енгізілгенге қарағанда баяу, бірақ ұзақ уақыт әсер етеді. Шеткі қанайналым жеткіліксіздігінде тері астына енгізілген дәрілердің сорылуы төмендейді. Тері астына инъекцияны орындау Мақсаты: емдік – тері асты май қабатына дәрілік ерітіндіні енгізу, жергілікті жансыздандыру. Қолдану көрсетілімдері: дәрігердің тағайындауы. Қарсы көрсетілімдері: дәрілерге аллергиялық реакцияның болуы, инъекция жасайтын жерде терінің және тері асты май қабатының зақымдануы. Асқынулар: жергілікті қабыну процесі (инфильтрат), дәрілерді қателесіп енгізу, вирустік гепатит, АҚТҚ, аллергиялық реакция, анафилактикалық шок, сепсис. Енгізілетін жерлері: иықтың сыртқы бетінің жоғары бөлігі, санның алдыңғы бетінің ортаңғы бөлігі, іштің алдыңғы аймағы, жауырын асты аймағы. Дайындаңыз: залалсыздандырылған: сыйымдылығы 1-2 мл бір рет қолданылатын шприцті, ұзындығы 20мм инені, мақта шариктерін, қолғапты, дәрігер тағайындаған дәрілік ерітіндіні, тері антисептигі, қауіпсіз жинауға және жоюға арналған контейнерді. Іс-әрекет алгоритмі: Пациентке емшара мақсаты мен барысын түсіндіріңіз, дәрілік ерітінді туралы қажетті мәліметті хабарлаңыз. Емшара жүргізуге пациенттің келісімін алыңыз. Гигиеналық деңгейде қолды тазартып, қолыңызды тері антисептиктерімен өңдеңіз, қолғапты киіңіз. Бір рет қолданылатын орауды ашып, шприцті құрастырыңыз (стандартты қараңыз). Шприцке дәрілік ерітіндіні сорып алыңыз (стандартты қараңыз). Науқасты отырғыңыз немесе жатқызыңыз. Қолғапты тері антисептигімен өңдеңіз. Тері антисептиктермен суландырған екі мақта шаригімен инъекция жасайтын жерді алдымен үлкен көлемді, сосын инъекция жасайтын жерді тазалаңыз (мақта шариктерін астаушаға салыңыз). Сол қолдың ІV-V саусақтар арасына тері антисептигімен суландырған үшінші мақта шаригін салыңыз. Оң қолға шприцті алыңыз: оң қолдың ІІ саусағымен иненің канюлясынан, V саусақпен – шприцттің поршенінен, ІІІ, ІV, І саусақтармен цилиндрден ұстаңыз. Инъекция жасайтын жердің терісін сол қолдың І және ІІ саусақтармен үшбұрыш етіп жинаңыз. Үшбұрыш негізіне инені 45º бұрышпен ұстап, иненің ұзындығын 2/3 тереңдікке енгізіңіз, қолдың сұқ саусағымен иненің канюлясынан ұстаңыз. Сол қолды поршенге ауыстырып (бір қолдан екінші қолға шприцті ауыстырмаңыз), І және ІІ саусақтармен цилиндрдің жиегін қамтып ұстап, саусақпен поршенді басып, дәрілік ерітіндіні енгізіңіз. Тері антисептигімен суландырған мақта шаригін инъекция жасаған жерге қойыңыз. Иненің канюлясынан ұстап отырып, жылдам қимылмен инені шығарыңыз. Теріден мақта шаригін алмай, инъекция жасалған жерді жеңіл уқалаңыз. Инеге қалпағын кигізбей шприцті, мақта шариктерін және қолғапты қауіпсіз жоюға арналған контейнерге салыңыз. Қолыңызды жуып, құрғатыңыз. Пациенттің хал-жағдайын сұраңыз. 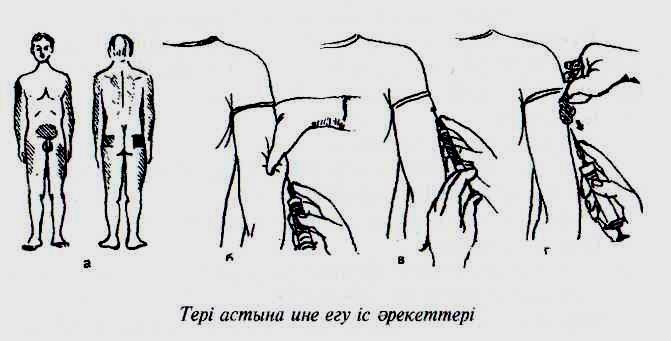 Тері астына егу іс-әрекеттері І.Медбикелік диагноз: Артериялық қысымның күрт жоғарылауы II.Мақсат: АҚ-ны біртіндеп төмендету (индивидуалды уақыт). ІІІ. Медбикелік іс-әрекеттер дереу дәрігерді шақырту (бұл жағдай білікті медициналық көмекті қажет етеді); бас жағы көтеріңкі, көлденең қалыпты қамтамасыз ету (жүрек бұлшықеттерінің, бүйректің қызметі жеңілденеді); физикалық және психикалық тыныштықты қамтамасыз ету; таза ауамен қамтамасыз ету; шүйде аймағына және балтырға қыша қою; маңдайға суық компресс қою (бас ауру әлсірейді); қолдарға жылы ванна, аяқтарға жылытқыш кою; дәрігердің нұсқауларын орындау (Тіл астына нифедипин (коринфар,каптоприл) 20 - 40 мг дейін беру; Көк тамырға фуросемид 40-60 мг енгізу; Изоптин 5 мг- 2 мл + 0,9%-10 мл физиологиялық ерітіндімен көк тамырға енгізу;) әр 30 минут сайын пациенттің жағдайын (сырт көрінісін қарау, ТАЖ, АҚ, пульс) АҚ қалпына келгенге дейін қарау. Созылмалы панкреатит Созылмалы панкреатит - ұйқыбез паренхимасының, түтіктерінің зақымдануымен дамитын және этиологиялық фактордың тоқтауына қарамастан өрістейтін, соңында бездің склерозына, экзо-, эндогендік функцияларының жетіспеушілігіне әкелетін ұйқыбездің созылмалы қабыну - дистрофиялық ауруы. Этиология және патогенезі. Созылмалы панкреатиттің ең жиі себептері: ішкілікке салыну (90%), өт жолдарының патологиясы, вирусты гепатит, дәрі-дәрмектердің улы әсері, кейде ұлтабардың аурулары. Сырқат дамуының екінші жолы – бауыр-ұйқыбез ампуласының (Одди сфинктері) спазмы билиарлы жүйеде өзекшеішілік қысымның жоғарылауына және өттің іркілуіне ықпал етеді. Клиникалық көріністері. Көптеген жағдайларда эпигастрий аймағында тамақ ішкеннен 40-60 минуттан кейін дамитын ауырсыну, ауырсынудың арқаға таралуы және ұзаққа созылуы, лоқсу және құсу, кекіру, қыжылдау, дене салмағының азаюы байқалады. Сырқаттың созылмалы ағымында ауырсынулардың қарқыны төмендейді, сыртқы секреторлық жеткіліксіздік синдромы дамиды. Ішектік қорытылу және сіңірілу процессі бұзылып, жіңішке ішекте бактериялар мөлшері көбейеді. Соның салдарынан науқастарда іш өту, стеаторея, метеоризм, тәбет төмендеуі, салмақ тастау дамиды. Диагностика. Қан анализінде: лейкоцитоз және ЭТЖ жоғарылауы. Қан сарысуында және зәрде амилаза көбейеді. Копрограмма: полифекалия, стеаторея, креаторея болуы ауыр панкреастық жеткіліксіздікті білдіреді. Айқын стеаторея кезінде іш өту жиілігі күніне 5-6 рет болады. Нәжіс ботқа тәрізді, майлы болып көп мөлшерде бөлінеді. Майлы тағамдарды жеуді тоқтатып, ферменттік препараттар қабылдаса стеаторея басылады. Жалпы шолу рентгенографиясында 30-40% жағдайда ұйқы бездің кальцификациясы немесе өзекшелерінде конкременттер анықталады. УДЗ –без көлемі ұлғайған, беті тегіс емес, өзектері кеңейген, псевдокисталар көрінеді. КТ – безде некрозды ошақтарды анықтайды. Емі. Созылмалы панкреатиттің өршігенде 3-5 тәулік аштық және сілтілі минеральды сулар («Боржоми», «Нарзан») тағайындалады. Емдәмнің басты мақсаты ұйқыбездің секрециясын неғұрлым төмен деңгейде ұстау. Медикаментті ем. спазмолитиктер (баралгин, трамал); Аса қатаң ауырсынуда наркотиктік анальгетиктерді қолданады. Морфинді қолдануға болмайды, себебі бұл препарат Одди сфинктерінің спазмын тудырады. антибактериялық ем: ампициллин эритромицин доксициклин Антацидтер (алмагель, фосфалюгель, викалин т.б.) тамақтан соң 1,5 сағаттан кейін және жатарда ішуге тағайындалады. Пациентке пикфлоуметрді қолдануды үйрету БА бақылау жүргізудің ең дұрыс әрі тиімді жолы-пикфлоуметрия. Пикфлоуметрия - тынысты барынша алғаннан кейін тынысты тез шығару кезіндегі ауа ағымының максимальды көлемдік жылдамдығының (пикін-құзын), яғни тыныс шығарудың максималды жылдамдығын анықтау әдісі. Оны арнайы аспап — пикфлоуметрмен күніне 3 рет анықтайды. Пикфлоуметрия дәрмектердің бронхтарды кеңіту әсерінің тиімділігін зерттеуге қолайлы. Оның ертеңгілік және кешкіліктегі көрсеткіштерінің айырмашылығы (тербелісі) 20% аспағаны тиімді саналады. Бұл әдіс кез келген өкпе ауруларында қолданылады,бірақ негізінен бронх демікпесі кезінде өте маңызды. Пикфлоуметр-бронх демікпесі кезінде өзін-өзі бақылауға арналған индивидуальды аспап. Мүмкіндіктері: -Астмамен ауыратын науқастарды анықтау мақсатында скрининг жүргізу; -Бронхиалды астма және басқа да өкпенің созылмалы ауруларына дифференциалды диагностика жүргізу; -Үй және жұмыс жағдайында тыныс жұмысын анықтауға мүмкіндік береді Пикфлоуметрді қолдану ережесі Науқас отырған қалыпта бірнеше рет терең дем алып,дем шығарғаннан кейін,пикфлоуметр мундштугын горизонтальді бағытта ерінге тигізіп,тезірек демді шығару керек. Нәтижелерін жазып аламыз. Дәл осылай 3 рет қайталаймыз. Ең жоғарғы көрсеткішті белгілеп аламыз . пикфлоуметрмен күніне 3 рет анықтайды. Жүрек созылмалы шамасыздығы кезінде физикалық жүктемені жүргізу алгоритмі Кардиореабилитацияда ең негізгісі- мөлшерленген физикалық жүктеме Физикалық жүктемелер алып келеді қанда холестерин деңгейінің төмендеуіне қан қысымының төмендеуіне артық салмақ және стресс қауіпінің төмендеуіне бұлшықет тонусының және күшінің артуына мүше және ұлпаларда қан айналым жақсаруына жасушаларға оттегі жеткізу қалпына келуіне Мақсаты: Аурудың өршуінің алдын алу,бұл пациенттің физикалық белсенділік мүмкіндіктерін кеңейтуге, өмір салтын өзгертуге мүмкіндік береді. Өмір сапасын жақсарту. Пациентті мүмкіндігінше ертерек толық және белсенді өмірге қайтару, физикалық қабілеттерін дамыту Қауіп факторларын жою: темекі тартуды тоқтату; дене салмағын төмендету; төмен калориялы гиполипидемиялық диета; жүйелі физикалық жүктеме (жүру); уайым және депрессияны емдеу, ұйқыны қалпына келтіру; қан қысымын тұрақты бір деңгейде ұстау (140/90 мм.с.б. төмен); гликемияны бақылау; Жүрек реабилитация бағдарламасы бөлімдері: Өмір барысында пациенттің мүмкіндіктерін кеңейту Физикалық жаттығулар Тамақтану бағдарламасы Дене салмағын тұрақты ұстау Шылым шегуді тоқтату Физикалық көрсеткіштерді басқару Фармакотерапия 1. Калориялы, тез сіңімді, тұзы аз (жүрек созылмалы жетіспеушілігінің (ЖСЖ) 1-ҚС кезінде тəулігіне тұз 3 г кем, ЖСЖ 2-3-ҚС кезінде 1.2-1.8 г/тəу., 4-ҚС ауыр ЖСЖ кезінде 1 г/тəу аз тұз) жəне сұйықтықты қабылдауды шектейтін (тəулігіне 750 мл-ден кем емес) диета (диета). 2. Жаттығулар арқылы оңалту (реабилитация) (жаяу жүру, велотренинг). Жүктеме əркімге жеке жасалады жəне қатаң мөлшерленген. Жүктеме есебі: жүректің соғу жиілігінің жоғарғы шегінен 75%-н құраса 30-60 минут белсенді айналысуға болады. Бұл əдісті қолдану жүктемеге төзімділікті, организмнің (ағзаның) ауа жұту жəне В дəрі-дəрмектерін көтеру қабілетін арттырады. 3,Психологиялық жəне əлеуметтік оңалту (реабилитация). Пациентпен жұмыс істейді:дәрігер-кардиолог,диетолог,реабилитациялық жаттығулар бойынша маман,еңбек терапиясы бойынша маман,физиотерапевт, психолог Диабеттік ретинопатия анықтамасы, этиологиясы, клиникасы, диагностикасы, ем жоспары. Науқас күтімі Диабеттік ретинопатия (DR) - бұл қант диабеті нәтижесінде пайда болатын көздің тор қабықтағы қан тамырларының зақымдануы. Бұл АҚШ-тағы соқырлықтың негізгі себебі Қант диабетімен ауыратын адамдар жыл сайын кем дегенде бір рет ДР-ны болдырмау үшін көру қабілетін тексеріп отыруы керек.(эндокринолог,окулист) Себептері және қауіп факторлары Қант диабетімен ауыратын кез-келген адамда диабеттік ретинопатия даму қаупі бар. егер адам: қандағы қант деңгейін дұрыс бақыламаса қан қысымы жоғары болса холестерол мөлшері жоғары болса жүкті үнемі темекі шексе ұзақ уақыт бойы қант диабетімен ауырған сырқаттар қауіп тобына жатады. Торлы қабыққа келетін қан тамырларының зақымдануы диабеттік ретинопатияның негізгі себебі болып табылады. Глюкозаның жоғары деңгейі торлы қабықшаның қан тамырларын зақымдап, сұйықтық ағып, көру қабілетін бұзады. Белгілері Диабеттік ретинопатия, әдетте, алғашқы кезеңдерде ешқандай симптомдар бермейді. Симптомдар байқала бастаған кезде бұл жағдай көбінесе өршу сатысы болады. Кейде бірден-бір анықталатын симптом - бұл көру қабілетінің кенеттен және толық жоғалуы. Диабеттік ретинопатияның белгілері: бұлыңғыр көру түс көру қабілетінің бұзылуы науқастың көру аймағында жүзетін мөлдір және түссіз дақтар мен қараңғы жіптер көру қабілетін блоктайтын дақтар немесе жолақтар түнгі нашар көру кенеттен және жалпы көру қабілетінің жоғалуы Әдетте DR екі көзге де әсер етеді. Қант диабетімен ауыратын адамдардың ДР-дан сақтануының жалғыз әдісі - дәрігер тағайындаған әрбір көз тексерулеріне қатысу(эндокринолог,окулист). Ем Симптомдарды ерте анықтау емдеудің тиімділігін арттырады. Симптомдарды жеңілдететін торлы қабыққа жасалатын операциялар бар, бірақ қант диабетін бақылау және ерте белгілерді басқару ДР алдын алудың ең тиімді әдісі болып табылады. Қант диабеті - бұл ұзақ мерзімді ауру, содан кейін торлы қабықтың зақымдануы және емдеуге қарамастан көру қабілетінің төмендеуі мүмкін. Алдын алу Алайда қадағалау ДР -дің ауыр түрінің пайда болуын тежейді. Қант диабетімен ауыратын науқастарға қандағы қант деңгейін , қан қысымын бақылау қажет: дұрыс және теңдестірілген тамақтану үнемі жаттығулар жасау дененің сау салмағын сақтау темекі шегуден бас тарту алкоголь қабылдауды қатаң бақылау гипертензияға қарсы шараларды дәрігердің нұсқауына сәйкес қабылдау ҚАН ҚЫСЫМЫН ӨЛШЕУ Мақсаты: қан қысымының көрсеткіштерін анықтау; жүрек қан-тамыр жүйесінің функционалды ерекшеліктерін анықтау. Қолдану көрсетілімдері: пациенттің жағдайын бағалау. Мүмкін болатын асқынулар: қолдағы артерияны ұзақ қысқаннан ауру сезімі болады. Дайындаңыз: тонометрді, фонендоскопты, қағазды, қаламсапты, қызу парағын. Іс-әрекет алгоритмі: Пациентке емшараның мақсатын түсіндіріңіз, бұрын қан қысымы анықталғанын, қан қысымының қандай көрсеткіштері анықталғанын сұраңыз. Емшара жүргізуге пациенттің келісімін алыңыз. Пациентке ыңғайлы: отыру немесе жату қалпын беріңіз , тыныш жағдайда, пациенттің қолы жазылған қалыпта жатады (алақанмен жоғары), аппаратпен бір деңгейде. Артериалды қысымды әдетте 1-2 рет арасына 2-4 минут салып өлшейді. Тонометрдің манжетасын пациенттің жалаңаштанған иығына, шынтақ иілісінен 2-3 см жоғары жүрек деңгейінде, оның арасына 1 саусақ өтетіндей қылып орналастырады; манжетаны иыққа ілмек көмегімен (ілмек, жабысқыш лента) жұмсақ ұлпаны қыспай бекітіңіз. Манометрді манжетамен бекітіңіз, тілдің қалпын (сынап бағанасы) шкаланың нөл белгісімен турасын тексертіңіз. Шынтақ шұңқыры аймағындағы шынтақ артериясынан тамыр соғуды анықтаңыз, фонендоскопты осы жерге қойыңыз. Алмұрт тәрізді баллоншадағы вентилді жауып, манжетаға баллоншамен ауаны толтырыңыз. Шынтақ артериясындағы пульсация жоқ болып кеткенше ауа жіберіңіз және оның үстіне 30мм с.б. ауаны қосыңыз; Вентильді ашыңыз және ақырын манжетадан ауаны жаймен босатыңыз. Бір мезгілде көңіл қойып артериядағы дыбысты тындаңыз және манометрдің көрсеткішін қадағалаңыз. Бірінші дыбыс пайда болған мезгілде манометрдің көрсеткішін белгілеңіз (жүрек жиырылған мезгілдегі артериальды қысымның көлемі) – систолалық қан қысымы және дыбыс жойылған мезгілде (жүректің босаңсыту мезгілдегі артериальды қысым) – диастолалық қан қысымы; манжетадан толығымен ауаны шығарыңыз. Пациенттің қолынан тонометрдің манжетасын шешіңіз. Мәліметті сандық жазу түрінде бақылау парағына және бөлшек түрінде қызу парағына жазыңыз (алымы – систолалық қысым, бөлімі –диастолалық қысым). Емшараны қайталап, алынған мәліметті салыстырыңыз. Фонендоскоптың басын 2 рет 70% спиртпен зарарсыздандырыңыз. Пациентке өлшеген қан қысымының нәтижесін хабарлаңыз. Ескерту: Артериальды қысымды екі қолдан өлшейді, алынған сандарды салыстырады. 3. Пациентке тыныс жаттығуларын жүргізу Біркелкі дем алу Техника: Мұрын арқылы дем алып, ішіңізден 4-ке дейін санаңыз. Дем шығарып, қайта 4-ке дейін санаңыз. Осы темпты ұстанып, біраз уақыт жаттығу жасаңыз. Құрсақпен дем алу Техника: Бір қолды кеудеңізге, екінші қолыңызды ішіңізге қойыңыз. Мұрын арқылы терең дем алып, кеудеңізді түзулетіңіз. Минутына 6-10 терең дем алыңыз, жаттығуды 10 минут жалғастырыңыз. Мұрынмен кезек дем алу Техника: Өзіңізге ыңғайлы қылып отырыңыз. Оң қолдың бас бармағымен мұрынның оң танауын жауып, сол жағы арқылы терең дем алыңыз. Енді сұқ саусақпен сол жақ мұрынды жауып, оң жақпен дем шығарыңыз. Осылайша кезек-кезек жаттығуды жалғастырыңыз. Әркелкі дем алу Техника: Терең асықпай дем алыңыз, артынан іштің көмегімен тез, бір сәтте демді шығарыңыз. 10 рет қайталаңыз. Релаксация Техника: Көзіңізді жұмып, бірінен кейін бірі бұлшық еттерді қатайтып, 2-3 секундтан кейін босансытыңыз. Аяқ саусақтарынан бастап, тізе, сан, кеуде, қол, мойын, тіпті көз бұлшық еттерін жаттықтырыңыз. Жаттығу бойы терең, асықпай дем алыңыз. Диабеттік нейропатия анықтамасы, этиологиясы, клиникасы, диагностикасы, ем жоспары. Науқас күтімі Диабеттік нейропатия - бұл 1 және 2 типті қант диабетінің ауыр және жиі кездесетін асқынуы. Бұл қандағы қанттың ұзақ мерзімді болуынан болатын жүйке зақымының бір түрі. Жағдай әдетте баяу, кейде бірнеше ондаған жылдар бойына дамиды. Нейропатия белгілері біртіндеп пайда болуы жиі кездеседі. Көптеген жағдайларда нервтердің зақымдануы аяқтан басталады. Клиникасы |
