Пальчун В.Т. Учебник по ЛОР М.Медицина 2002г.. Пальчун Владимир Тимофеевич
 Скачать 7.7 Mb. Скачать 7.7 Mb.
|
|
Диагностика. Основана на данных анамнеза, результатах отоскопии и функционального исследования слуховой трубы и звукового анализатора. При импедансометрии выявляются малая податливость барабанной перепонки, плоская вершина тимпанограммы или ее отсутствие. Лечение. Как и при других формах среднего отита, лечение начинают с санации верхних дыхательных путей, у детей при необходимости проводят аденотомию. Хороший эффект дают повторные курсы продувания слуховой трубы по Политцеру или через катетер с одновременным массажем барабанной перепонки с помощью пневматической воронки. Рекомендуется транстубарное введение различных лекарственных препаратов: химотрипсина, гидрокортизона, лидазы, флуимуцила. Показано парентеральное введение биостимуляторов (алоэ, стекловидное тело, ФиБС, актовегин), витаминов группы В, кокар-боксилазы, АТФ; назначают антигистаминные препараты. Из физиотерапевтических методов применяют микроволновую, УВЧ-терапию, электрофорез и эндауральный фонофорез лидазы, йодида калия, грязелечение, ультразвуковой массаж трубных валиков. Обычно курсы комплексного лечения повторяют 2—3 раза в год. При резко выраженном рубцовом процессе, не поддающем- 407  ся консервативным методам лечения, осуществляют тимпано-томию с рассечением спаек, мобилизацией косточек или восстановлением цепи слуховых косточек. Однако нередко операция оказывается малоэффективной, поскольку рубцовые сращения вновь образуются, а стойкое восстановление проходимости слуховой трубы трудно достижимо. При двустороннем спаечном процессе с выраженным нарушением слуха, а также лицам пожилого возраста показано слухопротезирование. 5.4.7. Мастоидит Мастоидит (mastoiditis) — гнойное воспаление слизистой оболочки и костной ткани сосцевидного отростка височной кости. Возбудителями мастоидита являются те же микроорганизмы, которые вызывают развитие острого гнойного среднего отита. Это наиболее частое осложнение острого среднего отита. Изменения в сосцевидном отростке при мастоидите различны в зависимости от стадии заболевания. В I, экссудативной, стадии в процесс вовлекаются слизистая оболочка и надкостница сосцевидных ячеек, они выполнены экссудатом, слизистая оболочка воспалена и резко утолщена. Вторая стадия характеризуется преобладанием пролиферативно-альтеративных изменений, распространяющихся и на костные структуры сосцевидного отростка — это альтеративная, или деструктивная, стадия. При этом происходит разрушение кости остеокластами, образование грануляций; костные перемычки между ячейками некротизируются и ячейки сливаются, образуя одну общую полость, наполненную гноем — формируется эмпиема сосцевидного отростка. Процесс разрушения кости может дойти до твердой мозговой оболочки средней или задней черепной ямки и вызвать различные внутричерепные осложнения. При разрушении одной из стенок сосцевидного отростка гной может прорваться на его поверхность с формированием субпериостального абсцесса, в скуловой отросток или в чешую височной кости, в пирамиду височной кости, через верхушку отростка — в межфасциальные пространства шеи. Иногда формируются сразу несколько путей оттока гноя. Мастоидит чаще наблюдается у больных с пневматическим типом строения сосцевидного отростка, его развитию способствует ряд факторов: высокая вирулентность возбудителя инфекции, снижение резистентности организма (в частности, при диабете, нефрите, других хронических заболеваниях), затруднение оттока из сосцевидной пещеры и из барабанной полости. Одна из причин развития мастоидита — нерациональное лечение острого среднего отита. Клиника. Мастоидит характеризуется общими и местными симптомами. Общие симптомы — ухудшение общего состоя- 408 ния, повышение температуры тела, изменение состава кро-вИ __ существенно не отличаются от проявлений острого гнойного среднего отита. Анализ динамики этих признаков имеет диагностическое значение при подозрении на возможное вовлечение в воспалительный процесс сосцевидного отростка. Обычно проходит 2—3 нед от начала острого среднего отита и на фоне временного улучшения клинической картины вновь ухудшается общее самочувствие, повышается температура тела, возобновляются боль и гноетечение из уха. Иногда гноетечение отсутствует из-за нарушения оттока гноя из среднего уха. Подъем температуры тела может быть незначительным, однако даже субфебрильная температура обращает на себя внимание после нормализации, наступившей на фоне прободения барабанной перепонки при остром среднем отите. В периферической крови отмечается умеренный лейкоцитоз, появляется сдвиг в лейкоцитарной формуле влево, постепенное повышение СОЭ; одновременно ухудшается общее состояние больного, понижается аппетит. Боль нередко локализуется в ухе и в области сосцевидного отростка, у некоторых пациентов она охватывает половину головы на стороне поражения и усиливается ночью; отмечается болезненность при пальпации и перкуссии сосцевидного отростка, чаще в области верхушки или площадки сосцевидного отростка. Появляются также жалобы на шум в ухе или в голове на стороне "больного" уха и выраженную тугоухость. При обследовании больного иногда определяется гиперемия и инфильтрация кожи сосцевидного отростка вследствие периостита. Могут также наблюдаться сглаженность заушной складки и оттопыренность ушной раковины кпереди (рис. 5.37). При отоскопии обращают внимание на гноетечение из уха. Нередко оно бывает профузное, пульсирующего характера, сливкооб-разный гной заполняет наружный слуховой проход сразу после очистки уха. Иногда к обычному гноетечению через перфорацию в барабанной перепонке присоединяется обильное выделение гноя через заднюю стенку наружного слухового прохода. Установить причину такого усиления гноетечения можно только при тщательной очистке уха и обнаружении свища, откуда выделяется гной. Возможен и такой вариант течения мастоидита, когда отореи нет, — это является признаком нарушения оттока гноя при закрытии дефекта барабанной перепонки или при блоке входа в сосцевидную пещеру. Важным отоскопическим признаком мастоидита является нависание задневерхней стенки наружного слухового прохода в костном его отделе. Нависание это связано с развитием периостита и давлением патологического содержимого в области передней стенки и 409  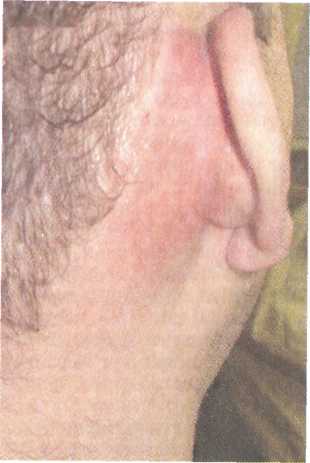 Рис. 5.37. Мастоидит. Субперио-стальный абсцесс. входа в сосцевидную пещеру. В этом же месте иногда образуется свищ, через который гной поступает в наружный слуховой проход. Барабанная перепонка при мастоидите часто гиперемирована, инфильтрирована. Распространение процесса в сосцевидном отростке и переход его на соседние анатомические образования зависит от развития воздухоносных ячеек в различных отделах височной кости — в чешуе, скуловом отростке, пирамиде и т.д. (рис. 5.38). Воспаление в этих местах иногда сопровождается прорывом гноя в окружающие мягкие ткани. Прорыв гноя через кортикальный слой на наружную поверхность сосцевидного отростка приводит к формированию субпериостального абсцесса. Предшествующие ему припухлость и пастозность кожи в заушной области, сглаженность заушной складки и оттопыренность ушной раковины при этом усиливаются. Распространение гноя из верхушечных сосцевидных ячеек в межфасциальные пространства шеи обозначается как верху-шечно-шейный мастоидит. Различные формы его, названные по именам авторов, отличаются местом прорыва гноя в области верхушки. Мастоидит Бецольда характеризуется распространением гноя через внутреннюю поверхность верхушки сосцевидного отростка под мышцы шеи. При этом наблюдается плотная припухлость мягких тканей шеи, нередко на протяжении от верхушки сосцевидного отростка до ключицы. Повороты головы болезненны, поэтому пациент держит голову в вынужденном положении, наклоненной в сторону поражения. По клетчаточным пространствам шеи гной может достигнуть средостения и вызвать медиастинит. Прорыв гноя через наружную стенку верхушки обозначается как мастоидит Орлеанского, распространение гноя через сосцевидную вырезку медиальнее двубрюшной мышцы с образованием глубокого абсцесса шеи — мастоидит Муре. Распространение воспалительного процесса на основание скулового 410 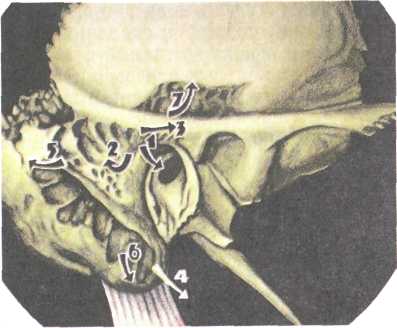 Рис. 5.38. Мастоидит. Возможные пути распространения воспалительного процесса из сосцевидного отростка. 1 — в наружный слуховой проход; 2 — на поверхность сосцевидного отростка; 3 — в ячейки основания скулового отростка; 4 — под грудиноклю-чично-сосцевидную мышцу (абсцесс Бецольда); 5 — по направлению к сигмовидному синусу; 6 — к вершине сосцевидного отростка; 7 — к вершине пирамиды. отростка называется зигоматицитом, на чешую височной кости _ сквамитом. При этом наблюдается воспалительная реакция кожи соответствующей области (гиперемия, инфильтрация, локальная болезненность). Возможно распространение гноя из сосцевидного отростка по клеточной системе в пирамиду височной кости, тогда развивается петрозит, клиническая картина которого обозначается как триада Градениго: острый средний отит, тригеминит, парез или паралич мышц, иннервируемых отводящим нервом. Наибольшую опасность по частоте развития осложнений представляют атипичные формы мастоидита. Их возникновение и течение связано с рядом биологических факторов (возраст больного, общая и местная реактивность организма), вирулентностью возбудителя, строением височной кости, в частности — ее ячеистой структуры. Особую роль в развитии атипичных форм мастоидита играет нерациональная терапевтическая тактика. При атипичном течении процесса отсутствует выраженная последовательность стадий развития воспаления, отдельные симптомы не имеют характерной четкости. Так, боль либо не беспокоит совсем, либо бывает слабой. Гноетечение может быть выражено минимально или отсутствовать совсем. В то же время следует учитывать, что атипичные формы почти всегда сопровождаются обширным разрушением кости, при этом возможно развитие внутричерепных осложнений. Диагностика. В типичных случаях не представляет трудностей, однако при атипичном течении заболевания диагноз усложняется. Следует учитывать совокупность объективных признаков мастоидита. Большое значение в диагностике мастоидита имеет рентгенография височных костей в проекции по Шюллеру, при этом сравнивают пораженное и здоровое ухо. При мастоидите на рентгенограмме определяется различной 411  интенсивности снижение пневматизации, завуалированность сосцевидной пещеры и сосцевидных ячеек. В поздних стадиях процесса при деструктивной форме мастоидита можно видеть разрушение костных перегородок и образование участков просветления за счет формирования полостей, выполненных гноем и грануляциями. При необходимости выполняют КТ или МРТ височных костей. Дифференциальную диагностику мастоидита проводят с фурункулом наружного слухового прохода при локализации его в области задней стенки. В этом случае, как и при мастоидите, возникает припухлость позади ушной раковины. Однако при фурункуле надавливание на козелок, жевание, потягивание за ушную раковину вызывают боль. При мастоидите эти симптомы отсутствуют, но имеется выраженное снижение слуха, что не характерно для фурункула. Кроме того, при фурункуле наблюдается сужение в перепончато-хрящевом отделе, при мастоидите — в костном. интенсивности снижение пневматизации, завуалированность сосцевидной пещеры и сосцевидных ячеек. В поздних стадиях процесса при деструктивной форме мастоидита можно видеть разрушение костных перегородок и образование участков просветления за счет формирования полостей, выполненных гноем и грануляциями. При необходимости выполняют КТ или МРТ височных костей. Дифференциальную диагностику мастоидита проводят с фурункулом наружного слухового прохода при локализации его в области задней стенки. В этом случае, как и при мастоидите, возникает припухлость позади ушной раковины. Однако при фурункуле надавливание на козелок, жевание, потягивание за ушную раковину вызывают боль. При мастоидите эти симптомы отсутствуют, но имеется выраженное снижение слуха, что не характерно для фурункула. Кроме того, при фурункуле наблюдается сужение в перепончато-хрящевом отделе, при мастоидите — в костном.Лечение. Различают консервативное и хирургическое лечение мастоидита. В любом случае, с учетом возможности развития тяжелых осложнений, лечение должно проводиться в условиях ЛОР-стационара. Основу консервативной терапии, соответствующей активному лечению острого среднего отита, составляет антибиотикотерапия, назначают препараты широкого спектра действия, предпочтение отдают р-лактамным антибиотикам. Важным компонентом лечения мастоидита является обеспечение свободного оттока гноя из среднего уха и местное использование антибактериальных препаратов с учетом чувствительности флоры из уха. Обращают внимание также на состояние носа, носоглотки и околоносовых пазух. Консервативное лечение обычно имеет успех в начальной стадии мастоидита, когда еще нет поражения кости и не нарушен отток экссудата. Если излечение при проведении консервативной терапии не наступает, остается или нарастает объективная симптоматика, прибегают к хирургическому лечению мастоидита. Абсолютным показанием к неотложному хирургическому лечению является появление признаков внутричерепных осложнений, возникновение осложнений в пограничных со средним ухом областях (субпериостальный абсцесс, прорыв гноя в области верхушки сосцевидного отростка, развитие зигоматицита, сквами-та, петрозита). Операция, безусловно, показана, если у больного с мастоидитом появились признаки отогенного пареза или паралича мышц, иннервируемых лицевым нервом, развился лабиринтит. При этом выполняют антромастоидотомию — вскрытие сосцевидной пещеры и трепанацию сосцевидного отростка. Иногда она заканчивается даже полным удалением отростка вместе с его верхушкой — мастоидэктомией. У детей до 3 лет операция носит название антротомии. 412 Операция преследует цель ликвидации гнойно-деструктивного процесса в сосцевидном отростке с одновременным дренированием барабанной полости. Вмешательство выполняют под эндотрахеальным наркозом, взрослых в ряде случаев оперируют под местной инфильтрационной анестезией. Скальпелем делают разрез кожи, подкожной жировой клетчатки и надкостницы, отступя на 0,5 см от переходной складки позади ушной раковины, длина разреза 5—6 см. При субпери-остальном абсцессе делают сначала небольшой разрез кончиком скальпеля, чтобы дать отток гною, который находится обычно под давлением. Широким распатором отсепаровывают мягкие ткани с надкостницей, обнажая корковое вещество в области площадки сосцевидного отростка, накладывают рано-расширитель типа "лира". Костная рана должна быть ограничена сверху височной линией (limatempomlis), спереди — задним краем наружного слухового прохода, снизу — верхушкой сосцевидного отростка. Трепанацию кости выполняют с помощью долот различных размеров, для этого можно использовать также фрезы либо стамески Воячека. После вскрытия коркового вещества при мастоидите обычно определяются сосцевидные ячейки, выполненные гноем и грануляциями. Удаляя пораженную кость, постепенно углубляются в направлении к сосцевидной пещере, которая должна быть обязательно вскрыта для обеспечения дренажа барабанной полости. Пещера располагается на глубине 1,5—2 см от поверхности сосцевидного отростка и проекционно определяется местом перехода задней стенки наружного слухового прохода в верхнюю. Убедиться, что вскрытая полость в глубине костной раны является именно сосцевидной пещерой, можно с помощью зондирования пуговчатым зондом, который через вход в пещеру легко попадает в барабанную полость. Кроме того, на дне пещеры видно выпячивание ампулы латерального полукружного канала. Дальнейший ход операции предполагает тщательное удаление кариозно-измененной кости, гноя и грануляций. Выскабливание пещеры требует большой осторожности, чтобы при манипуляциях в передних ее отделах не вывихнуть наковальню, короткая ножка которой расположена на дне входа в пещеру. Также осторожно следует удалять кариозно-измененную кость вблизи лицевого канала, сигмовидного синуса и полукружного канала. При обширном кариозном процессе последовательно вскрывают все ячеистые группы, включая верхушечные, пери-синуозные, скуловые, перифациальные и др. По окончании этого этапа операции края костной раны сглаживают костной ложкой или фрезами (рис. 5.39). Элиминация гнойного очага в сосцевидном отростке завершается снесением задней стенки наружного слухового прохода До уровня ампулы латерального полукружного канала, однако 413   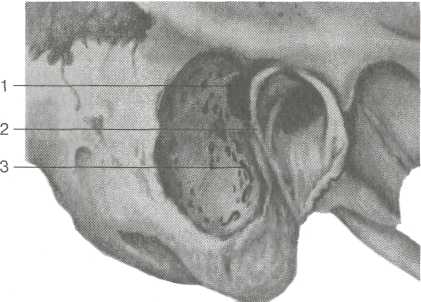 Рис. 5.39. Вид костной операционной полости после антромастоидо-томии. 1 — сосцевидная пещера; 2 — задняя стенка наружного слухового прохода; 3 — вскрытые сосцевидные ячейки. с сохранением барабанного кольца. Выполняют также пластику задней кожной стенки слухового прохода, лоскут подшивают в нижнем углу раны. После промывания раны теплым раствором антисептика, просушивания и тампонады турундами, пропитанными стерильным вазелиновым маслом или левомеко-лем, операцию завершают наложением на рану в заушной области первичных швов. Исключение составляет мастоидит с субпериостальным абсцессом, когда имеет место выраженная инфильтрация и имби-биция гноем мягких тканей в заушной области — в этих случаях рана в послеоперационном периоде ведется открытым способом с наложением в последующем отсроченных швов. Открыто ведется послеоперационная рана также в большинстве случаев после расширенной мастоидотомии у больных с отогенными внутричерепными осложнениями. В послеоперационный период обычно продолжают антибиотикотерапию, назначают витамины, общеукрепляющее лечение, местно проводят УФО. Рану перевязывают на 2—3-й день после вмешательства; при появлении болевых ощущений в ухе, повышении температуры тела и других осложнениях перевязка может быть выполнена раньше этого срока. Во время перевязки удаляют из раны турунды, осушают ее, промывают антисептическим раствором, затем вновь вводят турунды и накладывают повязку. При благоприятном течении послеоперационного периода заживление раны и излечение наступает обычно к 20-му дню. 414 ♦ Особенности мастоидита (антрита) у детей У новорожденных и грудных детей сосцевидный отросток не развит и гнойный процесс из среднего уха проникает только в сосцевидную пещеру. В этом случае воспалительный процесс в пещере и в окружающих тканях обозначается как антрит. Сочетание отита с антритом у грудных детей встречается довольно часто, особенно у детей недоношенных, страдающих рахитом, диспепсией и другими заболеваниями, понижающими сопротивляемость организма. Важная особенность антрита у детей состоит в том, что образование субпериостального абсцесса происходит довольно быстро, иногда даже без разрушения костного вещества; при этом гной проникает через незаросшие щели (чешуйчато-сосцевидную или барабанно-сос-цевидную). |
