Пальчун В.Т. Учебник по ЛОР М.Медицина 2002г.. Пальчун Владимир Тимофеевич
 Скачать 7.7 Mb. Скачать 7.7 Mb.
|
|
II тип — при наличии дефекта головки, шейки или рукоятки молоточка мобилизованную барабанную перепонку или нео тимпанальную мембрану укладывают на сохранившуюся нако вальню.
432 V тип — при отсутствии всех элементов звукопроведения и фиксированном основании стремени выполняют фенестрацию латерального полукружного канала и операционное окно прикрывают трансплантатом; одновременно экранируют окно улитки с образованием малой тимпанальной полости, аэрация которой осуществляется через нижний отдел барабанной полости. Хронический гнойный средний отит у детей. Эта патология имеет ряд особенностей, которые связаны с процессом формирования среднего уха и влиянием экзогенных и эндогенных факторов. Чем меньше возраст ребенка, тем более проявляются эти особенности. Переход острого воспалительного процесса в среднем ухе в хронический чаще наблюдается у тех детей, у которых нарушена общая и местная иммунологическая реактивность. В частности, это бывает связано с нарушением общего питания и развитием экссудативного диатеза на почве гиперчувствительности к различным раздражителям. Нередко хронический средний отит у ребенка возникает как следствие неудовлетворительного лечения острого гнойного среднего отита. Значительно чаще течение хронического гнойного среднего отита у детей бывает более благоприятным, чем у взрослых. У детей воспалительный процесс в среднем ухе чаще ограни- 433 чивается поражением лишь слизистой оболочки. В таких случаях общее состояние детей практически не страдает, при отоскопии в наружном слуховом проходе определяется слизистое или слизисто-гнойное отделяемое. Однако при коревом или скарлатинозном отите острый процесс в ухе быстро переходит в хронический с выраженными деструктивными изменениями. У более старших детей, с 10—14-летнего возраста, хронический средний отит протекает обычно так же, как у взрослых, у них встречаются и кариозные, и холестеатомные формы заболевания. Эти формы хронического отита наблюдаются и у детей младшего возраста, но гораздо реже. В тех случаях, когда в среднем ухе ребенка образуется холестеатома, она, как правило, растет довольно быстро, разрушая сосцевидный отросток и проникая в мягкие ткани через корковое вещество. Нередко образование холестеатомы наблюдается у детей, подвергшихся антротомии. Консервативное лечение хронического среднего отита у детей чаще оказывается эффективным. Применяют все те же методы местного и общего воздействия, как и у взрослых. Если антибактериальная терапия у ребенка не дает результатов, необходимо провести микологическое исследование. Следует отметить, что грибковое поражение среднего уха встречается с первых лет жизни. При обнаружении грибов рекомендуется местная (нитрофунгин, клотримазол, экзодерил, ламизил и т.д.) и при необходимости общая (дифлюкан, орунгал, низорал) терапия. У детей младшего возраста кожа наружного слухового прохода очень чувствительна к различным химиотерапевтичес-ким препаратам, и применение противогрибковых средств может вызвать ее раздражение. В таких случаях препарат следует заменить другим. Если хронический средний отит у ребенка принимает затяжное течение и особенно если в процесс вовлекается сосцевидная пещера, производят щадящие хирургические вмешательства, эффективность которых у детей обычно выше, чем у взрослых. Это положение относится и к более широким хирургическим вмешательствам. От применения радикальных оперативных вмешательств у детей следует воздерживаться. Их выполнение может быть оправдано лишь при отогенных внутричерепных осложнениях, парезе мышц, иннервируемых лицевым нервом и отогенном сепсисе. 5.4.9. Профилактика средних отитов Предупреждение воспалительных заболеваний среднего уха включает устранение или ослабление влияния тех факторов, которые способствуют возникновению острого среднего отита и его переходу в хронический. 434 У грудных детей уровень естественной резистентности находится в прямой зависимости от способа кормления. С грудным молоком ребенок получает вещества, обеспечивающие неспецифическую гуморальную защиту, например лизоцим, иммуноглобулины, что очень важно для адаптации ребенка к условиям внешней среды. Поэтому важной мерой профилактики простудных заболеваний и средних отитов является вскармливание ребенка грудным материнским молоком. Частота острого среднего отита у детей до недавнего времени была обусловлена детскими инфекционными заболеваниями. Благодаря проведению массовой специфической профилактики в настоящее время удалось добиться снижения заболеваемости детей такими инфекциями, как корь и скарлатина. На заболеваемость отитом детей и взрослых влияет и ряд других факторов.
Устранение неблагоприятного влияния указанных факторов позволит снизить частоту воспалительных заболеваний среднего уха. В частности, появились методы специфической профилактики гриппа и острых респираторных заболеваний (инфлю-вак, ИРС-19, имудон и др.), проводится активная санация верхних дыхательных путей, получают распространение методы адекватного лечения острых респираторных заболеваний без системных антибиотиков. В развитии острого среднего отита и в переходе его в хронический большое значение имеют хронические очаги инфекции в носу и глотке. Своевременная санация таких очагов инфекции и восстановление нормального носового дыхания являются важным компонентом в комплексе мероприятий по предупреждению средних отитов. Профилактика хронического гнойного среднего отита — это правильное лечение больного с острым средним отитом. Важной составляющей этого лечения является своевременно выполненный (по показаниям) пара- 435  центез, а также адекватная антибиотикотерапия с учетом особенностей возбудителя и его чувствительности к антибиотикам. Переходу острого отита в хронический нередко способствует ) ранняя отмена антибиотика, применение его в небольших дозах и удлинение интервалов между введениями антибиотика. центез, а также адекватная антибиотикотерапия с учетом особенностей возбудителя и его чувствительности к антибиотикам. Переходу острого отита в хронический нередко способствует ) ранняя отмена антибиотика, применение его в небольших дозах и удлинение интервалов между введениями антибиотика.Больные, перенесшие острый средний отит, даже при благоприятном течении периода реконвалесценции и нормализации отоскопической картины и слуха должны находиться под наблюдением врача в течение 6 мес. К концу этого срока их необходимо повторно обследовать и при обнаружении признаков неблагополучия в ухе (небольшая тугоухость, изменение отоскопической картины, нарушение тубарной функции) назначить повторный курс лечения: продувание слуховой трубы, пневмомассаж барабанной перепонки, биостимуляторы и др.) вплоть до проведения операции (тимпанотомия, шунтирование барабанной полости). Каждому больному с хроническим гнойным средним отитом при первом обращении необходимо провести курс интенсивной терапии и затем решать вопрос о дальнейшей тактике: либо больного сразу направляют для проведения хирургической санации, либо спустя не менее 6 мес ему проводят слух-улучшающую операцию. При наличии противопоказаний к той или другой операции больной должен находиться на диспансерном учете с периодическим контролем (не реже 1—2 раз в год) и в случае необходимости проводят повторные курсы лечения. Следует учитывать, что даже длительные, продолжающиеся многие годы ремиссии в течении хронического отита создают нередко лишь видимость благополучия как для больного, так и для врача. При спокойной клинической картине хронического гнойного среднего отита у больного может сформироваться холестеатома или обширный кариозный процесс в полостях среднего уха, которые, помимо нарастающей тугоухости, могут привести к развитию тяжелых, нередко опасных для жизни осложнений. В то же время чем раньше санировано ухо, тем больше шансов на сохранение и улучшение слуха. Не тот умен, кто умеет отличить добро от зла, а тот, кто из двух зол умеет выбрать меньшее. Аль-Харизи 5.5. Заболевания внутреннего уха Во внутреннем ухе располагается рецепторный аппарат двух важнейших анализаторов — вестибулярного и слухового. Независимо от природы заболевания внутреннего уха вовлечение в патологический процесс этих рецепторов сопровождается со- 436 ответственно вестибулярной и кохлеарной симптоматикой, которая довольно эффективно регистрируется с помощью разнообразных субъективных и объективных методов. Кохлеовести-булярные расстройства могут проявляться приблизительно равным нарушением слуховой и вестибулярной функций или могут быть диссоциированными, когда превалирует нарушение какой-либо одной из двух главных функций ушного лабиринта. Принято также деление периферических лабиринтных расстройств на воспалительные и невоспалительные. 5.5.1. Лабиринтит Лабиринтит (labyrintitis) — воспаление внутреннего уха, при котором в той или иной степени имеется поражение вестибулярных и кохлеарных рецепторов. В зависимости от характера патологического процесса, осложнением которого явился лабиринтит, различают следующие его формы: тимпаногенный, менингогенный, гематогенный и травматический. По распространенности (протяженности) воспалительного процесса во внутреннем ухе дифференцируют ограниченный и диффузный лабиринтит. По выраженности клинических проявлений лабиринтит бывает острый или хронический, причем последний может быть явным или латентным. Наконец, по патоморфологическим признакам, которые, как правило, коррелируют с клиническими проявлениями заболевания, выделяют серозные, гнойные и некротические формы лабиринтита. В практической деятельности врач чаще всего встречается с тимпаногенным (отогенным) лабиринтитом, развивающимся как осложнение хронического или, реже, острого воспаления в среднем ухе. Среди других форм лабиринтита встречаются травматический и очень редко гематогенный и менингогенный. Возбудителями отогенного лабиринтита могут быть все виды полиморфной флоры, обнаруживаемые в среднем ухе при его воспалении. Распространение воспалительного процесса из среднего уха во внутреннее может происходить через мембра-нозные образования окна улитки или окна преддверия (рис. 5.45). Предрасполагающим фактором для развития лабиринтита является затруднение оттока отделяемого из барабанной полости и повышение в ней давления. Под влиянием гнойного экссудата кольцевая связка стремени и вторичная мембрана окна улитки набухают, становятся проницаемы для бактериальных токсинов, которые диффундируют во внутреннее ухо. Во внутреннем ухе развивается и прогрессирует серозное воспаление, сопровождающееся транссудацией жидкости и повышением внутрилабиринтного давления. Развитие серозно- 437    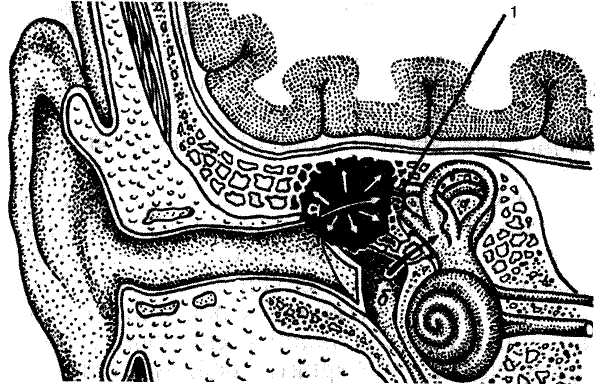 Рис. 5.45. Пути распространения инфекции из среднего уха в лабиринт. а — через свищ; б — через окна лабиринта; 1 — свищ в латеральном полукружном канале. фибринозного воспаления может привести к такому повышению внутрилабиринтного давления, что происходит разрыв мембраны окон (чаще — окна улитки) изнутри и инфекция из среднего уха проникает во внутреннее, в результате чего развивается уже гнойный лабиринтит. При его бурном течении быстро разрушается перепончатый лабиринт и гибнут все ней-роэпителиальные образования внутреннего уха. По-иному развивается процесс при хроническом гнойном среднем отите с кариесом или холестеатомой, которые могут способствовать формированию свища в костном лабиринте — чаще в стенке ампулы латерального полукружного канала, реже в области мыса или на основании стремени. В лабиринтной стенке, прилежащей к среднему уху, развивается выраженный воспалительный процесс в виде периостита и остита; особенно активно костная ткань поражается при холестеатоме. Когда воспалительный процесс доходит до эндостального слоя полукружного канала, эндост набухает, в нем происходит клеточная инфильтрация, развиваются грануляции, которые постепенно уплотняются и превращаются в рубцовую ткань, закрывающую образованный свищ. Благодаря защитному грануляционному валу лабиринтит длительное время носит ограниченный характер. При прогрессировании хронического отита воспаление переходит с костного лабиринта на перепончатый и развивается диффузный гнойный лабиринтит. 438 Менингогенный (ликворогенный) лабиринтит встречается гораздо реже тимпаногенного и развивается при распространении воспалительного процесса с мозговых оболочек при эпидемическом, гриппозном, туберкулезном, скарлатинозном, коревом, тифозном менингите. Во внутреннее ухо инфекция проникает через внутренний слуховой проход, водопровод преддверия и каналец (водопровод) улитки. Следует отметить, что распространение патологического процесса из полости черепа в лабиринт наблюдается не только при тяжелом течении менингита, но и при легких его формах. При этом поражаются нередко сразу оба уха, развивающаяся глухота является одной из причин приобретенной глухонемоты. Гематогенный лабиринтит может быть обусловлен заносом инфекции во внутреннее ухо при общих инфекционных заболеваниях без признаков поражения мозговых оболочек, например при эпидемическом паротите, сифилисе. Травматический лабиринтит развивается при повреждении внутреннего уха через барабанную перепонку и среднее ухо, например, при случайном ранении спицей, шпилькой или другими инородными телами. Причиной травматического ла-биринтита может быть также непрямое повреждение при тяжелых черепно-мозговых травмах, сопровождающихся переломом основания черепа. Линия перелома при этом проходит через пирамиду височной кости, перелом которой бывает продольным или поперечным (см. раздел 5.8.4). Клиника и диагностика. Клинические проявления отогенно-го лабиринтита складываются из симптомов нарушения слуховой и вестибулярной функций; в ряде случаев развивается также поражение лицевого нерва и сопровождающих его промежуточного и большого каменистого нервов. Выраженность симптоматики при лабиринтите/зависит от того, насколько быстро совершается распространение инфекции во внутреннее ухо. Лабиринтные расстройства первоначально проявляются симптомами раздражения, на смену которым приходят признаки угнетения, а затем и выпадения лабиринтных функций. Раздражение (ирритация) рецепторов лабиринта не всегда выражено достаточно отчетливо и длится обычно недолго. Ирритация вестибулярных рецепторов субъективно проявляется головокружением, тошнотой, рвотой, расстройством равновесия. Эти симптомы резко усиливаются при движениях головы, при ее определенном положении, различных манипуляциях в ухе. Головокружение представляет собой иллюзорное ощущение несуществующего смещения или вращения окружающих предметов или собственного тела. Общепризнано, что головокружение — симптом раздражения или нарушения симметрии тонуса вестибулярного анализатора; реализация этого ощущения происходит в коре большого мозга и может рассматриваться 439   как проявление вестибулосенсорной реакции. Для лабиринтита характерно системное головокружение, которое выражается в иллюзорном ощущении вращения окружающих предметов вокруг больного, обычно в одной плоскости, или вращения самого больного. Несистемное головокружение проявляется ощущением неустойчивости и неуверенности при ходьбе, кажущимся падением вниз, проваливанием. Оно наблюдается чаще при поражении центральных отделов вестибулярного анализатора. Продолжительность головокружения при лабиринтите может колебаться от нескольких секунд или минут до нескольких часов, а при хроническом лабиринтите может возникать приступообразно и продолжаться несколько дней. как проявление вестибулосенсорной реакции. Для лабиринтита характерно системное головокружение, которое выражается в иллюзорном ощущении вращения окружающих предметов вокруг больного, обычно в одной плоскости, или вращения самого больного. Несистемное головокружение проявляется ощущением неустойчивости и неуверенности при ходьбе, кажущимся падением вниз, проваливанием. Оно наблюдается чаще при поражении центральных отделов вестибулярного анализатора. Продолжительность головокружения при лабиринтите может колебаться от нескольких секунд или минут до нескольких часов, а при хроническом лабиринтите может возникать приступообразно и продолжаться несколько дней.При раздражении или угнетении одного из лабиринтов нарушается равновесие потока импульсов, поступающих от вестибулярных рецепторов правого и левого уха — развивается асимметрия лабиринтов. Одним из объективных проявлений этой асимметрии является спонтанный лабиринтный нистагм, который можно наблюдать визуально либо на электронистаг-мограмме. Спонтанный нистагм при лабиринтите обычно мелко- или среднеразмашистый, горизонтальный или горизонтально-ротаторный, чаще бывает I или II степени. В течение заболевания спонтанный нистагм меняет направление: в начале заболевания, когда имеет место раздражение вестибулярных рецепторов, нистагм направлен в сторону пораженного уха (нистагм ирритации). По мере угнетения "больного" лабиринта, сопровождающегося уменьшением потока импульсов от него и преобладанием импульсации от здорового уха, направление спонтанного нистагма меняется — он уже направлен в здоровую сторону (нистагм деструкции, или угнетения). Фиксация взора обычно снижает выраженность нистагмен-ной реакции. Поэтому в ряде случаев электронистагмография в затемненном помещении (депривация зрения) позволяет обнаружить спонтанный нистагм, который не выявляется при наличии фиксации взора. В таком случае речь идет о скрытом спонтанном нистагме, наличие которого также свидетельствует о вовлечении в патологический процесс внутреннего уха. Проявлением лабиринтной асимметрии при поражении внутреннего уха является также изменение характера тонических реакций и указательных проб. При выполнении пробы Водака—Фишера, пальценосовой и пальце-пальцевой проб наблюдается гармоничная реакция отклонения рук и промахива-ние обеими руками в сторону медленного компонента нистагма. При исследовании функции статического и динамического равновесия также выявляется выраженное в различной степени их расстройство, при этом отмечается отклонение тела в сторону медленного компонента нистагма. Характерным признаком лабиринтной атаксии является изменение направления отклонения тела при повернутой в сторону голове. Например, 440 если больной отклоняется влево, то при повернутой вправо голове он будет отклоняться вперед. При постепенном нарастании и вялом течении воспалительного процесса вестибулярные расстройства субъективно могут быть выражены в очень слабой степени даже в том случае, когда под влиянием длительного воспалительного процесса в лабиринте происходят значительные изменения. Это соответствует картине так называемого диффузного латентного лабиринтита. В диагностике таких скрытых вестибулярных расстройств важную роль играет выявление скрытого спонтанного нистагма, диагноз подтверждается результатами экспериментальных вестибулярных проб. При калорической или вращательной пробах отмечается отклонение от нормы вестибулярной возбудимости, чаще на стороне поражения. Может наблюдаться гиперрефлексия, ги-порефлексия, асимметрия вестибулярной возбудимости. Калорическая проба в отличие от вращательной является более щадящей, она может быть выполнена даже у лежачего больного; большое преимущество заключается в возможности получения информации о возбудимости каждого лабиринта в отдельности. Положительный результат калорической пробы указывает на сохранность функции пораженного лабиринта, причем гиперрефлексия может наблюдаться только при серозном и ограниченном воспалении. Отсутствие калорической возбудимости свидетельствует о глубоких деструктивных изменениях рецепторов внутреннего уха или о полном выпадении их функции. В диагностике лабиринтных расстройств большое значение имеет фистульная (прессорная) проба. При наличии свища симптом легко вызывается повышением или понижением давления воздуха в наружном слуховом проходе либо осторожным дотрагиванием пуговчатым зондом до места предполагаемого свища на медиальной стенке барабанной полости. Больной должен быть предупрежден о возможном резком головокружении при проведении исследования. Фистульный симптом проявляется так называемым прессорным нистагмом, головокружением или своеобразным ощущением "толчка", в некоторых случаях тошнотой, рвотой. Наиболее часто свищ локализуется в стенке латерального полукружного канала, поэтому нистагм, по закону Эвальда, при сгущении воздуха в наружном слуховом проходе направлен в сторону "больного" уха, при разрежении — в противоположную. Следует учитывать, что фистульный симптом не всегда выявляется даже при наличии свища, так как он нередко бывает прикрыт грануляционным валом со стороны эндоста или грануляциями и холестеатомой со стороны периоста. Вегетативные реакции проявляются в виде тошноты, рвоты, потливости, бледности или гиперемии кожных покровов и 441  слизистых оболочек, тахикардии или брадикардии, неприятных ощущений в области сердца. Все экспериментальные пробы сопровождаются бурными вегетативными реакциями при исследовании пораженного уха. слизистых оболочек, тахикардии или брадикардии, неприятных ощущений в области сердца. Все экспериментальные пробы сопровождаются бурными вегетативными реакциями при исследовании пораженного уха.Кохлеарные расстройства при лабиринтите проявляются снижением слуха и ушным шумом. При серозном лабиринтите снижение слуха бывает по смешанному типу, преимущественно с поражением звуковоспринимающего аппарата. Лечение гнойного процесса в среднем ухе оказывает положительное влияние на течение заболевания, слуховая и вестибулярная функции улучшаются. Иногда наступает глухота, в частности при гнойной и некротической формах лабиринтита. Динамика слуховых расстройств помогает уточнить форму воспаления во внутреннем ухе. Если глухоты нет, а слух через 3—4 дня улучшается, то воспаление в лабиринте носит серозный характер, если же наступила глухота и слух не восстанавливается — гнойный. Прогностически более благоприятна выявленная при вес-тибулометрии ирритация вестибулярных рецепторов на стороне "больного" уха; напротив, спонтанный нистагм в сторону здорового уха, выпадение возбудимости вестибулярных рецепторов при вращательной и калорической пробах свидетельствуют, что и функция кохлеарных рецепторов нарушена также резко. Шум в ухе чаще бывает высокочастотным, иногда он усиливается при поворотах головы. Считается, что шум в ухе при лабиринтите является результатом раздражения кохлеарных рецепторов и возбуждения слуховых центров в коре головного мозга. Симптомы со стороны лицевого нерва (парез или даже паралич) связаны с распространением воспаления на ствол нерва, который проходит между преддверием и улиткой внутреннего уха, при этом распространение воспаления на лицевой нерв может быть со стороны как лабиринта, так и среднего уха; парез мышц, иннервируемых лицевым нервом, наступает по периферическому типу. Острый лабиринтит продолжается до 2—3 нед, после чего наступает выздоровление либо заболевание принимает латентное течение и продолжается многие годы, лишая человека трудоспособности. Воспаление лабиринта, особенно гнойная или некротическая его формы, может осложниться распространением инфекции в полость черепа по преформированным путям (внутренний слуховой проход, водопроводы преддверия и улитки), и тогда развиваются опасные для жизни внутричерепные осложнения. В случае гибели рецепторов внутреннего уха постепенно наступает адаптация, и функция равновесия восстанавливается за счет второго лабиринта и центральных вестибулярных механизмов, а также за счет зрительного и слухового анализато- |
