РУКОВОДСТВО ПО ОБЩЕЙ ХИРУРГИИ. Руководство по общей хирургии Учебное пособие. М. Оао Издательство Медицина
 Скачать 9.28 Mb. Скачать 9.28 Mb.
|
|
Rh-фактор (rhesus — по названию вида обезьян Macacus rhesus) — система аллогенных антигенов крови человека, независимая от факторов, обусловливающих группы крови (АВО) и других генетических маркеров. Rh-фактор впервые был описан в 1940 г. К. Ландштейнером и А. Винером как новое иммунологическое свойство крови, присущее большинству людей. Это свойство было открыто с помощью сыворотки, полученной от кроликов, иммунизированных эритроцитами обезьян Macacus rhesus. Иммунная сыворотка кролика отличалась способностью агглютинировать 160 эритроциты обезьян Macacus rhesus и эритроциты крови большинства людей независимо от их групповой принадлежности. Оказалось, что в иммунной сыворотке выработались антитела против вводимых эритроцитов обезьян — «антирезус-агглютинины», и агглютинация с человеческими эритроцитами указывала на наличие в них особого антигена, названного резус-фактор (Rh). Rh-фактор находится в эритроцитах людей независимо от возраста и пола и не связан с системами АВО и другими изоиммунными системами. При помощи стандартных сывороток «антирезус» было установлено наличие Rh-фактора в эритроцитах у 85 % людей, кровь которых названа резус-положительной (Rh+), и отсутствие резус-фактора у 15 % людей, кровь которых названа резус-отрицательной (Rh—). Наличие Rh-агглютиногена выявляется у человеческого плода, начиная с 5—8-й недели, и хорошо выражено у 3—4-месячного эмбриона; у новорожденного кровь имеет вполне четкую Rh-принадлежность, которая остается постоянной в течение всей жизни. Находясь в эритроцитах человека наряду с агглютиногенами А и В, Rh-агглютиноген не имеет в сыворотке соответствующих антирезус-антител, подобных а или р, но антитела могут выработаться у лиц с Rh-отрицатель-ной кровью при попадании в организм таких лиц Rh-антигена. Подобная иммунизация развивается при условиях, когда человеку с Rh-отрицатель-ной кровью повторно вводят в организм кровь Rh-положительного человека (при переливании, гемотерапии) или когда у беременной Rh-отрица-тельной женщины развивается Rh-положительный плод, унаследовавший резус-фактор от отца, на фоне нарушения плацентарного барьера и вследствие смешивания крови матери и плода. Rh-фактор является довольно сильным антигеном, так как при введении в организм Rh-отрицательных лиц может вызвать в нем продукцию специфических Rh-антител. Агглютинабельность Rh-положительных эритроцитов различна; одни и те же сыворотки вызывают агглютинацию эритроцитов одних людей к 4—5-й минуте, а других — к 8—10-й минуте. При некоторых заболеваниях (нефрит, гепатит) титр Rh-агглютиногена может снижаться почти до нуля, а по выздоровлении снова усиливаться. Физические факторы оказывают влияние на Rh-агглютиноген: в крови однодневной давности нагревание до 56 °С и повторное замораживание не разрушает Rh-агглютиногена. Под влиянием 10-минутного кипячения Rh-антиген переходит в неактивное состояние. Высушивание крови не разрушает Rh-фактора, и он может быть выявлен в сухой крови специальными методами. В бактериально загрязненной и загнившей крови Rh-агглютиноген не выявляется, поэтому Rh-принадлежность должна определяться только в свежей крови. Оптимальной температурой для определения Rh-агглютиногена в эритроцитах является 45—48 °С (в чашках Петри). При хранении крови в стерильных условиях титр Rh-агглютиногена начинает понижаться примерно после 15-го дня хранения. Доказано, что Rh-фактор характеризуется наличием трех типов антиген: Rh0(D), Rh'(C), Rh"(E). Rh-антитела являются не врожденными, а возникают в течение жизни при иммунизации Rh-фактором Rh-отрицательных людей. Различают три вида антител: полные (обладают способностью склеивать Rh-положительные эритроциты и относятся преимущественно к IgM), неполные (обладают способностью агглютинировать Rh-положительные эритроциты только в присутствии коллоидных растворов после обработки протеолитическими ферментами или при добавлении специально приготовленной сыворотки и принадлежат в основном к IgM) — агглютинирующие и неполные — блокирующие. 161 8.2.1. Определение Rh-фактора Rh-фактор определяют методом гемагглютинации при помощи тестовых сывороток «антирезус», приготовленных из крови Rh-отрицательных лиц, сенсибилизированных к Rh-фактору многократным переливанием крови или при беременности, а также из крови лиц, подвергнутых искусственной иммунизации. Определение Rh-принадлежности крови доноров проводят в два этапа: сначала кровь доноров исследуют с применением стандартного универсального реагента антирезус Rh0(D), а затем образцы крови доноров, давшие отрицательную реакцию с реагентом антирезус Rh0(D), исследуют дополнительно со стандартными универсальным реагентом aHTH-Rh0'(DC), а также со стандартной сывороткой aHTH-Rh0'(DCE). Кровь донора признают Rh-отрицательной в том случае, если со всеми вышеперечисленными реагентами и сывороткой анти-RM) '(DCE) получена отрицательная реакция. Если исследуемая кровь дала положительную реакцию (агглютинацию) с одним из указанных выше реагентов или стандартной сывороткой анти-RhO' (DCE), то она считается Rh-положительной. Одновременно с исследованием крови доноров проводят контрольное исследование стандартных Rh-положительных эритроцитов той же группы или группы 0(1) и стандартных Rh-отрицательных эритроцитов, обязательно одногруппных с исследуемой кровью. Наличие агглютинации в виде крупных хлопьев из эритроцитов на фоне просветленной жидкости указывает на Rh-положительную реакцию исследуемой крови (Rh+). Отсутствие агглютинации (в пробирке гомогенно-окрашенная жидкость) указывает на Rh-отрицательную реакцию крови (Rh—). Результат учитывают как истинный после проверки контрольных образцов, т. е. при положительном результате со стандартными Rh-поло-жительными эритроцитами и отсутствии агглютинации со стандартными Rh-отрицательными эритроцитами, одногруппными с исследуемой кровью в системе АВО. 8.3. Клиническое значение групповой дифференциации (учение о совместимости) Допустимо переливание крови одноименных групп или когда сыворотка реципиента не агглютинирует эритроциты донора. Если же сыворотка реципиента агглютинирует эритроциты донора, то наступают тяжелые осложнения. Причиной их являются агглютинация и гемолиз, которые возникают при смешивании крови разноименных групп. Нельзя переливать кровь, которая лизируется в организме больного, а следует переливать кровь, которая в организме больного не подвергается гемолизу, т. е. является биологически совместимой. Согласно правилам Оттенберга, агглютинируются эритроциты переливаемой крови, а не крови больного, так как агглютинины вливаемой крови разводятся в крови больного и не могут агглютинировать его эритроциты. Поэтому основным правилом является переливание крови в пределах одноименных групп, так как при смешивании крови одноименных групп не происходит ни агглютинации, ни гемолиза. Принимая во внимание групповые свойства сыворотки и эритроцитов и помня о правиле Оттенберга, теоретически допустимо переливать не только одногрупп-ную кровь, но и кровь, эритроциты которой не могут быть агглютинирова- 162 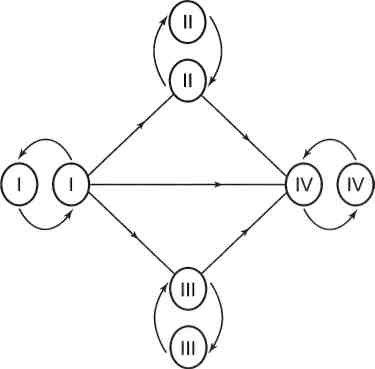 Рис. 8.3. Варианты переливания групп крови с учетом правила Оттенберга. ны сывороткой реципиента. Подбор необходимой для переливания крови производят согласно «правилу ромба» (Оттенберга) (рис. 8.3). Так как эритроциты группы 0(1) не содержат никаких агглютиноге-нов и не дают агглютинации и гемолиза ни с какими сыворотками, то, следовательно, кровь I группы допустимо перелить лицам всех остальных групп, но с учетом резус-фактора и в количестве не более 500 мл единовременно. В сыворотке группы AB(IV) нет агглютининов, поэтому перелитые эритроциты других групп не будут давать ни агглютинации, ни гемолиза в крови этой группы. Лицам с группой крови AB(TV) можно переливать кровь от людей всех групп (с учетом резус-принадлежности). Их кровь можно переливать только своей группе. При очень большой кровопотере, когда требуется перелить крови больше, чем осталось в организме больного, агглютинины плазмы вливаемой крови не получают достаточной степени разведения плазмой реципиента, и, следовательно, могут агглютинировать эритроциты больного (исключение из правила Оттенберга), что приводит к посттрансфузионному шоку. Во избежание этого осложнения в подобных случаях следует переливать только одногруппную кровь. При появлении в крови человека резус-антител переливание крови делается опасным, так как резус-положительные эритроциты подвергаются в кровеносном русле реципиента агглютинации и внутрисосудистому гемолизу так же, как и иногруппная кровь. Поэтому резус-отрицательному реципиенту следует переливать только резус-отрицательную кровь. В связи с этим во избежание опасности переливания несовместимой крови и развития посттрансфузионного шока одного исследования групп крови недостаточно. Необходимо обязательно исследовать индивидуальную совместимость крови больного и донора, т. е. установить отношение плазмы больного к эритроцитам донора. Трансфузия крови возможна лишь тогда, когда врач абсолютно уверен в том, что при производстве проб на совместимость не наступило агглютинации. IОсновным правилом современной трансфузиологии является использование для гемотрансфузий только одногруппной и однорезусной крови. 8.4. Трансфузионные средства В трансфузиологической практике используют следующие виды транс-фузионных средств. ▲ Цельная кровь: консервированная кровь донора (изогенная, аллоген-ная), свежецитратная, кровь донора для прямого переливания, холодо- 163 устойчивая, гепаринизированная, конвертированная (обменная) кровь, аутокровь, катионитная, сорбентная, разбавленная кровь, утильная, иммунная и облученная кровь.
8.4.1. Цельная кровь Консервированная кровь донора является эффективной трансфузионной средой, применяемой при массивной кровопотере. Цельную кровь берут в специальный пакет, где она и хранится. Стандартная «единица» крови содержит 450 мл цельной крови, в которую добавлено от 50 до 60 мл жидкости, предотвращающей свертывание. Основные добавки: натрия гидроцитрат (связывает ионы кальция), глюкоза (источник энергии для эритроцитов) и фосфат (для поддержания рН, близкого к нормальному значению, что замедляет распад 2,3-дифосфоглицерата в эритроцитах). При хранении функциональная полноценность консервированной крови снижается: тромбоциты теряют свои свойства через 6—8 ч, гранулоциты неспособны к фагоцитозу через 24—48 ч, активность факторов свертывания крови (VIII и V) исчезает в течение 24 ч. Сроки хранения зависят от состава консерванта и составляют 21—45 сут. Свежецитратную кровь заготавливают непосредственно перед переливанием на одном из стабилизирующих растворов. Кровь донора для прямого переливания — свежая кровь без стабилизирующего раствора, полностью сохраняет все биологические субстраты, в частности клеточные и белковые элементы. Недостатком ее является быстрое свертывание в системах и аппаратах для прямого переливания, а также возможность возникновения тромбоэмболии. Холодоустойчивую кровь готовят на гемоконсерванте, содержащем этиловый спирт, в соотношении с кровью 1:1. Она не замерзает при температуре —8—14 °С. Срок ее хранения 45—70 сут. Гепаринизированную кровь готовят на стабилизирующем растворе, содержащем гепарин, глюкозу и хлорид натрия. Для стабилизации 1 л крови требуется 50—60 мг гепарина. Ее можно применять для аппаратов искусственного кровообращения (АИК). Срок хранения этой крови не более 24 ч при температуре 4 °С. Аутокровь — собственная кровь больного, заготовленная заблаговременно на консервирующих растворах с целью обратного ее переливания при оперативном вмешательстве. Аутокровь можно собрать и во время операции из серозной полости (грудной и брюшной) и реинфузировать больному. Такая кровь содержит меньше факторов свертывания, поэтому ее можно заготавливать без добавления стабилизатора (цитрата натрия, гепарина). 164 Плацентарную кровь заготавливают только от здоровых рожениц и при нормальных родах. После рождения ребенка и перерезки пуповины, соблюдая меры асептики, пунктируют иглой плацентарную часть пупочной вены и собирают кровь во флакон с консервантом, который при этом необходимо встряхивать. Плацентарная кровь имеет повышенное содержание гемоглобина и эритроцитов. Показатели осмотической резистентности эритроцитов плацентарной и донорской крови равны, свертываемость плацентарной крови повышена. По антигенам системы АВО и Rh-фактору она может отличаться от материнской крови. Плацентарная кровь богата микроэлементами натрия и кальция, неорганического фосфора, магния и меди; количество калия в ней снижено. В плацентарной крови содержатся половые гормоны, ферменты и другие биологически активные вещества. Иммунная кровь содержит в высоком титре антитела к определенным возбудителям инфекционных болезней или токсинам. Получают иммунную кровь от реконвалесцентов после инфекционных болезней или ожогов, а также от специально иммунизированных доноров. Переливание крови стоит несколько особняком от основных лечебных мероприятий, проводимых в клинике. Необходимо обозначить основные показания для гемотрансфузии. Это особенно важно в свете последних данных об иммунодепрес-сивных состояниях, обусловленных гемотрансфузиями. Механизм лечебного действия переливания крови весьма сложен и многообразен. Многое еще остается неясным и требует дальнейшего глубокого изучения. В настоящее время клинически различают заместительное, стимулирующее, гемостатическое, обезвреживающее, иммунобиологическое, питательное действие гемотрансфузии. По такому же принципу рассматривают и механизм лечебного действия применяемых в последнее время многочисленных кровезаменителей: отдельных фракций крови (плазма и сыворотка крови, эритроцитная, лейкоцитарная, тромбоцитарная масса), солевых кровезамещающих растворов, коллоидных кровезаменителей и белковых гидролизатов. Заместительное действие заключается в возмещении утраченной организмом части крови, так как срок жизни перелитых эритроцитов достигает 130 сут с сохранением своих функций. Стимулирующее действие переливания крови клинически проявляется в повышении сосудистого тонуса, усилении регенерации крови и тканей, росте фагоцитарной активности лейкоцитов и продукции антител, мобилизации крови из депо (селезенка, печень, кожа) и тем самым увеличении оцк. Гемостатическое (кровоостанавливающее) действие переливания крови проявляется в уменьшении или остановке кровотечения. Механизм гемоста-тического действия следует рассматривать как повышение сократительной способности нервно-мышечного аппарата сосудистой стенки и изменение в свертывающей системе крови, что способствует остановке кровотечения. В некоторой степени гемостатический эффект переливания крови может быть отнесен за счет доставки в организм реципиента вместе с переливаемой кровью тромбопластических веществ (тромбокиназа, тромбин). Под обезвреживающим (дезинтоксикационным) действием подразумевают устранение или уменьшение интоксикации организма. Иммунобиологическое действие основано на возрастании фагоцитарной активности лейкоцитов, усилении образования антител, увеличении опсо-нического показателя сыворотки, агглютинационного титра. 165 Питательное действие перелитой крови заключается во введении в организм вместе с плазмой значительного количества белков. 8.4.1.1. Показания и противопоказания к переливанию крови Прежде чем приступить к переливанию крови, каждый лечащий врач должен учесть, что само по себе переливание крови не является безразличным вмешательством и иногда представляет серьезную опасность для реципиента, если кровь переливают без должных показаний. Показания к переливанию крови разделяют на абсолютные и относительные. К абсолютным показаниям относятся случаи, когда трансфузия безусловно необходима, т. е. она спасает жизнь больным или значительно ускоряет выздоровление. Все остальные показания к трансфузиям, когда переливание крови имеет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными. Однако часто провести границы между абсолютными и относительными показаниями трудно. Одни и те же показания к переливанию крови возникают при различных патологических состояниях. Показания к переливанию крови ставят не по установленному диагнозу, а по течению заболевания и осложнениям. При определении показаний к переливанию крови врач решает ряд вопросов:
Последний вопрос в настоящее время разрешается наиболее просто. Когда налицо абсолютные показания к переливанию крови, т. е. имеются основания полагать, что только трансфузия может спасти жизнь погибающего больного, все противопоказания могут быть сняты. Их необходимо учитывать при относительных показаниях к переливанию, когда сохранение жизни и выздоровление больного могут быть обеспечены другими безопасными способами лечения. Противопоказания к переливанию крови:
166 8.4.2. Клеточные компоненты крови Основной компонент крови, остающийся после отделения плазмы (в виде концентрата), называется эритроцитной массой. Эритроцитную массу готовят центрифугированием цельной крови, в результате чего отделяется 2/з плазмы. Стандартная упаковка содержит 200 мл форменных элементов крови (эритроциты и лейкоциты) и 100 мл плазмы. Показатель гематокрита колеблется от 60 до 90 %, а уровень гемоглобина — от 230 до 270 г/л. Вязкость эритроцитной массы увеличивается экспоненциально после того, как содержание гемоглобина в крови станет выше 200 г/л. |
