УПДМС. С. М. Кирова санктПетербург 2005 Управление повседневной деятельностью медицинской службы воинской части. Под редакцией И. М. Чижа и A. M. Шелепова. В 2 частях. Спб. ВмедА, 2005. 326с. Учебник
 Скачать 2.62 Mb. Скачать 2.62 Mb.
|
|
Аптека (рис. 12, фото 9) предназначена для обеспечения медицинского пункта и подразделений части медицинским имуществом, приготовления и выдачи лекарств, определения потребности, истребования, приема, хранения, отпуска и учета медицинского имущества, организации его эксплуатации и ремонта. Аптека развертывается в составе ассистентской, материальной, моечной, стерилизационно-дистилляционной и асептической. Кроме того, необходимо выделять отдельные помещения для хранения дезинфекционных средств и тары. Отводимые для развертывания аптеки помещения должны оборудоваться приточно-вытяжной вентиляцией, обеспечивающей двух-трехкратный обмен воздуха в час по притоку и трехкратный объем по вытяжке. Стены помещений рекомендуется окрашивать масляной, потолки - водоэмульсионной краской светлых тонов. Панели стен в стерилизационной и моечной на высоту до 2 м облицовываются глазурованной керамической плиткой или водоустойчивыми синтетическими материалами. Полы покрываются мозаичными плиточными или рулонными полимерными материалами. 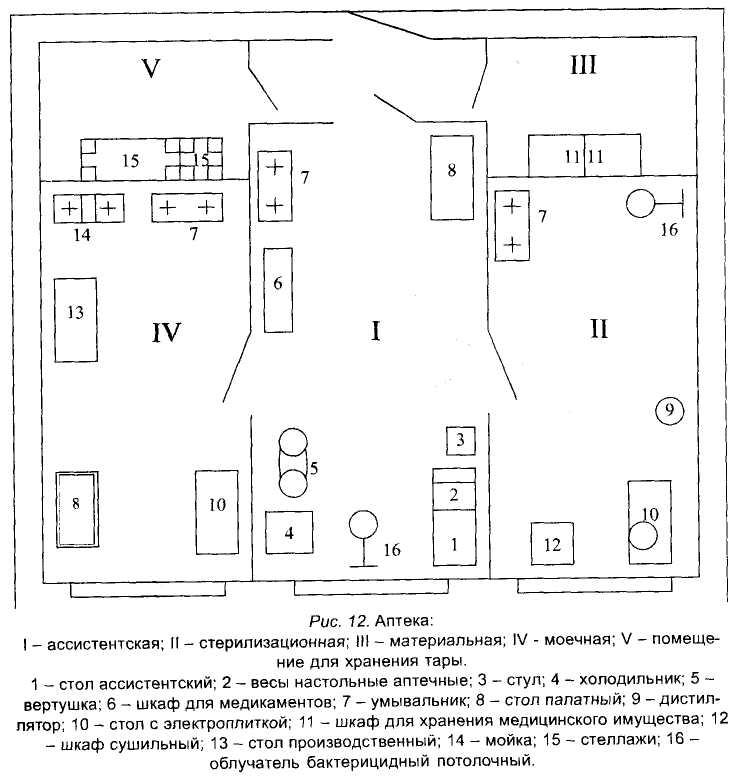 Ассистентская предназначена для приготовления лекарств и контроля за их качеством. Оснащается комплектом типового оборудования для ассистентских комнат на два рабочих места, шкафом для медикаментов, холодильником бытовым на 200 л, весами настольными до 2 кг, рычажными до 10 кг, комплектом разновесов, машинкой для расфасовки порошков и другими предметами, аптечными расходными предметами, фармакопеей, формуляром лекарственных средств. Материальная предназначена для приема, расфасовки и хранения медицинского имущества. Материальная оборудуется шкафами для хранения медицинского имущества,. Хранение медикаментов списка «А» организуется и осуществляется в соответствии с требованиями федерального законодательства, нормативно-правовых актов Минздрава России и Минобороны России. Стерилизационно-дистилляционная служит для получения дистиллированной воды, стерилизации лекарств и приготовления настоев. Она оборудуется аквадистиллято-рами электрическими (ДЭ-4-2; ДЭ-25), инфундирно - стерилизационным аппаратом, сухожаровыми стерилизаторами типа ВК-75, ГП-20-АМС. Моечная предназначена для мытья посуды и аптечного инвентаря. В помещении моечной устанавливаются ванна для мытья посуды на два отделения, шкаф сушильный и шкаф для хранения чистой посуды. К ванне подводится холодная и горячая вода. На окнах аптеки должны быть установлены металлические решетки, а помещения оборудованы звуковой или световой сигнализацией с выводом ее в комнаты дежурного по части и медицинскому пункту. Лазарет медицинского пункта предназначен для: стационарного обследования и лечения больных военнослужащих продолжительностью до 14 суток; проведения противорецидивного лечения, медицинской реабилитации выписанных из госпиталя с рекомендациями специалистов; временной изоляции инфекционных больных и лиц с заболеваниями, подозрительными на инфекционные, до направления их в лечебное учреждение; стационарного лечения нетранспортабельных больных до появления возможности направления их в лечебное учреждение; проведения реабилитационных мероприятий больным, нуждающимся по заключению ВВК в отдыхе (отпуске) при части; временного размещения граждан, уволенных с военной службы по состоянию здоровья на период оформления их документов для отправки в военкомат по месту призыва. По заключению главных медицинских специалистов округа (медицинских специалистов гарнизона), разрешается изменять сроки лечения стационарных больных в медицинском пункте. Выполнение указанных задач обеспечивается развертыванием в составе лазарета санитарного пропускника, палат для больных, комнаты для отдыха (холл), процедурной, кабинета врача (ординаторской), изолятора на две инфекции, столовой, кухни (буфетной), кладовых для одежды и обуви больных, для хранения чистого и грязного белья, умывальника, туалета. Санитарный пропускник предназначен для гигиенической помывки поступающих и находящихся в лазарете больных. Он развертывается в составе раздевальной, моечной и одевальной. В раздевальной необходимо иметь стол, стулья, кушетку, настенную вешалку, тумбочку для хранения мыла и чистых мочалок, мешки для грязного белья и обмундирования больных. В помещении моечной оборудуются душ и ванна, размещается посуда с дезинфицирующим раствором для дезинфекции использованных мочалок. В одевальной должны быть стулья, резиновые коврики и шкаф для хранения запаса чистого нижнего белья и госпитальных костюмов (халатов). Палаты для больных (рис. 13; фото 10) оборудуются в светлых, сухих и теплых комнатах. Предпочтительно иметь небольшие палаты емкостью на две-четыре койки. Целесообразно палаты профилировать, а также выделять отдельные палаты для размещения военнослужащих, проходящих военную службу по призыву, по контракту, для офицеров. 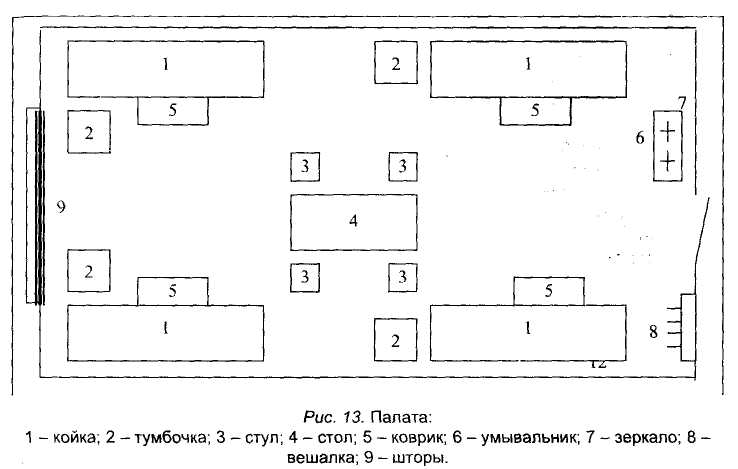 На каждую койку в общей палате положено отводить не менее 7 м2 площади, в изоляторе - не менее 9 м2. Оптимальными коэффициентами естественной освещенности для палат принято считать показатели от 1:6 до 1:7. Их нормальное освещение достигается ориентацией окон на юг (кроме южных районов) и оптимальными размерами окон. Норма искусственной освещенности равна 20 лк. Стены палат рекомендуется окрашивать в спокойные светлые тона, полы наиболее практично покрывать линолеумом. Количество палат определяется штатной емкостью лазарета. В палатах устанавливаются кровати с прикроватными ковриками, тумбочки (не менее одной на две кровати), стол, стулья (по одному на койку), вешалка. На стене у каждой кровати устанавливается электророзетка и радиорозетка. Кроме того, в палатах необходимо иметь графины с питьевой водой и промаркированные по числу коек стаканы. Постель больного должна состоять из одеяла, двух перовых подушек, наволочек подушечных верхних, двух простыней, матраца и подстилки под него. Лицевое полотенце, сложенное вдвое подлине, вешается на верхнюю перекладину кровати у изголовья, ножное полотенце-на нижнюю перекладину кровати в ногах. У кровати должен быть прикроватный коврик, который изготавливается силами части из списанных одеял. Размер прикроватного коврика 40 х 60 см. Каждому больному при поступлении выдаются тапочки. Как правило, в лазарете назначаются дневальные и уборщики помещений (палат) из числа выздоравливающих. Для дневального оборудуется рабочее место. Дневальный следит за пропускным режимом в лазарете, соблюдением распорядка дня в лазарете, поддержанием чистоты и освещением в помещениях. В палатах из числа больных принято назначать старших, которые помогают в поддержании внутреннего порядка в лазарете. Во всех кабинетах и палатах вешаются шторы на карнизы шириной 20 см. Помещения медицинского пункта, палаты проветриваются дневальным под наблюдением дежурного по медицинскому пункту: в палатах - перед сном и после подъема, в кабинетах - перед началом рабочего дня. При наличии приточно-вытяжной вентиляции она включается согласно распорядку дня. Кабинет врача (ординаторская) является рабочим местом врачей медицинского пункта. Здесь они делают записи в историях болезней, при необходимости вызывают для беседы и медицинского осмотра стационарных больных. В этом кабинете целесообразно иметь стол, стулья, вешалку, умывальник, шкаф для одежды и необходимые врачебные принадлежности для медицинского осмотра больных. Процедурная лазарета предназначена для выполнения врачебных назначений стационарным больным. Оборудование ее такое же, как и в аналогичном помещении амбулатории, за исключением шкафа неотложной медицинской помощи и предметов, необходимых для ее оказания. Кроме того, здесь необходимо иметь термометры, предметы ухода за больными (грелки, банки, горчичники), лоток для раздачи лекарств. Место для отдыха больных предназначается для их пребывания в часы досуга. Здесь должны быть газеты, журналы, литература о здоровом образе жизни; в отведенные распорядком работы лазарета часы больным предоставляется возможность смотреть телепрограммы. Чаще всего место для этого оборудуется в холле коридора. Столовая (фото 11) предназначена для приема пищи больными. В столовой устанавливают обеденные столы и стулья на 80% от числа коек лазарета. Буфетная предназначена для подогрева пищи и ее раздачи, мытья и хранения столовой посуды. В буфетной необходимо иметь электрическую или газовую плиты, комплект столовой посуды, емкости (ванны) для их мытья с подведением к ним горячей воды. При невозможности подачи горячей воды в буфетной устанавливают электронагреватель. Для просушки посуды после мытья делаются стеллажи. Пища больным готовится поваром медицинского пункта на кухне солдатской столовой и доставляется в термосах в лазарет. Хранение готовой пищи в буфетной и столовой лазарета не разрешается кроме хлеба, сахара, масла, молока. Изолятор (фото 12) предназначен для временной изоляции инфекционных больных до направления их в госпиталь, а также для лечения больных острым тонзиллитом, гриппом и острыми респираторными заболеваниями. Развертывается изолятор на две группы инфекции - для кишечных и аэрозольных заболеваний. Размещение и оборудование изолятора имеет ряд особенностей, обусловленных необходимостью поддержания в его помещениях противоэпидемического режима, устанавливаемого с целью предупреждения распространения инфекционных заболеваний. С учетом указанного обстоятельства изолятор развертывается в составе смотровой, двух-трех палат с отдельными санитарными узлами (туалет, умывальник, душ), комнаты для хранения дезинфицирующих средств и растворов. Изолятор обеспечивается отдельным медицинским и санитарно-хозяйственным имуществом. Для кишечных инфекций развертывается палата на две койки. Для аэрозольной группы необходимо развертывать не менее 4-6 коек (палаты на 4 койки или две палаты на 2-3 койки каждая). Это обусловлено тем, что часть больных не только изолируется, но и остается в медицинском пункте на лечение. Если условия размещения изолятора не позволяют развернуть столько коек, то для больных гриппом, острым тонзиллитом выделяются 1-2 отдельных палаты в составе лазарета. В смотровой комнате необходимо иметь кушетку, стол, 2-3 стула, умывальник, медицинские халаты для персонала, медицинский инструментарий и предметы ухода за больными (шприцы, иглы, стерилизатор, термометры, шпатели, посуда для отправки проб в лабораторию), дезинфицирующие растворы, гидропульт, емкости для дезинфекции выделений больных, их белья, мешки для грязного белья. Изолятор должен быть обеспечен посудой для доставки пищи больным, емкостями для мытья посуды, запасов чистой воды, уборочным инвентарем на каждое помещение в отдельности. Оборудование палат изолятора обычное. Однако в тумбочках должна постоянно храниться индивидуальная посуда для приема пищи и питья. Кроме того, в каждой палате необходимо иметь судна, мочеприемники, плевательницы. Кладовые для хранения белья. В составе лазарета медицинского пункта необходимо иметь две кладовые - для чистого и грязного белья. Грязное постельное и нательное белье сдается на вещевой склад в полотняных или клеенчатых мешках. Чистое белье хранится в кладовой на стеллажах. Для хранения верхней одежды оборудуется специальная кладовая, в которой устанавливается платяной шкаф и герметически закрывающийся ящик для дезинфекции обуви. Обмундирование больных развешивается в шкафу. При выписке больные получают чистое нательное белье. В составе амбулатории необходимо выделять бытовую комнату, в которой выписываемые из лазарета больные могли бы погладить одежду, подшить подворотнички, пуговицы. 1.2. ОРГАНИЗАЦИЯ И СОДЕРЖАНИЕ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОЙ РАБОТЫ В ВОИНСКОЙ ЧАСТИ Лечебно-диагностическая работа - комплекс организационных, диагностических и лечебных мероприятий, проводимых медицинской службой части в соответствии с установленным для нее содержанием и объемом помощи. Организация лечебно-диагностической работы заключается в развертывании и оснащении положенных согласно Руководству по медицинскому обеспечению ВС РФ на мирное время диагностических и лечебных кабинетов, помещений, оказании в них медицинской помощи, обследования и лечения. Лечебно-диагностическая работа в медицинском пункте (медицинской роте) включает: оказание неотложной медицинской помощи всем нуждающимся в ней при острых заболеваниях, травмах и отравлениях; амбулаторный прием, обследование и лечение больных военнослужащих; стационарное обследование и лечение больных военнослужащих в лазарете медицинского пункта (медицинской роте) продолжительностью до 14 суток; стационарное лечение в лазарете нетранспортабельных больных до улучшения их состояния и перевода в лечебное учреждение; раннее активное выявление заболевших в подразделениях части; проведение лабораторных, функциональных обследований больных; лечение на дому офицеров, военнослужащих, проходящих военную службу по контракту, членов семей военнослужащих; амбулаторное обследование и лечение пенсионеров МО РФ, прикрепленных приказом командующего войсками военного округа на медицинское обслуживание к медицинской роте, медицинскому пункту; временная изоляция инфекционных больных и лиц с заболеваниями, подозрительными на инфекционные, до направления их в госпиталь; направление и транспортирование в госпиталь, омедб соединения военнослужащих, нуждающихся в госпитальном обследовании и лечении; проведение консультаций больных у специалистов лечебных учреждений; восстановительное лечение в медицинском пункте, медицинской роте военнослужащих после их выписки из госпиталя в соответствии с заключением специалистов. Объем медицинской помощи в медицинском пункте (медицинской роте) представляет собой совокупность лечебно-диагностических и профилактических мероприятий в отношении определенных категорий больных. Объем медицинской помощи определяется Руководством по медицинскому обеспечению ВС РФ на мирное время (2001 г.) и в зависимости от наличия подготовленных кадров, оснащения и оборудования медицинского пункта (медицинской роты) по решению старшего медицинского начальника, главных медицинских специалистов округа может расширяться. Организация амбулаторного приема и лечения больных в воинской части Амбулаторный прием больных в медицинском пункте (медицинской роте) проводится в часы, установленные распорядком дня части. Амбулаторный прием военнослужащих, проходящих военную службу по призыву и по контракту, а также других граждан (если это определено приказом по части) проводится раздельно. Для приема детей и женщин оборудуются отдельные кабинеты. Военнослужащие, внезапно заболевшие или получившие травматическое повреждение, направляются в медицинский пункт немедленно в любое время суток. Солдаты и сержанты в медицинский пункт направляются дежурным по роте под командой санитарного инструктора роты или старшего, назначенного из числа больных. Книга записи больных роты за подписью старшины роты представляется дежурному по медицинскому пункту за 2 часа до начала амбулаторного приема. Врач контролирует прибытие в медицинский пункт всех военнослужащих, внесенных в книгу записи больных роты. Дежурный фельдшер (санитарный инструктор) до начала амбулаторного приема подбирает медицинские книжки военнослужащих, записавшихся в книгу записи больных роты, опрашивает их для выяснения жалоб, при необходимости измеряет температуру их тела, выявляет больных с острыми болями, травмами, повышенной температурой, выраженной общей слабостью, определяет очередность направления больных к врачу. В первую очередь на прием направляются больные с острыми болями в животе и груди, высокой температурой, с травмами, выраженной общей слабостью, во вторую очередь - все остальные больные. Больные с заболеваниями, подозрительными на инфекционные, направляются фельдшером (санитарным инструктором) в изолятор, где осматриваются и обследуются врачом. Особенности амбулаторного приема и лечения больных хирургического профиля Амбулаторный приём больных хирургического профиля проводится врачом, прошедшим обучение в интернатуре по хирургии или первичную специализацию по этому профилю. Приём осуществляется в отдельном кабинете хирурга и включает в себя следующий контингент больных: больные с острыми хирургическими заболеваниями и травмами; больные, находящиеся на амбулаторном лечении и обследовании, прибывшие на перевязку и контрольный осмотр; больные, выписанные в часть после завершения госпитального обследования и лечения, для реабилитации в условиях медицинской роты; лица, вызванные на плановый амбулаторный приём из группы диспансерного Динамического наблюдения. В экстренном порядке осматриваются больные и пострадавшие, поступившие в медицинскую роту в бессознательном состоянии, а также с выраженными расстройствами жизненно важных функций, тяжёлыми травмами, термическими и химическими ожогами. Первоочередному осмотру подлежат лица с острой болью (болью в животе, груди и т.д.), температурящие, с выраженной общей слабостью, а также лица, состояние которых требует немедленного осмотра их врачом. Организация и проведение плановых хирургических и лечебно-диагностических мероприятий в условиях медицинской роты К числу плановых лечебно-диагностических мероприятий хирургического профиля относятся: плановые оперативные вмешательства; лечебные мероприятия, включая восстановительное лечение после травм и операций; лечебно-диагностические мероприятия у хронических больных хирургического профиля, не требующие оперативного лечения. В плановом порядке могут выполняться следующие операции и манипуляции: иссечение поверхностно расположенных (кожных и подкожных) доброкачественных опухолей и опухолевидных образований, локализованных вне проекции сосудисто-нервных пучков и суставов (атером, папиллом, дерматофибром, эпителиальных кист, липом); операции по поводу вросшего ногтя (удаление); вторичная свободная кожная пластика небольших грануляционных ран по Тиршу; иссечение небольших единичных сухожильных ганглиев; удаление поверхностно расположенных инородных тел; коррекция ногтевого ложа при вросшем ногте. Операции должны проводиться одномоментно, прогнозируемая продолжительность послеоперационного лечения должна быть не более 14 суток. Плановый операционный день готовится заранее. Объём операции (особенно с доброкачественными опухолями) согласовывается с ведущим хирургом ближайшего военно-лечебного учреждения. Больному при необходимости выполняются дополнительные диагностические исследования, санируются очаги хронической инфекции и зубы. Хирургические вмешательства выполняются в перевязочных медицинской роты (медицинского пункта) врачами части. Операции выполняются под местным обезболиванием с использованием ампульных растворов новокаина. Для наложения швов используется ампульный шовный материал. В перевязочной № 1 («чистой») производят хирургические вмешательства: остановка наружного кровотечения тампонадой, перевязкой сосуда в ране и наложением зажима на кровоточащий сосуд; первичная хирургическая обработка поверхностных ран мягких тканей (кроме ран лица), наложение швов на кожную рану; внутривенные капельные и струйные вливания лекарственных препаратов, кровезамещающих и противошоковых жидкостей; внутримышечные инъекции, аутогемотерапия; новокаиновые блокады, новокаиновые инфильтрационные анестезии; транспортная иммобилизация, обезболивание мест перелома костей конечностей; пункция плевральной полости и введение дренажа при напряженном пневмотораксе, наложение герметизирующей повязки при открытом пневмотораксе; устранение асфиксии с помощью трахеостомии, фиксации языка, иммобилизации отломков челюстей, обеспечения полной проходимости верхних дыхательных путей; катетеризация и капиллярная пункция мочевого пузыря при задержке мочи; иссечение поверхностных, небольших размеров доброкачественных опухолей (атером, липом); тампонада (передняя и задняя) при носовых кровотечениях; наложение асептических повязок и перевязки раневых, ожоговых поверхностей, не осложненных инфекцией. В перевязочной № 2 («гнойной») производят операции по поводу поверхностных флегмон, абсцессов, кожных, подкожных, ногтевых, подногтевых и околоногтевых флегмон пальцев, вросшего ногтя, перевязки и лечение инфицированных ран, фурункулов, карбункулов, наложение повязок при гнойных и грибковых заболеваниях кожи (пиодермиты, экземы, эпидермофитии); лечение больных с заболеваниями наружного уха (дерматит, фолликулит, фурункул, серная пробка, инородное тело, находящееся у самого входа, острый катаральный средний и хронический гнойный отит), дерматит, фурункул наружного носа; в случае невозможности эвакуации больного в лечебное учреждение - вскрытие паратонзиллярного абсцесса, пункция верхнечелюстной пазухи при остром гнойном гайморите. Все хирургические операции, проводимые амбулаторным и стационарным больным, регистрируются в книге учета хирургических операций (ф. 16), книге учета больных в амбулатории (ф. 5), медицинской книжке военнослужащего или в истории болезни (краткое описание операции и вид обезболивания). В перевязочных должны строго соблюдаться все правила асептики и антисептики. Врачи, выполняющие хирургические операции, обязаны проводить обработку рук перед операцией и оперировать в стерильных халатах и перчатках. В перевязочных должны использоваться только стерильные перевязочные материалы и инструменты. Стерилизация операционного белья, перевязочного материала, хирургических перчаток осуществляется в аптеке медицинского пункта (медицинской роты). Для выполнения операций и перевязок в каждой перевязочной ежедневно накрывается стерильный стол. Стерильные инструменты и перевязочный материал раскладывают между двумя стерильными простынями. Операционное белье (халаты, шапочки, маски, полотенца, простыни) и перевязочный материал помещают в специальные конверты из простыней в количестве, необходимом на один день работы и стерилизуют в биксах. Простерилизованный перевязочный материал хранят в биксах с надписью на этикетке «стерильно» и указанием даты стерилизации. Бикс или конверты, оставшиеся неиспользованными, по истечении 3 дней стерилизуются повторно. Перед началом амбулаторного приема или перед операцией стерильный конверт развёртывается на столе для стерильного материала. Хирургический инструментарий подвергается стерилизации в сухожаровом шкафу. Обязательным является его предварительное промывание водой и мытьё в специально приготовленном растворе. Для обеспечения требований асептики и антисептики в перевязочных должна ежедневно производиться влажная уборка с использованием 1% раствора хлорамина. При обследовании больного на амбулаторном приеме врач выясняет жалобы, изучает анамнез заболевания и жизни, проводит всестороннее объективное обследование (оценивает общее состояние, статус питания, проводит исследование кожных покровов тела и слизистых, опорно-двигательного аппарата, органов кровообращения, дыхания, пищеварения, нервной и мочеполовой системы, органов чувств), используя общепринятые методы осмотра, пальпации, перкуссии и аускультации. Особое внимание обращается на тщательное обследование больных с повышенной температурой тела, острыми болями в животе и груди, приступами стенокардии, желтухой и общей слабостью. При обследовании больных должны выполняться необходимые лабораторные и функциональные исследования. После обследования больного врач кратко и разборчиво записывает в медицинской книжке больного дату приема, очередность посещения, жалобы, анамнез заболевания, данные объективного обследования, диагноз, назначения, записывает в книге записи больных роты заключение о нуждаемости военнослужащего в амбулаторном или стационарном лечении и освобождении его от занятий, работ и указывает дату повторной явки на прием. В зависимости от характера болезни больным назначается амбулаторное или стационарное лечение в медицинском пункте, в лечебном учреждении (госпиталь, омедб). Офицеры, прапорщики, военнослужащие, проходящие службу по контракту и военнослужащие-женщины по заключению врача могут оставаться для лечения на дому. Заключение на освобождение от занятий и работ военнослужащим по призыву дается врачом не более чем на трое суток и записывается в книгу записи больных роты. В случае необходимости заключение об освобождении может быть повторено на такой же срок. Военнослужащие по призыву, нуждающиеся по состоянию здоровья в полном освобождении от занятий и работ, направляются на стационарное лечение в лазарет. Военнослужащим, проходящим военную службу по контракту, в том числе офицерам, врач выдает справку об освобождении от исполнения служебных обязанностей на тот же срок. Форма справки (ф. 25) об освобождении от служебных обязанностей приводится в приказе Министра обороны РФ, 1999 г., № 170. Если по истечении указанного срока военнослужащий по состоянию здоровья не может приступить к исполнению служебных обязанностей и нуждается в продлении срока освобождения, то он направляется на освидетельствование в гарнизонную ВВК (направление на ВВК подписывает командир воинской части). Заключения врача о частичном или полном освобождении от исполнения служебных обязанностей подлежат обязательному выполнению должностными лицами. Об освобождении от исполнения служебных обязанностей офицеров, прапорщиков, военнослужащих, проходящих службу по контракту, военнослужащих-женщин и о выходе их на службу после болезни объявляется в приказе по части. По истечении предоставленного срока освобождения солдаты и сержанты должны быть направлены на повторный медицинский осмотр. В зависимости от характера заболевания военнослужащим может быть назначено: амбулаторное обследование и лечение в амбулатории медицинского пункта; стационарное обследование и лечение в лазарете медицинского пункта; лечение на дому офицеров, прапорщиков, военнослужащих, проходящих военную службу по контракту; стационарное обследование и лечение в госпитале (омедб); амбулаторное обследование и лечение больных в поликлиническом отделении госпиталя (омедб), в гарнизонной военной поликлинике; диетическое питание. Больные, назначенные на амбулаторное лечение, для приема лекарств и производства других лечебных процедур направляются в медицинский пункт в дни и часы, указанные в книге записи больных роты. Больным, нуждающимся в дополнительном обследовании для уточнения диагноза, указывается время и день прибытия в лабораторию, кабинет функциональной диагностики или на консультацию к специалисту. Амбулаторное лечение больных должно проводиться непрерывно и независимо от вида учебно-боевой деятельности личного состава. Врач должен ежедневно знать число военнослужащих, находящихся на амбулаторном лечении, выполняется ли оно, какова его эффективность, причины неявки больных на амбулаторное лечение. При назначении амбулаторного лечения необходимо использовать лекарственные средства, витамины, методы физиотерапии, диетическое питание, освобождение от отдельных видов работ, нарядов, выполнения служебных обязанностей. Солдаты и сержанты после получения назначенных им медицинских пособий возвращаются в роту под командой старшего. Старший передает книгу записи больных дежурному по роте, который представляет ее командиру роты. Старшина роты, согласно решению командира роты и заключению врача, сделанному в книге записи больных, отдает соответствующие указания. После окончания приема больных дежурный фельдшер (санитарный инструктор) переносит записи из медицинских книжек в книгу учета больных в амбулатории. Врач подписывает эти записи. На больного, назначенного на амбулаторное лечение, на основании записи в медицинской книжке, в процедурной медицинского пункта, перевязочной или в физиотерапевтическом кабинете заполняется процедурная карта (ф. 8), в которой после каждого отпуска лекарств или процедур делается отметка. Процедурные карты больных, находящихся на амбулаторном лечении, должны храниться в отдельном ящике в процедурной, перевязочной, кабинете физиотерапии. После проведения назначенного курса лечения военнослужащий осматривается врачом. Результаты записываются в медицинскую книжку. При затруднении в установлении диагноза заболевания и выработке тактики лечения врач части должен пользоваться консультативной помощью специалистов военной поликлиники, поликлинических отделений госпиталя (омедб). Врач части обязан лично представлять больного на консультацию к специалисту, а в необходимых случаях врач части имеет право направлять больных в ближайшее лечебное учреждение для проведения им тех лабораторных, функциональных и других исследований, которые не могут быть выполнены в медицинском пункте (медроте). Организация консультативной медицинской помощи в гарнизоне, а также порядок выполнения в гарнизонных лечебных учреждениях диагностических исследований по направлениям войсковых врачей определяются приказом начальника гарнизона. В процессе амбулаторного лечения не реже одного раза в три дня и после его завершения больной должен повторно осматриваться врачом части. При этом оценивается динамика заболевания, контролируются полнота выполнения назначений и их эффективность, а в случае необходимости назначаются дополнительные диагностические исследования, вносятся коррективы в назначенное лечение. Все повторные обращения к врачу в ходе амбулаторного лечения должны регистрироваться в медицинской книжке военнослужащего и в книге учета больных в амбулатории. О каждом случае неявки больного на амбулаторное лечение дежурный фельдшер (санитарный инструктор) докладывает врачу для принятия необходимых мер. Хирургические вмешательства выполняются в перевязочных медицинского пункта врачами части. В стоматологическом кабинете медицинского пункта (медицинской роты) части должен выполняться следующий объем работы: лечение всех форм неосложненного кариеса, пульпита, периодонтита, пародонтоза (консервативные методы, гингивэктомия); лечение заболеваний слизистой оболочки полости рта (катаральный и острый афтозный стоматиты); оказание первой врачебной помощи при травмах челюстно-лицевой области (остановка кровотечения в ране, устранение асфиксии, транспортная иммобилизация); лечение больных с травмами челюстно-лицевой области (ушибами и изолированными поверхностными повреждениями мягких тканей лица); оказание неотложной помощи при воспалительных заболеваниях челюстно-лицевой области и лечение ограниченного остеомиелита челюсти без выраженной общей реакции организма; проведение профилактических осмотров и плановой санации полости рта; отбор, подготовка и направление на протезирование лиц, нуждающихся в зубопротезной помощи; оперативное вмешательство при ретенционных кистах слизистой оболочки полости рта, околокорневых кистах в области передних зубов, не прорастающих в полость носа и верхнечелюстную пазуху, изолированных поверхностных повреждениях мягких тканей лица, перикоронаритах; удаление зубов и корней. Прием терапевтических и хирургических стоматологических больных в стоматологическом кабинете должен проводиться раздельно. Для этого в распорядке работы медицинского пункта указываются дни и часы работы стоматолога. В часы приема больных в стоматологическом кабинете в помощь врачу-стоматологу должен выделяться обслуживающий персонал (санитар, санитарный инструктор) для подготовки инструментов к стерилизации, проведения стерилизации, подготовки оборудования к работе, уборки. Прием стоматологических больных осуществляется в часы, установленные распорядком работы амбулатории медицинского пункта. При этом, кроме часов амбулаторного приема стоматологических больных, выделяется время для больных, находящихся на лечении в лазарете. Военнослужащие, проходящие службу по призыву и нуждающиеся в зубопротезировании, направляются после подготовки полости рта в стоматологическое отделение госпиталя, гарнизонную поликлинику. При проведении медицинских обследований военнослужащих стоматолог осматривает состояние полости рта, зубов, результаты записывает в медицинские книжки. Лица, нуждающиеся в санации, регистрируются в книге учета работы стоматологического кабинета. Нуждающиеся в санации полости рта распределяются на следующие группы: 1) больные с неосложненным кариесом и пульпитом, зубы которых могут быть излечены консервативными методами; 2) пациенты, у которых больные зубы подлежат удалению; 3) больные, у которых вопрос о сохранении или удалении больных зубов может быть решен в процессе дополнительного обследования и лечения; 4) пациенты, нуждающиеся в зубопротезировании, исправлении прикуса. На основе полученных данных врач-стоматолог разрабатывает план санации полости рта уличного состава. При этом в распорядке работы стоматологического кабинета необходимо предусмотреть 2-3 часа для санации. План санации подписывается начальником медицинской службы, утверждается командиром части и доводится до командиров, фельдшеров и санинструкторов подразделений. Организация стационарного лечения больных военнослужащих в лазарете медицинского пункта (медицинской роты) Больные, поступающие в лазарет, направляются дежурным фельдшером на санитарную обработку. После этого больной направляется в палату по профилю заболевания. При поступлении в лазарет на больного оформляется история болезни, где оценивается его общее состояние, подробно и последовательно записываются жалобы, анамнез заболевания и жизни, данные объективного обследования, выявленная патология, устанавливается предварительный диагноз, делаются лечебные назначения. Окончательный диагноз должен быть установлен не позднее 3 суток со дня поступления больного в лазарет. Каждому больному при поступлении в лазарет выполняются клинические исследования крови и мочи. При заболевании острым тонзиллитом, кроме того, проводится взятие мазка из зева на наличие дифтерийной палочки. Взятый материал направляется на исследование в санитарно-эпидемиологическое учреждение (центр санэпиднадзора), санэпидлабораторию. При заболевании органов желудочно-кишечного тракта проводится анализ кала на яйца глистов. При некоторых заболеваниях (остром тонзиллите, хронических болезнях миндалин и аденоидов, острых инфекциях верхних дыхательных путей и др.), когда возможно вовлечение в патологический процесс сердечно-сосудистой системы, больному проводятся электрокардиография и исследование крови и мочи не только при поступлении в лазарет, но и в ходе лечения, а также перед выпиской. Исследования функции внешнего дыхания выполняются всем больным, поступившим в лазарет по поводу заболеваний органов дыхания. Методы лабораторной и функциональной диагностики должны широко использоваться для контроля за эффективностью лечения и оценки степени восстановления нарушенных функций организма. Больному в лазарете может быть назначен постельный, полупостельный и общий режим. Постельный режим назначается больным с повышенной температурой тела, выраженной общей слабостью, явлениями интоксикации и т.п.; полупостельный -больным, лечение которых требует ограничения двигательной активности; общий -больным, лечение которых не требует ограничения двигательной активности. Всем больным, которым назначено лечение с парентеральным введением антибиотиков, обязательно производится проба на чувствительность к ним. Результаты пробы записываются на титульном листе истории болезни и заверяются подписью врача, оценивающего результаты пробы. Обход больных производится врачом утром ежедневно, дневник в историях болезней ведется врачом ежедневно, аккуратно, без сокращений и вычеркивания слов. При выписке больного из лазарета в историю болезни и. медицинскую книжку больного записывается эпикриз. Врачебные назначения выполняет дежурный фельдшер (санитарный инструктор) по медицинскому пункту. Ежедневно он делает выборку назначений из историй болезней и вносит их в лист назначений. Этот лист является рабочим документом, по которому выполняются назначения врача. Перец выдачей больному лекарств всегда проверяется их соответствие назначению. Больные принимают лекарства только в присутствии дежурного фельдшера. Утром и вечером больным измеряется температура тела, которая фиксируется в историях болезней. Все мероприятия в лазарете (подъем больных, утренняя физзарядка, измерение температуры, выполнение врачебных назначений, обход больных, прием пищи и т.д.) проводятся в соответствии с распорядком дня лазарета. Распорядок дня лазарета разрабатывается начальником медицинского пункта, утверждается начальником медицинской службы части, вывешивается на видном месте. В лазарете с больными проводятся занятия по военно-медицинской подготовке. Всех больных, поступивших в лазарет в течение суток, осматривает начальник медицинского пункта (командир медицинской роты) воинской части. В последующем он осматривает этих больных не реже одного раза в неделю и перед выпиской. Результаты осмотра больных начальником медицинского пункта с диагнозом и рекомендациями подробно записываются в историях болезней и подписываются им. Во время нахождения в лазарете все больные осматриваются стоматологом и нуждающимся проводится санация полости рта. При лечении больных в лазарете активно применяются методы комплексного лечения с использованием лечебного режима, рациональных схем медикаментозного лечения, хирургических методов, витаминов, физиотерапии, лечебной физкультуры, трудотерапии и питания по норме лечебного пайка. Питание больных в лазарете организуется в соответствии с приказом Министра обороны Российской Федерации 2000 г., № 400. Приготовление пищи по норме лечебного пайка осуществляется в столовой воинской части в отдельной посуде. Пища переносится в буфетную в термосах. Раскладка продуктов по норме лечебного пайка составляется начальником медицинского пункта с участием начальника продовольственной службы и повара-инструктора. Раскладка подписывается начальником тыла - заместителем командира по тылу, начальниками продовольственной и медицинской службы и утверждается командиром части. Ежедневно в начале рабочего дня в медицинском пункте (медицинской роте) части под руководством начальника медицинского пункта (командира медицинской роты) проводится утренняя конференция медицинского состава. На этой конференции заслушиваются дежурный фельдшер по медицинскому пункту и другие медицинские работники по результатам работы за прошедшие сутки, подводятся итоги и ставятся задачи на текущий день. В докладе дежурного по медицинскому пункту отражаются следующие основные вопросы: случаи оказания неотложной медицинской помощи во время дежурства; число больных в лазарете и их состояние; выполнение врачебных назначений стационарным и амбулаторным больным, выполнение больными распорядка дня, правил поведения больных; результаты медицинского контроля за работой столовой; вопросы, требующие решения. В докладах других лиц, ответственных за работу функциональных подразделений медицинского пункта (стоматологический кабинет, кабинет функциональной диагностики, лаборатория, физиотерапевтический кабинет, аптека) должны содержаться сведения о выполненной работе и нуждах своего функционального подразделения. В заключение конференции начальник медицинского пункта подводит итог проделанной работы и ставит задачи личному составу подразделения на текущий день. Еженедельно на базе медицинского пункта начальником медицинской службы части проводится конференция всего медицинского состава воинской части (как правило, по пятницам). На конференции начальник медицинского пункта докладывает о мероприятиях, проведенных за неделю по медицинскому обеспечению боевой подготовки личного состава части, о состоянии лечебно-диагностической и диспансерной работы, об организации боевой подготовки личного состава медицинского пункта, о состоянии медицинского снабжения, материальной базы и вопросах, нуждающихся в разрешении. Фельдшера батальонов (санинструкторы рот) докладывают о проделанной за неделю работе по организации медицинского обеспечения боевой подготовки подразделений, уровне и причинах заболеваемости личного состава, необходимых лечебных и профилактических мероприятиях. В заключении конференции начальник медицинской службы подводит итоги проделанной за неделю работы и ставит задачи подчиненным. Организация неотложной медицинской помощи в воинской часта Неотложная медицинская помощь - это комплекс диагностических, лечебных и эвакуационных мероприятий, проводимых больному безотлагательно при остром заболевании, травме, отравлении в целях восстановления и поддержания жизненно важных функций организма и предупреждения развития опасных для жизни осложнений. Медицинский пункт (медицинская рота) части должен быть в постоянной готовности к оказанию неотложной медицинской помощи всем нуждающимся в ней в любое время суток как в части, так и вне ее (на учениях, полевых занятиях, боевых стрельбах и т.п.). Организация неотложной медицинской помощи в части должна обеспечить: возможность немедленного оказания медицинской помощи непосредственно на месте возникновения заболевания, травмы или отравления; быструю доставку больного в медицинский пункт (роту) части (ближайшее лечебное учреждение) с оказанием медицинской помощи в пути; немедленное оказание больному в медицинском пункте (роте) полноценной неотложной первой врачебной помощи (до прибытия врача -доврачебной (первой) помощи); срочную медицинскую эвакуацию больного в военный госпиталь (омедб) или другое лечебное учреждение в случае, когда требуется проведение мероприятий квалифицированной или специализированной медицинской помощи. Система неотложной медицинской помощи в части включает: оборудование и оснащение в медицинском пункте (роте) комнаты или места для оказания неотложной помощи (процедурная или перевязочная чистая); подготовку шкафа неотложной помощи в медицинском пункте (роте) и специальных укладок для оказания неотложной помощи вне медицинского пункта (роты); оснащение подразделений и объектов боевой подготовки необходимым медицинским имуществом; выделение подготовленных медицинских работников для оказания неотложной медицинской помощи в медицинском пункте (роте) и на объекты боевой подготовки; выделение специально оборудованного санитарного автомобиля для доставки заболевшего, пострадавшего с объектов боевой подготовки в медицинский пункт или из медицинского пункта (роты) в лечебное учреждение; постоянную готовность медицинского персонала, транспорта, медицинского имущества медицинского пункта (роты) и укладок к работе по оказанию неотложной медицинской помощи. Объем мероприятий неотложной медицинской помощи, диагностических исследований, силы и средства для оказания помощи представлены в таблице 2. |
