|
|
Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
2.1.2. Эпикондилиты плеча
В литературе это заболевание встречается также под названием «теннисный локоть», «эпитрохлеит», «плече-лучевой синовит», «периартрит локтевого сустава», «эпикондилалгия», «болезнь игрока в гольф» [4, 9, 10, 12, 20, 2
7Г29]Г
Термин «эпикондилит плеча» (ЭП) впервые предложили одновременно (в 1909 году) и независимо друг от друга Vuliiet и Т. Franke, хотя впервые описание данного заболевания как «варианта писчего спазма» было описано еще F, Runge (1873), затем как «профессиональная невралгия вследствие перенапряжения мышц, отходящих от латерального надмыщелка плеча» было описано Bernhardt (1896).
Современные представления позволяют рассматривать ЭП как сочетание хронического асептического воспалительного и дегенеративно-дистрофического процессов, возникающих и развивающихся в субпериостальном слое надмыщелка плеча, покрывающей его надкостнице и интимно связанных с ними волокнах мышц, связок и сухожилий. ЭП является своеобразным сочетанием периостита и тендомиофасцита.
Анатомо-функциональные особенности
По своей функции мышцы предплечья подразделяются на разгибатели и сгибатели, причем одни из них сгибают и разгибают всю кисть целиком, а другие — пальцы. Кроме того, существуют еще пронаторы и супинаторы, производящие соответствующие движения лучевой кости.
По положению все эти мышцы распадаются на две группы:
• переднюю, состоящую из сгибателей и пронаторов;
• заднюю, состоящую из разгибателей и супинаторов.
Каждая группа, в свою очередь, слагается из поверхностного и глубокого слоев. Поверхностный слой мышц передней группы берет начало в области медиального надмыщелка плеча. Такой же слой задней группы — в области латерального надмыщелка. Глубокий слой обеих групп уже не находит прикрепления на надмыщелках, а берет свое начало на костях предплечья и на межкостной перепонке.
Итак, к медиальному надмыщелку прикрепляются следующие мышцы поверхностного слоя передней группы:
• m. pronator teres;r
• т. flexor carpi ulnaris;
• т. palmaris longus;
• т. flexor carpi radialis;
• m. flexor digitorum superficialis.
К латеральному надмыщелку прикрепляются следующие мышцы поверхностного слоя задней группы:
• m. supinator;
• т. extensor carpi radialis longus;
• m. extensor carpi radialis brevis;
• m. extensor digitorum;
• m. extensor carpi ulnaris.
Движения в локтевом суставе двоякого рода. Во-первых, в нем совершаются сгибания и разгибания предплечья вокруг фронтальной оси. Во-вторых, в локтевом суставе происходят пронация и супинация. Под пронацией понимают движения, при котором (при вытянутой вперед руке) вращающаяся лучевая кость перекрещивает под углом локтевую, а кисть поворачивается тыльной стороной кверху. Противоположное движение, при котором обе кости предплечья располагаются параллельно друг другу, а кисть поворачивается ладонью кверху, называется супинацией.
Обследование локтевого сустава проводят по общим правилам. Проверка подвижности включает сгибание, разгибание, пронацию и супинацию.
При осмотре (при согнутом до 90° предплечье) латеральный и медиальный надмыщелки и верхушка локтевого отростка образуют равнобедренный треугольник, а при разогнутом суставе все эти три точки располагаются на одной прямой линии.
При пальпации даже у тучного пациента можно хорошо определить надмыщелки, локтевой отросток, головку лучевой кости, суставную щель и локтевой нерв в его бороздке.
Общие сведения
Женщины и мужчины болеют примерно одинаково, причем все, как правило, заняты на работах, связанных с большим напряжением рук.
ЭП является чаще заболеванием зрелого (старше 40 лет) возраста, хотя может встрёчаться и у более молодых. Продолжительность работы чаще не менее 5 лет (профессии: штукатуры, каменщики, шлифовщики, плотники, токари, слесари и др.). У 5 % больных ЭП возникает не как профессиональное заболевание, а как результат острой травмы (например, ушиб латерального надмыщелка) или очень большого и непривычного напряжения руки (форсированное поднятие тяжести, усиленная гребля, упражнение на кольцах, игра в теннис и т.п.).
Латеральный ЭП встречается значительно чаще медиального, протекает более тяжело и оказывает более сильное влияние на трудоспособность больного. Это объясняется тем, что сухожильно-мышечные волокна сгибателей предплечья вплетаются в надкостницу медиального надмыщелка плеча равномерно и на значительной площади, а тракция мышц при их сокращении не приводит к значительной ее травматизации, что характерно для латерального надмыщелка плеча. Профессиональный латеральный ЭП возникает в результате длительного и значительного функционального перенапряжения и микротравматизации тканей в зоне латерального надмыщелка. Здесь происходит накопление недоокисленных продуктов, коллоидное набухание тканей и повышение осмотического давления. Возникает, развивается и прогрессирует асептическое хроническое воспаление, протекающее параллельно с дегенеративно-дистрофическим процессом во всех без исключения тканях. Воспаленная надкостница становится чрезвычайно чувствительной к прикосновению и тракции напрягающимися разгибателями. Избежать напряжения разгибателей и вызываемой при этом тракции в условиях профессионального труда, требующего напряжения соответствующих мышц, практически невозможно. Именно в зоне латерального надмыщелка плеча сосредотачиваются рычаговая, статическая и динамическая нагрузки, падающие на предплечье, кисть и пальцы.
Гистологические исследования показали, что во всех тканях надмыщелковой зоны плеча больных латеральным ЭП постоянно обнаруживаются круглоклеточная инфильтрация и дегенеративно-дистрофические изменения (фиброз сухожилий, мышц, связок; периостит; склероз и резорбция надмыщелка; параоссальные петрификаты), выраженные тем чаще и отчетливее, чем дольше длится заболевание.
Клиника и диагностика латерального эпикондилита плеча
Для ЭП как профессиональной патологии типично постепенное, сравнительно медленное развитие. Большинство больных профессиональным ЭП не могут назвать не только день и час, но и очень часто даже месяц начала заболевания и ограничиваются чаще приблизительными сроками («летом», «в прошлом году» и т. п.).
По многолетним наблюдениям Л. Н. Грацианской и М. А. Элькина (1984) [9], заболевание начинается обычно с ноющих, тянущих или давящих болей в зоне латерального надмыщелка плеча, возникающих при напряженной пронации-супинации и сгибании-разгибании предплечья, а также напряженной экстензии кисти, связанной чаще всего с поднятием и удерживанием тяжести на вытянутой руке. Случайное прикосновение к наружному надмыщелку плеча, выполнение таких привычных бытовых обязанностей, как глажение утюгом, выкручивание белья, чистка картофеля, нарезка хлеба, переноска продуктов и др., также вызывают боли в этом же месте) Постепенно усиливаясь, боли начинают тревожить и при малонапряженных движениях руки, Это заставляет больного прибегать все чаще к перерывам в работе, которые становятся все более продолжительными, но нередко не приносят успокоения. Привычная работа становится практически невыполнимой.
Ограничение и утрата трудоспособности наступает тем быстрее, чем большего напряжения рук требует работа, особенно выполняемая в быстром темпе, стереотипно. Все труднее, особенно женщинам, становится и в быту — не удержать на вытянутой руке тарелку с едой или чайник, трудно повернуть ключ в замке, повесить пальто и т.д.
Диагностика латерального ЭП построена на данных непосредственного обследования больного. Дополнительные методы исследования имеют лишь второстепенное значение.
При осмотре обращает на себя внимание, что больной, как правило, щадит заболевшую руку и старается не разгибать ее полностью; раздевшись, стоит, удерживая больную руку слегка согнутой в локтевом суставе. В области локтевого сустава, включая надмыщелки плеча, обычно нет видимых изменений. Иногда заметны покраснение, шелушение и пигментация кожи в области наружного надмыщелка Плеча после длительного самолечения компрессами, грелками, натираниями, горчичниками. Некоторые больные из-за боязни ушибить надмыщелок носят защитные повязки и муфты вокруг локтевого сустава.
Объективно: сгибание предплечья не ограничено и безболезненно, активное и пассивное разгибание у большинства больных ограничено до 160-170°, а продолжение разгибания до 180° вызывает боль. Ограничение разгибания обусловлено не изменениями в плечелучевом суставе, а болями, вызываемыми тракцией наружного надмыщелка плеча отходящими от него разгибателями. Пронация и супинация предплечья, находящегося в слегка согнутом положении, выполняемые без напряжения, неограниченны и безболезненны. При максимальном разгибании предплечья эти движения несколько ограниченны и болезненны, а если они выполняются с напряжением, то сопровождаются болями в области наружного надмыщелка плеча. Большое значение для диагностики наружного ЭП имеют симптомы Томсена, Велша и данные динамометрии.
Симптом Томсена, или выпадение напряженной экстензии, наблюдается у всех больных, и по степени его выраженности можно судить о тяжести наружного ЭП. Заключается он в следующем: удерживая сжатую в кулак кисть в положении экстензии, больной пытается противодействовать попыткам врача изменить это положение, но из-за появления сильных болей в наружном надмыщелке плеча он вынужден довольно быстро прекратить сопротивление, после чего кисть оказывается в ладонной флексии (рис. 2.4). Тракция воспаленной надкостницы наружного надмыщелка плеча напрягающимися при сопротивлении разгибателями приводит к возникновению сильной боли, вследствие чего исключается возможность сохранения напряженной экстензии.
Симптом Велша, или симптом «выпада фехтовальщика» наблюдается у 90 % больных: быстрое выпрямление руки с одновременной супинацией предплечья вызывает сильную боль в зоне наружного надмыщелка плеча вследствие значительной тракции его сокращающимися разгибателями.
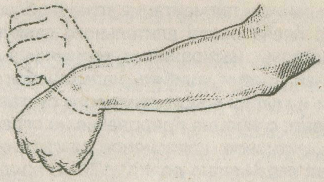
Рис. 2.4. Симптом Томсена при латеральном эпикондилите плеча (из книги Л. Н. Грацианской, М. А. Элькина, 1984 г.).
Понижение силы сжатия кисти отмечается у всех пациентов с латеральным ЭП, и это подтверждается данными динамометрии. На больной руке показатель динамометра оказывается на 10—30 кг меньше, чем на здоровой.
Болезненность при пальпации латерального надмыщелка плеча относится к числу наиболее постоянных и стойких симптомов латерального ЭП, она обнаруживается даже в тех случаях, когда все другие симптомы заболевания выявить не удается.
Рентгенологические признаки в виде параоссальных образований и краевой резорбции латерального надмыщелка плеча в первые месяцы заболевания выявляются только у 20 % больных, и значение их для ранней диагностики невелико. Кроме того, эти же признаки отличаются исключительной стойкостью и очень часто обнаруживаются через много лет после полного клинического выздоровления, что обесценивает их значение для экспертизы трудоспособности.
Лечение
Основными и обязательными условиями рационального лечения являются:
— освобождение больного от работы на все время лечения;
— иммобилизация кисти и предплечья гипсовой лонгетой с целью полного исключения напряжения разгибателей;
— после окончания лечения — временный перевод больного на облегченную работу.
Из лекарственных препаратов в острой фазе следует назначить нестероидные противовоспалительные средства (ибупрофен, пироксикам, ортофен, индометацин и др.) в обычной дозировке 2-3 раза в день [18, 22]. Возможно и желательно местное применение мазевых форм этих же препаратов на область надмыщелков плеча.
В комплексное лечение необходимо включать новокаиновые блокады с глюкокортикоидами (гидрокортизон, кеналог, дексаметазон). В противном случае невозможно добиться стойкого улучшения и восстановления трудоспособности. Более того, глюкокортикоиды способны в значительной степени усиливать противовоспалительный эффект нестероидных противовоспалительных препаратов.
Техника блокад несложна: 0,25—0,5% раствор новокаина смешивается с 1,0 мл кеналога или дексаметазона в шприце и с соблюдением принципов асептики вводится в область надмыщелка. Капсула локтевого сустава обходит надмыщелки, поэтому в зону манипуляции не попадает. Частота введения не более 1 раза в 3—4 дня, на курс — 3—5 блокад.
Некоторые хирурги предпочитают блокадам физиотерапевтический способ введения глюкокортикоидов путем электрофореза на область надмыщелков.
Оперативное лечение латерального ЭП применяется редко и, как правило, у больных, очень долго и безуспешно лечившихся всевозможными консервативными методами. В настоящее время наиболее эффективной является миофасциотомия по Хоманну, рассчитанная на разгрузку латерального надмыщелка от тракции напрягающимися разгибателями. В нашей стране она была впервые выполнена в 1956 году.
Техника операции. В области латерального надмыщелка плеча производят дугообразный разрез кожи и подкожной клетчатки длиной 3—4 см, обращенный выпуклостью назад. После разведения краев раны крючками находят фасцию предплечья и начало m, brachioradialis и т. extensor carpi radialis brevis. Дугообразным разрезом пересекают фасцию предплечья и волокна вышеуказанных мышц вплоть до надкостницы. Пересеченные фасция предплечья и мышечные волокна не сшиваются. Кожа ушивается наглухо. В послеоперационном периоде требуется исключение нагрузки на предплечье и кисть в течение 3—5 недель.
Клиника и диагностика медиального эпикондилита плеча
Как уже отмечено выше, медиальный ЭП встречается относительно редко и имеет более легкое течение по сравнению с латеральным ЭП. Это объясняется тем, что сухожильные и мышечные волокна сгибателей предплечья вплетаются в надкостницу медиального надмыщелка плеча равномерно и на значительной площади, а тракция мышц при их сокращении не приводит к значительной ее травматизации.
Заболевание развивается медленно, достаточно характерная клиническая картина складывается нередко в течение многих недель. Оно начинается с умеренных болей в зоне медиального надмыщелка плеча при сгибании и разгибании, и также напряженной пронации-супинации предплечья. Постепенно боли усиливаются, становятся более ощутимыми и стойкими. Однако эти боли никогда не бывают такими резкими, как при латеральном ЭП. У 10 % пациентов боли иррадиируют по направлению к шиловидному отростку локтевой кости.
Болезненность при пальпации медиального надмыщелка плеча отмечается у всех больных медиальным ЭП, но она не так резко выражена, как при латеральном ЭП. Симптомы Томсена и Велша могут отмечаться при медиальном ЭП, но выражены не так ярко. Кроме них постоянно отмечается симптом напряженной флексии — появление болей в области медиального надмыщелка при попытке удержать кисть, сложенную в кулак в положении флексии, когда ее, преодолевая сопротивление, переводят в положение экстензии (аналогично симптому Томсена, но в обратном направлении).
Сила сжатия кисти на больной стороне понижена, но разница в показаниях динамометра со здоровой кистью редко превышает 8—12 кг.
Лечение медиального эпикондилита возможно без применения нестероидных противовоспалительных средств. Наряду с иммобилизацией конечности используются новокаиновые блокады с гормональными препаратами в область медиального надмыщелка. Однако манипуляции в непосредственной близости от локтевого нерва небезопасны, поэтому используются редко и заменяются электрофорезом,
Оперативное лечение применяется очень редко. Чаще используется легко выполняемая и весьма эффективная денервация медиального надмыщелка плеча по Вильгельму.
2.1.3. Крепитирующий паратенонит предплечья
Известен больше под традиционным, но неправильным названием «крепитирующий тендовагинит» и является ярким примером заболевания от функционального перенапряжения [4, 9, 10, 27, 28]. Впервые научные исследования по этой проблеме опубликовал русский военный врач Ю. Зиверт в 1967 г.
Анатомо-физиологические особенности области в норме и патологии
На тыльной поверхности предплечья ближе к плечу мышцы состоят из мясистых частей, тогда как по направлению к кисти, в нижней трети, они переходят вдлинные сухожилия, вследствие чего предплечье имеет форму конуса, уплощенного спереди назад. В нижней трети предплечья на тыльной лучевой стороне его происходит перекрест идущих вместе через I запястный канал m. abductor pollicis longus и т. extensor pollicis brevis с лучевыми разгибателями кисти — mm. extensor carpi radialis и brevis, идущих через II запястный канал.
Заболевание развивается избирательно в области данного перекреста в дистальной трети предплечья. Его развитие объясняется тем, что при сгибании, разгибании, отведении и приведении I пальца, при сжатии кисти в кулак и при форсированных движениях в лучезапястном суставе создаются условия для сдавливания и трения mm. abductor pollicis longus и extensor pollicis brevis между лучевыми разгибателями кисти и лучевой костью. Развивается асептическое серозно-геморрагическое воспаление рыхлой соединительной ткани, окружающей сухожилия (паратенона). Здесь обнаруживается интерстициальная транссудация фибрина, лимфоцитарная инфильтрация и фибропластическая пролиферация. Сухожильные влагалища при крепитирующем паратеноните интактны, ничего похожего на тендовагинит при этом заболевании не наблюдается. Поэтому термин «крепитирующий тендовагинит» является ошибочным.
Клиника и диагностика
Крепитирующий паратенонит предплечья обычно возникает остро после непривычной или чрезмерно интенсивной и продолжительной работы с напряжением кисти и характеризуется четырьмя патогномоничными симптомами: болью, припухлостью, крепитацией и снижением функции кисти. Остановимся на каждом симптоме отдельно.
Боль появляется уже через несколько часов после функционального перенапряжения кисти, может носить ноющий, ломящий характер. Некоторых пациентов беспокоят легкое жжение, покалывание, ощущение слабости и усталости в руке.
Припухлость возникает сразу, быстро увеличивается в размерах, чувствительна к прикосновению и болезненна при движениях пальцев и кисти. Она имеет овоидную форму длиной до 8—12 см, шириной 1—3 см, начинается от retinaculum extensorum в области шиловидного отростка лучевой кости, идет косо вверх (вдоль сухожилий mm. abductor pollicis longus и extensor pollicis brevis) к средней трети локтевой кости, но никогда за нее не заходит. Припухлость плотна на ощупь, болезненна, никогда не флюктуирует, напрягается при сжатии кисти в кулак, кожа над ней слегка гиперемирована, горяча на ощупь.
Крепитация является наиболее ярким и специфическим Симптомом паратенонита. Она похожа на звук, возникающий при растирании крахмала между пальцами. Крепитацию легче всего определить при мягкой и без нажима пальпации, следя за тем, чтобы больной не спеша отводил-приводил, сгибал-разгибал I палец, совершал флексию и экстензию кисти. После 10—12 таких движений крепитация становится менее ощутимой, а затем исчезает. Через несколько минут покоя она возобновляется. Необходимо помнить, что крепитация, отчетливо выраженная в 1-е сутки заболевания, становится в дальнейшем менее отчетливой, а через 3 дня у большинства больных перестает определяться.
Нарушение функции кисти проявляется в снижении силы ее сжатия с самого начала заболевания. Восстановление происходит медленно. Даже после исчезновения основных клинических симптомов заболевания сила кисти больной конечности длительное время может оставаться пониженной. Угасание симптомов заболевания происходит в следующей последовательности: боль, крепитация, припухлость, функция кисти.
Чаще заболевают мужчины в возрасте 20—40 лет. Правая рука поражается значительно чаще левой — в 75 % случаев. |
|
|
 Скачать 5.72 Mb.
Скачать 5.72 Mb.