Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
ЧАСТЬ 3 ПОВЕРХНОСТНЫЕ НОВООБРАЗОВАНИЯ 3.1. ДОБРОКАЧЕСТВЕННЫЕ ПОВЕРХНОСТНЫЕ НОВООБРАЗОВАНИЯ В практике амбулаторного хирурга довольно часто встречаются больные с различными новообразованиями, как доброкачественными, так и злокачественными. В задачу хирурга входит проведение дифференциальной диагностики и определение лечебной тактики, так как большинство опухолей должны быть подвергнуты оперативному лечению. Врачу предстоит решить: оперировать больного амбулаторно или направить его в стационар (для обследования, уточнения диагноза и возможной операции). Среди пациентов, обращающихся в поликлинику с видимыми на глаз или пальпируемыми образованиями, наибольшую часть составляют больные с доброкачественными опухолями или опухолевидными образованиями, которые нередко обнаруживаются случайно самим больным или при осмотре врача. Иногда клинические проявления возникают, лишь когда опухоль оказывает давление на прилежащий орган, вызывая механическое нарушение его функции или приводит к сдавлению нервных стволов и сосудов. Хотя доброкачественные опухоли могут без клинических проявлений существовать в течение всей жизни больного, не следует забывать о возможности малигнизации отдельных их видов. Доброкачественные опухоли развиваются медленно, обладают экспансивным ростом и в течение многих лет могут не вызывать жалоб и заметных расстройств, для них характерен продолжительный анамнез. Они четко контурируются, подвижны, имеют капсулу. - Диагностика поверхностно расположенных опухолей основывается на визуальном осмотре и пальпации. При пальпации необходимо определить размеры опухоли, ее консистенцию (плотная, мягко-эластическая, бугристая), наличие или отсутствие капсулы, связь с кожей, подлежащими тканями, подвижность, увеличение регионарных лимфоузлов. В диагностике можно использовать рентгенологическое и/или ультразвуковое исследование (УЗИ), в некоторых случаях пункционное взятие материала на биопсию с цитологическим исследованием. Пункцию поверхностно расположенных опухолей при соответствующем оснащении можно производить под контролем УЗИ. При иссечении опухоли обязательно гистологическое исследование [3, 10, 15]. Общий принцип лечения доброкачественных новообразований — это иссечение в пределах здоровых тканей, вместе с капсулой, и удаление всех отрогов, проникающих в межфасциальные щели. Это необходимо для профилактики рецидивов. 3.1.1. Классификация поверхностных доброкачественных опухолей Доброкачественные новообразования, встречающиеся в амбулаторной практике, разнообразны по происхождению и локализации. Они могут исходить из соединительной, сосудистой, нервной, мышечной, жировой, костной ткани, часто имеют смешанное строение. Деление условное. Оно основано на происхождении основных тканевых зачатков гистологической структуры новообразований [10, 13, 15]. 1. Эпителиальные опухоли, происходящие из многослойного (кожа, слизистые оболочки) и железистого эпителия:
2. Соединительнотканные опухоли:
Среди соединительнотканных опухолей десмоид (агрессивный фиброматоз) и инфильтрирующая липома являются местнодеструирующими. 3. Опухоли из нервной ткани:
4. Опухоли из эндотелия и мезотелия (кровеносные и лимфатические сосуды, синовиальные оболочки):
3.1.2. Эпителиальные опухоли Папиллома (лат. papilloma; papilla— сосочек + -ота — опухоль) — опухоль, представляющая собой образование из соединительной ткани, покрытое многослойным эпителием [10, 20]. Чаще всего папилломы бывают в виде бородавок, кожных рогов, кондилом, но бывают папилломы и внутренних органов, например гортани, полости рта, мочевого пузыря, кишечника. Эти папилломы могут становиться причиной кровотечения и озлокачествляться. Опухоль на коже обычно имеет форму сосочка или стебля, может быть плоская, на широком основании или иметь тонкую ножку, консистенция как правило мягкая. Обладает медленным ростом. Диаметр образований от 2 до 15 мм. Наблюдаются как одиночные, так и множественные папилломы. Они часто травмируются, кровоточат, поэтому подлежат удалению. Лечение кожных папиллом возможно в амбулаторных условиях. Производится их иссечение под местной анестезией, вместе с окружающей кожей, отступя от основания 1-3 см. Кожные папилломы на ножке а также папилломы слизистых оболочек могут удаляться путем высокочастотной электрокоагуляции. К папилломам вирусной этиологии относятся бородавки и остроконечные кондиломы. Они вызываются папилломовирусами (Papova viridae), которых насчитывается более 38 типов. Инфицирование происходит через травматические повреждения кожи. Папиллома возникает из одной зараженной клетки базального эпителия, клональные потомки пораженной клетки образуют папиллому. Выделяют три типа вирусных папиллом: остроконечные кондиломы, бородавки на широком основании и простые бородавки, которые могут быть множественными. Лечение вирусных папиллом проводится дерматологом. Возможно использование электрокоагуляции, криотерапии. Такие образования как папилломы, бородавки, родинки необходимо дифференцировать с меланомой и раком кожи. Об этих заболеваниях подробнее — в разделе «Злокачественные поверхностные новообразования». Аденомы сальных желез (греч. aden— железа + лат. ота — опухоль; adenomaeglandularumsebacearum). Наследственно обусловленное заболевание, передается по аутосомно-доминантному типу. Нередко сочетается с другими пороками развития. Характеризуется гиперплазией сальных желез. Проявляется наличием мелких множественных опухолевидных образований, размером до горошины полушаровидной или конической формы, красноватого, желтоватого или беловатого цвета. Образования локализуются на лице, преимущественно в окружности носа, носогубных складках. Лечение — электрокоагуляция. Аденомы потовых желез (adenomaeglandularumsudoriferarum; синонимы — syringoma, syringocystadenoma) — доброкачественные опухоли, а возможно, порок развития потовых желез. Напоминают аденомы сальных желез, имеют вид множественных узелков округлой формы, диаметром 3—5 мм, цвета нормальной кожи, беловатой или желтовато-коричневой окраски, располагающихся чаще всего на груди, шее, нижних веках. Болеют преимущественно женщины. Лечение — электрокоагуляция [20]. Гидраденома (hidradenoma, греч. hidros— пот) — опухоль апокриновых потовых желез. Клиническая картина характеризуется развитием опухолевидных образований у женщин в области промежности, реже на других участках тела, где имеются апокриновые потовые железы. Гистологически — железистая опухоль, располагается в глубоких отделах дермы, окружена капсулой, не связана с эпидермисом. Лечение — хирургическое. 3.1.3. Соединительнотканные опухоли Фиброма (лат. fibroma; fibra— волокно + ота — опухоль) — опухоль из фибробластов и коллагеновых волокон. Она может развиться в любом месте — чаще в коже, подкожной клетчатке, фасциях, но возможна и во внутренних органах: прямой кишке, яичниках, матке и др. Фибромы бывают одиночными и множественными, нередко сочетаются с другими видами опухолей, образуя фибромиомы, фиброаденомы и др. При осмотре поверхностно расположенная фиброма представляет собой округлый безболезненный узел, четко отграниченный от окружающей ткани, подвижный, консистенция — чаще плотно-эластическая, реже мягко-эластическая, равномерная, обладает медленным ростом. Фибромы кожи имеют вид возвышающихся над кожей образований, напоминающих бородавки, чаще на широком основании. Если фибромы имеют небольшие размеры, они удаляются в пределах здоровых тканей под местной анестезией. Большие фибромы удаляются в стационаре. Фиброматоз (fibromatosis; пат. fibroma + греч. окончание osis— патологическое увеличение, распространение) характеризуется пролиферацией фибробластических элементов, которым свойственен полиморфизм [13, 17, 19]. Решающим фактором в этиологии фиброматозов является наследственная неполноценность соединительной ткани, а провоцирующим моментом служит травматическое поражение в виде микротравм. Фиброматозы обладают способностью к оппозиционному росту, при котором в патологический процесс вовлекается та же ткань, распространение идет по предуготовленным соединительнотканным прослойкам. Необходимо проводить дифференциальный диагноз между фибросаркомой и различными формами фиброматоза. Фибросаркома при пальпации менее плотна, нередко хорошо контурируется, для нее характерен быстрый темп роста. Фиброматозы — плотные на ощупь, растут медленно, в течение многих лет их размеры остаются стабильными, они подвижны, имеют капсулу. При подозрении на злокачественный характер новообразования больной госпитализируется и обследуется (рентгенография, радиоизотопный метод, пункционная биопсия с цитологическим исследованием). Десмоид (греч. desmoidum; desmos— связка, тяж + eides— подобный; синоним -— десмоидная фиброма). Это промежуточные новообразования. Они никогда не метастазируют, но по присущему им агрессивному росту и склонности к рецидивам после хирургического лечения они более соответствуют злокачественным. В гистологической классификации Всемирной организации здравоохранения (ВОЗ) 1992 года их относят к фибросаркомам высокой степени дифференциации. Обычно десмоиды возникают у лиц молодого работоспособного возраста. Клиника зависит от локализации и размеров опухоли. Большинство десмоидов имеют вид узловых образований или плотных инфильтратов без четких границ, они могут достигать больших размеров, часто локализуются в задней стенке влагалища прямых мышц живота или конечностях (верхняя конечность в 39,4 % случаев, нижняя конечность — в 22,6 %). Опухоль длительное время безболезненна, боль и нарушение чувствительности являются поздними симптомами, связаны со сдавлением или вовлечением в процесс нервных ветвей. Десмоиды склонны к периневральному распространению. Опухоль лишена капсулы, проникает в виде тяжей между мышечными волокнами, фиброзная ткань изолирует мышечные волокна и приводит к их атрофии. Лечение десмоидов — комплексное, оно должно проводиться в стационаре и включать хирургическое лечение, послеоперационную лучевую терапию или химиотерапию [17, 19]. Миксома (myxoma; греч. туха — слизь + лат. ота — опухоль) — опухоль, развивающаяся из остатков примитивной мезенхимы, встречается редко и поражает с одинаковой частотой лиц обоего пола любого возраста. Большинство миксом находится на конечностях, особенно часто — на мышцах бедра. Опухоль представляет собой узел упруго-эластической консистенции с гладкой поверхностью, отграниченный от окружающих тканей, смещаемый вместе с пораженной группой мышц. Растет миксома преимущественно в направлении подлежащих тканей, глубоко их инфильтрируя. Опухоль может достигать гигантских размеров. При больших размерах опухоли могут быть трофические изменения в покрывающей ее коже, вплоть до изъязвления. Болевой синдром, как правило, отсутствует. Лечение хирургическое, в стационаре. Производится широкая эксцизия опухоли в пределах здоровых тканей. Поскольку макроскопически трудно установить истинную зону распространения опухоли, чрезвычайно важно в ходе операции провести биопсию тканей из дна и краев раны для уточнения объема операции. Миксома не метастазирует, но обладает повышенной способностью к рецидивированию. При многократных рецидивах приходится прибегать к ампутации конечности. Липома (lipoma; греч. lipos— жир + лат. ота — опухоль; устаревшее название — жировик) — опухоль из жировой ткани. Встречается в любой части тела, где есть жировая клетчатка, включая стенки внутренних органов (пищевод, желудок, кишечник). Размеры варьируют от величины горошины до небольших конгломератов весом в несколько килограммов [3, 6, 13]. Липомы бывают одиночными и множественными, по расположению делятся на подкожные, межмышечные, предбрюшинные и забрюшинные. Могут сочетаться с другими видами опухолей, образуя фибролипомы, липосаркомы. Липомы, являясь доброкачественными опухолями, имеют особые признаки, не свойственные этим опухолям. Не у всех липом есть капсула, даже у подкожных. Межмышечные липомы, как правило, имеют множественные отроги, проникающие в межфасциальные щели (рис. 3.1.). Во-вторых, межмышечные и забрюшинные липомы часто рецидивируют. Липомы могут достигать огромных размеров, нарушая функцию конечностей, сдавливая внутренние органы. Описаны липомы, которые имели массу 15—20 кг. 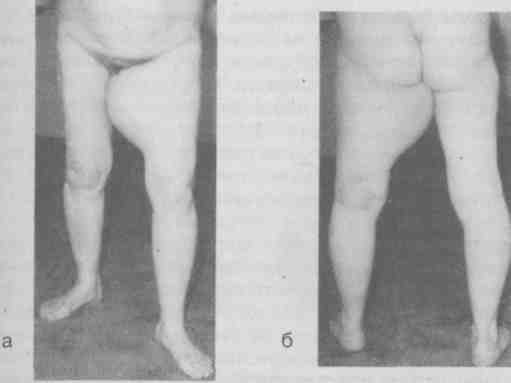 Рис. 3.1. Межмышечная липома левого бедра: а — вид спереди, б — вид сзади (наблюдение клиники). Лечение хирургическое. Показанием к операции являются косметический дефект, затруднения в ношении одежды и нарушения функции конечностей (рис. 3.2). Небольшие липомы оперируются амбулаторно. Крупные, расположенные глубоко и в анатомически опасных зонах липомы оперируют в стационаре.  Рис. 3.2. Подкожная липома левой надключичной области (собственное наблюдение). Амбулаторно оперируют под местной инфильтрационной анестезией. Длина разреза должна соответствовать размерам липомы, обеспечивая вывихивание ее в рану. Направление разреза определяется конфигурацией опухоли и косметическими соображениями. Удалять липому необходимо с капсулой, если нет капсулы, то надо обязательно удалить все дольки и отроги, проникающие в межфасциальные щели. В противном случае неизбежен рецидив. Большие полости, остающиеся на месте удаленных липом, дренируют. Межмышечные и забрюшинные липомы оперируют в стационаре. Среди липоматозов (множественных липом) выделяют болезнь Маделунга, болезнь Деркума и липоматоз Роша-Лери. Болезнь Маделунга (Maclelung) — диффузный симметричный липоматоз шеи. Диффузные множественные болезненные разрастания жировой ткани в затылочной области и задней поверхности шеи в виде подушки, воротникообразно выступающие и обезображивающие шею. При сильно выраженном синдроме больные могут жаловаться на боль, затруднение дыхания и дисфагию. Заболевание известно под названием жирового затылка. Находящаяся под выйной фасцией масса жировой ткани не имеет капсулы, окружает и прорастает затылочные мышцы. С этим связаны рецидивы после оперативного лечения. Липоматоз, начинающийся в затылочной области, может опускаться и прорастать мышцы плечевого пояса, распространяясь на переднюю поверхность шеи и подчелюстную область (рис. 3.3). 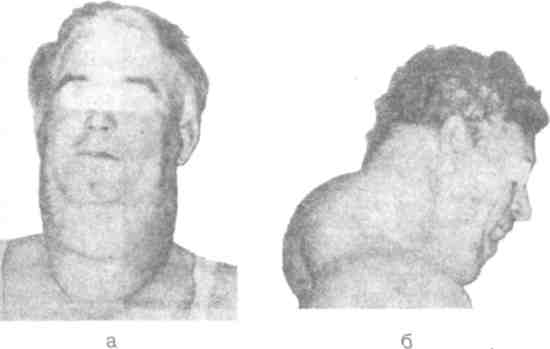 Рис.3.3. Липома Маделунга: а — вид спереди, б — вид справа (Кузин М.И. и соавт., 1983). Лечение оперативное, проводится в стационаре, заключается в тщательном удалении опухоли. Жировая опухоль удаляется до мельчайших частиц вместе с мышечными волокнами, пронизанными жировой тканью [11]. Болезнь Деркума (Dercum) —- болезненный липоматоз. Характеризуется наличием множественных болезненных симметричных жировых образований с локализацией на бедрах. Чаще бывает у полных женщин среднего возраста. Отмечена связь с эндокринными, неврологическими и психическими расстройствами [7]. Развитие узловатых мягких липом медленное. Иногда могут вызывать невралгию, депрессию. Состояние липом сохраняется без изменений в течение многих лет. Липомы могут самостоятельно исчезнуть, но возможно и перерождение. Ограниченный симметричный липоматоз Роша-Лери (Rochas-Leri) характеризуется локализацией опухолей на туловище и верхних конечностях. Миома (myoma; греч. myos — мышца + лат. ота — опухоль) — доброкачественная опухоль мышечной ткани. Различают лейомиомы, образующиеся гладкомышечной тканью, и рабдомиомы, состоящие из поперечно-полосатой мышечной ткани [2, 13]. Рабдомиома (rhabdomyoma; orгреч. rhabdos— полоска + myos — мышца) встречается в основном в мягких тканях, располагается, как правило, на конечностях. Заболевание наблюдается одинаково часто у лиц обоего пола, обычно в молодом возрасте. Опухоли растут медленно, имеют плотноэластическую консистенцию, подвижны, отграничены от окружающих тканей, безболезненны. Часто миомы растут в толще мышц и долгое время не причиняют больным беспокойства, к моменту обращения пациентов к врачу достигают значительных размеров. Опухоли часто помимо мышечной ткани имеют в своем составе соединительнотканные волокна и клетки (фибромиомы), а некоторые опухоли — и множество сосудов (ангиомиомы). В миомах могут образовываться кистозные полости, участки обызвествления, окостенения (петрификация, оссификация). Лечение рабдомиом оперативное — иссечение вместе с капсулой. Необходимо дифференцировать рабдомиому с рабдомиосаркомой. Диагноз основывается на клинических данных, а зачастую ставится только на операции при срочном гистологическом исследовании (см. раздел «Злокачественные поверхностные новообразования»), |
