Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
Лейомиома (leiomyoma; от греч. leios— гладкий + myos — мышца) — образуемся из гладкомышечной ткани, встречается во всех органах, где имеются гладкомышечные клетки (пищевод, желудок, тонкая кишка и др.). Лейомиома кожи была впервые описана Вирховым (Virchow) в 1854 году у 32-летнего мужчины на коже груди. В 1884 году Babes в отдельную группу выделил ангиолейомиомы [2]. Была установлена связь опухоли с мышцей, поднимающей волос. Характерным является болезненность опухоли на холоде, появление «гусиной кожи» при ее механическом раздражении. При гистологическом исследовании в очагах лейомиомы кожи найдены множественные нервные окончания, что объясняет болезненность. Выделяют 3 типа лейомиом кожи:
Описаны случаи семейного поражения лейомиомой кожи. Ведущий симптом — это болевые кризы, связанные с механическим раздражением, переохлаждением, сопровождающиеся падением артериального давления, побледнением, рвотой. При осмотре — узел плотно-эластической консистенции, диаметром от 5 мм до 3 см. Кожа не изменена. Иногда над узлом определяется синюшность, редко — шелушение. Лейомиома кожи начинается с медленно растущего одиночного узелка и лишь потом возникают новые опухолевые элементы. Дифференциальный диагноз проводят с фибромами, ангиомами, невусами. Лечение — электроэксцизия. Хондрома {chondroma; греч. chondros— хрящ + лат. ота — опухоль) — доброкачественная опухоль, возникающая из хрящевой ткани различной локализации (короткие трубчатые кости — фаланги пальцев кистей и стоп, плюсневые кости, кольца трахеи, ребра и др.). Встречаются у подростков и лиц молодого возраста, чаще бывают множественными. В зависимости от расположения опухоли по отношению к кости различают экхондромы и энхондромы. Последние развиваются в толще кости, оставляя от нее только тонкую пластинку. Эти изменения ведут к образованию больших кист и самопроизвольным переломам. Периферические опухоли (экхондромы) образуются с наружной стороны кости, оставляя кость нетронутой. Множественные хондромы чаще развиваются в фалангах, метакарпальных, метатарзальных костях, лопатке и реже в других костях. При поражении фаланг кистей определяется плотная, неподвижная, безболезненная деформация пальцев, ограничивающая движение в суставе. Хондромы длинных костей развиваются в метафизах, вызывая расстройства роста, искривление и укорочение конечности. Хондромы дистальных отделов конечностей осложняются переломами. В период полового созревания рост опухоли усиливается, а с окончанием — прекращается. Существует опасность малигнизации хондром. Необходимо иметь ввиду, что появление болей в области хондромы, не связанных с переломом, может расцениваться как один из признаков озлокачествления опухоли. Для диагностики хондром важным является рентгенологическое исследование,- при котором определяется изменение структуры кости, характеризующееся наличием участков просветления и островков обызвествления. Наружная поверхность хондромы гладкая, основная масса опухоли выступает из кости наружу. При появлении признаков малигнизации изменяется рентгенологическая картина, усиливается рост, появляются болезненные ощущения и функциональные расстройства. На рентгенограммах отмечается прорыв кортикального слоя, появление периостальных наслоений, распространение опухоли за корковый слой (рис. 3.4). 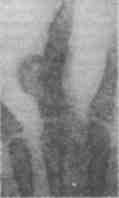 Рис. 3.4. Энхондрома III пальца левой кисти (Усольцева Е. В., Машкара К. И., 1986). Опухоли, сочетающие доброкачественные разрастания хрящевой ткани с элементами зрелой костной ткани, называются остеохондромами. Иногда хондромы и остеохондромы достигают больших размеров (рис. 3.5). 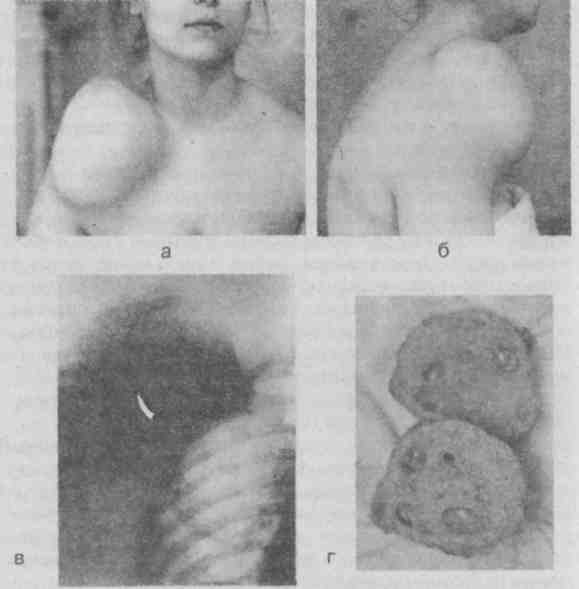 Рис. 3.5. Остеохондрома правой ключицы: а — вид спереди, б — вид справа, в — рентгенограмма, г — препарат опухоли на разрезе (наблюдение клиники). Лечение остеохондром и хондром — оперативное, в условиях стационара. Показанием к операции служит быстрый рост, косметический дефект, нарушение функции. Производят обширное удаление в пределах здоровой кости. При множественных энхондромах, располагающихся на одном пальце, возникает вопрос об ампутации пальца. Однако по данным Е. В. Усольцевой возможно проведение этапного кюретажа опухоли, тщательного заполнения изъяна губчатой костью с последующим моделированием фаланги [18]. Остеома (osteoma; греч. osteon— кость + лат. ота — опухоль) — костно-хрящевой экзостоз, остеофит. Это единичное доброкачественное образование зрелой костной ткани в избыточном количестве, состоящее из губчатой или компактной ткани в виде «нароста на дереве». Если оно встречается на кисти, то может вызвать деформацию и нарушение функции. Остеобластокластома (osteoblastoclastoma; синоним — гигантоклеточная опухоль; остеокласт — гигантская клетка костного мозга, резорбирующая костную ткань). Нет единого мнения в том, что это проявление фиброзной дистрофии или истинная опухоль, потенциально злокачественная. Остеобластокластома — ограниченная опухоль различного размера, нередко бугристая, состоящая из нескольких узлов, напряженная, слегка болезненная, расположена вблизи сустава. Кожа над опухолью блестящая, слегка цианотичная с расширенными венами. При пальпации определяется пергаментный хруст, объясняемый повышенной ломкостью тонких костных перекладин, образующих структуру опухоли. На рентгенограмме в пораженном метафизе определяется «вздутый» участок кости. Опухоль имеет характерную структуру в виде мелких кист, доходит до суставного хряща, корковый слой истончен, периостальных явлений нет. Вследствие перестройки структуры костной ткани и хрупкости часто возникают патологические переломы. Обилие сосудов ведет к кровоизлияниям, что дало повод называть опухоль бурой. Остеобластокластома в 75 % случаев поражает трубчатые кости, в 25 % — плоские, растет медленно, долгое время не вызывая болезненных ощущений. Дифференцировать гигантоклеточную опухоль следует от остеохондромы (рис. 3.6), остеомиелита и остеогенной саркомы. 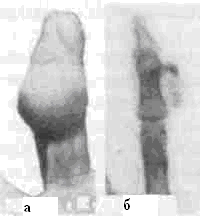 Рис. 3.6. Остеохондрома IV пальца: а — внешний вид, б — рентгенограмма (Усольцева Е. В., Машкара К. И., 1986). Рекомендовано хирургическое сберегательное лечение, включающее выскабливание или резекцию кости, проводится в стационаре. 3.1.4. Опухоли из нервной ткани Различают истинные, построенные из нервных волокон, и ложные, которые представляют собой разрастание периневрия и эндоневрия. Это ганглионевромы, невриномы, нейрофибромы. Встречаются в различных частях тела [3, 6, 13]. Ганглионеврома (ganglioneuroma; греч. ganglion—узел + греч. neuron — нерв + лат. ота — опухоль; неврома послеоперационного рубца и др.) возникает преимущественно после травмы или ушиба, при полном или частичном повреждении нерва или окружающих его мягких тканей. Морфологически представляет собой разрастание соединительной ткани из эндо- или периневрия с разрастанием нервных волокон, исходящих из пересеченного нерва. Аналогичные разрастания могут быть в рубцах после операций, к примеру, после ампутаций. Спаиваясь с рубцами, они вызывают сильные боли и подлежат оперативному удалению. Лечение невромы в свежем рубце или нерассосавшейся гематоме проводят консервативно: УФО, электрофорез с новокаином, ультразвук, новокаиновые блокады. Если неврома сформировалась, причиняет боль, нарушает функцию конечности, то она подлежит хирургическому лечению. При невроме достаточным может быть атравматичное иссечение нерва проксимальнее невромы. Лечение проводится в стационаре. Невринома (neurinoma; греч. neuron— нерв + греч. inos — волокно + лат. ота — опухоль; синонимы: неврилеммома, шваннома) и нейрофиброма (neurofibroma; греч. neuron— нерв + лат. fibra — волокно + лат. ота — опухоль) располагаются по ходу нерва. Их возникновение не связано с травмой. Излюбленной локализацией нейрофибром являются седалищные и межреберные нервы. Диагностика основывается на выявлении по ходу нервных стволов подвижных плотноэластических опухолей небольших размеров округлой или продолговатой формы с гладкой поверхностью. При пальпации возникает боль, иррадиирующая по ходу нерва. Могут отмечаться гиперестезии, анестезии при отсутствии двигательных нарушений. Размеры нейрофибромы могут быть различными, достигая иногда 15—20 см в диаметре. Нейрофибромы нередко имеют множественный характер. Нейрофиброматоз выделяется в отдельную нозологическую единицу — болезнь Реклингхаузена (Recklinghausen). Это системное заболевание фиброзных элементов нервных стволов, характеризующееся наличием множественных мягких фибром, пигментацией кожи и узловатыми утолщениями по ходу нервно-мышечных пучков. Эта симптоматика характеризует развитую форму, чаще же встречаются неполные формы, например изолированные плотные узлы, расположенные на чувствительных нервах. При нейрофиброматозе удаляют лишь те узлы, которые отличаются быстрым ростом и болезненностью. Нейрофибромы иссекают вместе с капсулой. 3.1.5. Опухоли из эндотелия и мезотелия Гемангиома (haemangioma; греч. haima— кровь + греч. angeion— сосуд + лат. оmа — опухоль) — доброкачественная опухоль из элементов стенки кровеносных сосудов, является следствием нарушения эмбриогенеза сосудистой стенки, развивается по типу бластоматозного процесса с характерными для опухоли признаками. Располагается поверхностно, под кожей или слизистой оболочкой. Часто локализуется в коже лица, волосистой части головы, бывает и во внутренних органах — печени, селезенке. Подавляющее большинство гемангиом кожных покровов и слизистых оболочек легко выявляется еще в раннем детском возрасте [3, 5, 16]. Гемангиома может быть небольшого размера, от просяного зерна, плоская и гладкая, слегка возвышающаяся над неизмененной кожей или слизистой оболочкой. Нередко это обширные, бугристые неровные образования, обезображивающие лицо и волосистую часть головы. Чем интимнее связана опухоль с кожей или слизистой оболочкой, тем чаще выявляются трофические расстройства: трещины, экскориации, изъязвления, склонные к кровотечениям, которые могут быть даже профузными. Гемангиомы — доброкачественные опухоли, не метастазируют. Исключение составляют кавернозные гемангиомы с гиперактивными артериальными анастомозами, которые разрастаются очень быстро. При множественном гемангиоматозе на теле возможно и поражение внутренних органов. Все гемангиомы делят на:
По строению они делятся на капиллярную, кавернозную формы и ангиоматоз. Капиллярная гемангиома проявляется пятном различной величины красного цвета или синюшно-багровой окраски с неправильными контурами и гладкой поверхностью, незначительно выступающей над окружающей здоровой кожей. Кавернозная гемангиома больше напоминает опухоль. Это выступающее над кожей бугристое образование, иногда дольчатого строения, ярко-красного или вишневого цвета, мягкой консистенции. Бледнеет при надавливании и принимает свою обычную окраску после прекращения давления. Ангиоматоз является доброкачественным разрастанием различных сосудов (артерий, вен, капилляров), чаще всего локализуется в конечностях и может занимать значительные их участки. Гемангиомы чаще всего поражают кожу лица в виде розового или фиолетового пятна, несколько выступающего над кожей. При локализации в подкожной клетчатке и мышц гемангиома носит характер диффузного поражения, при этом цвет кожи может быть неизмененным. Глубокие артерио-венозные гемангиомы вызывают венозный застой, периферические отеки, могут иметь связь с магистральными сосудами, при травме служат источником кровотечения. При расположении вблизи костей они вызывают атрофию костной ткани, расширение гаверсовых каналов, истончение кости. Гемангиомы подлежат консервативному лечению, которое проводится в условиях специализированных стационаров (криотерапия, лучевая терапия, склеротерапия, электрокоагуляция). Радикальное лечение может быть выполнено только хирургическим методом. Это касается гемангиом волосистой части головы, туловища, конечностей. Прогноз благоприятный, если опухоль иссечена в детском возрасте, при ее небольших размерах. Консервативные методы лечения не всегда дают хороший косметический эффект и в дальнейшем могут потребовать реконструктивно-пластических операций на коже [5]. К врожденным сосудистым образованиям относятся редко встречающиеся лимфангиомы (lymphangiomas; лат. lympha — лимфа + греч. angion— сосуд + лат. ота — опухоль), состоящие из лимфатических сосудов. Лимфангиомы образуются в эмбриональном периоде из эндотелия или лимфоидных элементов, медленно развиваются в раннем детстве, часто останавливаются в росте, не достигнув больших размеров, иногда обнаруживают их обратное развитие или рубцевание. Подразделяются на простые, кавернозные и кистозные. Простые лимфангиомы — лимфангиэктазии — расширение тканевых щелей,, которые выстланы эндотелием и наполнены лимфой. Часто развиваются в области губ, щек, языка. Обычно представляют собой небольшую бесцветную, безболезненную мягкую припухлость, исчезающую при надавливании. Кавернозные лимфангиомы отличаются от простых наличием собственных лимфатических сосудов с толстыми стенками из фиброзной и мышечной ткани. Они имеют характер разлитой или ограниченной припухлости с многокамерными полостями мягкой консистенции. Покрыты не измененной по цвету кожей, которая спаяна с опухолью. Лимфангиомы развиваются в толще губ и языка, чрезвычайно обезображивают их. Кистозные лимфангиомы имеют вид кист, наполненных серозным содержимым. Врожденные опухоли, чаще развиваются на шее, в паховой области, могут локализоваться в брыжейке кишечника. Опухоли увеличиваются в период полового созревания. В редких случаях происходит их обратное развитие. Кистозную лимфангиому следует дифференцировать с липомой, саркомой, боковой кистой шеи. Наблюдающиеся варианты инфицирования с образованием свищей приводят к хронической потере лимфы и истощению больного. Лечение стационарное. При ограниченных опухолях — полное их иссечение, а при разлитых — частичное удаление или введение склерозантов для рубцевания. Синовиома (synovioma; лат. synovia— синовия, суставная жидкость + лат. ота — опухоль). Эта опухоль обычно находится в тех местах, где есть синовиальная оболочка. В подавляющем большинстве случаев располагается на верхних конечностях в области сухожильных влагалищ кисти, реже — на самой кисти и стопе, недалеко от лучезапястного и коленного сустава. Растет гигантоклеточная синовиома медленно, в виде бугристого, округлого или овального узла умеренно плотной консистенции, отграниченного от окружающих тканей. Иногда она состоит из нескольких узлов с единой фиброзной капсулой, изредка опухоль связана с кожей. Лечение — хирургическое удаление опухолевого узла в пределах здоровых тканей с обязательным иссечением участка сухожильного влагалища или суставной капсулы, из которых исходит опухоль. Гломусная опухоль (синонимы: glomangioma; ангионеврома, болезнь Барре — Массона [Barre-Masson]) описана в 1924 году. Это образование, развивающееся из артерио-венозных анастомозов. Представляет собой сосудистый клубочек, включающий сеть нервных волокон, лишенных миелиновой оболочки. Окружено соединительнотканной капсулой. Локализуется на дистальных фалангах пальцев рук, в области ногтевого ложа (рис. 3.7). — Гломусная опухоль обычно небольших размеров (не более 1 см в диаметре), плотная, округлая, ярко-красного, багрового или синюшного цвета. Для нее характерна острая и приступообразная жгучая боль в пальце с иррадиацией в руку, шею, голову. Нередко боли возникают еще до появления видимой под ногтем опухоли и сопровождаются обильным потоотделением, чувством страха. Ни одной из других сосудистых опухолей не свойственна столь резкая боль. Опухоль имеет вид темно-красного пятна, диаметром около 2-3 мм, просвечивающего через ногтевую пластинку. При микроскопическом исследовании обнаруживается плотная соединительнотканная капсула, окружающая опухоль, от нее к центру отходят тяжи, в опухоли большое количество сосудов. Под тонким слоем эпителия сосудов располагаются гломусные клетки, специфические опухолями. Среди них наиболее часто встречаются: атерома, пиогенная гранулема, дермоидные и эпителиальные кисты, кожный рог, ксантомы [6, 13, 18]. Атерома (atheroma; греч. athere — каша из пшеничной муки + лат. ота — опухоль; синонимы: steatomaот греч. stear, atos — сало, жир; жировая киста) — это ретенционная киста сальной железы. Возникает она в результате закупорки выводного протока сальной железы. Секрет накапливается в просвете, растягивает капсулу, в результате чего сальная железа превращается в шаровидное опухолеподобное образование. Чаще всего атеромы возникают в областях, где особенно много сальных желез (волосистая часть головы, лицо, спина и др.). Сальные железы всегда сопутствуют волосяным фолликулам, поэтому атеромы не могут возникать в областях тела, где нет роста волос (ладони, подошвы). Атеромы располагаются в толще кожи и имеют довольно плотную соединительнотканную капсулу. Размеры их могут колебаться от горошины до величины куриного яйца, они бывают одиночными и множественными [24]. Наиболее характерной областью локализации множественных атером является волосистая часть головы. Клинически атеромы проявляются небольшой, постепенно увеличивающейся безболезненной мягкой опухолью. При объективном осмотре видна полушаровидная, мягковатая или тугоэластическая опухоль с гладкой поверхностью, иногда истонченной кожей, с которой она тесно спаяна и легко смещается по отношению к подлежащим тканям. Часто больные обращаются тогда, когда атерома нагнаивается и в ее полости гной смешан с салоподобным содержимым («манная крупа»). Лечение атером оперативное, показанием к операции является косметический дефект и частое нагноение. Вмешательство осуществляется под местной инфильтрационной анестезией. Радикальность оперативного лечения состоит в полном иссечении или вылущивании атеромы вместе с капсулой. Кожу над образованием иссекают двумя полуовальными разрезами, между которыми должно располагаться видимое в большинстве случаев устье закупоренной сальной железы. Для профилактики рецидива обязательно удаление капсулы. После удаления атеромы на кожу накладывают швы. В случаях удаления нагноившейся атеромы рана не зашивается, но капсула по возможности иссекается максимально полно [23]. |
