Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
4.3.3. Дифференциальный диагноз Отеки конечностей — основной признак острого флеботромбоза, поэтому его чаще всего приходится дифференцировать от иных патологических состояний, сопровождающихся этим симптомом. Недостаточность кровообращения Отеки обеих нижних конечностей при сердечной недостаточности всегда развиваются постепенно на фоне тяжелой кардиальной патологии. Отек клетчатки рыхлый, пастозный, после пальпации длительно остаются глубокие вдавления, при заболевании почек отеки мягкие, водянистые, подвижные. При остром флеботромбозе отек нижней конечности сопровождается болями, часто интенсивными. Характерна цианотичная окраска кожных покровов и повышение кожной температуры конечности. Для сердечной недостаточности болевой синдром не типичен, цианоза нет, а кожная температура конечностей часто бывает пониженной. Пальпация сосудистого пучка безболезненна, симптомы Хоманса и Мозеса отрицательные. Усиление «рисунка» подкожных вен конечности характерно для флеботромбоза и отсутствует при недостаточности кровообращения. Недостаточность кровообращения может способствовать развитию флеботромбоза. Лимфостаз Лимфостазу предшествуют различные патологические состояния в анамнезе, ухудшающие отток лимфы из конечности: рожистое воспаление, особенно рецидивирующее, лимфангит, паховый лимфаденит, травматичные оперативные вмешательства в области паховых лимфатических узлов, опухоли мягких тканей, изменения в зоне лимфатических узлов после их удаления или лучевой терапии, специфические процессы в лимфатических узлах. В отличие от острого флеботромбоза лимфостаз развивается медленно. Если при флеботромбозе кожные покровы конечности напряжены, цианотичны, то при лимфостазе отек мягкий, безболезненный, кожа над отечными тканями легко собирается в складку. При пальпации остаются глубокие ямки в рыхлой клетчатке. Отек при лимфостазе не спадает со временем, как при флеботромбозах, а, напротив, прогрессирует и может достигать огромных размеров. Разница в окружности пораженной и непораженной конечности бывает до 30-40 см и более [7, 12, 35]. Проходимость вен при лимфостазе не нарушена, дистальной венозной гипертензии нет, отсутствует перифлебит, вследствие чего лимфостаз не сопровождается болями; пальпация по ходу сосудистого пучка конечности безболезненна; характерные для венозного тромбоза симптомы отрицательные; отсутствует компенсаторное расширение подкожных вен. Травматический отек Дифференцировать от флеботромбоза просто, если он развивается в результате тяжелой травмы, сопровождающейся деформацией конечности, крепитацией костных отломков и повреждением кожных покровов. Помочь провести дифференциальный диагноз между илиофеморальным тромбозом и переломом шейки бедра позволяют такие симптомы, как укорочение конечности, наружная ротация стопы, болезненность при осевой нагрузке и нагрузке на большой вертел, симптом «прилипшей пятки», когда больной не может ни поднять, ни удержать поднятую и выпрямленную ногу. Рентгенологическое исследование в таких случаях является решающим методом, позволяющим подтвердить диагноз перелома. Особенно сходны с флеботромбозом клинические проявления межмышечной гематомы голени, легко возникающей у пациентов с измененной сосудистой стенкой после неловкого прыжка, при резком движении, травме икроножных мышц, а иногда на фоне повышенного артериального давления. Кроме подробного сбора анамнеза заподозрить межмышечную гематому помогают напряженный характер локального отека голени и резкая болезненность при пальпации, в том числе и по передней поверхности голени. Через 2—3 суток гематома «спускается» вниз и в области лодыжек можно увидеть кровоподтек. Ультразвуковое ангиосканирование в сомнительных случаях позволяет не только убедиться в проходимости глубоких вен, но и визуализировать гематому. Анаэробная флегмона Предположить наличие анаэробной флегмоны позволяет бурное начало заболевания с характерным внезапным появлением острой, сильной, разрывающей боли в области раны, распространяющейся параллельно нарастающему отеку. Общее состояние больного резко ухудшается вследствие тяжелой интоксикации, быстро развивается токсическая гемолитическая анемия. Диагноз ставят на основании бурно прогрессирующего ухудшения состояния больного, тяжелой интоксикации, вплоть до развития инфекционно-токсического шока, наличия в тканях газа, подкожной крепитации быстро нарастающего отека конечности, характерной коричневато-желтой, синюшной окраски кожи и результатов бактериологического исследования. Больные, не получающие в течение 2—3 суток адекватного лечения, умирают от выраженной интоксикации и шока. Опухоли костей и мягких тканей Заподозрить опухоль позволяет более длительный, в отличие от флеботромбоза, анамнез заболевания. По мере развития болезни боли усиливаются и становятся постоянными (особенно по ночам). Для острого флеботромбоза, напротив, свойственно довольно быстрое стихание болевого синдрома, который в основном локализуется по ходу сосудистого пучка. Ведущим методом диагностики костных опухолей служит рентгенологическое исследование. При опухолях мягких тканей диагностику облегчают цитологическое исследование пунктата из опухоли и биопсия. Наличие онкологического заболевания не исключает развития флеботромбоза. Артрозоартриты Помогают диагностике рентгенологическое исследование суставов — сужение суставной щели, уплотнение и деформация суставных поверхностей; возможна деструкция хряща и костной ткани. Острая артериальная непроходимость Ишемия конечности III степени сопровождается отеком за счет некробиотических процессов в мышцах. Наличие болей и отека может послужить причиной диагностической ошибки. Отек при ишемии исключительно субфасцильный, сопровождается онемением, похолоданием конечности. Цвет кожных покровов мертвенно-бледный с характерным мраморным оттенком, подкожные вены спавшиеся. Появлению субфасцильного отека предшествует развитие глубокого пареза, а затем и плегии конечности. Резко снижена чувствительность, вплоть до полной анестезии. Отек практически никогда не распространяется на бедра отсутствует пульсация на артериях пораженной конечности,быстро развиваются мышечная контрактура и гангрена конечности. Венозной гангрене сопутствуют резкий отек и цианоз конечности, петехиальные высыпания на коже, тяжелый гиповолемический шок. Для сухой гангрены (рис. 4.14) вследствие артериальной окклюзии эти симптомы не характерны, а некротический отек голени, который возникает у этих больных, никогда не достигает значительной степени. 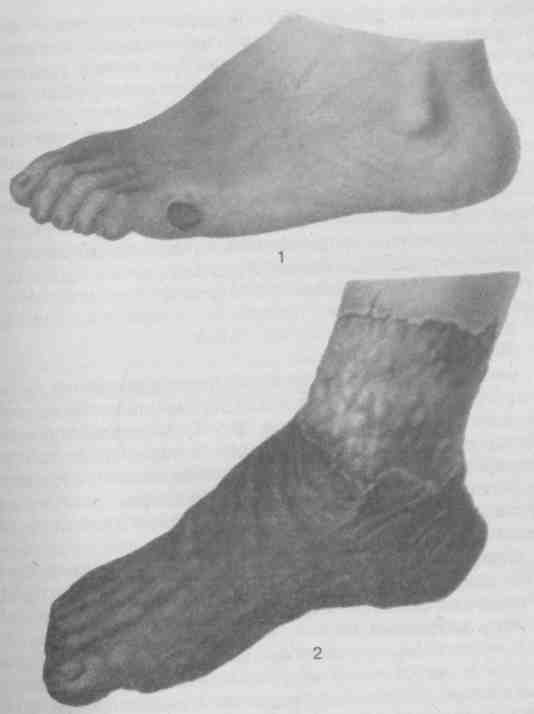 Рис 4 14. Диабетическая гангрена кожи стопы (1), сухая гангрена стопы (2) (И. Н. Белов, Н. Н. Ясницкий, 1977). «Фенилиновый некроз» Некрозы на почве антикоагулянтной терапии возникают не только на нижних конечностях, но и в других областях тела, особенно в тех случаях, когда они подвергаются сдавлению (задняя поверхность нижних конечностей, крестец). Характерно наличие очагов сине-фиолетовой окраски кожи, окруженных зоной гиперемии. Некроз обычно бывает поверхностным. Водянка беременных Отек нижних конечностей во второй половине беременности наблюдается у многих женщин. Он всегда симметричный, обычно развивается постепенно, сопровождается отрицательным диурезом. В отличие от острого венозного тромбоза появление отеков не сопровождается болями. Магистральные вены проходимы, поэтому отсутствует цианоз конечностей, местная гипертермия и компенсаторное расширение подкожных вен. Синдром длительного раздавливания тканей Появлению отека конечности при этой патологии предшествует характерный анамнез, в котором отмечается длительное сдавление мягких тканей конечности, ишемический некроз мышц с последующим развитием острой почечной и печеночной недостаточности. Характерным симптомом является олигурия; моча имеет кровянистый цвет, в ней определяется миоглобин. Быстро развиваются азотермия, анурия и уремия. Диагноз Жалобы больного, анамнез заболевания и соответствующая симптоматика в большинстве случаев позволяют диагностировать острый флеботромбоз, а на основании клинических данных ориентировочно определить его локализацию. Развитие ТЭЛА – наиболее частое(от 22. до 52 %) и драматическое осложнение флеботромбоза [35]. Клинически значимая ТЭЛА, как правило, возникает при тромбозе подколенно-бедренного и илиокавального венозных сегментов. Отмечено, что у больных с флеботромбозом голени, не получавших лечение антикоагулянтами в течение трех месяцев, рецидивирующий флеботромбоз возникал в 29 % случаев, а если в течение года — у 68 %, в то время как при лечении антикоагулянтами — только у 4 % больных [7, 28, 35]. Все это обуславливает необходимость точного установления диагноза и применения инструментальных методов исследования, для чего требуется экстренная госпитализация больного в стационар [35]. 4.3.4. Лечение Задачами лечения флеботромбоза являются:
Консервативное лечение Подозрение на острый флеботромбоз нижних конечностей, тем более подтвержденный диагноз, является абсолютным показанием к экстренной госпитализации больного. Если позволяют условия, пациент должен быть помещен в специализированный ангиохирургический стационар. Когда это невозможно, лечение флеботромбоза может быть проведено в общехирургическом или, в крайнем случае, в терапевтическом отделении. Сугубо амбулаторного лечения больных не должно быть, так как до применения инструментальных методов исследования, а это можно сделать пока только в специализированных стационарах, нельзя выделить группу пациентов с эмболоопасными тромбозами. Проводимая в амбулаторных условиях антитромботическая терапия, включая антикоагулянтную, может лишь препятствовать прогрессированию тромбоза, однако не в состоянии защитить больного с уже имеющимся флотирующим тромбозом от ТЭЛА. Поэтому амбулаторному лечению пациентов должна предшествовать кратковременная госпитализация, во время которой с помощью инструментального обследования следует определить характер тромботического поражения и разработать план амбулаторного лечения. Режим До инструментального обследования врач-хирург поликлиники должен исходить из предположения, что у пациента имеется флотирующий тромб. Поэтому транспортировка больного в стационар должна осуществляться в положении лежа (!) и до обследования необходимо соблюдение больным строгого постельного режима. Пораженную конечность необходимо поместить на шину Белера или приподнять ножной конец кровати под углом 15—20°. Применение локальной гипотермии по ходу проекции сосудистого пучка снижает проявления флебита и уменьшает боли. Хирургическое лечение Врач поликлиники должен знать об объемах оперативных вмешательств, выполняемых в стационаре при флеботромбозе, так как после выписки пациент должен находиться под постоянным диспансерным наблюдением по месту жительства. Задачами оперативных вмешательств при остром венозном тромбозе служат предотвращение массивной ТЭЛА и восстановление проходимости венозного русла. С целью предотвращения массивной ТЭЛА применяют следующие виды оперативных вмешательств: пликация нижней полой вены; перевязка магистральных вен; тромбэктомия; эндоваскулярные вмешательства. Каждая из вышеуказанных операций может выполняться самостоятельно или в различных сочетаниях [35]. Так как после тромбэктомии наблюдается значительный процент ретромбозов магистральных вен, на протяжении последних десятилетий интенсивно разрабатываются непрямые (эндоваскулярные) методы дезобструкции тромбированных вен и предупреждения ТЭЛА. Лечебные вмешательства выполняют, как правило, чрескожным внутривенным доступом под контролем рентгенотелевидения. Они малотравматичны, проводятся под местной анестезией, позволяют воздействовать непосредственно на патологический очаг, по своей эффективности не уступают прямым хирургическим операциям [35]. Эндоваскулярная хирургия обладает широким набором технологий. Ведущее место среди них занимают регионарный тромболизис, баллонная ангиопластика и стентирование, имплантация кавафильтров, методы восстановления кровотока по магистральным венам, легочной артерии и ее ветвям при острых нарушениях их проходимости. Благодаря успехам эндоваскулярной хирургии эффективность этого вида лечения была значительно повышена за счет селективного введения тромболитического препарата через катетер, установленный непосредственно внутри тромботических масс. 4.3.5. Реабилитация больных, перенесших флеботромбоз После перенесенного флеботромбоза наступает качественно иное патологическое состояние, называемое ПТФБ [35]. Комплексная реабилитационная программа для больных после перенесенного флеботромбоза: надежная профилактика рецидива заболевания, компенсация венозного оттока, предотвращение возникновения и прогрессирования ХВН, социальная адаптация пациента с сохранением им привычного уровня качества жизни. Воснове профилактики рецидивов флеботромбоза лежит устранение провоцирующих тромбообразование факторов: повреждений сосудистой стенки, замедления кровотока и изменений физико-химических свойств крови. С целью длительной профилактики рецидива тромбообразования в условиях поликлиники применяют антикоагулянты непрямого действия. Предпочтительным является использование кумаринов (пелентан, синкумар, варфарин и др.) как менее токсичных препаратов. Грубой ошибкой, часто допускаемой врачами поликлиник и пациентами, является ранняя отмена непрямых антикоагулянтов и их повторное назначение короткими курсами от 3—5 дней до 2—3 нед. При этом повышение индекса протромбина до 90—100 % без каких-либо клинических симптомов рассматривается как проявление тромбоза. Назначение непрямых антикоагулянтов короткими курсами с быстрой их отменой «расшатывает» систему гемостаза и создает предпосылки для «рикошетных» тромбозов. Рецидиву тромбообразования способствует и венозный застой. Для ускорения потока крови необходимы регулярные сокращения мышц нижних конечностей, т.е. пациентам рекомендуется активный двигательный режим с ограничением статического пребывания в вертикальном положении. Динамическая нагрузка необходима всем больным, перенесшим флеботромбоз, по следующим причинам. Физические упражнения способствуют компенсации венозного оттока из конечности; сокращение мышц обеспечивает рост концентрации важного антитромботического фактора — тканевого плазминогена; контроль массы тела без рациональных физических упражнений представляется проблематичным. Весьма значимым положительным фактором является дозированная тренировочная ходьба, упражнений на велотренажере, ходьба на лыжах (без крутых подъемов и спусков), целесообразно занятие плаванием. Отдыхать следует с возвышенным положением ног, целесообразно поднимать ножной конец постели на 10—15 см, чтобы за ночь спадала отечность голеней. Важным фактором, улучшающим флебодинамические показатели, является адекватная, постоянная, эластическая компрессия нижних конечностей. Компрессионное лечение назначают на длительный, а в ряде случаев даже пожизненный срок всем больным. При этом могут быть использованы специальные эластические бинты ограниченной степени растяжимости или медицинский компрессионный трикотаж. Состояние после имплантации кава-фильтра или пликации нижней полой вены, вызывающих флебогипертензию в обеих нижних конечностях, являются абсолютными показаниями к двустороннему эластическому бандажу. Флеботромбоз независимо от его причины создает гемодинамические предпосылки для рецидива. Его риск многократно возрастает при травме, оперативном вмешательстве, особенно по поводу онкологических заболеваний, тяжелом инфекционном или соматическом заболевании. Во всех этих случаях возникают показания к превентивной антикоагулянтной терапии с предпочтительным использованием низкомолекулярных гепаринов. После завершения приема непрямых антикоагулянтов больному должна быть спланирована программа комплексного медикаментозного лечения, направленная на улучшение гемореологии, микроциркуляции и лимфатического оттока, а также купирование симптомов венозной недостаточности, снижающих качество жизни. Фармакотерапию подавляющему большинству пациентов проводят длительное время, в течение нескольких лет, а иногда пожизненно. Об этом должен быть информирован и пациент. Характер фармакотерапии не отличаетсяот такового при лечении ХВН. К рекомендациям общего характера относится рациональное питание — важный фактор, позволяющий контролировать массу тела, избыток которой усугубляет венозную недостаточность. Диета должна иметь некоторые особенности, учитывающие прием непрямых антикоагулянтов. В таких случаях необходимо исключить продукты, богатые витамином К (капуста, шпинат, щавель, печень, кофе и др.). Колебания внутрибрюшного давления во время акта дефекации отрицательно действуют на стенку вены, поэтому важной частью диеты являются продукты, оказывающие послабляющий эффект (растительное масло, свекла, чернослив, инжир, бананы и др.). Определенные требования должны предъявляться к личной гигиене. Постоянная флебогипертензия приводит к нарушению кровоснабжения кожи и перегрузке лимфатической системы. В этих условиях значительно снижается толерантность кожных покровов к различным повреждающим факторам, в том числе микробным. Гигиенический душ необходимо принимать ежедневно. При этом целесообразно в течение 10—15 мин. обливать каждую ногу струей теплой и прохладной воды попеременно. В то же время от ванн с очень горячей водой, бани, парной следует отказаться. Нежелательно загорать в жаркую погоду. Одежда должна быть достаточно просторной и комфортной. Не рекомендуется носить узкие трусы в виде «плавок» и плотно облегающие брюки из грубой ткани, сдавливающие на уровне паховой складки коллатеральные пути венозного оттока. Обувь должна быть удобной, на невысоком устойчивом каблуке. |
