Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
Системная энзимотерапия Препараты этой группы угнетают процесс воспаления, оказывают противоотечное, иммунономодулирующее действие, удаляют фиксированные в тканях иммунные комплексы и активируют фибринолиз. Вобэнзим назначают по 5—10 таблеток, флогэнзим.— по 2 таблетки 3 раза в день за 30 минут до еды, запивают большим количеством воды. Флеботоники растительного происхождения (диосмин, гинкорт-форт, цикло 3 форт, эндотелон) показаны при ХВП и лимфовенозной недостаточности, в ряде случаев при тромбофлебите поверхностных вен. Хорошо зарекомендовал себя детралекс вначальной дозировке 3 г с последующим снижением до 1 г/сут. Антикоагулянты в большинстве случаев тромбофлебита поверхностных вен не показаны, особенно в амбулаторных условиях, так как сегодня амбулаторный контроль. за системой гемостаза сложен. Исключение может составлять наличие упорных рецидивирующих тромбофлебитов у больных с патологией свертывающей системы крови. Топические препараты Топические формы гепарина заслуженно являются самыми популярными средствами лечения тромбофлебита поверхностных вен. Гепарин оказывает мощное антитромботическое и противовоспалительное действие и при местном применении не вызывает системных коагулопатических реакций. Хорошо зарекомендовали себя лиотон 1000 гель, а также сочетание перечисленных препаратов: гелевые аппликациипроводят 4 раза в день по схеме (гепарин — НПВС — гепарин — НПВС), Схема консервативного лечения тромбофлебита поверхностных вен представлена в таблице 4.8. Таблица 4.8. Типовая схема консервативного лечения тромбофлебита поверхностных вен (Савельев В. С. и др., 2001)
При проведении консервативных мероприятий необходимо помнить о возможности прогрессирования тромбофлебита и в процессе терапии осуществлять динамический контроль (клинический и ультрасонографический) за течением заболевания. Неотложная госпитализация в хирургический стационар (желательно в специализированный сосудистый или флебологический центр) требуется при восходящих формах тромбофлебита стволов большой или малой подкожных вен, поскольку в таких случаях возникает непосредственная угроза перехода тромбоза на глубокие вены. Больные должны быть оперированы в экстренном порядке после выполнения ультразвукового ангиосканирования. Хирургическое лечение Хирургическое лечение тромбофлебита поверхностных вен нижних конечностей может быть паллиативным или радикальным [35, 36, 37]. Целью паллиативных операций является предотвращение перехода тромбоза на глубокие вены через сафенофеморальное или сафенопоплитеальное соустье и развитие ТЭЛА. Производят приустьевую перевязку подкожных магистралей (операция Троянова-Тренделенбурга). При соматически неотягощенном анамнезе радикальная флебэктомия при остром тромбофлебите поверхностных вен является предпочтительным методом выбора. Радикальное хирургическое лечение предусматривает не только устранение угрозы развития флеботромбоза и ТЭЛА, но и излечение как от самого тромбофлебита, так и от ВБ. Такую же операцию выполняют и при восходящем тромбофлебите в экстренном порядке. Первым этапом удаляют флотирующий тромб из бедренной или подколенной вены, затем удаляют все варикозно-расширенные вены (тромбированные и нетромбированные) с обязательной перевязкой перфорантных вен с клапанной недостаточностью. Врач амбулаторной практики должен осуществлять профилактику тромбофлебита поверхностных вен нижних конечностей своевременным и адекватным лечением хронических заболеваний вен. Для этого необходимо своевременно выполнять раннее оперативное лечение неосложненных форм ВБ. Если пациент уже перенес тромбофлебит, то задача врача поликлиники заключается в предотвращении его рецидива. Поэтому после стихания острых явлений лечебные мероприятия должны быть направлены на коррекцию ХВН и подготовку к плановой операции. Операции проводят через 3—6 месяцев после перенесенного тромбофлебита, когда купируется воспаление в стенках вены и окружающих тканях, а большинство тромбированных поверхностных вен реканализуется [35, 36, 37]. При отказе пациента от операции или противопоказаниях (пожилой возраст, тяжелые сопутствующие заболевания, а также при ПТФБ) хирург поликлиники осуществляет диспансерное наблюдение и систематически проводит курсы лечения XBH. Пациенты должны постоянно использовать компрессионный трикотаж или бинты и 2-3 раза в год проходить курсы консервативного лечения флеботониками, топическими средствами и физиотерапией. Диета — ограничение животных жиров, шире использовать растительные масла, употреблять больше овощей, ягод, богатых аскорбиновой кислотой и рутинном. Большое значение имеет просветительская работа среди населения, направленная на разъяснение целесообразности лечения ВБ с целью профилактики тромбофлебита поверхностных вен нижних конечностей. 4.3. ТРОМБОФЛЕБИТ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ (ФЛЕБОТРОМБОЗ) Тромбофлебит глубоких вен (thrombophlebitis profundum) нижних конечностей — острое заболевание вен, характеризующееся формированием одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза с воспалением сосудистой стенки и реактивным спазмом [6, 7, 9, 28, 35, 37]. Большинство флебологов для обозначения острого поражения глубоких вен пользуются термином «флеботромбоз» [35, 39]. Ежегодно на 100 000 населения РФ первично флеботромбоз регистрируется в 160 случаях, в 1999 году он развивался у 240 000 человек [35]. Таким образом, флеботромбоз можно рассматривать как одну из важнейших проблем современной клинической медицины. Женщины страдают этим заболеванием примерно в 2 раза чаще, чем мужчины [6, 9, 37]. 4.3.1. Общие сведения Этиология Этиологические факторы, предрасполагающие к флеботромбозу, разделяются на приобретенные и врожденные (наследственные) [35]. К приобретенным факторам относятся: активация факторов коагуляции и нарушения фибринолиза (травма, злокачественные образования, операция, беременность, роды и послеродовый период, воспалительные заболевания кишечника, инфузия концентратов активированного протромбинового комплекса, нефротический синдром, волчаночный антикоагулянт, характер питания — избыток животных жиров); патология тромбоцитов (миелопролиферативные заболевания, эссенциальная тромбоцитемия, сахарный диабет, гиперлипидемия, гепарининдуцированная тромбо-цитопения); замедление и/или нарушение тока крови (возраст старше 40-45 лет, иммобилизация, беременность, локальное сдавление сосудов, застойная сердечная недостаточность, инфаркт миокарда, инсульт, ожирение); изменение реологических свойств крови (увеличение вязкости, истинная полицитемия, серповидно-клеточная гемоглобинопатия, дегидратация, парапротеинурия); • повреждение эндотелия и сосудистой стенки (лучевая терапия, химиотерапия, введение контрастных веществ, васкулиты, венозные катетеры, сосудистые протезы, внутрисосудистые устройства, дилатация вен, гипоксия, курение, травма, злокачественные новообразования); • лекарственная терапия (анестетики, мышечные релаксанты, оральные контрацептивы, контрастные вещества, химиотерапия). Врожденные этиологические факторы — врожденные тромбофилии, обусловленные либо дефицитом естественных ингибиторов коагуляции, либо дефектами функции фибринолитической системы:
Обычно в формировании флеботромбоза принимает участие несколько групп факторов. Патогенез Примерно 150 лет назад R. Virchow описал основные механизмы внутрисосудистого образования тромбов. Классическая триада Вирхова включает изменения крови (гиперкоагуляция), травму стенки сосуда (повреждение эндотелия) и замедление кровотока (стаз). Застой крови в нижних конечностях (стаз) препятствует функции защитных механизмов: разведению активированных факторов коагуляции неактивированной кровью, их вымыванию и смешиванию с ингибиторами. Одновременно стаз крови способствует накоплению тромботического материала на стенке сосуда, гипоксии эндотелиальных клеток и их повреждению. При этом может обнажаться субэндотелиальный слой, что активирует адгезию тромбоцитов и весь коагуляционный каскад. Возникающий флеботромбоз сопровождается постоянно нарастающей обструкцией сосуда, которая еще больше замедляет ток крови. Флеботромбоз претерпевает определенную эволюцию и при отсутствии лечебной помощи возможны следующие варианты его течения:
прогрессирование тромбообразования с распространением в проксимальном и/или дистальном направлении; отрыв тромба или его части и миграция их по току крови, которая завершается ТЭЛА; организация тромботических масс с последующей реканализацией пораженной вены или формированием стойкой ее окклюзии;
Первичный тромб — тромбоцитарный агрегат, формирующийся в клапанном кармане, месте слияния вен, либо в венозном синусе, который постепенно «растет», распространяясь по току крови, за счет отложения фибрина и тромбоцитов [7, 8, 28]. Он имеет плотную консистенцию и сероватую окраску (белый тромб). Если тромб не подвергся спонтанному лизису и его размеры становятся достаточными для окклюзии просвета сосуда и прекращения нормального тока крови, начинается быстрый рост тромба в антеградном (чаще) и ретроградном (реже) направлении до первого крупного притока, кровоток по которому приостанавливает распространение тромбоза. Такой тромб (вторичный) менее плотный, состоит из гомогенных масс фибрина и форменных элементов крови. Большое количество эритроцитов придает ему характерный вид — красный тромб. От протяженности тромбоза в венозном русле, его локализации и характера (окклюзия, без окклюзии сосуда) зависят наличие и выраженность клинической симптоматики. В отдаленном периоде процессы ретракции, гуморального и клеточного лизиса способствуют уменьшению размеров тромба. Постепенно проходимость большинства сосудов восстанавливается, клапанный аппарат вен разрушается, а остатки тромбов в виде пристеночных соединительно-тканных бляшек и тяжей деформируют сосудистую стенку. Реканализация венозного русла редко бывает полной. На некоторых участках формируются стенозы, даже полная окклюзия. Описанные патоморфологические изменения служат причиной ПТФБ и ХВН. Классификация Выделяют следующие формы флеботромбоза:
Тромбоз, возникший в венах голени, встречается наиболее часто, его принято называть периферическим. При этом возможно как изолированное сегментарное поражение одной вены голени, так и одновременное вовлечение в тромботический процесс 3-4 вен, при этом тромбоз может быть восходящим, с-распространением на подколенную и бедренную вены. При первичном поражении илиокавального сегмента говорят о центральном или внутритазовом тромбозе, который, как правило, возникает в системе внутренней подвздошной вены, особенно после операций на органах малого таза, при беременности второй половины и родах, при которых скорость кровотока в подвздошных венах в результате их компрессии замедляется в 2-3 раза [28, 35]. -— Тромбозы подвздошных вен в большинстве случаев развиваются с левой стороны. В основе этого лежит гипертензия и замедление кровотока, обусловленные механическими препятствиями, встречающимися в устье левой подвздошной вены. Последние могут быть как интравазальными (врожденные и приобретенные перегородки, адгезивный процесс), так и экстравазальными (сдавление левой общей подвздошной вены перекрещивающей ее правой общей подвздошной артерией, а также впадение левой подвздошной вены в нижнюю полую вену под тупым углом). Большое значение имеет и характер костно-хрящевой площадки LIV — LV позвонков, на которой лежит вена [9]. С момента окклюзии общей подвздошной вены тромбоз может распространяться как в проксимальном, так и в дистальном направлении. В последнем случае говорят о нисходящем тромбозе. Нередко тромбоз распространяется в обоих направления. В ряде случаев возможен так называемый биполярный тромбоз, когда процесс одновременно начинается в глубоких венах голени и таза/Нижняя полая вена редко является местом первичной локализации тромбоза (врожденные дефекты стенки сосуда, опухоли, травмы). Чаще тромбоз распространяется из подвздошных вен или яичниковой, яичковой, почечных, печеночных вен. Наиболее опасными для развития ТЭЛА представляют тромбы, «вырастающие» из глубоких вен голени в подколенную вену и из поверхностной бедренной — в общую. В таких случаях диаметр проксимальной части тромба меньше просвета вены, а это создает условия для развития эмболоопасного тромбоза, его отрыва и миграции в малый круг кровообращения. Эмболоопасным является так называемый флотирующий (плавающий, колеблющийся) тромб (рис. 4.11, 4.12), имеющий единственную точку фиксации в дистальном отделе. Длина таких тромбов варьирует от 2 до 20 см и более [6, 7, 12, 28], и они подразделяются на сегментарный флотирующий и распространенный окклюзивный с флотирующей верхушкой.  Рис. 4.11. Флотирующие тромбы нижней полой вены, исходящие из: 1) — семенной (яичниковой) вены; 2) — почечной вены; 3) — печеночной вены (В. С. Савельев и др., 2001). 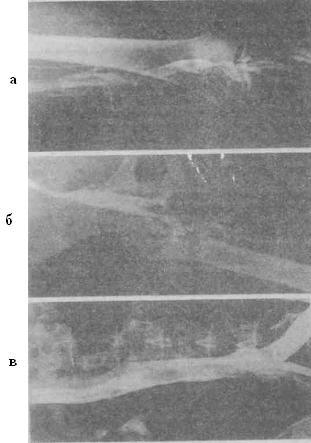 Рис. 4.12. Флотирующий тромб: а — поверхностной бедренной и подколенной; б — общей бедренной; в — нижней полой вен (В. С. Савельев и др., 2001). Характерной чертой всех эмболоопасных тромбов является то, что флотирующая часть располагается в интенсивном кровотоке, препятствующем его адгезии к сосудистой стенке, и он становится опасным для больного в связи с миграцией в легочную артерию. При окклюзивном (просвет вены перекрывается полностью) и пристеночном (просвет вены перекрывается частично) (рис. 4.13) тромбозе угроза ТЭЛА практически отсутствует.  Рис. 4.13. Типы венозного тромбоза (схема): а) — эмболоопасный (флотирующий) тромб; б) — неэмболоопасный окклюзивный тромбоз; в) — неэмболоопасный пристеночный тромбоз (В. С. Савельев и др., 2001). 4.3.2. Топическая диагностика Клинические проявления тромбоза глубоких вен многообразны и складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохраненном притоке артериальной крови к конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Общие признаки асептического флебита и перифлебита, такие как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. В случае присоединения инфекции клиника флеботромбоза дополняется лихорадкой, ознобами, увеличением паховых лимфатических узлов. Клинический диагноз в целом, и топический в частности, основывается на анализе симптомов, выраженность которых обусловлена расстройствами регионарной гемодинамики, зависящей от локализации поражения. Глубокие вены голени Окклюзия 2-3 вен голени при сохраненной проходимости остальных берцовых вен не вызывает значительных нарушений венозного оттока из конечности. Поэтому клиническое распознавание тромбоза вен этой локализации затруднительно и высока вероятность ошибок в сторону как гипо-, так и гипердиагностики. Клиника чрезвычайно скудна: часто единственным симптомом является умеренная боль в икроножных мышцах, усиливающаяся при ходьбе и движениях в голеностопном суставе. Внешний вид голени изменяется мало, состояние остается удовлетворительным, температура тела повышается редко. Если часть вен остается проходимой, цианоз кожи и расширение поверхностной венозной сети обычно не наблюдается. Возможен небольшой отек стопы в области лодыжек, чувствительность в конечности не изменяется, а боли в голени через несколько суток стихают. Основные диагностические признаки острой окклюзии глубоких вен голени базируются на констатации алгических явлений. Самым характерным считается симптом   Хоманса — возникновение неприятных ощущений, резкой болезненности в икроножных мышцах при тыльном сгибании стопы в голеностопном суставе в положении больного лежа на спине в первые 2-4 суток от начала заболевания. Симптом Мейера — боль при сдавлении икроножных мышц ладонью с придавливанием их к костям голени. Симптом Пайра — появление иррадиирующих болей в икроножных мышцах при надавливании ниже внутренней лодыжки, в проекции большеберцовой вены. Положительный симптом Лувельлубри — при покашливании в результате сокращения мышц брюшного пресса толчок давления крови передается до уровня очага тромбофлебита, вызывая боль. Симптом Мозеса заключается в отчетливой болезненности при сдавлении голени в пере-днезаднем направлении и отсутствии неприятных ощущений при сдавлении голени с боков. Хоманса — возникновение неприятных ощущений, резкой болезненности в икроножных мышцах при тыльном сгибании стопы в голеностопном суставе в положении больного лежа на спине в первые 2-4 суток от начала заболевания. Симптом Мейера — боль при сдавлении икроножных мышц ладонью с придавливанием их к костям голени. Симптом Пайра — появление иррадиирующих болей в икроножных мышцах при надавливании ниже внутренней лодыжки, в проекции большеберцовой вены. Положительный симптом Лувельлубри — при покашливании в результате сокращения мышц брюшного пресса толчок давления крови передается до уровня очага тромбофлебита, вызывая боль. Симптом Мозеса заключается в отчетливой болезненности при сдавлении голени в пере-днезаднем направлении и отсутствии неприятных ощущений при сдавлении голени с боков.Достаточно информативен симптом Ловенберга — острая боль в икроножной мышце при нагнетании воздуха в манжету сфигмоманометра, наложенную на среднюю треть голени, до давления 60—150 мм рт. ст. Разновидностью этого диагностического приема служит симптом Опитца-Раминетца, для определения которого манжету сфигмоманометра накладывают, в отличие от предыдущей пробы, на нижнюю треть бедра. У ряда больных отмечают кожную гиперестезию или локальную болезненность при пальпации в области внутренней или задней поверхности пораженной голени и повышение местной температуры, которая наблюдается рано и зачастую предшествует другим проявлениям тромботического поражения. Причинами повышения температуры кожи служат усиление кровотока по поверхностным венам и застой в микроциркуляторном русле в связи с гипертензией в глубокой венозной системе. Выявление данного симптома требует определенного навыка, так как разница между кожной температурой больной и здоровой голени незначительна. Достоверные результаты получают лишь при использовании электротермометра (перед исследованием больного просят снять носки и подержать ноги открытыми не менее 10 минут). Увеличение объема голени малозаметно, и выявить его можно только путем сравнительного измерения окружности конечности на симметричных участках сантиметровой лентой. Увеличение периметра голени на 2—3 см имеется у большинства больных, даже если часть глубоких вен проходима. Следует иметь в виду, что окружность правой голени в норме может несколько превышать соответствующий показатель слева (у левшей наоборот). Информативность этих симптомов не следует преувеличивать. Диагноз существенно упрощается, когда тромбируются все глубокие вены голени (передние и задние большеберцовые, малоберцовые), что бывает редко. При этом, как и при тромбозе подколенной вены, существенно нарушается венозный отток из голени. Она становится отечной и напряженной, периметр ее в средней трети увеличивается на 4 см и более. Появляется выраженный болевой синдром, возникают чувство распирания, тяжести, напряжения в конечности, небольшой цианоз кожи, заметно увеличивающийся в вертикальном положении пациента и после ходьбы. На голени образуется сеть расширенных подкожных вен через 2—3 дня от начала заболевания по мере уменьшения отека, появляется положительный симптом Пратта (глянцевая кожа и выступающий рисунок подкожных вен). При переходе тромбоза на подколенную вену болезненность начинает определяться в подколенной ямке, и иногда из-за усиления болей полное разгибание конечности в коленном суставе становится невозможным. Следует учитывать, что клинические проявления, как правило, отстают от проксимального распространения тромботического процесса. Часто при симптоматике тромбоза вен голени с помощью ультразвукового ангиосканирования и флебографии можно выявить распространение тромбоза на подколенную и даже бедренную вены [35]. Бедренная вена Заметного отека бедра при окклюзии поверхностной бедренной вены обычно не наблюдается, что связано с хорошо развитым коллатеральным кровообращением и возможностью оттока крови по глубокой вене бедра. Больные отмечают ноющие боли по медиальной поверхности конечности соответственно проекции гунтерова канала. Здесь же определяется болезненность при пальпации сосудистого пучка. Тромбоз общей бедренной вены проявляется более яркой клинической симптоматикой. Развивающаяся окклюзия устья глубокой вены бедра «выключает» большинство основных венозных коллатералей нижней конечности. Полная окклюзия общей бедренной вены характеризуется внезапным отеком большей части конечности. При осмотре обнаруживают увеличение объема голени и бедра, цианоз кожных покровов, интенсивность которого возрастает по направлению к периферии. Отмечается расширение подкожных вен в дистальной части бедра и на голени. Если тромбоз бедренной вены обтурирует устье большой подкожной вены бедра, то развивающаяся в поверхностной венозной системе гипертензия приводит к включению перекрестных с контралатеральной конечностью анастомозов. При этом наблюдается усиление рисунка подкожных вен в области лобка и паха. При пальпации сосудистый пучок болезненен на всем протяжении бедра. Выявляется заметное увеличение паховых лимфатических узлов. Гипертермия может достигать 38°С. Период выраженного венозного стаза длится 3 дня, после чего наступает медленное уменьшение отека. Положительная динамика обусловлена включением в кровообращение коллатеральных систем. Магистральные вены тазаJ Встречаются следующие варианты тромботического поражения вен таза, каждый из которых имеет соответствующую клиническую картину: сегментарный тромбоз наружной или общей подвздошной вены; распространенный тромбоз подвздошно-бедренного сегмента; тромбоз системы внутренней подвздошной вены. В клинической практике сегментарные окклюзии наружной и общей подвздошных вен наблюдаются редко. У подавляющего числа больных происходит быстрое распространение тромбоза в дистальном направлении, так как венозный стаз ниже уровня окклюзии создает условия, благоприятствующие тромбообразованию. В литературе распространен термин «подвздошно-бедренный (илиофеморальный) флеботромбоз». Он является собирательным понятием, включающим тромботическое поражение подвздошных и бедренных вен, часто с вовлечением в процесс подколенной вены и вен голени [35]. В зависимости от степени нарушения венозного оттока выделяют две стадии развития флеботромбоза подвздошно-бедренного сегмента: продромальную, или компенсации, и выраженных клинических проявлений, или декомпенсации [9, 35]. Продромальная стадия характеризует начальный этап развития тромбоза при отсутствии выраженных нарушении венозной гемодинамики. Основные ее признаки — повышение температуры и боли различной локализации. В ряде случаев повышение температуры — единственный признак флеботромбоза. Применение антибиотиков в таких случаях не приводит к нормализации температуры. Боли могут возникать в пояснично-крестцовой области, нижних отделах живота и в нижней конечности на стороне поражения. Они вначале локализуются высоко, в области паховой складки, и лишь затем распространяются в дистальном направлении. Болевой синдром и гипертермия обусловлены явлениями флебита и перифлебита, а также гипертензией в дистальном сосудистом русле. В продромальной стадии в вене кровоток сохранен, тромб слабо фиксирован к стенке сосуда и опасность ТЭЛА особенно велика. В случае тромбоза, развивающегося в системе внутренней подвздошной вены, до перехода процесса на общую подвздошную вену, заподозрить это поражение заставляют боли в области прямой кишки, тенезмы и дизурические явления. Во время вагинального исследования в параметрии определяются болезненные шнуровидные инфильтраты. Стадия выраженных клинических проявлений (декомпенсации) развивается при прогрессирующем распространении флеботромбоза подвздошно-бедренного сегмента, окклюзии коллатеральных путей и декомпенсации венозного оттока. Эта стадия характеризуется классической триадой признаков: боль, отек и изменение окраски конечности. Симптоматика ярко выражена, боли становятся интенсивными и нередко меняют свою локализацию, распространяясь на паховую область, бедро и икроножные мышцы. Появляется чувство тяжести и напряжения всей конечности. Выраженность болевого синдрома может потребовать применения анальгетиков. У некоторых больных с тромбозом вен таза наблюдаются симптомы «псоита» (болезненность при максимальном сгибании бедра, сгибательная контрактура бедра, симптом «прилипшей пятки»). Указанные явления вероятнее всего связаны с выраженным перифлебитическим процессом вокруг общей подвздошной вены, которая находится в непосредственной близости к пояснично-подвздошной мышце. Отек захватывает всю конечность от стопы до паховой складки. Увеличение объема конечности наступает очень быстро, нередко больные могут назвать день и час появления отека. На развитие отека влияют и нарушения лимфооттока. У больных определяется замедление тока лимфы, вплоть до блокады регионарных лимфатических коллекторов, вовлеченных в перифлебит. Именно этим объясняется развитие отека мошонки, ягодицы и брюшной стенки. Как правило через 3—4 суток после развития окклюзии венозный стаз уменьшается, отек спадает, становится мягким. Усиление «рисунка» подкожных вен на бедре и в паховой области наиболее отчетливо выражено при распространенной тромботической окклюзии и более заметно после уменьшения отека конечности. Окраска кожи конечности варьирует от бледной до насыщенно-цианотичной Примерно у четверти пациентов кожа пораженной конечности имеет молочно-белую окраску. Часто подобный цвет конечности отмечался у родильниц, что и обусловило в свое время появление термина «молочная нога» из-за восковой бледности всей нижней конечности (особенно бедра), связанной с сопутствующей артериальной вазоконстрикцией, имитирующей острую артериальную непроходимость. Такая псевдоэмболическая форма венозной патологии получила название белой флегмазии (pnlegmasia alba dolens). Чаще преобладает диффузный цианоз всей конечности до паховой складки, иногда он распространяется на нижние отделы живота и ягодичную область. Реже наблюдается «пятнистый» цианоз, который придает конечности мраморную окраску. Синюшность кожных покровов объясняется расширением венул и капилляров, застойным венозным полнокровием и повышенной утилизацией кислорода, обусловленной замедлением кровотока в тканях. В случае острого илиофеморального тромбоза может развиваться так называемая «синяя флегмазия» (phlegmasia coerulea aoiens) или, как ее называют по имени автора, впервые описавшего «синюю флегмазию», болезнью Грегуара. Клинические проявления «синей флегмазии» (резкая боль в конечности, выраженный отек и цианоз, исчезновение пульсации периферических артерий), у большинства больных претерпевают обратное развитие. Иногда, наоборот, тяжесть гемодинамических нарушений в конечности нарастает, и тогда развивается венозная гангрена. Неправильно отождествлять венозную гангрену с тяжелой формой острого илиофеморального тромбоза. В основе венозной гангрены лежит тотальная окклюзия как магистральных, так и коллатеральных путей венозного оттока из пораженной конечности. Большое значение придаётся выраженности отека. В этом и заключается основное отличие венозной гангрены от тяжелой формы илиофеморального флеботромбоза, при которой еще сохраняются некоторые коллатеральные пути оттока крови. Полная блокада венозного оттока приводит к крайне тяжелым нарушениям гемодинамики, как регионарной (в пораженной конечности), так и центральной, венозная гангрена, как правило, влажная [35]. Развитие венозной гангрены конечности при флеботромбозе является редким, но чрезвычайно тяжелым и опасным осложнением. Больные принимают вынужденное положение в постели с максимальным расслаблением скелетной мускулатуры, что обеспечивается отведенной кнаружи приподнятой и умеренно согнутой в тазобедренном и коленном суставах конечности. В этих случаях пульсация артерий на стопе не определяется, прогрессирует интоксикация; шокоподобное состояние. Общее состояние больных, как правило, крайне тяжелое. Они жалуются на резкую слабость, головокружение, чувство стеснения в груди. Нарушения центральной гемодинамики связаны главным образом с депонированием в пораженной конечности огромного количества крови — до 4—5 л, что в свою очередь приводит к гиповолемическому шоку, который и является наиболее частой причиной смерти. При осмотре определяется бледность кожных покровов, тахикардия, значительное снижение артериального давления. У части больных развиваются явления печеночно-почечной недостаточности как следствие интоксикации, обусловленной некрозом тканей конечности, и при отсутствии экстренной помощи создается непосредственная угроза для жизни больного [9, 12]. Некротические изменения тканей пораженной конечности выявляются на 4—8-й день от появления первых признаков венозного тромбоза, если терапия гиповолемического шока оказалась успешной. Чаще всего наблюдается гангрена дистальных отделов конечности, главным образом стопы и дистальной части голени, в единичных случаях бедра (гангрена Гершея-Снайдера), что диктует необходимость экстренного хирургического вмешательства. Венозная гангрена в 40 % случаев встречается у больных со злокачественными новообразованиями. Наибольшая частота заболевания приходится на возраст от 40 до 70 лет. В значительном проценте случаев наблюдается двустороннее поражение нижних конечностей, что, как можно предположить, связано с распространением тромбоза на нижнюю полую вену. В такой ситуации исключается возможность перекрестного коллатерального оттока из нижних конечностей. Тяжесть состояния больных усугубляется также местными изменениями в пораженной конечности, интоксикацией и сепсисом. Прогноз при венозной гангрене чрезвычайно тяжелый. Летальность достигает, по данным крупных клиник, 60 %, причем значительная часть больных умирают до того, как появляются признаки явного некроза тканей конечности [35]. Больные с подозрением на венозную гангрену требуют немедленной госпитализации. Нижняя полая вена В качестве характерных клинических признаков тромбоза этой локализации принято описывать отек и цианоз нижней половины туловища, обеих нижних конечностей, половых органов, расширение поверхностных вен передней брюшной стенки, которые встречаются лишь при полной окклюзии просвета полой вены, крупных ее притоков и большинства путей коллатерального оттока. При неокклюзивном тромбозе, исходящем из одной из общих подвздошных вен, даже если тромб распространяется до правого предсердия; клиническая картина будет соответствовать признакам одностороннего илиофеморального тромбоза. При наличии флотирующих тромбов в гонадных или почечных венах клиническая симптоматика нарушения оттока по полой вене отсутствует [35]. В клинической картине обычно выделяют три уровня тромботического поражения этой венозной магистрали: инфраренальный сегмент; ренальный и супраренальный сегменты; печеночный сегмент. Инфраренальный сегмент Неокклюзивные тромбозы, распространившиеся из общей подвздошной вены, не вызывают нарушений оттока из контралатеральной конечности. Клиническая симптоматика сводится к картине одностороннего илиофеморального тромбоза. Распространенная окклюзия инфра-ренального сегмента полой вены проявляется сильными болями в поясничной области и нижних отделах живота, отеком и цианозом обеих ног, отчетливым контурированием подкожных коллатералей нижней половины живота. При сегментарной окклюзии полой вены за счет хорошего параллельного коллатерального кровотока клиническая симптоматика выражена значительно меньше. Ренальный и супраренальный сегменты Восходящий тромбоз ренального и супраренального сегментов полой вены крайне редко приводит к окклюзии почечных вен. При отсутствии бластоматозного поражения почек мощный кровоток из почечных вен сохраняет проходимость ренального сегмента. Если же почечный венозный отток блокируется, то появляются выраженные боли в поясничной области, микро- и макрогематурия, количество мочи и ее концентрация резко уменьшаются. Значительно возрастает содержание креатинина и мочевины в крови. Олигурия сменяется анурией, появляются тошнота и рвота, прогрессирует интоксикация. Если в течение 2—3 суток улучшение не наступает, у больного развивается уремия. В ряде случаев ренальный венозный отток восстанавливается, перечисленные явления постепенно регрессируют, анурия сменяется полиурией, и состояние больного улучшается. |
