Справочник практического врача под ред проф. В. В. Гриценко, проф. Ю. Д. Игнатова. Издательский Дом Нева
 Скачать 5.72 Mb. Скачать 5.72 Mb.
|
|
4.5.4. Амбулаторное лечение Лечебная тактика при облитерирующем атеросклерозе зависит от тяжести ишемии нижних конечностей, выраженности сопутствующих заболеваний. В начальных стадиях (компенсация, субкомпенсация) основным методом лечения является консервативный, причем в большинстве случаев лечение осуществимо в амбулаторных условиях. В такой клинической ситуации обязательна консультация сосудистого хирурга для уточнения диагноза и тактики лечения. При появлении болей в покое, деструктивных изменений, неэффективности проводимого консервативного лечения, интенсивности перемежающейся хромоты менее 200 м — показано хирургическое лечение. Поздние стадии заболевания требуют плановой или экстренной госпитализации больного в хирургический стационар, желательно в специализированное ангиохирургическое отделение. Основным, или базисным, разделом лечения больных облитерирующим атеросклерозом является терапия, проводимая в амбулаторных условиях. Дополнением к ней могут быть эпизоды интенсивного лечения в стационаре или же хирургическое вмешательство [17]. Главными принципами амбулаторного лечения являются пожизненность и непрерывность терапии, дифференцированный подход с учетом стадии заболевания; комплексность лечения с использованием всех вариантов лечебных воздействий (диета, режим, лечебная физкультура, отказ от курения, фармакотерапия, физиотерапия, санаторно-курортное лечение и др.). Необходимо рекомендовать больному такие системные меры, как изменение образа жизни (отказ от курения, соблюдение антиатеросклеротической диеты, регулярные прогулки) и, при отсутствии тяжелых сопутствующих заболеваний, лечебную физкультуру (физические упражнения под контролем врача-специалиста). Для фармакотерапии применяется большое количество лекарственных препаратов (табл. 4.11). Конкретный их подбор индивидуален. Нецелесообразно применять одновременно более 3 лекарственных средств. Таблица 4.11. Основные лекарственные препараты, применяемые для лечения облитерирующего атеросклероза
Препаратом выбора является пентоксифиллин(трентал) в суточной дозе 1200 мг (по 400 мг за 3 приема) курсами по 3—6 месяцев. Широко используются малые дозы ацетилсалициловой кислоты(по 100—150 мг в сутки ежедневно или через день), которую рекомендуют применять пожизненно. Тиклопидин - один из наиболее мощных тромбоцитарных дезагрегантов. Применяется длительными курсами в дозе 1 таблетка (250 мг) 2 раза в день. При его применении принимать аспирин не нужно. В условиях дневного стационара поликлиники проводятся поддерживающие курсы инфузионной терапии с частотой 1-2раза в год. Наиболее популярный ее состав приведен ниже. Внутривенно капельно ежедневно в течение 5-10 дней:
Для коррекции атерогенных дислипопротеинемий, (ОХС более 5,2 ммоль/л, KXС более 4) применяются разнообразные гиполипидемические средства (фибраты, ингибиторысинтеза холестерина, секвестранты желчных кислот и др.). Наряду с лекарственной терапией в амбулаторной практике активно используется ряд физических методов воздействия: магнитотерапия, ультрафиолетовое облучение крови, внутривенная лазеротерапия и др. 4.6. ТРОФИЧЕСКИЕ ЯЗВЫ Трофические язвы (ulcus trophicum) — дефекты кожи и подлежащих тканей нейрогенно-трофического происхождения, отличающиеся торпидным течением, склонностью к рецидивированию и резистентностью к консервативному лечению. 4.6.1. Общие сведения Частота Венозные трофические язвы встречаются у 2 % взрослого населения развитых стран, у женщин встречаются чаще, чем у мужчин (2,8:1). Пик распространенности приходится на возраст 50—70 лет, причем в возрасте старше 65 лет их частота возрастает в 3 раза и более, достигая 3—6 %. В нашей стране венозные трофические язвы встречаются у 2,5—3 млн. человек [4, 35, 52]. Этиология Трофические язвы венозной природы составляют более 70 % от всех язв нижних конечностей. Их возникновение в подавляющем большинстве наблюдений обусловлено ВБ (рис. 4.15). Этиологические сведения развития трофических язв представлены в классификации (табл. 4.12) [4, 43]. 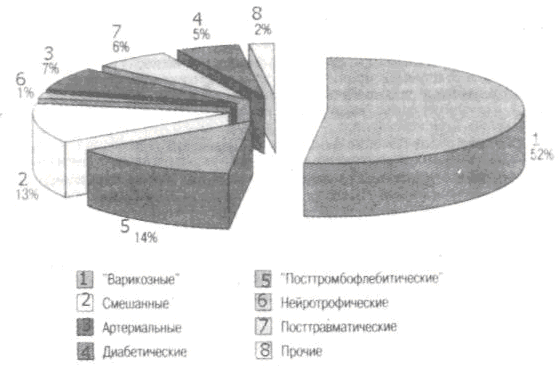 Рис. 4.15. Этиологическая структура трофических язв нижних конечностей (В. С. Савельев и др., 2001). Патогенез В основе развития трофических нарушений при ХВН лежит флебогипертензия, инициирующая каскад патологических реакций на молекулярном, клеточном и тканевом уровнях. Причин повышения венозного давления может быть две: первая — длительное пребывание человека в неподвижном состоянии в положении стоя или сидя — ортостатический флебостаз; вторая — гидравлическая «бомбардировка» мягких тканей голени через перфорантные вены с клапанной недостаточностью, в которых скачкообразно повышается давление во время ходьбы. Это динамическая флебогипертензия, которую и рассматривают как основной повреждающий фактор. Наиболее тяжелые флебогемодинамические процессы наблюдаются в нижней трети внутренней поверхности голени. Здесь встречаются потоки крови, возникающие за счет клапанной недостаточности поверхностных (вертикальный рефлюкс) и перфорантных вен из группы Коккета (горизонтальный рефлюкс). В результате формируется зона флебогипертензии, уровень давления в которой может достигать 2—3 атмосфер. Вертикальный рефлюкс возникает в статическом положении, при подъеме тяжестей, кашле и др. Горизонтальный ретроградный поток крови инициируется сокращением икроножных мышц. Венозный стаз и флебогипертензия способствуют увеличению капиллярной фильтрации. Последняя усугубляется патоморфологическими изменениями стенки капилляров: эндотелиальные клетки набухают и отслаиваются; базальная мембрана разрыхляется; происходит пролиферация перицитов и гистиоцитов с выходом их в параваскулярное пространство; расширяются межклеточные эндотелиальные щели. Скопление в интерстициальной ткани большого количества жидкости приводит к перегрузке лимфатической системы, которая способна лишь частично компенсировать, но не полностью заменить основную функцию венозных капилляров — реабсорбцию воды. Грубое нарушение лимфатического оттока приводит к еще большему усилению отеков, депонированию в тканях денатурированных белков и продуктов тканевого метаболизма, обладающих антигенными свойствами. В результате этих нарушений запускается реакция антиген — антитело, образуются иммунные комплексы, блокируются системы Т- и В-лимфоцитов, развивается дефицит иммуноглобулина G. Все это усугубляет течение язвенного процесса. Попадая в системный кровоток, антигены вызывают сенсибилизацию организма, а на этом фоне быстро возникает медикаментозная полиаллергия, которая резко ухудшает процессы заживления, часто приводит к быстрому увеличению размера язвы и потере всякого значения предшествующего лечения. Важной, но не до конца изученной представляется роль микробного фактора в генезе трофических язв. В последнее время отмечается контаминация трофической язвы относительно редкими микроорганизмами: дифтероидной палочкой, псевдомонами, синегнойной палочкой, ишерихиями и грибками. Длительное нарушение трофики кожи нижних конечностей при ХВН создает благоприятные условия для микотического поражения мягких тканей, частота которого достигает 75 %, такие язвы труднее всего поддаются лечению. 4.6.2. Классификация трофических язв Таблица 4.12. Классификация трофических язв нижних конечностей по причинам возникновения [4]
4.6.3. Клиническая симптоматика Учитывая большое разнообразие трофических язв по этиологическому признаку, целесообразно вначале дать описание венозных трофических язв в классическом варианте, которые первоначально развиваются в местах локализации перфорантных вен. Обычно внутренняя поверхность нижней трети голени, реже — наружная или задняя поверхность. Размер трофических язв может меняться в зависимости от длительности заболевания и присоединяющейся микробной инфекции. Пациенты отмечают усиление отека и тяжести, судороги в икроножных мышцах, особенно по ночам, появление чувства жжения, «жара», а иногда зуда кожи голени. В этот период в нижней трети голени увеличивается сеть мягких синюшных вен небольшого диаметра. На коже появляются фиолетовые или пурпурные пигментные пятна, которые, сливаясь, образуют обширную зону гиперпигментации. Кожные покровы вокруг нее, как правило, гиперпигментированы и индурированы; возможно наличие экземы и дерматита. В зоне нарушенной трофики пальпаторно можно определить кратерообразные провалы в фасции голени, соответствующие местам выхода перфорантных вея. Кожа в этом месте утолщается, становится болезненной, напряженной, приобретает характерный «лаковый» вид. Вследствие распространения воспаления на жировую клетчатку кожа становится неподвижной и ее не удается собрать в складку. Развивается острый индуративный целлюлит, проявляющийся диффузным уплотнением, гиперемией и гипертермией кожи, которая приобретает вид «апельсиновой корки» вследствие внутрикожного лимфостаза. Прогрессирующий внутрикожный лимфостаз приводит к транссудации лимфы, которая скапливается на коже в виде опалесцирующих капелек, напоминающих росу. В последующем в центре участка пораженной кожи возникает очаг эксфолизации эпидермиса, который своим белесоватым видом напоминает натек парафина. Это так называемая белая атрофия кожи — предъязвенное состояние. Отсутствие лечения и минимальная травма приводят к образованию небольшого язвенного дефекта, покрытого струпом, под которым находится влажная вишнево-красная поверхность. По мере прогрессирования изменяется форма трофических язв, увеличивается их площадь, которая может распространиться на всю окружность голени. Вначале процесс ограничивается поражением только кожи, а в дальнейшем идет вглубь, достигая по задней поверхности голени ахиллова сухожилия и икроножных мышц, а по передней — периоста. Пенетрация трофической язвы в глубину сопровождается усилением болевого синдрома, для купирования которого нередко требуется применение наркотических анальгетиков. У каждого пятого пациента в зоне трофической язвы, локализующейся на передней поверхности голени, развивается оссифицирующии периостит с очагами остеосклероза. В этом случае присоединение вторичной инфекции может провоцировать остеомиелит. Глубокое повреждение тканей со временем может привести к артриту и контрактуре голеностопного сустава. Характер отделяемого из трофических язв зависит от стадии раневого процесса, наличия и характера бактериальной инфекции. Это может быть гной с неприятным запахом, мутный серозный выпот с нитями фибрина, изредка геморрагический экссудат. Интенсивность экссудации определяется размерами и глубиной трофических язв. Известны случаи, когда у тучных субъектов с обширными венозными трофическими язвами суточная потеря жидкости через их поверхность достигала 1000-1500 мл [4, 7, 31, 35]. Состояние кожи в окружности трофической язвы под воздействием раневого отделяемого ухудшается и частым спутником хронических венозных язв становится микробная экзема. Ее прогрессирование нередко провоцируют разнообразные неправильно подобранные повязки, примочки, мази. Наиболее тяжело протекает микотическая инфекция, источником которой могут быть онихомикоз и интертригинозный микоз, часто встречающийся у пациентов пожилого возраста. Микотическая инфекция, сенсибилизируя организм, усугубляет течение основного процесса и способствует прогрессированию трофических расстройств. На фоне инфицированной трофической язвы возможно развитие острого гнойного тромбофлебита поверхностных вен, лимфангита, пахового лимфаденита и рожистого воспаления. Частые вспышки местной инфекции вызывают необратимые склеротические изменения лимфатических коллекторов, с развитием вторичной лимфедемы. Известны случаи, когда венозная трофическая язва становилась источником сепсиса и смерти больных. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
