КЛИНИЧЕСКАЯ АНГИОЛОГИЯ том 2-351-449. Стратегия и тактика комплексно
 Скачать 1.4 Mb. Скачать 1.4 Mb.
|
|
Лимфангиоматоз. При лимфангио-матозе развиваются изменения в окружающих тканях в виде дистрофических нарушений мышечных волокон, подкожной клетчатки, кожи. Лимфатические сосуды резко расширяются, стенки истончаются с образованием лакун. 7.21.2. Классификация Наиболее удачные классификации, созданные А.В.Покровским, Ю.Д.Москаленко (1969, 1971), E.Malan, Puglio-nisi (1974), Ю.Ф.Исаковым, Ю.А.Тихоновым (1974), А.П.Миловановым (1978), основаны на клинико-мор-фологическом подходе к концепции разделения ангиодисплазий в зависимости от доминирующего сосудистого компонента. Классификация, предложенная В.Н.Даном (1989), дает возможность сформулировать четкий диагноз, выбрать оптимальную хирургическую тактику. I. Артериальная форма Аплазия артерий. Гипоплазия артерий. Врожденные аневризмы артерий. II. Венозная форма Поражение глубоких вен: а) аплазия, гипоплазия, странгуля ция глубоких вен; б) врожденная клапанная недоста точность глубоких вен; в) флебэктазия. Поражение поверхностных, мышечных и органных вен: а) стволовая флебэктазия (варикоз ное расширение поверхностных вен, эмбриональная вена, лате ральная вена); б) ангиоматоз (ограниченный, диф фузный): поверхностный (капиллярный сосудистый невус); глубокий — кавернозный; органный кавернозный. III. Артериовенозная форма. 1. Артериовенозные свищи: а) макрофистулезная форма; б) микрофистулезная форма; в) в сочетании с кавернозным ангиоматозом. IV. Лимфатическая форма. Аплазия, гипоплазия, лимфэк-тазия. Лимфангиоматоз: а) ограниченный; б) диффузный; в) органный. Ограниченное распространение ан гиодисплазий подразумевает пораже ние в пределах одной анатомической области, при диффузном процесс ох ватывает две или более анатомические области. Кроме того, ангиоматозный процесс может локализоваться на различных отдаленных участках, при этом он характеризуется как множес твенный. В ряде случаев может встре чаться комбинированная форма ан гиодисплазий. 7.21.3. Диагностика Диагностика ангиодисплазий в первую очередь основана на данных анамнеза и внешних клинических признаках. Установить диагноз ангиодисплазий в большинстве случаев несложно, за исключением, когда поражены внутренние органы. По данным Ю.Ф.Исакова и соавт. (1974), у 53,2 % детей с ангиодиспла-зиями заболевание выявляется с рождения, а к 7 годам — у 86,8 %. По данным В.Н.Дана (1989), у 92,4 % больных возникновение заболевания отмечено с рождения. Артериовенозные ангиодисплазий конечностей (клиническая симптоматика). Одним из частых признаков, сопровождающих ангиодисплазий, является болевой синдром, который возникает вследствие компрессии нервных стволов [Москаленко Ю.Д., 1970]. По данным автора, болевой синдром встречается у 83,7 %, по данным Г.М.Пивоваровой (1973) — у 79,7 % больных. Другим частым проявлением ангиодисплазий является изменение 28* 435 окраски кожи. По данным А.А.Шалимова и соавт. (1982), эти изменения отмечаются у 56,9 %, по данным В.Н.Дана (1989) - у 67,9 % больных. Большое число больных отмечают, что у них пораженная конечность длиннее контралатеральной, что приводит к нарушению осанки, деформации позвоночника. По данным Г.М.Пивоваровой (1973), этот симптом встречается у 67 % с артериове-нозными свищами нижних конечностей. В результате артериовенозного сброса и увеличения венозного давления, а также недостаточности клапанного аппарата у 42—59 % больных развивается варикозное расширение вены конечностей [Цыгельников С.А., 1997]. Достаточно часто у больных при артериовенозной форме ангиодисп-лазии с поражением дистальных отделов конечностей вследствие гипоксии тканей развиваются трофические язвы: по данным Ю.Д.Москаленко (1970) — у 12,9 % больных, по сообщению В.Н.Дана (1989) - у 16,5 % пациентов. Кроме того, практически у всех этих больных возникают рецидивирующие кровотечения из трофических язв, вплоть до профузных. Важным методом в дифференциации макро- и микрофистулезных форм ангиодисплазии является аус-культация над пораженными магистральными сосудами. Ю.Д.Москаленко (1970) у 37,7 % больных выявил систолический или систолодиасто-лический шум над областью ангиодисплазии. Однако при макрофистулезной форме артериовенозной ангиодисплазии эти симптомы встречаются, по сообщению В.Н.Дана (1989), у 100 % больных. Кроме того, локальная гипертермия встречается у 100 % при макрофистулезной форме и у 23 % больных при микрофистулезной форме поражения. При рентгенологическом исследовании пациентов с артериовенозны-ми ангиодисплазиями выявляются выраженные изменения в малом круге кровообращения с увеличением размеров сердца у 50 % больных. Наибольшие изменения в сердце имеются при локализации свищей в области шеи и верхних конечностей [Иваницкая М.А., Москаленко Ю.Д., Рушанов И.И., 1970]. Ю.Д.Москаленко (1970) на основе результатов исследований гемодинамики методом радиокардиографии с альбумином-131 показал изменение кровотока по большому кругу кровообращения в сторону увеличения его, а также получил данные, свидетельствующие об увеличении ОЦК, что в свою очередь приводит к гипертрофии миокарда и дилатации полостей сердца. Обычная рентгенография мягких тканей и костей при различных формах ангиодисплазии дает ценную диагностическую информацию. Наиболее часто обнаруживают очаговый или диффузный остеопороз, иногда (при артериовенозных ангио-дисплазиях) — гипертрофию и удлинение костей конечностей [Malan Е., 1965; Cabaabe E., 1985] в 40 % случаев. Ультразвуковое исследование может быть основным в постановке диагноза. С помощью УЗИ исследуют магистральные артерии и вены с определением их анатомического хода и расположения с последующим расчетом диаметра и показателей гемодинамики. Исследуют состояние мягких тканей, сосудов [Кунцевич Г.И., Ку-сова Ф.У., 1999]. Ультразвуковая допплерография (УЗДГ). В 1971 г. S.Sabris, L.Cotton сообщили об использовании УЗДГ в определении периферических артериовенозных свищей. В 1981 г. A.Stella, L.Petrini выделили при УЗДГ 3 группы признаков: морфологические (форма волны в зависимости от расположения датчика — над артерий, веной, областью артериовенозной фистулы; количественные — определение непосредственной и средней скорости кровотока; 436 • акустические, связанные с распределением частотных интервалов и полученные в зависимости от расположения датчика. Определение сегментарного АД позволяет определить и локализовать зону артериовенозного сброса, поскольку систолическое АД увеличивается проксимальнее гемодинамически значимой зоны AV-сброса и снижается или остается нормальным дисталь-нее ее по сравнению со здоровой конечностью [Rutherford R., 1990]. Использование цветного доппле-ровского картирования (ЦДК) и импульсной допплерографии (ИД) позволяет диагностировать ангиоматоз-ные массы, представленные конгломератом сосудов различного калибра — от 1,2 до 2,9 мм в диаметре с венозным (ЛСК 0,03—0,467 м/с) и артериальным (ЛСК 0,28—0,67 м/с) характером кровотока и преобладанием последнего при артериовеноз-ной ангиодисплазии. Характерным признаком артериального кровотока является наличие высокой диастолической скорости кровотока — от 0,2 до 0,43 м/с. Подобная картина свидетельствует о ги-перваскуляризации тканей [Кусова Ф.У., 1998]. УЗИ в режиме ЦДК и ИД позволяет определить вовлечение в процесс как кожи, подкожной клетчатки, так и мышц. Дуплексное сканирование (ДС) демонстрирует увеличение размеров артерий и вен с записью патологического спектра кровотока [Partsch H., 1990]. Определение объемной скорости кровотока и ЛСК с помощью ДС до и после лечения использовали В.Н.Дан (1989), W.Jares (1990). Авторы указывают на повышение этих показателей (на 100—300 %) в зависимости от величины артериовенозного сброса. По данным Ф.У.Кусовой (1998), УЗ-сканирование в реальном масштабе времени в В-режиме, режиме цветного допплеровского картирования и/или энергии отраженного допплеровского сигнала в сочетании с анализом спектра допплеровского сдвига частот позволяет неинвазивно диагностировать ангиодисплазию конечностей, определить и детализировать форму заболевания, регистрировать количественные показатели гемодинамики в исследуемых сосудах, выявить степень распространенности процесса в мягких тканях и костных структурах, а также определить состояние центральной гемодинамики по данным эхокардиографи-ческих исследований (рис. 7.97). Эхокардиография. По данным Г.И.Кунцевиц, Ф.У.Кусовой (1999), при артериовенозной ангиодисплазии объемная перегрузка артериального русла коррелирует с достоверным уве- 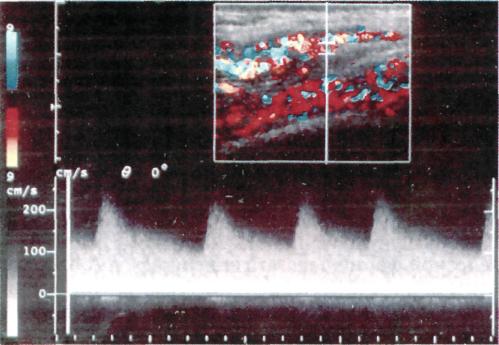 Рис. 7.97. Турбулентный кровоток в проекции артериовенозного ангиома-тоза, регистрируемый при дуплексном сканировании. 437 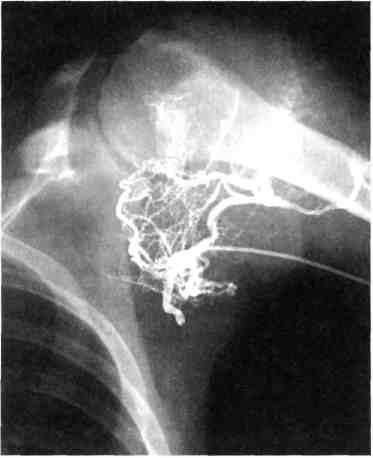 Рис. 7.98. Сеть расширенных сосудов в проекции ангиоматоза. личением показателей минутного объема кровотока. У больных с артериовенозными ангиодисплазиями конечностей отмечено увеличение показателей центральной гемодинамики — минутного объема кровообращения на 88 %, сердечного индекса — на 90 %, ударного выброса — на 30 % (Кусова Ф.У., 1998). Радиоизотопное определение степени артериовенозного шунтирования. 06 использовании микросфер альбу мина, меченных радиоактивным тех нецием, для оценки объема артерио венозного шунтирования сообщили D.S.Summer (1977), R.Rutherford (1990), H.Partsch (1990). По данным С.А.Цыгельникова (1997), при мак- рофистулезной форме объем артерио венозного шунтирования находился в пределах 25—75 % при норме 4— 7 %, при микрофистулезной форме степень шунтирования 11—30 %, при венозной форме показатели не изме нены. Для окончательной диагностики и выбора тактики оперативного лече- ния при артериовенозных ангиодис-плазиях основным методом остается артериография [Покровский А.В., Дан В.Н., Волынский Ю.Д., 1989; Weber J., 1990]. По мнению R.Rutherford, B.Anderson (1990), артериография не всегда информативна при микро-фистулезных поражениях. Н.И.Краковский, Р.С.Колесникова (1978) методом артериографии выделяли следующие признаки артериовенозных ангиодисплазий: расширение приводящих артерий, раннее контрастирование вен, менее интенсивное окрашивание артерии дис-тальнее зоны артериовенозных свищей (рис. 7.98). Наилучшими методиками для изучения артериовенозной ангиодисплазий является селективная артериография [Van Dongen, 1985; Weber L., 1990]. При макрофистулезных поражениях необходимо быстрое введение контрастного вещества со съемкой с коротким интервалом. В таких случаях окклюзия исследуемой артерии баллонным катетером позволяет хорошо контрастировать сосудистое русло и при использовании небольшого количества контраста оптимально определить расположение артериовенозных фистул и область их распространения. Для диагностики поражения магистральных вен применяют дис-тальную восходящую флебографию или илиокаваграфию [Belov St., 1985; Дан В.Н., 1989]. 7.21.4. Лечение артериовенозных ангиодисплазий Основная цель хирургического лечения — ликвидация артериовенозных свищей или содержащих их тканей с сохранением основных кровеносных сосудов и других важных анатомических структур. Malan (1965), A.M.Raso, S.Abeatici (1983) выделяют следующие варианты операций: радикальные, гемодинамические, дополнительные. 438 Радикальные операции возможны при локальном поражении или в случаях, когда четко видны и могут быть резецированы области, содержащие артериовенозные свищи, а также в случаях единичных артериовенозных свищей между магистральными сосудами [Van Der Stricht, 1990]. В большинстве случаев многочисленные артериовенозные свищи имеют незначительные размеры, что делает крайне трудным определение анатомической границы поражения. Вопрос, когда оперировать больных с артериовенозными ангиодисп-лазиями, остается дискутабельным. L.Volmar (1976) рекомендовал вмешательство при активных артериовенозных ангиодисплазиях выполнять до 4—6 лет. L.Upton (1985) считал, что первоначальное лечение маленьких детей с симптомными макро-фистулами должно заключаться в использовании эластичного бандажа. Решение об оперативном лечении зависит от выраженности симптоматики и функциональных нарушений. В настоящее время существует множество мнений в отношении показаний к лечению артериовенозных ан-гиодисплазий в зависимости от формы, локализации и клинических проявлений. Так, A.M. Raso (1983) выделял абсолютные (кровотечение, гиперактивные артериовенозные ан-гиодисплазии, влияющие на центральную гемодинамику) и относительные показания (невозможность терапевтической эмболизации, ишемия тканей дистальнее ангиодисплазии, наличие трофических расстройств, перемежающаяся хромота, варикозное расширение вен, несовместимые с нормальным образом жизни, большие косметические проблемы). M.Flye (1983) к абсолютным показаниям относил также выраженный болевой синдром. S.T.Belov (1989) использовал следующие варианты радикальных операций, преследующие радикализм: • перевязку глубоких артериовенозных свищей; резекцию поверхностных артериовенозных свищей с или без экта-зированной эфферентной вены; экстирпацию мягких тканей, содержащих артериовенозные фистулы. Н. И. Краковский, В.А.Таранович (1974) считали, что первоначально оперативное вмешательство должно быть направлено на удаление наиболее беспокоящего участка ангиодисплазии, после чего возможно удаление оставшейся части. При удалении артериовенозных ангиодисплазии они предлагали метод тампонады кровоточащего ложа мышечно-фасциаль-ным лоскутом и операции под "не-снимаемым" артериальным жгутом. К радикальным операциям относятся и ампутации, которые Ю.Ф.Исаков, Ю.А.Тихонов (1974) считали показанными при диффузном поражении и в случаях неудачи хирургического лечения. Гемодинамическую цель преследует и наложение суживающей манжеты на приводящую артерию, предложенную в 1966 г. О.Б.Милоновым и использованную Ю.Д.Москаленко (1970) у 21 больного. Перевязка магистральных артерий, по мнению большинства авторов [Исаков Ю.Ф., Тихонов Ю.А., 1974; Дан В.Н., 1997; Malan E., 1974; Моуе S.J., 1992], не только не эффективна, но и опасна, так как может вызвать ишемию дистальных отделов, препятствует выполнению последующих эмболизации. Дополнительные операции включают удаление варикозно-расширен-ных подкожных вен. Тактика по отношению к варикоз-но-расширенным венам при артериовенозных ангиодисплазиях окончательно не определена. А.П.Милова-нов (1979) указывал, что их удаление при артериовенозных ангиодисплазиях возможно только при ликвидации патологических соустий. L.Volmar (1976) и N.Nakata (1980) считали это неэффективным и опасным. Е.Malan (1974), J.Weber (1990) считают наличие микрофистул одним из показа- 439 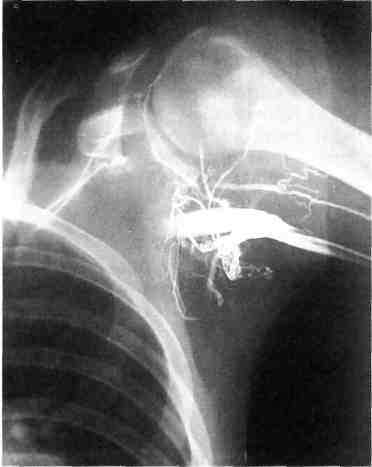 Рис. 7.99. Ангиограмма после выполнения сеанса лечебной эндоваскулярной окклюзии. ний к скелетизации магистральных артерий. При диффузном микрофис-тулезном поражении конечностей хороший эффект дает скелетизация магистральных артерий как в изолированном варианте, так и в сочетании с иссечением или перевязкой перфорантных вен. По данным дуплексного сканирования, скелетизация при микрофистулезной форме — гемодинамически эффективное вмешательство, позволяющее снизить ОСК с 1367 ± 17 до 515 ± 10 мл/мин (р < 0,002). В отдельных случаях диффузного поражения при микрофистулезной форме в бассейне голени или предплечья применяют селективную эм-болизацию одной из артерий. Однако все методы лечения при диффузном поражении микрофистулезной формой дают временный эффект. Поэтому мы согласны с мнением Van Dongen (1985), R.Rutherford (1990), что первоначальное лечение больных с микрофистулезной формой должно заключаться в использовании эластического бандажа. Хирургическое лечение оправдано только при наличии абсолютных показаний — трофических язв, кровотечений, выраженных болей. Эмболизация. Артериовенозные ан-гиодисплазии являются одним из показаний к использованию эмболиза-ции, цель которой при данной патологии — облитерировать зоны арте-риовенозного сброса без рефлюкса эмболизирующего вещества в венозное русло и без нарушения кровообращения нормальных тканей. Существует несколько способов эмболизации — рентгеноэндоваску-лярная окклюзия (РЭО), интраопе-рационная, пункционная и трансвенозная (рис. 7.99) [Рабкин И.Х., 1987; Hunter D.W., Amplatz К., 1990]. В настоящее время приоритет в эмболизации артериовенозных ангио-дисплазий конечностей отдается жидким полимеризующим субстанциям и склерозирующим веществам. К первым относятся акрилаты (авак-рил). Хороший склерозирующий эффект достигается при использовании этилового спирта. По данным Jakes (1992), С.А.Цыгельникова (1997), при использовании спирта не наблюдается реканализации или неоваскуляри-зации. Чистый спирт — хорошо известный склерозирующий агент, вызывающий значительный тромбоз, денатурацию белков крови, дегидратацию сосудистых эндотелиальных клеток, преципитацию их протоплазмы, отторжение эндотелиального слоя. Съемные баллоны, впервые внедренные Ф.А.Сербиненко в 1974 г., в настоящее время используют при ка-ротидно-кавернозных фистулах, артериальных аневризмах головного мозга, артериовенозных свищах легких, больших единичных артериовенозных свищах конечностей и мозга [Kaufman S.Z., 1980]. Металлические спирали эффективно используют при больших монофистулах либо в дополнение после выполненной окклюзии дистального 440 русла жидкими эмболизирующими веществами. Хороший эффект достигается при применении комбинированных эм-болов из гидрогеля, начиная с эмбо-лизации артерий третьего порядка и постепенно увеличивая диаметр эм-болов до полной окклюзии заинтересованной артерии. В настоящее время предпочтительным является комбинированный метод лечения артериовенозных ан-гиодисплазий. Тактика комбинированного лечения была предложена Van Dongen и в последующем использована другими [Дан В.Н., 1989; Loose D.A., 1990]. Первоначально она состояла из интраоперационной эм-болизации, скелетизации и, если возможно, иссечения. В дальнейшем методика дополнена до- и послеоперационной рентгеноэндоваскулярной окклюзией боковых ветвей. По мнению большинства хирургов [Дан В.Н., 1989; Niechajev J., 1990; Jackson J.T., 1993], иссечение пораженных тканей следует производить через 1—10 дней после эмболизации. При артериовенозной ангиодисп-лазии в зоне больших мышечных массивов комбинированное хирургическое лечение дает хорошие как ближайшие, так и отдаленные результаты. Предварительная эмболизация заинтересованных артерий позволяет интраоперационно удалить пораженные мягкие ткани с минимальной кровопотерей. Однако при артериовенозных ангиодисплазиях в области головы, таза и дистальных отделов конечностей транскатетерная эндоваскулярная окклюзия заинтересованных артерий является основным методом лечения. При необходимости через определенные промежутки времени выполняют повторную эмболизацию. Клинические признаки при венозной форме ангиодисплазий. Клиническая симптоматика при венозной форме ангиодисплазий несколько отличается от артериовенозной формы. Эктазия поверхностных вен встреча- ется практически у 100 % больных [Baskervolli P.A. et al., 1985], причем в 88 % случаев эти изменения сочетаются с болями и отеками. В отличие от артериовенозной формы заболевания при венозных ангиодисплазиях у большинства (70 %) больных определяется увеличение объема и наличие опухолевидного образования в конечности [Дан В.Н., 1989]. Сосудистый невус и ангиоматоз кожи наблюдаются у 67,6 % больных, причем эти изменения более выражены, чем при артериовенозных формах. Часто над зоной ангиомато-за развиваются изъязвления, у 9 % больных клиническая картина осложняется кровотечениями из ангио-матозных узлов. Часты жалобы на наличие болевого синдрома в пораженной части тела (40—80 % случаев), который зависит от сдавления нервных стволов ангиоматозными тканями, а также частых обострений тромбофлебита расширенных вен. В отличие от артериовенозных форм практически не определяется патологическая шумовая симптоматика над ангиоматозом или магистральными сосудами, отсутствуют также изменения со стороны сердечной деятельности. Для окончательной постановки диагноза необходимо использовать дополнительные методы исследования. Обычная рентгенография мягких тканей и костей при различных формах ангиодисплазий дает ценную диагностическую информацию. Wae-litler (1954), В.Н.Дан (1989) обнаружили флеболиты у 35 % больных с венозно-кавернозным ангиоматозом (рис. 7.100). При венозно-кавернозном ангио-матозе независимо от глубины распространения ангиоматоза при дуплексном сканировании выявляются гипоэхогенные тонкостенные полости губчатой структуры. При компрессии датчиком в ячеистых полостях в режиме ЦДК регистрируется спонтанный кровоток; часто в кавернозных полостях определяют тром- 441 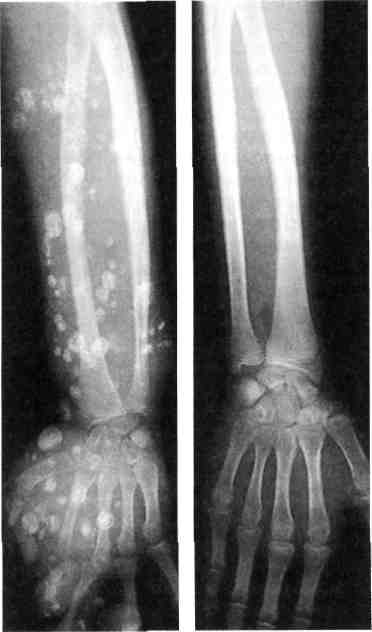 Рис. 7.100. Множественные флеболиты мягких тканей при венозно-кавернозном ангиоматозе предплечья. ботические массы, указывающие на перенесенные ранее тромбозы лакун [Кусова Ф.У., 1998]. С помощью ЦДК у больных с ве-нозно-кавернозным ангиоматозом возможно диагностировать в мягких тканях флеболиты, которые лоциру-ются в виде гиперэхогенных образований шаровидной или чечевицеоб-разной формы, дающих акустическую тень. У больных с венозной формой дисплазии чаще всего (85,7 %) показатели центральной гемодинамики соответствуют нормальным значениям, и лишь у 14,3 % пациентов с диф-фузно-кавернозным ангиоматозом показатели минутного объема крови и сердечного индекса увеличены. Компьютерная томография и магнитно-резонансная томография. В настоящее время наиболее информативными методиками для оценки анатомической распространенности ангиодисплазий являются КТ и МРТ. Применение контрастного усиления повышает диагностические возможности в определении анатомической распространенности ангиодисплазий [Rancli R.F. et al, 1984]. МРТ более информативна в оценке анатомической распространенности пораженных мягких тканей; КТ — при ангиодисплазий печени [Rutherford R., 1996]. Помимо этого, МРТ на основании Т2-взвешенного МР-изображения позволяет дифференцировать артериовенозные от венозных ангиодисплазий [Rak K.M. et al, 1992]. Для диагностики венозных аневризм при поражении магистральных вен применяют дистальную восходящую флебографию или илио-каваграфию [Дан В.Н., 1989; Belov St., 1985]. Таким образом, данные КТ и МРТ имеют чрезвычайно важное значение как для диагностики распространенности процесса при венозных формах ангиодисплазий, так и для планирования будущей операции. Лечение венозных ангиодисплазий. До настоящего времени вопросы радикального лечения ангиодисплазий окончательно не решены. В одних случаях с помощью оперативного лечения могут быть достигнуты определенные успехи, в других практически невозможно оказать существенную помощь. В настоящее время существуют 4 метода консервативной терапии: склеротерапия, криотерапия, лучевая терапия и электрокоагуляция. Как правило, консервативные методы лечения применяют у детей, так как эти методы у взрослых из-за склеротических изменений в сосудах не дают достаточного эффекта. При склеротерапии применяют обычно 70—96 % этиловый спирт. Общее количество вводимого препарата зави- 442 ■ сит от распространенности, глубины поражения и колеблется от 2 до 50 мл этилового спирта (1 мг/кг). В последние годы при ограниченных поверхностных ангиоматозах кожи стали применять 0,5—3 % этоксисклерол. Более распространен метод кри-одеструкции с использованием жидкого азота. По данным Ю.Ф.Исакова и соавт. (1984), В.Л.Шафранова и со-авт. (1988), у 98,9 % больных с венозными формами ангиодисплазий и другими поверхностными образованиями "получен положительный результат. Такие методики консервативного лечения, как рентгенотерапия и электрокоагуляция, в настоящее время не применяют, так как они малоэффективны и чреваты частыми осложнениями. В последние годы при лечении ангиодисплазий рекомендуют лазер-терапию. При поверхностных кожных формах ангиодисплазий H.Roshifed и соавт. (1986) получили частичное или полное излечение. О.К.Скобелкин и соавт. (1987) с успехом применили аргоновый лазер при лечении капиллярных форм ангиодисплазий. Данные литературы свидетельствуют о том, что консервативная терапия показана при ограниченных поверхностных ангиодисплазиях венозного характера и иногда может сочетаться с хирургическими методами лечения. Трудности, связанные с хирургическим лечением венозных форм ангиодисплазий, были связаны в основном с объемом интраоперацион-ной кровопотери. Были разработаны методики, которые позволили значительно уменьшить кровопотерю и более радикально удалить пораженные мягкие ткани. К ним относятся применение кровоостанавливающего артериального жгута на проксимальный отдел конечности [Холдин С.Я., 1935; Со-ловко А.Ю., 1985]. В процессе операции жгут постоянно ослабляют, а кровоточащие сосуды перевязывают. Н. И. Краковский, В.А.Таранович (1974) предложили метод обескровливания конечности с помощью наложения эластичного бинта до операции. Затем накладывали кровоостанавливающий жгут, радикально удаляли пораженные ангиоматозом ткани, вновь накладывали эластический бинт, после чего снимали жгут и кровоток в конечности восстанавливался. При венозных ангиодисплазиях мягких тканей с поражением кожных покровов приходится иссекать патологически измененные ткани вместе с пораженными участками кожи. Образовавшиеся дефекты следует закрывать с помощью местной или свободной аутодермопластики [Долецкий С.Я., 1952; Прокопович Л.В., 1982; Дан В.Н., 1989]. Радикальное иссечение ангиоматозных тканей возможно лишь в случае ограниченной формы заболевания; при диффузном поражении возможно применение тактики многоэтапных оперативных вмешательств вплоть до полной ликвидации патологического процесса. При поверхностной венозной дис-плазии (синдром Бокенхейнера) варикозные вены и узлы следует оперировать в дошкольном возрасте, пока не развились изменения в мышцах и костях. Операция заключается в удалении измененных вен с прошиванием мышц [Баиров Р.А., Купа-тадзе Д.Д., 1986; Raho A.M., 1983]. При тотальном поражении мышц и деформации суставов показана ампутация конечности. При флебэктазиях поверхностных вен и наличии эмбриональной вены показано оперативное лечение. Удаление измененных вен сопровождается хорошими отдаленными результатами. При флебэктазиях яремных вен разработаны различные варианты оперативного лечения. Одни авторы предлагают окутывать вены аллотка-нью [Исаков Ю.Ф., Тихонов Ю.А., 1975], другие — резекцию аневриз-матически расширенной яремной 443 вены с последующим наложением анастомоза конец в конец [Москаленко Ю.Д. и др., 1975]. На наш взгляд, наиболее физиологичной является резекция измененной части вены с редрессацией и наложением анастомоза конец в конец. Наиболее трудную и пока не решенную задачу в лечении венозных ангиодисплазий представляет поражение глубоких венозных магистралей. Ряд авторов придерживаются консервативной тактики лечения этого синдрома [Raso A.M., 1983]. Наибольшим в мире клиническим материалом при поражении магистральных вен располагает М. Servelle (1985). Автор наблюдал 786 больных, из которых 768 были оперированы. Операции заключались в освобождении вен от компрессии, рассечении спаек, аномальных мышц, добавочных артерий, иссечении перивеноз-ных оболочек, что позволяло улучшить кровоток по глубоким венам. В случае сегментарной атрезии и агенезии венозных магистралей важное значение имеет освобождение дополнительных путей оттока и выделение подколенной и бедренной вен по всей длине. Следует заметить, что результаты операций по восстановлению проходимости глубоких вен в настоящее время не удовлетворяют хирургов и пациентов и нуждаются в дальнейшем усовершенствовании. Основными осложнениями, которые можно ожидать при операциях у больных с венозным кавернозным ангиоматозом, являются тромбозы оставшихся неудаленных вен в пораженных тканях. Для предупреждения подобных осложнений необходимы постоянное эластическое бинтование, активные движения, назначение антикоагулянтов, в редких случаях по показаниям — низкомолекулярных гепаринов. |
