Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
|
ГЛАВА XII БИОЛОГИЧЕСКИЕ И МЕТОДИЧЕСКИЕ ОСНОВЫ ОПЕРАЦИЙ С ПРИМЕНЕНИЕМ СВОБОДНОЙ ПЕРЕСАДКИ КОЖИ В ПОЛОСТЬ РТА, НА ЛИЦО И ШЕЮ Показания к свободной пересадке кожи: 1) наличие свежей или гранулирующей раны, которую невозможно закрыть местными тканями (такие раны возникают при «случайной» травме или после удаления больших гемднгиоматоэных или невусных пятен и других опухолей на лице); 2) значительная атрофия альвеолярных отростков и связанная с этим необходимость углубления преддверия рта для обеспечения лучшей фиксации съемного пластинчатого протеза; 3) наличие обширных рубцов между боковой поверхностью языка, дном полости рта и внутренней поверхностью нижней челюсти; 4) обширные раны в полости рта после резекции верхней челюсти; 5) синехии в носовых ходах и носовой части глотки возникающие при травмах или воспалительных процессах; 6) дефекты крыльев носа (пересадка части ушной раковины по П. К. Суслову, Г. В. Кру-чинскому). Кроме того, некоторые хирурги прибегают к свободной эпидермизации носовых поверхностей небных лоскутов при ура-ностафилопластике, отопластике, формировании век и других операциях; 7) наличие глубокого рубца или рубцов после ожогов лица. Мы имеем положительный опыт применения свободной пересадки аутогенных кожных трансплантатов, лишенных эпидермиса и жировой клетчатки (при артропластике, нивелировании поверхности щек и подбородка при гемиатро-фии лица и т. д) и помещаемых под кожу лица (рис. 230, 242). В каждом конкретном случае решение вопроса о возможности, целесообразности и технике свободной пересадки кожи определяется рядом обстоятельств, среди которых особенно важными являются возможность хорошей иммобилизации пересаженной кожи и степень функциональной нагрузки, которую должен будет нести пересаженный кожный трансплантат. Чем толще кожный лоскут, тем большую нагрузку он может выдержать после приживления. Однако фиксация его после пересадки должна быть особенно надежной. Технике пересадки. В челюстно-лицевой восстановительной хирургии используют разные по толщине трансплантаты кожи: а) тонкие эпидермальные лоскуты, выкроенные по методу Яценко-Tirsch (0.2-0.4мм); б) расщепленные трансплантаты по методу Bleir и Brawn (0.5-0.6 мм); в) расщепленные трансплантаты по методу Педжета (Уд толщи кожи, т. е. около 0.6-0.7 мм); г) трансплантаты, включающие все слои кожи, но без подкожной жировой клетчатки. Пересадка кожи по методу Ревердена (участков размером не более 0.5 см в диаметре) при пластических операциях на лице не применяется, так как после нее остается неровная, мозаичная поверхность, что не отвечает косметическим требованиям. При пересадке кожи в полость рта, на лицо и шею необходимо соблюдать следующие правила: 1. Проведение общеукрепляющего лечения больного в предоперационном периоде. 2. Тщательная подготовка раневой поверхности, на которую предполагают пересаживать кожу: иссечение рубцовой ткани, тщатель- 130 Ю И Вернадский Травматология и восстановительная хирургия 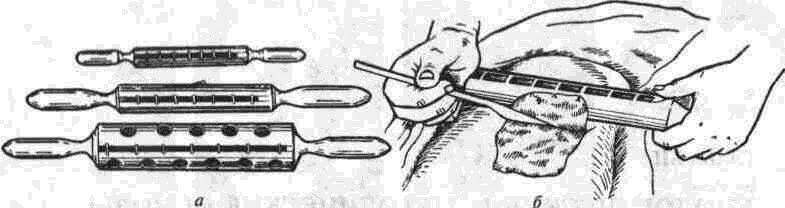 Рис. 96 Валики Н А Шинбирева для отсепаровки саженцев кожи во всю толщину а - комплект из 3 валиков различной величины, 6 — использование валика в процессе отсепаровки кожи ный гемостаз и выравнивание раневой поверхности. Некоторые авторы рекомендуют присыпать поверхность раны антисептиком (например, стрептоцидом), который, смешиваясь с кровью, образует на поверхности раны своего рода «биологический клей», способствующий прилипанию трансплантата к ране и ускоряющий процесс образования сосудистых связей между раной и трансплантатом, 3. Удаление с лоскута подкожной жировой клетчатки, которая препятствует склеиванию кожи с раной и задерживает их срастание. 4 Трансплантаты кожи, пересаживаемые в полость рта, должны быть, как правило, возможно тоньше, т. е. без соединительной ткани. Такие лоскуты приживаются значительно быстрее и прочнее, если же пересаживаемый кожный лоскут впоследствии будет испытывать давление (например, протезом), необходимо, чтобы он был более толстым (расщепленным или полнослойным). 5. Пересаживаемый трансплантат должен быть одинаковой толщины, т. е. срезать его нужно в одном слое. Это имеет особенно большое значение для получения ровного оттенка кожного трансплантата после его приживления на лице. 6. При пересадке кожи в полость рта, на нос или лоб следует учитывать (особенно у мальчиков) возможность роста на ней волос. Нужно применять тонкие расщепленные или эпидермальные лоскуты. 7. При пересадке нескольких лоскутов не следует оставлять между ними промежутков, так как после их приживления кожа приобретает мраморный вид. 8. Пересаженному кожному лоскуту необходимо обеспечить условия полного покоя на 10-12 суток. 9. Если пересажен кожно-жировой лоскут (в котором происходят более глубокие морфологические изменения, чем в эпидермаль- ном, расщепленном или полнослойном кож ном лоскуте), первая перевязка осуществля ется не ранее 14-20-го дня. Остановимся на технических особенностях пересадки кожи на лицо и шею. После иссече ния капиллярных гемангиом, родимых пятен, рубцов и т. д. рану закрывают (насколько это воз можно) мобилизованными краями кожи. Размер и форму оставшейся незакрытой раневой повер хности переносят на целлофан или отмытую рен тгеновскую пленку. Рану присыпают стрептоци дом Положив выкройку на донорский участок кожи, предварительно обработанный 96% спир том и 5% спиртовым раствором йода, очерчива- 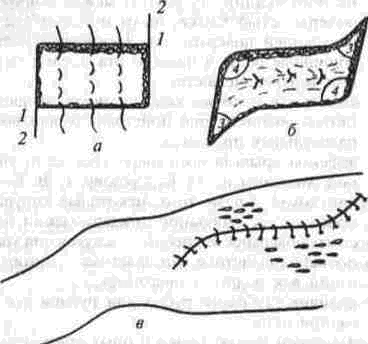 Рис 97 Ушивание раневого дефекта по В Ф Гусаревупос ле взятия полнослойного лоскута клеевым дерма-томом а — края дефекта широко отсепарованы, и на фасцию нало жены 3 гофрирующих шва толстым кетгутом, от противо положных углов раны проведены дополнительные разрезы (1 2, 1 2) длиной до 5-6 см, б — рана ушита по прин ципу косого сближения за счет закрытия острых углов раны (3 и 3) и раскрытия тупых углов (4 и 4); в — изогнутая линия наложенных швов 131 Глава 12 Биологические и методические основы операций с применением свободной пересадки кожи ют контуры выкройки. Затем по этим контурам производят разрез кожи, смазывают этот участок дерматомным клеем, прикладывают барабан дерматома и срезают лоскут нужной толщины. Можно использовать и валики Н. А. Шинбирева (рис.96). При выкраивании кожного лоскута наблюдается довольно интенсивное точечное кровотечение из донорской поверхности. Для прекращения его рекомендуют применять гюрзотоксин. Перед взятием лоскута умеренно смачивают салфетки раствором гюрзотоксина (в разведении 1:5000) из шприца. На смачивание одной салфетки достаточно 3-5 мл раствора. По мере снятия кожи смоченные салфетки прикладывают (на 25-30 с) к ране и слегка придавливают, после этого накладывают на сутки повязку из двух слоев марли. На следующий день верхний ее слой снимают, после чего рану, закрытую одним слоем марли, припудривают стрептоцидом и ведут дальше без повязки; по мере эпителизации марлю по краям приподнимают и обрезают. После взятия полнослочного дерматомного лоскута донорскую рану необходимо ушить, что нередко представляет значительные трудности, особенно на бедре. Наиболее простым в техническом отношении и позволяющим во всех случаях у взрослых ушивать рану без большого натяжения является способ В Ф. Гусарева (рис. 97). Кожный лоскут с донорской почвы переносят на рану с помощью тонких держалок. К краям раны тонкими длинными капроновыми нитями пришивают трансплантат. Сверху накладывают повязку из марли, укрепленную концами капроновых нитей. В послеоперационном периоде нужно разъяснить больному необходимость максимального ограничения движений губами и нижней челюстью (перевести его на трубочный стол, запретить разговаривать на протяжении 8-10 дней)*. Некоторые авторы для обеспечения лоскуту покоя и постоянного давления под повязкой применяют аппарат Smith или А. А. Лимберга, резиновую губку (по методу А. Э. Рауэра), поролоновую прокладку. Полуавтомат А. А. Лимберга обеспечивает постоянное давление под повязкой, однако пользование им связано с вынужденным постоянным и продолжительным пребыванием больного в постели, что крайне неудобно. Поэтому лучше использовать следующий прием: смазанный жидким вазелином трансплантат покрывают слоем перфорированной в нескольких местах перчаточной резины, а на нее накладывают марлевую повязку с разогретой слепочной массой (стенсом). Прижав стене рукой к ране, держат его до полного затвердения. * Оперированного больного необходимо обеспечить бумагой, карандашом, твердой картонкой, чтобы он мог «пообщаться» с персоналом письменно. После этого накладывают на стенсе обычную ватно-марлевую повязку, зафиксировав все это бинтом. Первую перевязку делают через 8-10 дней. Для повышения вероятности приживления свободного трансплантата (кожного, кожно-хря-щевого) Л. Р. Балон (1958) и Reichen (1964) рекомендуют использовать установленный в прошлом веке Ван-Гофом факт: так как при понижении температуры на 10°С химическая реакция протекает в 2-3 раза медленнее, то при охлаждении тканей, находящихся в состоянии асфиксии, их устойчивость и выносливость повышаются. Применение холода позволяет снизить потребность саженца в кислороде в течение периода, необходимого для прорастания сосудов в трансплантат со стороны ложа (5 дней). Для этой цели используют охлаждающее устройство в виде баллончика, который фиксируют на повязке и пропускают через него охлажденную (до +15 — +18°С) воду. Применяют также пузыри со льдом либо резиновые перчатки, наполненные холодной водой. В течение первых нескольких месяцев после пересадки кожу не следует подвергать ультрафиолетовому облучению, которое может привести к чрезмерной пигментации. Благодаря массажу окружающие рубцы становятся гладкими и податливыми. Однако, несмотря на принятые меры, через 3-4 месяца после свободной пересадки кожа на лице обычно выделяется своим желтоватым оттенком. Для его устранения прибегают к де-эпидермизации (удалению поверхностного слоя эпидермиса), которую производят при помощи фрезов, карборундовых камней или бритвы. В случае полного приживления лоскута косметический и функциональный результат операции обычно вполне удовлетворяет больных. БИОЛОГИЧЕСКИЕ ОСНОВЫ И РЕЗУЛЬТАТЫ СВОБОДНОЙ ПЕРЕСАДКИ КОЖИ В свободно пересаженном кожном аутотранс-плантате происходят закономерные процессы перестройки, в которых можно выделить три периода: адаптация к новым условиям существования, регенерация и стабилизация. Период адаптации длится двое суток; при этом имеет место бессосудистое питание ауто-трансплантата; эпидермис и сосочковый слой дермы некротизируются. Начало периода регенерации совпадает с началом реваскуляризации трансплантата, что отмечается уже с 3-го дня и продолжается до конца 2-го, а иногда и 3-го месяца. Период регенерации завершается восстановлением (в общих чертах) характерных для кожи структур. Наиболее 132 Ю И Вернадский Травматология и восстановительная хирургия активно процессы регенерации протекают между 5-ми и 10-ми сутками Период стабилизации аутотрансплантата начинается с 3 го месяца после пересадки и характеризуется медленно протекающими процессами совершенствования органных особенностей кожи, т к в результате трансплантационной регенерации не достигается полного восстановления всех ее органоспецифических структур Между описанными периодами существует прямая зависимость Глубина некроза в адаптационном периоде отражается на полноте трансплантационной регенерации, несовершенство которой, в свою очередь, затягивает срок достижения кожным трансплантатом окончательного строения в периоде стабилизации Функционально полноценным покровом кожа становится только после реиннервации, которая в большинстве случаев пересадки полнослойных и расщепленных лоскутов сначала появляется по периферии лоскута Первой восстанавливается болевая, затем тактильная, позднее — температурная чувствительность, иногда болевая и тактильная восстанавливаются одновременно При наличии рубцов вокруг пересаженной кожи ре-иннервация задерживается или даже не начинается в течение нескольких лет, наличие рубцов на дне раневого дефеета не препятствует невро тизации Раньше всего чувствительность появляется на полнослойных лоскутах (через 4-5 недель), затем на итальянских (плоских) и фила-товских (трубчатых) лоскутах (через 6 недель), а позже всего - на дерма-томных (расщепленных) лоскутах (через 3 месяца) Критерием наступившей реиниервации в пересаженной коже является потоотделение, появляющееся в полнослойных, итальянских и филатовских лоскутах через 1-15 года после пересадки, правда, потоотделение трансплантатов всегда менее интенсивное, чем здоровой кожи В расщепленных лоскутах потоотделение не восстанавливается При изучении морфологических изменений, происходящих в тонком кожном лоскуте, пересаженном в полость рта, оказалось, что в ранние сроки исследования (от 9 до 28 дней) граница между пересаженным тонким аугокожным лоскутом и слизистой оболочкой еще хорошо видна Ее можно определить по разнице в интенсивности окраски и размеров клеток эпителия В зоне соединительной ткани граница не отчетливая, ее можно определить по увеличению количества сосудов, проникающих из слизистой оболочки в трансплантат Вокруг сосудов обнаруживаются скопления лимфоидных клеток и гистиоцитов В более поздние сроки (от 40 до 103 дней) граница сглаживается, сохраняясь лишь в поверхностных слоях Ее определяют по наличию рогового и зернистого слоев, которые постепен но истончаются, иногда отмечается их неравномерность Границу в области сетчатого слоя кожи установить почти невозможно, иногда ее можно определить по неправильности расположения волокон и по увеличенному количеству сосудов, которых, однако, несколько меньше, чем в ранние сроки В срок от 14 месяцев до 12 лет в пересаженном тонком лоскуте постепенно истончаются роговой и зернистый слои, зернистый часто состо ит из одного ряда клеток, пигментный — из одного ряда сплющенных пигментных клеток В соединительнотканном слое количество сосудов не увеличено, но есть небольшие скопления лимфоидных клеток и гистиоцитов вокруг сосудов Эти изменения не носят воспалительного характера и обусловлены необходимостью приспособ ления кожи к новым условиям существования во рту Подобные изменения наблюдаются и в прилежащих участках слизистой оболочки Рого вой, зернистый и пигментный слой кожи истончаются под давлением постоянного съемно го протеза (К А Орлова, 1969) Результаты исследований показали, что сво бодно пересаженные в полость рта кожные трансплантаты сохраняют почти все морфологи ческие свойства Поверхностная чувствительность в них восстанавливается через 225 месяца пос ле операции Одновременно появляется болевая и тактильная чувствительность по периферии трансплантата вблизи здоровых тканей Температурная чувствительность восстанавливается через 4-5 месяцев Тонкие кожные лоскуты приживают лучше, чем толстые, при их пересадке реже наблюдаются осложнения Кроме того, тонкий лоскут обеспечивает хорошие функциональные результаты восстановление подвижности языка, губ, свободное открывание рта, носовое дыхание (при пересадках по поводу атреэий носа) ОСЛОЖНЕНИЯ Для профилактики осложнений при пересадке кожно-жировых лоскутов необходимо соблюдать следующие условия тщательную подготовку воспринимающего ложа, атравматичную техни ку взятия трансплантата, быстрое перенесение его на раневое ложе, хорошую фиксацию и тщательный послеоперационный уход, строгое еле дование правилам асептики, тщательный гемо стаз, дренирование раны в первые 24 ч, удержа ние трансплантата в состоянии растяжения на лигатурах в течение 8 дней, тугая фиксация зоны пластики бинтовой повязкой и активная антибактериальная терапия в течение 7 дней после операции Кроме того, для получения устойчи вого косметического результата нужно, чтобы 133 Глава 12 Биологические и методические основы операций с применением свободной пересадки кожи объем трансплантата был заведомо больше (примерно на 50%), чем объем дефекта, т к часть жира рассасывается и лоскут уменьшается, через год после операции определяются его окончательные размеры. Завершая рассмотрение проблемы замещения кожных дефектов на голове и шее, следует отметить, что свободная пересадка кожи, как и филатовский стебель и артеризированный лоскут на ножке, обладают рядом недостатков" необходимость в донорском источнике, лишенном волосистого покрова или, наоборот, покрытого волосами; неизбежная тяжесть операций, значительная кровопотеря, длительность лечения, отличия пересаживаемой кожи и воспринимающего дефекта (по цвету, структуре), возможность некроза трансплантата, необходимость прибегать к утомительным микрохирургическим приемам, чтобы избежать этого некроза, оставление на донорской почве рубцов, стяжений акосметичного характера и др Поэтому представляет большой интерес идея увеличения объема тканей (особенно кожи) рядом с дефектом, подлежащим закрытию (после удаления опухоли, иссечения рубцов на коже) Эта идея детально рассмотрена в работах О Р Gole (1980), J E Adamson (1988), Г. Т Менабде и А И Неробеева (1991) и других хирургов, которые используют для реализации этой идеи экспандер — имплантируемое под кожу устройство из биосовместимой резины (силикона) Нагнетание в резиновый баллон стерильного изотонического раствора натрия хлорида влечет за собой увеличение объема баллона, а, следовательно, и растягивание верхнего слоя мягких тканей Первый опыт применения экспандера в ЦНИИС (при лечении 23 больных) детально описан Ъ работе Г Т Менабде и А И Неробеева и позволил авторам заключить, что применение его значительно упрощает проблему местной пластики, обеспечивает хорошие косметические результаты за счет увеличения однотипных по цвету и структуре тканей и других обстоятельств, перечисленных выше В последние годы все шире используются ар териализованные кожные, кожно-мышечные лос куты со спины и шеи с применением микрохи рургической техники (А И Неробеев, 1982, 1988, Г И. Прохватилов, 1986; В. А. Маланчук и со-авт„ 1988-1993, М И Губин и соавт , 1992; E. И Матякин и соавт, 1985, В И Малахове кая, 1990-1992 и др ), |
