|
|
Травматология и восстановительная хирургия черепночелюстнолицевой
ГЛАВА XXIII
НАЧАЛА ЧЕРЕПНО-ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ
Термин «черепно-челюстно-лицевая хирургия» или «черепно-лицевая хирургия» окончательно сформировался в конце 60-х годов, когда французский челюстно-лицевой хирург-пластик Поль Тесье, при участии нейрохирургов, впервые начал постоянно выполнять плановые операции по поводу сочетанных деформаций лицевого и мозгового черепа из внутричерепного доступа. До этого ранние публикации были об отдельных клинических случаях (Gillies, Harrison, 1951 и др.). Кроме этого, сообщалось о лобно-лицевых травмах (Повертовски, 1961), сочетанных повреждениях лица и черепа, а хирургическую обработку таких сочетанных повреждений проводили еще в XIX веке. Развитие этой отрасли хирургии обусловило создание в 1970 г. Европейской Ассоциации черепно-челюстно-лицевых хирургов, что юридически закрепило формирование этой новой врачебной специальности, включающей в себя разделы нейрохирургии, офтальмологии, оториноларингологии, челюстно-лицевой хирургии, частью которой является и хирургическая стоматология. В целом эта специальность - часть так называемой «эстетической медицины», призванной гармонизировать не только общее состояние здоровья человека, но и его внешний облик.
Как и в других видах хирургии, в черепно-челюстно-лицевой хирургии есть ряд разделов:
1. Черепно-челюстно-лицевая травматология — лечение сочетанных травматических повреждений лицевого и мозгового черепа и их последствий. Сюда относятся все виды переломов костей лицевого черепа (средней зоны лица, скулового комплекса, костей носа), сочетающиеся с переломами костей мозгового черепа (переломы его свода и основания, переломы лобной кости, периорбитальной области и пр.), а также
лечение группы больных с закрытой черепно-мозговой травмой, сочетающейся с переломами лицевого черепа.
2. Черепно-челюстно-лицевая онкология — удаление опухолей, распространяющихся на несколько анатомических областей, в частности интра- и экстракраниально, или обеспечение хирургического доступа к опухоли, распространяющейся из одной анатомической области, т. е. из полости черепа, в другую анатомическую область, т. е. в челюстно-лицевую, или наоборот. Сюда следует отнести пациентов с опухолями средней и передней черепной ямок, опухолями в области основания черепа, гипофиза, вершины глазницы, височной кости, подвисочной и крыло-нёбной ямок, верхних отделов носоглотки и т. д.
3. Черепно-челюстно-лицевая реконструктивно-восстановительная (пластическая) хирургия врожденных аномалий и приобретенных деформаций черепа.
Именно третий раздел является и наиболее новым, дающим полное основание говорить о новой специальности - черепно-челюстно-ли-цевой хирургии, и наиболее сложным в техническом плане с точки зрения подготовки к операции, оперативной техники и послеоперационного ведения больного; вместе с тем он является и наиболее плодотворным, прогрессивным в плане возможности развития новых высокоэффективных оперативных методов и подходов как для одномоментной реконструкции лицевого и мозгового черепа, так и для реконструкции только лицевого черепа. Методы и приемы, разработанные при лечении сочетанных черепно-лицевых деформаций, позволили обеспечить быстрый прогресс и в традиционных разделах челюстно-лицевой хирургии и значитель-
14Эак 987
386
Ю. И. Вернадский. Травматология и восстановительная хирургия
но улучшить анатомические, функциональные и косметические результаты лечения больньк с повреждениями, опухолями и врожденными дефектами этой области.
Пострадавшие с сочетанными повреждениями лицевого и мозгового черепа лечатся, как правило, в отделениях или палатах реанимации, а затем - политравмы, нейрохирургических, че-люстно-лицевых.
В последнее время прослеживается тенденция к повышению оперативной активности при лоб-но-лицевых повреждениях: чаще проводят репозицию и остеосинтез костей средней зоны лица и лобной кости через традиционные доступы. При этом стратегический подход к реконструкции и восстановлению этой зоны определен: фиксация нижележащих отломков к стабильным, устойчивым верхним фрагментам костей и далее -сопоставление и фиксация нижележащих фрагментов к уже фиксированным верхним фрагментам; максимальное щажение разрушенных костных структур; ревизия и санация придаточных полостей носа; репозиция или восстановление стенок и уровня глазниц и полости носа, одно-моментное восстановление (по возможности) мягких тканей поврежденной зоны.
Использование в травматологии новых элементов, разработанных для лечения черепно-ли-цевых деформаций (венечный доступ, осмотр дна передней черепной ямки, восстановление твердой мозговой оболочки, перемещение височных мышц, костная аутопластика и пр.), существенно улучшило результаты лечения.
Наиболее новым и интересным является лечение врожденных и приобретенных деформаций мозгового и лицевого скелета, что является новой эрой в хирургии, открыл которую П. Те-сье в 1967 г. (Р. Tessier). Существуют многочисленные классификации таких деформаций, однако не следует забывать того факта, что Р. Tessier — «отец» черепно-лицевой хирургии — обладает наибольшим опытом в этой области. Так, на конгрессе в Рио-де-Жанейро в 1979 г. он сообщил, что обследовал 1100 пациентов, из них — 700 оперировал, причем 350 — с внутричерепным доступом. Поэтому для челюстно-лицевого хирурга целесообразно изучить его классификацию черепно-челюстно-лицевых деформаций и несращений, изложенную им в 1970-1992 годах в публикациях и на конгрессах Европейской Ассоциации черепно-челюстно-лицевых хирургов, конгрессах Ассоциации пластических хирургов и других форумах (она приводится ниже).
Остановимся на вопросе о лечении пациентов с опухолями, распространяющимися на несколько анатомических областей. Оно предпринималось в основном при злокачественных опухолях, что описано в книгах (А. И. Пачес, 1970, 1983 и др.). Однако, если неудачный результат
лечения при злокачественных опухолях вполне объясним, то при доброкачественных опухолях, долгие годы растущих малосимптомно и могущих привести к летальным исходам (в силу «злокачественности» их увеличения в объеме и труд-нодоступности положения), это требует объяснения. Удаление таких опухолей является сложной хирургической задачей, над которой сейчас работаем и мы. В частности, к настоящему времени нам удалось разработать два транс-максило-фациальных доступа: первый для удаления доброкачественных опухолей, расположенных частично интракраниально и частично — вне полости черепа, а второй — для удаления опухолей, расположенных интракраниально у основания черепа, в области носоротоглотки.
Разработка этих доступов и их применение на практике осуществлялись сотрудниками двух организаций: клиники челюстно-лицевой хирургии, сокращенно и условно пока называющейся кафедрой хирургической стоматологии (зав. -д. м. н. В. А. Маланчук) Национального медицинского университета им. А. А. Богомольца (ректор - акад. Е. И. Гончарук), и клиники УкрНИИ нейрохирургии им. А. П. Ромоданова (директор -акад. Ю. А. Зозуля), на базе которого и проводились эти операции.
Предварительно, полагаем, необходимо подчеркнуть, что доброкачественные опухоли, локализующиеся в подвисочной и крыло-небнои ямке, имеют многокомпонентную неоднозначную клиническую картину, и потому диагностировать их необычайно сложно. Особые трудности возникают при необходимости хирургического удаления их в условиях челюстно-лицевых отделений, что обусловлено как сложностью анатомического строения боковой, околоушно-же-вательной области лица, так и глубиной расположения новообразования.
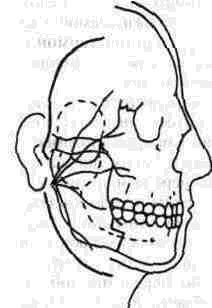
Рис. 314. Схема подниж-нечелюстного и полувенечного доступов, линии остеотомии нижней челюсти и скуловой кости.
Известные оперативные доступы к подвисочной и крыло-небной ямкам сложны, травматич-ны, недостаточно разработаны и не обеспечива-
Глава 23. Начала черепно-челюстно-лицевой хирургии
387
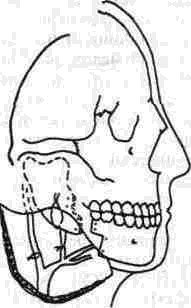
Рис. 315. Перевязана наружная сонная артерия (НСА), взята на провизорную лигатуру ВСА, ветвь челюсти после остеотомии поднята вверх-наружу.
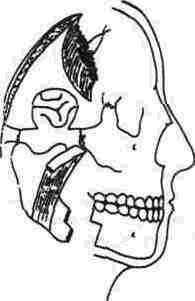
Рис. 316. Скелетирована чешуя височной кости. Скуловая дуга после остеотомии отведена книзу, трепанирована полость черепа, опухоль удалена.
ют в полной мере потребностей хирурга. Если же опухоль распространяется в полость черепа через дефект в его основании, то удаление ее становится вообще проблематичным. В таких случаях успех в разработке доступа и в его применении возможен только в сочетании совместной работы челюстно-лицевых и нейрохирургов (что обусловило необходимость и целесообразность термина для определения специальности
- «черепно-челюстно-лицевая хирургия»).
Остановимся на первом хирургическом доступе, который нами назван как ТРАНСФАЦИ-АЛЬНЫЙ ДОСТУП К крылонёбной, ПОДВИСОЧНОЙ ОБЛАСТЯМ И СРЕДНЕЙ ЧЕРЕПНОЙ ЯМКЕ (В. А. Маланчук, Ю. А. Зозуля, В. и. Цымбалюк, О. А. Цымейко, Л. В. Бондарь). В этом доступе различаем четыре этапа.
1-й этап. Из окаймляющего угол нижней челюсти доступа (рис. 314) обнажаем нижний край угла челюсти. Накладываем провизорную лигатуру на наружную и внутреннюю сонную артерии (НСА и ВСА), перевязываем верхнечелюстную артерию (рис. 315). Затем проводим кпереди от жевательной мышцы фигурную поперечную остеотомию тела нижней челюсти, чем достигаем мобильности ветви челюсти. Через созданные в области угла челюсти отверстия проводим лигатуру, на которой поднимаем ветвь челюсти кнаружи и освобождаем доступ в нижние отделы подвисочного пространства и в крыло-челюстное пространство (после отслойки наружной крыловидной мышцы). При необходимости пересекаем на лигатурах двубрюшную мышцу и заранее готовим отверстия на фрагментах нижней челюсти для последующего ее остеосинтеза. Затем проводим выделение нижних отделов опухоли подвисочной области и крылонёбной ямки.
2-й этап. Второй, комбинированный разрез
- половинный венечный и предушный - начи
наем от козелка ушной раковины вверх, до волосистой части головы и далее дугообразно кпереди в височной области. Послойно рассекаем ткани до чешуи височной кости, отслаиваем кож-но-фасциально-мышечный лоскут кпереди, при этом обнажаем чешую височной кости и скуловую дугу, наружную поверхность ВНЧ сустава. Скуловую дугу пересекаем с двух сторон - у тел скуловой и височной костей - и отводим ее книзу на волокнах жевательной мышцы. Наружную кры-ловидную мышцу отводим книзу или пересекаем для отведения кпереди. При этом становится возможным осмотреть верхние отделы подвисочной области и крыло-нёбную ямку.
3-й этап. Нейрохирургический доступ в среднюю черепную ямку. Трепанацию в височной области выполняем типичным образом; при этом трепанационное отверстие обычно соединяем с дефектом основания черепа, через который опухоль проросла в мозговую часть черепа. Размеры трепанационного отверстия делаем с учетом реальных размеров опухоли, планирующегося и возможного пути ее выведения из тканей - или через нижний, или через верхний доступ, что может быть обусловлено различием в соотношении размеров интра- и экстракраниальных отделов опухоли (рис. 316).
Сложность этого этапа операции обусловлена близким расположением дуги внутренней сонной артерии, гассерова узла, рваного отверстия и яремной вены, лицевого нерва, крыловидно-го венозного сплетения, наружной крыловидной мышцы, ВНЧ-сустава и т. д. Этап оканчивают удалением опухоли.
4-й этап. Тщательный гемостаз и ушивание раны, проводимые манипуляциями в обратном порядке.
В верхнем отделе доступа:
• фиксируем в правильном положении кры-
ловидную мышцу;
388
Ю И Вернадский Травматология и восстановительная хирургия
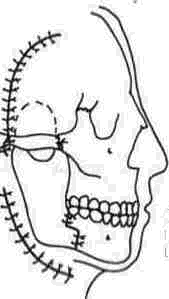
Рис 317 Остеосинтезом восста новлены скуловая дуга и нижняя челюсть, раны ушиты
• закрываем аутокостью трепанационное отверстие черепа,
• производим остеосинтез фрагментов скуловой дуги,
• возвращаем на место височный мягкоткан-ный лоскут и ушиваем (после дренирования раны) височную мышцу, апоневроз, кожу. В нижнем отделе доступа
• сшиваем пересеченную двубрюшную мышцу;
• остеосинтезом восстанавливаем непрерывность нижней челюсти,
• фиксируем отслоенную медиальную крыло-видную мышцу,
• снимаем провизорные лигатуры с ВСА и НСА,
• дренируем нижние отделы подвисочной области;
• ушиваем подкожную мышцу, клетчатку,
кожу (рис 317)
Преимущества предлагаемого доступа заключаются в обеспечении возможности одномомен-тного обозрения указанных анатомических областей и пространств, его анатомичности и фи-зиологичности, т. к предусмотрено максимально щадящее отношение к структурам и тканям и их восстановление по ходу ушивания раны
Особенности послеоперационного периода обусловлены обширностью зоны операции, ее продолжительностью и сложностью методики. гемодинамическими нарушениями, риском воспалительных осложнений, временными нарушениями функции лицевого (и других) нервов, лимфоотгока на лице, с индивидуальным темпом регенерации костных структур и жевательных мышц, зависящим от возраста, иммуноло-гического статуса больного и т д,
Возможные осложнения и опасности — возможность повреждения важных анатомических образовании — ВСА и НСА, вен, лицевого не
рва и пр. — обусловлены их расположением в зоне оперативного вмешательства, техническим обеспечением хирургов, степенью их квалификации, слаженностью работы операционной бригады, анестезиологов, операционной медсестры. Описанный оперативный доступ к крылонёбной и подвисочной областям и средней черепной ямке анатомически и физиологически обусловлен, учитывает особенности физиологии структур данной зоны, однако он технически сложен и должен выполняться совместно челюстно-лицевы-ми хирургами и нейрохирургами высшей квалификации.
Второй разработанный вариант черепно-челю-стно-лицевой операции нами назван как ТРАНСМАКСИЛЯРНЫЙ ДОСТУП К ЗАД НЕЙ СТЕНКЕ НОСОРОТОГЛОТКИ И ОС НОВАНИЮ ЧЕРЕПА (В. А. Маланчук, Ю. А Зозуля, В И Цымбалюк и др.).
Разработка этой операции была предопределена тем, что в практике нейрохирургов, эндокринологов и оториноларингологов встречаются патологические процессы в области основания черепа — опухоли шпофиза, опухоли из костной, фиброзной ткани и т. д., а доступ к этой зоне крайне затруднен. Он осуществлялся раньше в основном только передним путем -через полость носа или гайморову полость Однако эти доступы технически сложны и к тому же не обеспечивают достаточно полного обзора операционною поля.
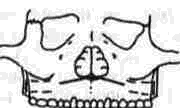
Мы применили трансмаксиллярный доступ к основанию черепа в области средней и передней черепных ямок, включающий челюстно-лице-вые, ринологический и неирохирур! ические этапы операции (рис 318):
Рис 318. Схема ра^рела мягких тканей и подсли-листых тоннелей
/ утап — интубация через рот с последующим выведением интубационной трубки через дно полости рта наружу в поднижнечелюстную область Это дает возможность освободить полость рта, носа и нижнюю челюсть от интубирующеи трубки для свободы дальнейших манипуляций
// этап — остеотомия верхней челюсти (рис.318-320).
1. Проводим типичный разрез по переходной складке от 5J до t_S зубов, создаем подслизистые тоннели на уровне 8-5 | и | 5-8 зубов, а в области крыловидно-верхнечслюстного шва при необхо димости делаем вертикальные разрезы для пос ледующего отделения бугра верхней челюсти oi крыловидных отростков (рис. 319)
Глава 23 Начала черепно челюстью лицевой хирургии
389
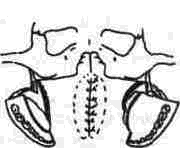
Г^^ I ^Y\ Рис 319 Схема остеотомии
^^<»/r\•s^^ ^—' "° •^е ^"Р ^ и "ч^^ви
'\-^ J[j,j^^^f' носовой раковины
^соадахйяоу
2 Бором рассекаем переднюю поверхность вер хнеи челюсти по Ле Фор I в зоне основания альвеолярного отростка с переходом на бугры верхней челюсти, при этом линию остеотомии стараемся провести выше крыловидно верхнечелюстного шва
3 Бором проводим вертикальный поперечный распил альвеолярного отростка верхней челюсти между 1 | 1 зубами, смещая линию распила вправо (или влево) от перегородки носа, после чего готовим накостные фиксаторы (пластинки и винты) и отверстия в кости для винтов — для последующей фиксации верхней челюсти в правильном положении
4 Рассекаем слизистую твердого неба — по средней линии в пределах альвеолярного отрос тка, и со смещением вправо (или влево) от средней линии на 8-12 мм таким образом, чтобы разрез мягкого неба был осуществлен в самом узком его месте Отслаиваем слизисто-надкост ничныи лоскут неба к средней линии Далее бо ром надсекаем задний край твердого неба спра ва (слева) от средней линии (рис 320)
Рис 320 Разрез мягких тканей неба и остеотомия твердого неба (пункти ром)
Рис 321 Вид верхних челюс
тей после остеотомии и раз ведения их в стороны дос туп в полость черепа ушит
8 Далее производим осмотр операционного поля и оценку возможности работать на задней стенке носоротоглотки и на основании черепа При необходимости производим резекцию ниж них носовых раковин для лучшего обозрения зоны работы (ринологический этап)
/// этап — нейрохирургический Рассекаем слизистую оболочку задней стенки носоротоглотки, обнажаем костный остов основания черепа и выполняем удаление опухоли или другое оперативное вмешательство По его окончании ушиваем наглухо слизистую оболочку, изолируя тем самым зону оперативного вмешательства от полости рта и носоротоглотки
ГУ этап — челюстно лицевой — закрытие оперативного доступа Выполняем назоанастомозы с обеими верхнечелюстными полостями Сни маем оба ранороторасширителя, на 21 | и | 12 зубы накладываем общую проволочную лигату ру и обе половины верхней челюсти совмеща ем, производим остеосинтез их накостными пла стинками с винтами, используя заранее создан ные для винтов отверстия, затем ушиваем разрезы слизистой оболочки переходных скла док После этого сшиваем мягкое небо и фикси руем лоскут слизистой оболочки твердого неба швами или назубной пластинкой (рис 322, 323)
Рис 322 Лицевой череп после «сборки»
Рис 323 Небо после «сборки»
5 Изогнутым долотом (типа долота Обвегезе-ра) проводим остеотомию крыловидно-верхне-челюстных швов Затем прямым долотом отсекаем перегородку носа от твердого неба и отламы-ванием смещаем верхнюю челюсть книзу, чем получаем возможность осмотра верхнечелюстных полостей и полости носа
6 Прямое долото вводим в костный распил между 1 | 1 зубами и вращающим движением разделяем верхнюю челюсть на две части При этом каждая часть верхней челюсти (левая и правая) остаются соединенными с мягкими тканями и источниками кровоснабжения в облас ти мягкого неба, крыло-небного сосудисто-нервного пучка и переходной складки в области 8 5 | 5 8 зубов Затем обе половины верхней челюсти разводим в стороны в область щек
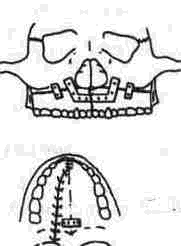
7 Далее накладываем два специальных рано-роторасширителя первый — с опорой на ниж нюю челюсть и тело верхней челюсти, а второй — с опорой на обе половины верхней челюсти, разводя их в стороны (рис 321)
V этап — дезинтубация — ее проводим после нормализации дыхания и сердечно-сосудистой деятельности
Послеоперационный период ведем по общепринятым в хирургии правилам, используя противовоспалительную и прочую терапию Его особенности — риск воспалительных осложнении, в т ч внутричерепных, поэтому до операции должна быть проведена тщательная санация полос-
390
Ю И Вернадский Травматология и восстановительная хирургия
ти рта пациента, полости носа и носоглотки, изучение бактериограммы полости рта, антиби-отикоустойчивости микрофлоры и иммунокор-рекция
Данный чреэверхнечелюстной доступ к основанию черепа в области средней и передней черепной ямок обеспечивает широкий обзор зоны вмешательства и может быть рекомендован при интра и экстракраниальных опухолях указан ной локализации
Выполнение таких и аналогичных операций подтверждает реальное существование врачебной специальности — черепно-челюстно-лицевая хирургия, которая находится на стыке нейрохирургии, челюстно-лицевой хирургии, хирургической и ортопедической стоматологии, оториноларингологии, офтальмологии и других
Еще больше это очевидно на опыте лечения сочетанных врожденных или приобретенных деформаций мозгового и лицевого черепа, в свя эи с устранением которых хирургу необходимы знания эмбриологии головы, иммунологии, рентгенологии, современных методов обследования пациентов методами компьютерной томографии, ядерно-магнитного резонанса (ЯМР), 3-мерного изображения, твердотельных моделей, биомеханики методов фиксации фрагментов костей, компьютерного планирования операции и ее результатов и т д
Классификация П. Тесье ( 1970-1992)
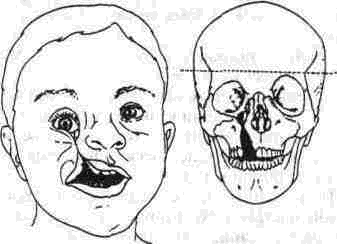
Для более полного представления о вышепе речисленном приводим классификацию дефор маций и несращений по П Тесье (1970 1992 гг), который различает 6 групп врожденных дефор маций, вовлекающих или череп, или череп и лицо, или представляющих собой преимуще ственно лицевые дефекты Больных с орбито-че репными травмами автор выделяет в 7 ю груп пу
Группы черепно-челюстно-лицевых деформа ций
1 Краниосиностоэы и кранио лицевые стено эы - С F S
2 Срединное лицевое недоразвитие — С F М (гипертелорбитизм, гипертелоризм) -НТО
3 Околоносовое параназальное недоразвитие -PN М
4 Боковое недоразвитие лица — L F М.
5 Деформации вследствие доброкачественных опухолей - ТИМ
6 Смешанные деформации - MISC
В 1 ю группу, в частности, отнесены следую щие кранио-лицевые стенозы
• брахицефалия,
• оксицефалия (более или менее выраженная),
• тригоноцефалия и скафоцефалия,
• плагиоцефалия, в которой асимметрия может быть доминирующей (вертикальная или трансверзальная),
• синдром Хотцена с тьюрицефалией,
• болезнь Крузона (иногда с вторичным челюстным прогнатизмом), » синдром Аперта (часто с передним открытым прикусом)
2 я группа — срединные недоразвития Эти аномалии находятся в увеличенном межорбитальном пространстве, т е гипертелорбитизм — общий синдром, а не автономное заболевание Иногда он сочетается с брахицефалией и раздвоенным носом, иногда это называют «лобно-носовои дисплазией» Обычно гипертелорбитизм относится к несращениям
• лобное энцефалоцеле, несращение №14 (см схему классификации),
• среднелицевое несращение — №0,
• одно или двусторонние несращения — №1,
• одно или двусторонние несращения — №2,
• комплекс несращений, которые более или менее эквивалентны отсутствию носа 3-я группа Некоторые из них являются орби-то-черепными
• микроофтальмоз с микроорбитизмом,
• наружный пробозис,
• гемиагенез носа с микроофтальмией;
• полный агенез носа
Другие параназальные недоразвития являются орбито-лицевыми Это такие, как несращения №3 или М°4, и исключительно №5.
Когда параназальные недоразвития односторонние, они могут индуцировать дистопию полости орбиты
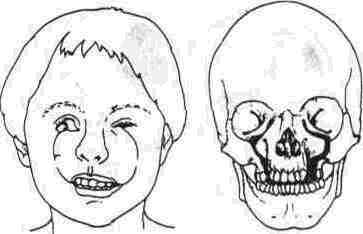
4 я группа Это такие деформации, как
• синдром Тричер Коллинза, Голденхаира и полулицевое недоразвитие (Н F М.) одно-или двустороннее Их подчеркнутой характеристикой является гилоплазия верхней и нижней челюсти, скуловой кости и уха. Получерепно-лицевой агенез является получелюстным недоразвитием с микроофтальмией и гипоплазиеи половины черепа и нижней челюсти 5-я группа
• черепно тубулярная дисплазия и лобно-ме-тафизеальная дисплазия,
• гиперостотическая менингиома,
• болезнь Реклингаузена орбито-черепнои области,
• фиброзная дисплазия лобной, основной кости и верхней челюсти 6 я группа
• синдром Стрейф Халлерман, Ромберга,
• гипогидротическая эктодермальная дисплазия,
• синдром Клиппель Фейла с полулицевым недоразвитием или без него, и др
391
Глава 23 Начала черепно-челюстно-лицевой хирургии
7-я группа — относится к черепно-лицевой травме (иногда - с потерей глаза или переломом средней зоны лица по Ле Фор II и Ле Фор III с энофтальмом).
Большинство черепно-лицевых травматических дефектов имеют много общего с врожденными деформациями, т. к. их устранение требует внутричерепного доступа.
Черепно-лчцевые несращения.
Лицевые несращения — значительно более редкие уродства, чем раздвоенная губа или раздвоенная губа и нёбо. Истинную частоту таких несращений невозможно оценить. Kawamoto в своем обзоре дает приблизительные цифры, изменяющиеся от 1.43 до 4.85 на 100,000 рождений, но признает, что истинная частота, вероятно, значительно выше. Это легко понять, когда он полагает, что:
а) такие деформации, как, например, синдром Treacher Collins и полулицевое недоразвитие, должны считаться среди синдромов несращений;
б) многие ситуации, прежде считавшиеся ги-поплазией, в действительности — несращения;
в) стертые и неполные формы могут быть незамеченными.
Нет образца наследования деформации, который возможно предугадать. Черепно-лицевые несращения возникают спорадически. Их этиология неизвестна, и амниотические полосы, которые были определены как являющиеся этио-генетическими показателями, могут быть «обвинены» только в редких случаях, когда дефект не соответствует образцу «обычный». Так, среди семи пациентов, сообщаемых Jones et al., чьи дефекты были приписаны амниотическим полосам, 6 имели мозговые грыжи необычных проявлений, а 5 или 6 имели кольца сжатия или ампутации конечностей (пальцев).-
Были предложены различные классификации основных несращений, но ничто не стало общепринятым. Р. Tessier, в результате уникальной возможности наблюдать, проверять и оперировать большое число несращений по всему миру, связанных с его наблюдениями и прилежной записью их анатомии, создал простую рабочую классификацию, и, кажется, она получает всеобщее признание
Информация, которая следует далее, описана по его публикациям и выступлениям на конгрессах, а также на основании работ его учеников.
Эта классификация базируется на следующих наблюдениях:
а) несращение может повлиять на лицевые или черепные структуры или на обе эти области;
б) несращения происходят вдоль осей, следующих по постоянным местам;
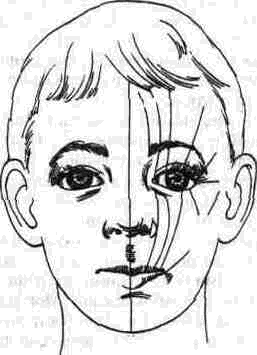
Рис 324. Классификация черепно-лицевых несращений П. Тесье (1979) Схема линий несращений на мягких тканях черепа
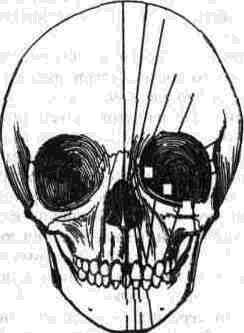
Рис 325 Классификация черепно-лицевых несращений П Тесье (1979). Схема линий несрашений на костях черепа.
в) начало даже чисто лицевых несращений лежит, вероятно, на основании черепа (которое может быть глубоко поражено в случае лицевого несращения). Орбита была выбрана как исходная точка, поскольку она принадлежит как к мозговому черепу, так и к лицевому скелету; цифровая система была разработана, исчисляя ось различных дефектов вокруг орбиты в направлении против часовой стрелки. Нумерация начинается с «движущегося на юг» лицевого несращения и продолжается в направлении «движущихся на север», то есть к черепу, черепным несращениям (рис.324, 325).
392
Ю И Вернадский. Травматология и восстановительная хирургия
Эта цифровая система - одно из чисто топографических описании и не отражает ни вовлеченных структур, ни серьезности участия в аномалии каждой структуры. Несращение, например, может вовлечь щеку и включать только веки и губные структуры.
Несращение не подразумевает участия всех слоев тканей на всем протяжении. Если кажется, что от средней линии к инфраорбитальному отверстию дефекты мягких тканей более серьезные, чем костные от инфраорбитального отверстия к височной кости, то это не так.
«Склеродермическое» пятно кожи или ненормальная линия роста волос могут быть только поверхностными показателями несращения, вовлекающего более глубокие слои. Мор и соавторы также сообщили о частоте распространения «показателя линии волос», или маркеров линии волос, определяющихся в направлении несращения.
Не все «гипоплазии» являются несращениями, но все несращения имеют гипопластичес-кие компоненты. Несращения не идут через отверстия или желобки сосудисто-нервных пучков. Они могут быть вовлечены в гипоплазию краев несращения.
«Идущие на север» или «идущие на юг» несращения часто сосуществуют вместе, при этом их оси часто (но не всегда) следуют в том же направлении. Несращение затем описывается двойным номером, определяющим каждый компонент несращений. Несращения могут быть двухсторонними, при этом они часто симметричны (с отношением к осям несрашения и не обязательно по степени вовлечения каждой стороны). Многочисленные несращения сосуществуют случайно, представляя деформацию более комплексную и «неклассифицируемую».
Так называемые «несращения 0, 1 и 2» следуют курсом от середины к контуру и поэтому не идут через орбиту и ее не разрывают. Так называемое «несращение 7» является также боковым несращением лица и имеет направление, веду-
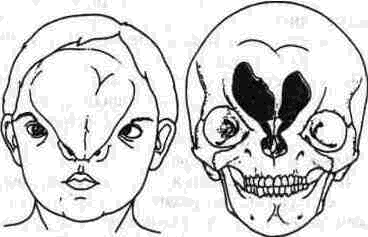
Рис. 327. Схема двустороннего несращения № 1 -13 (околосрединное черепно-лицевое) несращение.
щее к орбите или через орбиту. Несращения, поражающие орбиту, часто являются причиной аномалий содержимого орбиты (глазного яблока и внеглазничных мышц).
Несращение 0, или срединное черепно-лицевое несращение (рис. 326), представляет собой недостаток (отсутствие) или задержку в сращении передней черепной ямки. Его направление — от переднего родничка через лобную кость, петушиный гребень, среднюю линию носа, колу-меллу, губу, верхнюю челюсть, может вовлекаться язык, нижняя губа и челюсть. Оно может дать развитие лобной, лобно-носовой или лоб-но-основной мозговой грыжам, телорбитизму, двойной носовой перегородке, срединному несращению губы. В его малых формах может быть маленький телорбитизм и «плоское» проявление (вид) в области переносицы. Часто наблюдается носовая глиома, представляющая отделение глии после закрытия передней черепной ямки. Его черепным проявлением является несращение 14.
Несращение 1, или околосрединное черепно-лицевое несрашение (рис. 327), идет через лобную кость, обонятельный желобок крибрифор-мной пластинки, между носовой костью и лоб-
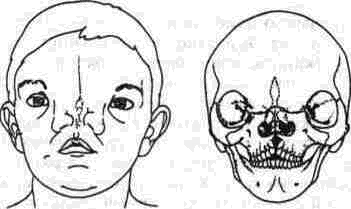 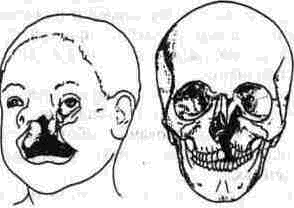
Рис. 326. Схема несращений №0-14 (срединное черепно-лицевое несращение по классификации П. Тесье (1979)).
Рис. 328. Схема несращения №3 (глазнично-носового не сращения).
Глава 23 Начала черепно-челюстно-лицевой хирургии
393
Рис 329. Схема несрашения №4 (глазнично-лицевое несращение №1)
Рис 330 Схема двустороннего несращения №5 (глазнично лицевое несрашение №2)
ным отростком верхней челюсти, через верхнюю челюсть между центральным и боковым резцами. Оно может быть причиной телорбитизма с глубокой инвагинацией твердой мозговой оболочки в зоне дефекта крибриформной пластинки, носо-глазной мозговой грыжи (причиной которой может быть также несращение 0), прорезая ноздрю в зоне купола хряща, и изредка — несращения губы. Его черепное проявление — несращение 13
Несращение 2, или околоносовое несращение, похоже на несращение 1, но несколько более латеральное Ее черепное проявление — несрашение 12.
Несращение 3, или глазнично-носовое несращение, является медиальным глазнично-верх-нечелюстным несращением (рис. 328) Оно идет через слезную кость, лобный отросток верхней челюсти и альвеолярный отросток между вторым резцом и клыком. Здесь отсутствует нижнемедиальная стенка глазницы; недостаток пнев-матизации верхнечелюстной полости с отсутствием перегородки, отделяющей полость носа от пазухи. Медиальный кантус смещен книзу. Есть колобома нижнего века, конъюнктива и носовая слизистая разделены тонкой лентой фиброзной ткани. Слезный аппарат поражен вариабель-но: слезный мешок или отсутствует, или имеется в виде кисты слизистой оболочки. Наружный вид носа он отделен от щеки со значительным вертикальным укорочением носа на стороне несращения. Дефект оканчивается как несращение губы. Его «идущим на север» продолжением является несращение 11
Несращение 4, или глазнично-лицевое несращение 1 (рис. 329), является центральным глаз-нично-верхнечелюстным несрашением. Его верхняя часть похожа на таковую в несращении 3 Оно следует медиально к подглазничному нерву через верхнечелюстную пазуху (являясь причиной экстрофии слизистой оболочки па-
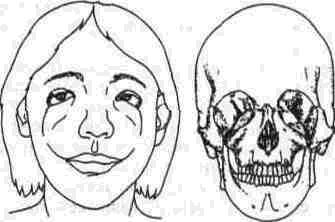
Рис 331 Схема двустороннего несращения №6
зухи) Однако перегородка между носовой полостью и верхнечелюстной пазухой имеется. Заканчивается несращение аналогично несращению 3' между вторым резцом и клыком В мягких тканях, медиальный кантус, веки и «слезные» проблемы похожи на таковые в несращении 3, но несращение между носом и щекой встречается более латерально, сохраняя ноздрю. Несращение губы находится латеральное от гребня фильтрума У его двухсторонних форм есть значительное укорочение средней части лица.
Несращение 5, или глазнично-лицевое несращение 2 (рис 330), очень редкое наружное глазнично-верхнечелюстное несращение, направление которого идет через дно глазницы, латерально к нижнеглазничному нерву и верхнечелюстной пазухе, оканчиваясь в области между клыком и премоляром Деформации мягких тканей состоят из колобомы наружной трети нижнего века, оканчивающейся как несращение губы несколько медиальное угла рта.
Несращение 6 отделяет верхнюю челюсть от скуловой кости (рис 331). Сопутствующие деформации мягких тканей состоят из колобомы
394
Ю И Вернадский Травматология и восстановительная хирургия
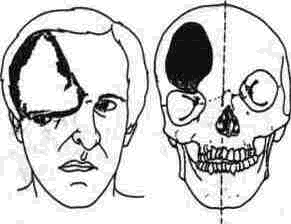
Рис 332 Схема несращения №10 (верхнее центрально-глазничное несращенме)
нижнего века и «склеродермических» борозд (морщин) кожи от колобомы к углу нижней челюсти.
Несращение 7 идет между скуловой костью и скуловой дугой. Скуловая дуга обычно отсутствует. Мыщелковый отросток, венечный отросток, ветвь челюсти страдают в разной степени. Височная мышца или отсутствует, или атрофич-иа, формируя длинную височно-жевательную мышцу. Здесь может быть сопутствующее несращение скальпа или над несращением кости могут быть ненормальные признаки роста волос. Есть разные степени деформаций уха. Несращение 7, однако, может существовать как чистая изолированная макростомия без любой оцениваемой деформации скелета или уха.
Несращение 8 является лобно-скуловым несращением, продолжающимся к большим крыльям основной кости В мягких тканях может быть или истинное несращение наружного кантуса, или узел нижнего века может быть расположен близко к кантусу с кожной кистой.
Комбинации несрашений 6, 7, 8 в разной степени выраженности, составляют синдром Тричер-Коллинза. При полных несращениях 6, 7, и 8 скуловая кость может полностью отсут ствовать, или может быть в виде сесамовидных костей в височно-жевательной фасции.
Несращение 9 является нижне наружным орбитальным несращением верхне наружного края угла с сопутствующей колобомой верхнего века.
Несращение 10 — верхнее центральное глазнич ное несращение лобной кости, верхне-орбиталь-ного края и орбитального пучка, надглазнично го пучка, что является причиной мозговой кисты (грыжи) (рис. 332). Это может сопровождаться колобомой средней трети верхнего века и (или) брови
Несращение 11 представляет собой верхнее срединное несращение орбиты через лобную кость, лобный синус, наружные отделы основной кос
ти, супраорбитальный сосудисто-нервный пучок Сопутствующей деформацией мягких тка ней является колобома медиальной трети верхнего века
Ныне, начиная с классификации Mornah (1886), известно более 10 классификаций только черепно-лицевых несращений и аномалий, а также классификации краниосиностозов (Р. Вир-хова, Симмонс-Пейтона, Кохена, Тесье и др), этиологических и генетических факторов, отдельных синдромов и т д.
Приведенные выше сведения являются лишь малой частью того огромного объема знаний, которые накопила черепно-челюстно-лицевая хирургия, известные лишь очень немногим специалистам в странах СНГ, и эти знания, за исключением отрывочных сведений в 2-3 русскоязычных монографиях, фактически не представлены в систематизированном и достаточном для понимания важности проблемы виде.
Достаточно сказать, что первые в СССР плановые операции по поводу черепно-челюстно-лицевых деформаций выполнены в Москве (ЦНИИС) в 1979 г., и с тех пор выполняются там лишь в двух клиниках. Естественно, что только стажировавшиеся за рубежом специалисты этих центров или пребывавшие там на учебе (на курсах повышения квалификации) осведомле ны о существовании такой хирургии и ее возможностях.
Поэтому, учитывая изложенное, хотелось бы, чтобы студенты и врачи-стоматологи (как и вра чи смежных специальностей) получили правильные представления об изучаемой ими специальности и ее усложняющихся уровнях:
1 — зубоврачебная хирургия;
2 — хирургическая стоматология;
3 — челюстно-лицевая хирургия;
4 — черепно-челюстно-лицевая (черепно-ли-цевая) хирургия.
Как нам представляется, наступила пора, когда среди основных задач ведущих челюстно-ли-цевых и смежных (нейрохирургических, ЛОР, офтальмологических) клиник медицинских вузов СНГ должны быть разработка и внедрение в практику методов диагностики и лечения не только врожденных дефектов (несращений) верхней губы и неба, но и других перечисленных выше врожденных черепно-челюстно-лицевых несращений и приобретенных (травматических) дефектов
Согласно имеющимся данным П, Тесье (1979г.), одна клиника черепно-челюстно-ли-цевой хирургии должна приходиться на 50,000,000 жителей, и если в Москве уже работают две клиники на этом высоком уровне, то на Украине и других бывших республиках СССР такие клиники еще предстоит создать.
ЧАСТЬ ТРЕТЬЯ ВОПРОСЫ ИСТОРИИ И ПРОГНОЗИРОВАНИЯ НАУКИ
|
|
|
 Скачать 37.23 Mb.
Скачать 37.23 Mb.