Травматология и восстановительная хирургия черепночелюстнолицевой
 Скачать 37.23 Mb. Скачать 37.23 Mb.
|
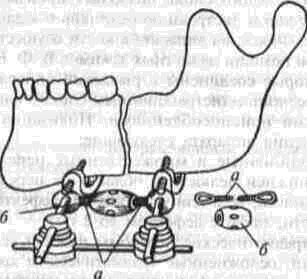
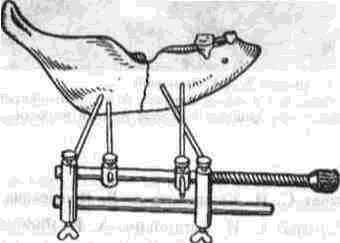
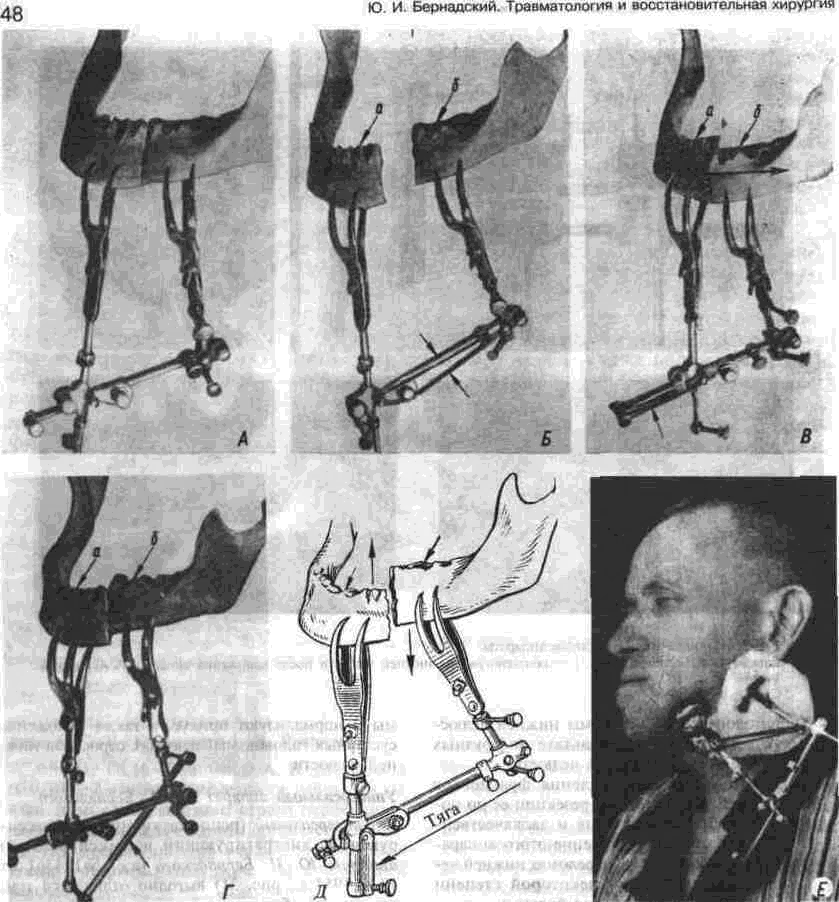
Глава 2 Методы постоянного закрепления отломков челюстей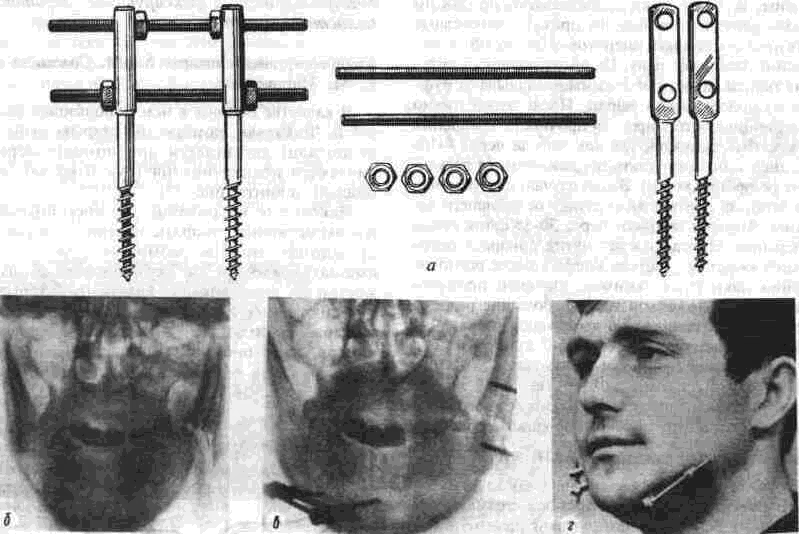 Рис 29 Аппарат А А. Колмакоиой d ибший вид и детали аппарата, б в рентгенограмм bi нижней челюсти до и после наложения dimdpdTd, г — наложение dinidptiTOB при двойном переломе нижней челкх-ги Аппарат С. И. Кагановича-А. В. Ярошевича Аппарат С И Кагановича А В Ярошевича (компрессирующии) обеспечивает направленное сдавление в направлении, ciporo перпендику лярном линии перелома, что позволяет стабиль но фиксировать на весь период лечения даже косые (невертикальные) переломы тела нижней челюсти Аппарат А. А. Колмаковои Аппарат А. А Колмаковой (компрессирую щий) состоит из 2 шурупов, 2 штанг с резьбой и 4 гаек, масса аппарата всею 14-16 г, он при годен для остеосинтеза при свежих переломах и в случаях осложнения перелома травматическим остеомиелитом (рис 29) Компрессионно-дистракционный аппарат О. П. Чудакова Компрессионно дистракционный аппарат О П Чудакова состоит из двух рычагов, соеди ненных между собой репонирующим блоком, при помощи которого достигается перемещение костных отломков в вертикальном и горизон тальном направлениях. Наличие компрессионно дистракционного блока позволяет производить компрессию и дисгракцию отломков в заданном режиме. Фиксация аппарата к кости осуществляется при помощи накостных зажимов В ф. Рудь-ко, которые соединены с рычагами аппарата и компрессионно дистракционным блоком фиксирующими приспособлениями Показания для применения аппарата следующие: 1) одиночные и множественные переломы нижней челюсти в области ее переднего отдела, тела или угла (как без дефекта ко сти, гак и с дефектом до 2 см), 2) травматические переломы нижней челюс ти, осложненные травматическим хрони ческим остеомиелитом, образованием лож ного сустава, замедленной консолидацией костных отломков, 3) переломы нижней челюсти огнестрельного происхождения; 4) необходимость фиксации костных транс плантатов после костной пластики, 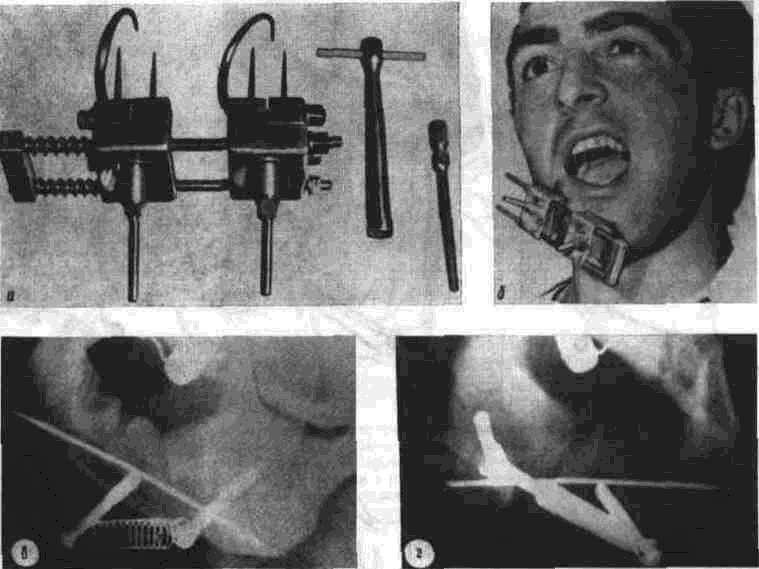 Рис 30 Компрессионно дистракционные аппараты а 6 — аппарат Н Г Бадзошвили, в г — рентгенограммы нижней челюсти после наложения аппарата А А Скагера 5) патологические переломы нижней челюсти, возникшие в результате диффузных остеомиелитов нижней челюсти, 6) необходимость закрепления фрагментов нижней челюсти после резекции ее по поводу доброкачественных и злокачественных опухолей Применение этого аппарата при осложненных переломах нижней челюсти позволяет до некоторой степени сократить сроки лечения больных Компрессионно-дистракционныи аппарат А. А. Скагера Компрессионно-дистракционный аппарат А. А Скагера применяют при травматических и одонтогенных остеомиелитах тела нижней челюсти, осложняющихся секвестрацией части костного вещества и приводящих к укорочению нижнечелюстной дуги и нарушению прикуса Сначала добиваются сращения отломков путем их компрессии (рис 30 в), а затем (спустя 2 недели) меняют компрессирующую пружину на ди-страктор, с помощью которого растягивают не-минерализовавшийся еще регенерат (рис 30 г) и тем самым доводят размеры челюсти до нор мы и нормализуют прикус, а также положение суставных головок мыщелковых отростков нижней челюсти Универсальный аппарат Ю. И. Вернадского Универсальный (репонирующий, компресси-рующий, дистрагирующий и фиксирующий) аппарат Ю И Вернадского (ас №104361 от 18Х1 1954 г, рис 31) выгодно отличается тем, что он способен не только смещать (компресси-ровать ч разводить) отломки кости в горизонтальном направлении, но и предварительно перемещать их в вертикальном или любом другом направлении Он состоит из накостных зажимов, промежуточных и шарнирных штанг, ползунов с серьгой и клеммовым зажимом, таких же ползунов без серьги, внеротовой резиновой эластичной тяги (рис 31 б, в, г, д, е) Скользящие движения шарнирных зажимов вдоль соединительных штанг под воздействием резиновой тяги обеспечивают перемещение отломков в любых необходимых направлениях Это позволяет применять аппарат не только при свежих, т е легко вправимых переломах, но и в случаях наступившей фиброзной консолидации (в неправильном положении) отломков тела челюсти Аппарат накладывают без предварительного разрезания кожи и обнажения кости - а путем прокалывания кожи и подлежащих мягких тканей При компрессионном остеосинтезе отломков нижней челюсти костная мозоль образуется в предельно короткие сроки (клинически сращение наступает через 14 дней после фиксации), с малым объемом регенерата, без предварительной фиброзно-хрящевой фазы Неаппаратные оперативные методы остеосинтеза К этим методам можно отнести все виды остеосинтеза, связанного с обнажением кости в  Рис. 32. Фиксация отломков обвивным проволочным швом при косом переломе тела беззубой нижней челюсти no Blak: а - схема перелома; б — введение инъекционной иглы из полости рта в подчелюстную область по внутренней поверхности тела челюсти; через канал иглы проведена тонкая стальная проволока; в — проведение через разрез на десне инъекционной иглы из преддверия рта по наружной поверхности челюсти в тот же прокол кожи в подчелюстной области; в иглу введен нижний конец проволоки; г - рядом с первым швом в пределах косой щели перелома после аналогичных манипуляций Проведена проволока для второго шва. Концы ее попарно скручены, отломки зафиксированы, на рану в области десны наложены швы; л - схема расположения двух проволочных обвивных швов на поврежденной челюсти (по Kazanuan-Converse). зоне перелома и соединением фрагментов челюсти. Накостный остеосшнтез В качестве материала для осуществления накостного шва используются: металлические скобы (К, Георгиева, 1962); пластинки, скобы и рамки из рога мелкого рогатого скота, прошедшие специальную обработку (А. Э. Гуцан, 1964); металлические скобы, концы которых имеют форму рыболовного крючка (И. С. Карапетян, 1969); пластинки из лиофилизированной аллогенной кости, укрепляемые проволочными швами (Н, А. Плотников, Н. К. Загубелюк, Н. И. Пузанов, 1970) и т.д. М. А. Циценовецкий (1962) скреплял обнаженные, обезжиренные и высушенные концы репонированных отломков челюсти эпоксидным клеем «остеопласт» толщиной 0.2 см, шириной 1-1.5 см, длиной 2,5-3 см. Г. П. Руэин и Захаров (1978) на оголенные и депонированные костные фрагменты накладывают металлическую Пластинку, которую прочно фиксируют только к одному фрагменту; специальным контрактором создают между концами отломков давление в 40-45 кг, после чего прочно фиксируют второй отломок к пластинке, контрактор снимают и рану ушивают. В. К. Поляничкин (1985) предложил применять проволочные и пластиночные металличес кие конструкции, обладающие «памятью» формы, В случае косых переломов беззубой челюсти хорошо зарекомендовал себя обвивной шов из нержавеющей проволоки по Blak (рис. 32). Для осуществления его идеи можно использовать как инъекционную иглу, так и иглу Костечки. Внутрчкостный остеосинтез Внутрикостный остеосинтез осуществляют с помощью пластмассовой нити, хромированного кетгута, металлических (стальных. Титановых и т. п.) спиц, стержней или проволоки, штифтов из рога и других материалов. Среди них наиболее индифферентными для тканей являются металлы, широко апробированные в челюстно-лице-вой клинике Военно-медицинской академии России (тантал, нихром и чистый титан). Эти металлы обладают антимагнитными свойствами, высокой прочностью и коррозионной стойкостью. Среди методов оперативного закрепления отломков у большинства больных применяют шов кости- Значительно реже используются внутри-костный остеосинтез металлическими спицами и штифтами, комбинация накостной металлической спицы и проволочного шва и другие, Закрепление отломков нижней челюсти оперативным путем показано только в тех случаях, когда невозможно применить ортопедический метод (назубные шины, лабораторные аппараты и шины). Если при проведении оперативного вмешательства по той или иной причине не удается добиться точного сопоставления и прочного закрепления отломков, необходимо дополнить иммобилизацию возможным в данных условиях ортопедическим способом. Чаще всего оперативный остеосинтез применяют при линейных переломах в области угла, ветви и основания мыщелкового отростка нижней челюсти. Остеосинтез в виде костного шва противопоказан при переломах с дефектом кости, так как в результате его применения уменьшаются размеры нижней челюсти и нарушается прикус. Техника наложения шва на кость При локализации перелома в области угла, ветви или основания мыщелкового отростка делают разрез, окаймляющий угол нижней челюсти, обнажают поврежденный участок кости и отслаивают надкостницу на концах обоих отломков на расстоянии 1.5-2 см от линии перелома. Затем удаляют мелкие осколки кости (если они есть), устраняют интерпозицию мягких тканей, сопоставляют отломки в правильное положение и определяют наиболее оптимальный в данном случае костный шов. Самым эффективным (в смысле прочности закрепления отломков) является 8-образный шов, который можно наложить при наличии одного отверстия на каждом от-ломке (рис. 33 а, б). Двойной или крестообразный шов (рис. 33 в, г) обеспечивает еще более прочное закрепление отломков, но при этом можно повредить содержимое канала нижней челюсти (особенно при переломе в области ее угла или тела). Остеосинтез по В. А. Малышеву При переломах тела нижней челюсти можно довольно прочно закрепить отломки (без повреж дения канала нижней челюсти) с помощью костного проволочного шва по методике В. А. Малышева. В этом случае обнажают область перелома челюсти и отслаивают надкостницу по наружной поверхности и нижнему краю тела челюсти, не отслаивая мягких тканей по ее внутренней поверхности; в области нижнего края челюсти наносят бором по одной отметке на каждом отломке кости. По направлению к наружной пластинке компактного вещества кости проделывают бором косые тоннели с таким расчетом, чтобы точки выхода головки бора располагались ближе к перелому, чем точки входа. Изогнув проволоку в виде буквы «П», вводят ее концы в тоннели через отверстия, проделанные в области нижнего края челюсти, и выводят на ее наружной поверхности. Проверяют правильность сопоставления отломков, а затем скручивают между собой концы проволоки до прочного скрепления отломков (рис. 34). Излишек проволоки срезают, а оставшийся конец (длиной 0.5 см) подгибают к кости. Если нет клинических показаний (боль и другие признаки воспаления), швы из пластмассовой нити (полиэтиленовой, полиамидной, капроновой) и металлической проволоки обычно не снимают. Так как удалять такие швы довольно трудно из-за уменьшения диаметра просверленных в кости отверстий, а также «обрастания» и фиксации узлов рубцовой тканью, В. А. Дунаевский и Ю. А. Шеломенцев (1969) предложили сшивать отломки челюсти нитями из летилан-лавсана, которые обладают постоянной бакте-рицидностью и, постепенно рассасываясь, замещаются соединительной тканью. По данным О. Е. Малевича (1960-1964), капроновая нить в меньшей степени чем проволока из стали марки ЭЯ—1Т раздражает костную ткань: вокруг нее образуется более тонкая и нежная капсула; капроновая нить на протяжении 180 дней не обнаруживает признаков рассасывания; извлекать ее нет необходимости. 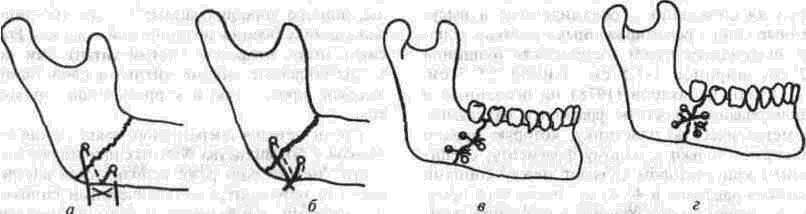 Рис. 33. Виды костных швов. а, б — костный шов в виде восьмерки, в, г — двойной и крестообразный костные швы Глава 2 Методы постоянного закрепления отломков челюстей  Рис. 34. Костный шов по В. А. Малышеву (наложен без обнажения внутренней поверхности отломков нижней челюсти). И. М. Готь, Ель Баша Салех (1997) с помощью остеометрических исследований показали преимущества компрессионного метода остеосин-теза отломков нижней челюсти перед остеосин-тезом с помощью полиамидной нити. Поэтому И. Н. Матрос-Таранец (1997) предложен проволочный компрессионный шов отломков нижней челюсти: в средней части проволочной лигатуры выполняют петлю в один оборот посредством скручивания участка длиной 10 мм. Концы П-образной лигатуры проводят через отверстия на отломках снаружи внутрь и с внутренней поверхности челюсти скручивают между собой до фиксации отломков. Затем с наружной поверхности челюсти вращают петлю по ходу скрутки на 0.5-1 оборот, добиваясь при этом компрессии отломков. Дополнительная иммобилизация нижней челюсти не применяется, а движения нижней челюсти возобновляют на 2-4-е сутки после операции. Такой метод остеосинтеза показан при невозможности или неэффективности ортопедического лечения перелома в области угла и тела нижней челюсти при вторичной адентии, в случае интерпозиции мягких тканей, при значительном смещении костных отломков. 51 Внутрикостный остеосинтез с помощью металлических стержней и спиц. Он показан в тех случаях, когда невозможно осуществить внеочаговый остеосинтез при линейных и крупнооскольчатых переломах в пределах тела нижней челюсти. Остеосинтез по В. И. Лукьяненко После обнажения области перелома наружную поверхность концов отломков освобождают рас-патором от надкостницы: длинный отломок на расстоянии 2.5-3 см от линии перелома и на 1 см кверху, а короткий — не более чем на 1-1.5 см (рис. 35 а). Затем в костной пластинке переднего отломка нижней челюсти бором проделывают отверстие до обнажения губчатого вещества (рис. 35 б). При этом целесообразно направлять бор в толще кости параллельно нижнему краю челюсти. Затем отломки челюсти устанавливают в правильное положение и удерживают костными щипцами. Через проделанное отверстие в губчатое вещество одного, а затем и другого отломка с помощью ювелирного молотка вводят прямоугольный или круглый металлический стержень (рис. 35 в). Глубина введения стержня в губчатое вещество каждого отломка должна составлять не менее 2 см. Конец стержня должен выступать из кости не более чем на 0.5-0.7 см (рис. 35 г). Удалять стержни рекомендуется спустя 2 месяца после остеосинтеза (не раньше). Металлические спицы можно вводить и чрес-кожно; для этого используют дрель или обычную бормашину. При введении спицы без рассечения мягких тканей перед операцией производят ручное вправление отломков и межчелюстное лигатурное связывание зубов (если возможно), затем, проколов кожу и мягкие ткани, подводят заостренный конец спицы к наружной пластинке компактного вещества одного из отломков, отступив на 3.5-4 см от линии 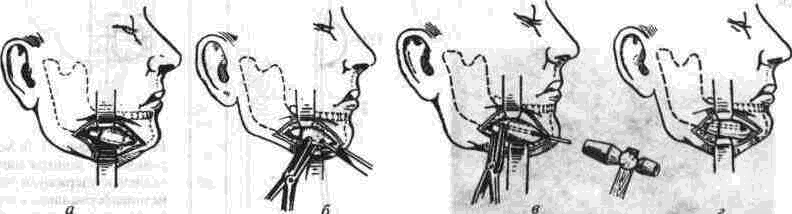 Рис. 35. Закрепление отломков нижней челюсти внутрикостным металлическим стержнем по В. И. Лукьяненко (объяснение в тексте) Рис 38. Крючок П В Хсяо ровича для защиты мягких тканей и удержания нако нечника бормашины в заданном направлении при просверливании отверстия в кости перелома и на 0 5 1 см от нижнего края челюс ти Для более жесткой фиксации отломков можно последовательно вводить две спицы, завершая этим операцию Однако такой способ введения спицы имеет следующие недостатки' 1) отсутствие уверенности в правильном сопоставлении отломков, которое осуществляется «вслепую», 2) невозможность устранения интерпозиции мягких тканей между отломками без обнажения области перелома Остеосинтез по Б. Л. Павлову Указанный остеосинтез занимает промежуточное положение между накостной и внутрикост ной фиксацией отломков (накостные пластин ки, рамки плюс внутрикостные шурупы). Применяется при переломах в пределах тела и угла нижней челюсти, сопровождающихся дефектами кости более 1.5-2 см После обнажения области перелома разводят отломки, придавая им правильное положение (по прикусу), и подбирают соответствующую рамку или пластинку, которую изгибают так, чтобы она плотно прилегала к кости всеми своими отделами Соответственно расположению отверстий на пластинке или рамке в наружной пластинке компактного вещества просверливают отверстия и вставляют в них шурупы, с помощью которых рамку привинчивают к кости (рис 36) Чтобы рамка обеспечивала более стабильную фиксацию отломков (особенно при переломах в области угла и нижней трети ветви нижней челюсти со значительным смещением, при переломах беззубой челюсти). Л, В Лазаревич, Ю. М и А Ю.Ясельские (1990) пользуются пластинами, имеющими на концах по два зубца и одно (а не два) отверстие под шуруп. Посадочные гнезда под зубцы они формируют П образным пробойником Б Л. Павлов рекомендует удалять пластинку его конструкции через 1-3 месяца, а о сроках удаления пластин конструкции Л В Лазаревича и соавт данные в цитируемой работе не сообщаются 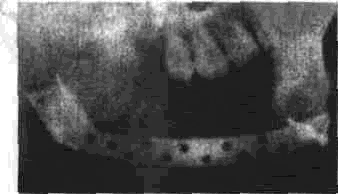 Рис 36 Закрепление отломков нижней челюсти накостной пластинкой из тантала по Б Л Павлову Для проведения полиамидной нити через отверстие в кости используют специальные наконечники П В. Ходоровича (рис 37), а при просверливании отверстий в кости — его же специальный желобоватый крючок (рис. 38), способный защитить мягкие ткани от травмы и удержать наконечник бормашины в одной точке Для осуществления остеосинтеза с помощью стальных плоских стержней применяют специальный ком- 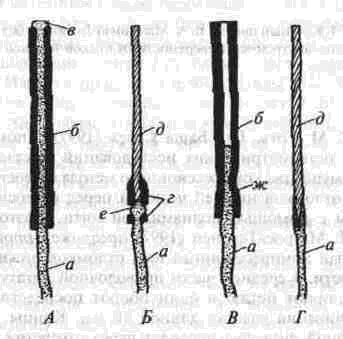 160° Рис 37 Наконечник П В Ходоровича для проведения полиамидной нити через отверстия в отломмх А—в отрезок инъекционной иглы (6) введена полиамидная нить (а), конец которой (в) оплавлен. Б—в канюле из инъекционной иглы (г) сделаны отверстия (е), через которые выступает пластмасса нити (а) под влиянием вве денной в канюлю раскаленной медной проволоки (д) (ди аметр 0 7 мм). В—в отрезок инъекционной иглы (6) вве дена полиамидная нить (а) и зафиксирована сжатием стенок иглы (ж), Г — в полиамидную нить (а) диаметром 09-1 мм введен заостренный и шероховатый конец раскаленной медной проволоки (д). 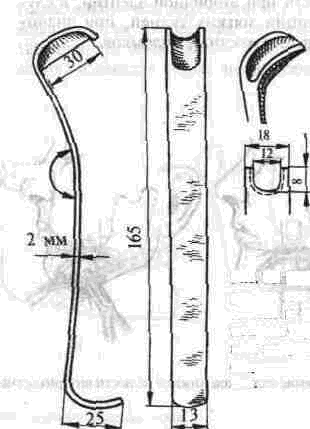 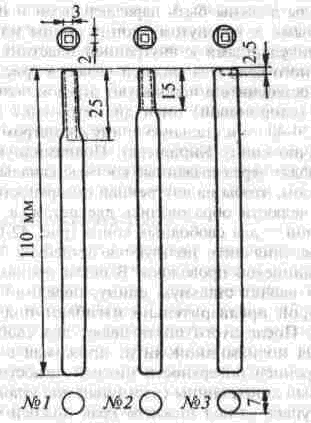 Рис. 39. Комплект направителей П. В. Ходоровича для придания стержням необходимого направления в отломках нижней челюсти: №1 — для применения в начале введения стержня в кость; №2 — в процессе введения; №3 — для введения стержня на конечном этапе металлоостеосинтеза. плект направителей П. В. Ходоровича (рис. 39), придающих им необходимое направление в кости и предупреждающих случайные удары молотка по мягким тканям. По мере внедрения стержня используют направители с постепенно уменьшающейся глубиной канала (рис. 40) и таким образом каждый раз ударяют молотком не по короткому концу стержня, а по своего рода насадке-направителю. Перечисленные приспособления способствуют ускорению и облегчению проведения операции. Накостно-внутрикостный остеосинтез осуществляют при помощи стиракрила или осакрила в сочетании со стальной спицей; внекостной спицы и внутрикостной проволочной лигатуры или же внекостной спицы с внутрикостной пластмассовой лигатурой; вдавливаемых в кость заостренных металлических скобок; биологического тканевого клея «Циакрин» в сочетании с лиофи-лизированными костными перекладинами губчатого вещества, укладываемыми в костный паз на концах отломков челюсти. Остановимся на некоторых из перечисленных методов. Метод Gibson-Allan При остеосинтезе этим методом (рис. 41) фиксирующая способность проволочного шва кости усиливается жесткостью внекостной стальной спицы, расположенной на внутренней пластинке компактного вещества кости по обеим сторонам от области перелома. В этом случае создаются лучшие условия для предотвращения взаимного смещения отломков, чем при изолированном костном шве. Положительной стороной метода Gibson-Allan является и то, что после наступления консолидации перелома внекостную спицу и фиксирующую ее проволоку можно извлечь без обнажения костной мозоли. Вместе с тем при фиксации отломков по Gibson-Allan нет тесного контакта плоскостей перелома. Кроме того, проволочные лигатуры, фиксирующие спицу, расположены на одной линии и ничто не противодействует взаимному смещению отломков. Существуют различные модификации метода Gibson-Allan. В частности, В. И. Лукьяненко предложил зашивать кожу над концами проволочного шва и спицы, а модификация В. А. Малышева предусматривает три варианта: а) комбинацию тонкой стальной спицы и костного шва с расположением спицы по ниж- 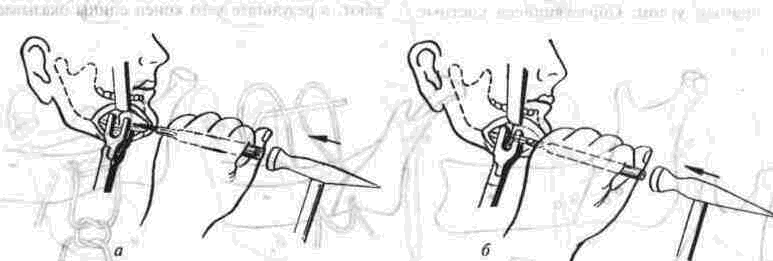 Рис. 40. Схема применения направителей П. В. Ходоровича: а начальный этап металлоостеосинтеза (применен направитель №1); б направитель №3). завершающий этап остеосинтеза (применен 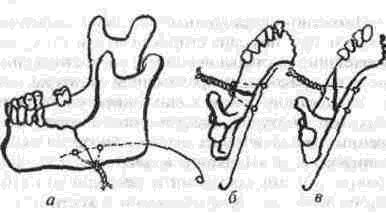 Рис 41 Схема закрепления отломков по Gibson-AUan при поперечном (а, б) и косом (в) переломах тела нижней челюсти. нему краю нижней челюсти (при смещении отломков преимущественно по вертикали); б) комбинацию двух стальных спиц и костного шва с расположением спиц на наружной и внутренней пластинках компактного вещества челюсти (при тенденции к смещению отломков преимущественно по горизонтали); в) сочетание двух упомянутых модификаций препятствует смещению отломков как по вертикали, так и по горизонтали. Модификация Ю. И. Вернадского и В. Г. Центило Указанная модификация заключается в следующем: после обнажения области перелома вне-ротовым разрезом и репозиции фрагментов кости в каждом из них просверливают по одному отверстию на расстоянии 1.5-2 см от щели перелома и 1-1.5 см от нижнего края нижней челюсти. Отверстия на концах отломков располагают так, чтобы не повредить корни зубов и канал нижней челюсти и чтобы наложенный шов способствовал удержанию отломков в правильном положении. Следует учитывать, что воображаемая линия, соединяющая отверстия, должна пересекать плоскость перелома под прямым или почти прямым углом. Образующиеся костные каналы должны быть параллельными и направленными к изогнутому концу спицы или перпендикулярными к внутренней пластинке компактного вещества нижней челюсти (рис. 42 а). Для остеосинтеза используют отрезок полиамидной (капроновой) нити диаметром 0.7 и длиной 30-40 см и стальную спицу диаметром 1.2 мм (обычно спицу Киршнера). Полиамидную нить проводят через созданные костные каналы таким образом, чтобы на внутренней поверхности нижней челюсти образовались две петли, а на наружной — два свободных конца (рис. 42 б). Для проведения нити пользуются петлей из бронзо-алюминиевой проволоки. В петли полиамидной нити вводят стальную спицу, передний конец которой предварительно изгибают под углом 135°. После этого подтягивают два свободных конца полиамидной нити, прижимая спицу к внутренней поверхности нижней челюсти. Свободный конец спицы (изогнутый под углом 135°) выступает из-под нижнего края нижней челюсти. В результате натягивания полиамидной нити отломки сближаются, при этом спица изнутри и полиамидная нить снаружи препятствуют их взаимному смещению (рис. 42 в). Свободные концы полиамидной нити завязывают двойным узлом. Таким образом, отломки скрепляются в правильном соотношении. Оставшиеся после завязывания узла концы нити туго натягивают, благодаря чему достигают максимального растяжения той нити, которая уже зафиксирована узлом. Это приводит к максимальному сближению и сдавлению (компрессии) отломков. Концы полиамидной нити в растянутом состоянии заводят за свободный конец спицы и фиксируют двумя узлами. Конец спицы скусывают на уровне подкожной клетчатки. Здесь же оставляют сплавленные между собой концы полиамидной нити (рис. 42 г). Их можно также наплавить на конец спицы, тогда его не нужно скусывать. Операционную рану послойно наглухо ушивают, в результате чего конец спицы оказывает- 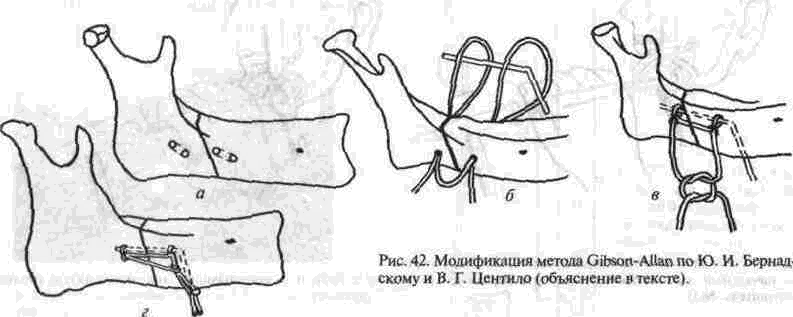 ся погруженным под кожу. К свободному концу спицы подводят на 24-48 ч резиновый дренаж. После консолидации перелома рассекают кожу по имеющемуся рубцу в направлении к свободному концу спицы. Зажимом захватывают конец полиамидной нити. Вначале извлекают спицу, а затем и полиамидную нить. На кожу накладывают обычно два шва капроновой нитью, дополнительную иммобилизацию отломков не проводят. Методы Meed-Firava-Гоцко Учитывая то, что создание отверстий в от-ломках ветви нижней челюсти и ее угла сопровождается значительным травмированном окружающих тканей, Meed (1954), Firava (1964) и Е. В. Гоцко (1967) рекомендуют просверливать только наружную пластинку компактного вещества с выходом отверстия канала в щель перелома. Эта модификация шва существенно упрощает технику его наложения, так как исключает необходимость отслаивать медиальную крыловид-ную мышцу для создания отверстий и выведения нитей (кетгут с удлиненным сроком рассасывания). Наложение шва через щель перелома (рис. 43 а, б, в, г, д) сокращает продолжительность операции и усиливает фиксацию отломков, предупреждая их скольжение (при скошенных плоскостях сломанной кости). При переломах в области мьицелкового отростка для остеосинтеза можно применить еще два варианта наложения шва. Так, при поперечных переломах просверливают два отверстия в наружной пластинке компактного вещества отломков челюсти, не отслаивая мягкие ткани от внутренней и передней поверхности ветви нижней челюсти (рис. 43 е, ж, з). В случаях косых переломов просверливают одно сквозное отверстие, пронизывающее оба фрагмента, а фиксирующую нить завязывают узлом в области заднего края ветви челюсти, как это предложил Е. В. Гоцко (рис. 43 и, к). * * * В. А. Малышев (1965), модифицировав метод Korzon (1963, рис. 47 А), при переломо-вывихах головки нижней челюсти реплантирует и сшивает ее с нижним отломком костным швом, используя наряду с этим интра- или экстраоссаль-ную металлическую спицу. Если же конец малого отломка смещен кнаружи, сопоставляет оба фрагмента костным швом, сочетая его с применением экстраоссальной пластинки (рис. 47, Б) по типу метода Gibson-Allan. Реплантированный таким образом мыщелковый отросток рассасывается в течение 6-16 месяцев и замещается новым костным образованием; функция восстанавливается через 3-6 месяцев. Помимо вышеописанных методов внутрико-стного соединения отломков нижней челюсти следует назвать чрескожныч остеосинтез по способу М. А. Макиенко (1965, рис. 51-д), внутри-костные способы Г. В. Кручинского и Н. П. Пар-химовича (1977), И. Н. Муковозова (1957), среди накостных — способ Э. С. Тихонова (1973). Что 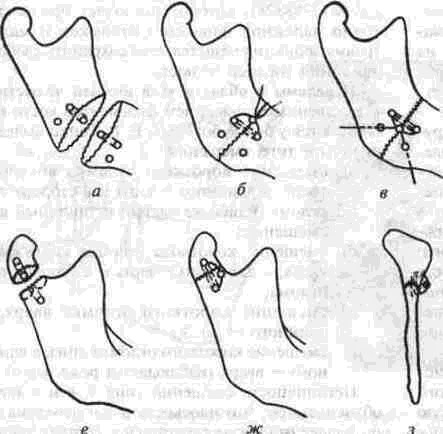  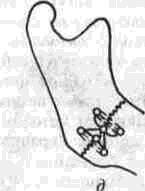  Рис. 43. Схема соединения костных отломков по методу Meed-Firava-Гоцко: а, б, в, г, д — при поперечных переломах в области углов нижней челюсти; е, ж, з — при поперечных перелома мыщелковых отростков; и, к — при косых переломах мыщелковых отростков. касается внутрикостно-накостных способов, то заслуживают быть названными два способа Е. Ш. Магарилла (1966): 1 ) после репозиции отломков тела, ветви, шейки суставного отростка челюсти пропиливают (поперечно линии перелома и на всю толщу наружной кортикальной пластинки) желобок с расширяющимися дном и концами. Удерживая отломки, вминают в желобок быстроотвердевающее пластмассовое тесто, после затвердения которого рану зашивают послойно; 2 ) при переломах вблизи шейки суставного отростка (где невозможно пропилить углубление выше линии перелома) в головку вводят заостренный конец металлического штифта, а другой его конец, изогнутый в виде петли, закрепляют пластмассой в углублении на большом отломке. Некоторые авторы при переломах нижней челюсти и скуловых костей применяют аппараты для сшивания костных отломков, а также ультразвуковую их сварку. ВЫБОР СПОСОБА ПОСТОЯННОГО ЗАКРЕПЛЕНИЯ ОТЛОМКОВ НИЖНЕЙ ЧЕЛЮСТИ ПРИ СВЕЖИХ ПЕРЕЛОМАХ При переломах в пределах зубного ряда, т. е. открытых в полость рта, предпочтение следует отдавать внеочаговым методам иммобилизации отломков, так как спица, штифт, проволока и т. д., контактирующие с инфекцией в области перелома, могут способствовать распространению инфекции по кости и поддержанию травматического остеомиелита. При наличии зубов на отломках нижней и верхней челюсти обычно применяют назубное шинирование, а при отсутствии их - внеочаговый остеосинтез. Основным методом лечения в нашей и других клиниках Украины (и, насколько мне известно, в большинстве клиник остальных государств бывшего СССР) пока является ортопедический. Так в нашей клинике примерно в 75-80% случаев для закрепления отломков нижней челюсти применяются внутриротовые шины; среди них наибольшее распространение получили назубные проволочные шины - гладкие одночелюстные и с зацепными петлями для межчелюстного эластического вытяжения и фиксации (рис.14-24). Гладкие проволочные шины (рис. 14 а) используются при переломах в пределах зубного ряда, когда отломки имеют незначительную подвижность и легко вправимы при наложении шины. Кроме того, необходимым условием для применения такой шины является наличие на каждом отломке нескольких (2-3) прочно сто ящих зубов. Особенно хорошие результаты получаются при тех способах назубного шинирова-ния, которые обеспечивают в определенной мере постоянную компрессионную иммобилизацию фрагментов нижней челюсти, например, комп-рессионно-сближающая шина В. Г. Центило (рис.21), шина А. И. Баронова (рис. 17-19). При переломах тела нижней челюсти и наличии зубов на обеих челюстях закреплять отломки следует консервативными (ортопедическими) методами. Только в случае явной невозможности сопоставить и удержать отломки челюсти в правильном положении, что чаще всего бывает при скользящих (косых) множественных переломах, интерпозиции мягких тканей, а также при резко выраженном смещении малого беззубого или обоих беззубых фрагментов, прибегают к хирургическому методу репозиции и фиксации отломков. При лечении больных с переломами нижней челюсти различной локализации в нашей клинике у 72.4 % пациентов удалось ограничиться наложением назубных шин. Свежие переломы в пределах зубного ряда при наличии на обоих отломках и верхней челюсти достаточного числа устойчивых зубов можно в 100% случаев лечить при помощи назубных шин. Однако при необходимости хирургического вмешательства предпочтение следует отдавать комплексному методу остеосинтеза, который обеспечивает прочную и жесткую фиксацию отломков (Л. В. Лазаревич, 1991; О. Д. Чечин и соавт., 1990). Хорошие результаты получены при использовании мономаксилярного приспособления, предложенного Ю. Г. Кононенко (1989, а.с. №13788828), которое позволяет при достаточно надежной фиксации отломков и малой травматичности вмешательства сохранить свободу движений нижней челюсти. Переломы в области угла нижней челюсти с существенным смещением фрагментов кости наблюдаются у 64.6% больных. Е. В. Гоцко выделяет четыре типа смещения: а) смещение короткого отломка внутрь и вверх, а длинного — вниз и в сторону перелома (наиболее частый и типичный вид смещения); б) смещение короткого отломка кнаружи и вверх, а длинного - вниз и в сторону перелома; в) смещение короткого отломка вверх, а длинного — вниз; г) смещение короткого отломка вниз, а длинного — вверх (наблюдается реже всего). Нетипичность смещений типа б, в и г автор объясняет тем, что плоскость щели перелома не позволяет отломкам сдвигаться в соответствии с направлением тяги жевательных мышц. Смещение короткого отломка строго вверх возможно лишь при продавливании головки нижней че- |