2 мартынов терапия 01. Учебник для вузов москва гэотарм вд уд к6 16. 1. 4 (075. 8) Ббк 54. 1 я73 В56 Рецензенты
 Скачать 6.88 Mb. Скачать 6.88 Mb.
|
|
Глава 61 Клинический пример Больная У., 62 лет. Жалобы и анамнез. Беспокоят боли и отёчность дистальных межфаланговых суставов кистей, боли и хруст в коленных суставах при спуске с лестницы, в левом коленном суставе боли не прекращаются и в покое. Утренняя скованность длится 15 мин. Считает себя больной в течение 12 лет. Работала дояркой. Мать больной страдала аналогичным заболеванием. Объективное обследование. Масса тела избыточная. Походка с лёгким припаданием на здоровую конечность. Узелки Гебердена с признаками воспаления (отёк, гиперемия) в области дистальных межфаланговых суставов II и IV пальцев рук. Движения в тазобедренных суставах в полном объёме. Положительный симптом баллотирования надколенника в левом коленном суставе. Болезненность при мобилизации коленной чашки. Боль при фиксации нижних конечностей в положении лёгкого сгибания в течение 1 мин. Лабораторные данные и инструментальные исследования. Общий анализ крови: НЬ 132 г/л, лейкоциты 5,6 • 109/л, СОЭ 12 мм/ч, ревматоидный фактор отрицательный. Мочевая кислота сыворотки крови 0,125 ммоль/л. На рентгенограммах коленных суставов в двух проекциях обнаружены сужение суставной щели, уплощение суставных поверхностей, краевые костные разрастания. Признаки феморопателлярного артроза. Диагноз. Остеоартроз дистальных межфаланговых суставов кистей; гонартроз, II рентгенологическая стадия. Вторичный синовит коленного сустава слева. Лечение. Был назначен ибупрофен в дозе 1200 мг/сут, в левый коленный сустав введён бетаметазон, назначена лечебная гимнастика. Рекомендации при выписке. Разгрузка суставов, применение трости, ношение ортопедической обуви. В дальнейшем больная была оперирована по поводу гонартроза. ПРОФИЛАКТИКА Методы лекарственной профилактики остеоартоза практически не разработаны. Учитывая роль дефицита эстрогенов, гиповитаминоза D в развитии остеоартроза, не исключено, что заместительная терапия эстрогенами, витамином D, а также антиоксидантами позволит снизить риск развития первичного остеоартроза у некоторых больных, однако это требует дополнительных исследований. ПРОГНОЗ Прогноз для жизни при остеоартрозе в целом благоприятен. Однако во многих странах остеоартроз служит одной из основных причин потери трудоспособности у мужчин, уступая в этом отношении только ИБС. Послеоперационная смертность после эндопротезирования суставов очень низкая (около 1%), осложнения (инфекция, тромбоэмболия) развиваются не более чем у 5% больных. ГШ 62 ПОДАГРА Подагра — заболевание, связанное с нарушением пу-ринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях, почках и других органах. Выявления гиперури-кемии недостаточно для установления диагноза, так как лишь 10% лиц с гиперурикемией страдают подагрой. Распространённость По данным эпидемиологических исследований, верхняя граница нормальной концентрации мочевой кислоты в крови у мужчин — приблизительно 7 мг%, у женщин — 6 мг%. Распространённость гиперурикемии в целом в популяции колеблется от 4 до 12%, имея существенную тенденцию к увеличению с возрастом, особенно у женщин. Подагрой страдает около 0,1% населения. Большинство больных (80—90%) среднего или старшего возраста с предшествующей в течение 20—30лет асимптоматической гиперурикемией. Чаще болеют мужчины (20:1). До менопаузы женщины заболевают редко, возможно, за счёт воздействия эстрогенов на экскрецию мочевой кислоты. Редко наблюдают острый приступ подагры у подростков. ЭТИОЛОГИЯ Накопление избыточных количеств мочевой кислоты в крови может быть обусловлено либо её высокой продукцией (повышен синтез эндогенных пуринов), либо низкой экскрецией, либо сочетанием этих механизмов. Различают первичную и вторичную подагру, в последнем случае специально выделяют развитие подагры при назначении различных лекарств. Гиперпродукция мочевой кислоты Источники мочевой кислоты — пуриновые основания аденин и гуанин, а также пуриновые нуклеозиды, из которых образованы АТФ и другие соединения. • Первичная гиперпродукция связана с дефектами ферментной системы синтеза мочевой кислоты. К настоящему времени доказано наличие двух ВНУТРЕННИЕ БОЛЕЗНИ Глава 62 таких дефектов: недостаточность гипоксантин-гуанинфосфорибозил транс-феразы и повышение активности 5-фосфорибозил-1-синтетазы. Эти ферменты контролируются генами, сцепленными с -хромосомой, поэтому заболевают только лица мужского пола. При поступлении в организм с пищей избыточного количества субстратов образования пуринов гиперпродукция мочевой кислоты закономерна. Большое количество пуринов содержится в анчоусах, сардинах, жирном мясе, почках, печени и мясных экстрактах, сухом вине. • Вторичная гиперпродукция обусловлена повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническом гемолизе, проведении противоопухолевой химиотерапии, а также характерна для злоупотребляющих алкоголем. Гиперурикемия часто сопутствует псориазу, хотя клинические проявления подагры при этом развиваются редко. Снижение экскреции мочевой кислоты Снижение экскреции мочевой кислоты наблюдают у 90% пациентов. В норме около 2/3 мочевой кислоты выводятся почками, остальное — кишечником и кожей. Выведение уратов через почки включает 4 этапа: фильтрацию в клубочках, реабсорбцию 95% профильтрованной мочевой кислоты, секрецию в проксимальных канальцах и повторную реабсорбцию 40—44% мочевой кислоты. В итоге с мочой выводится только 8—12% первоначально профильтрованной мочевой кислоты, что состовляет 400—600 мг/сут. Дефекты экскреции могут быть индуцированы в первую очередь кристаллизацией уратов в почках на фоне повышения их выделения (больше 800 мг/сут) при первичной гиперпродукции мочевой кислоты. В этих случаях развивается уратный тубулоинтерсти-циальный нефрит. Уменьшение почечной экскреции уратов наблюдается также под действием диуретиков, алкоголя, малых доз ацетилсалициловой кислоты, аминофиллина, кофеина, диазепама, димедрола, L-дофа, допамина, витаминов В12 и С, свинца. В отношении последнего известны эпидемические вспышки «свинцовой подагры», в частности при использовании в быту свинцовых красок, суррогатов алкоголя, содержащих этот элемент, а также других его источников. ПАТОГЕНЕЗ Отложения кристаллов уратов Перенасыщение плазмы крови мочевой кислотой возникает при её концентрации свыше 0,42 ммоль/л, однако кристаллизация мочевой кислоты при этой концентрации не происходит в течение длительного времени, вероятно, в силу противодействия неидентифицированной растворяющей способности плазмы. Тем не менее при понижении температуры тела кристаллизация облегчается, поэтому отложение уратов возникает прежде всего в зонах недостаточного кровоснабжения (связках, хрящах). Острый подагрический артрит Патогенез острого подагрического артрита представлен на рис. 62-1. В результате длительной гиперурикемии формируются микротофусы (скопления кристаллов) в синовиальной мембране и хряще. Вследствие травмы, повышения температуры в суставе или изменения концентрации мочевой кислоты в крови или синовиальной жидкости микротофусы разрушаются и кристаллы выходят в суставную полость. Синовиальные клетки продуцируют цитокины: Суставная полость 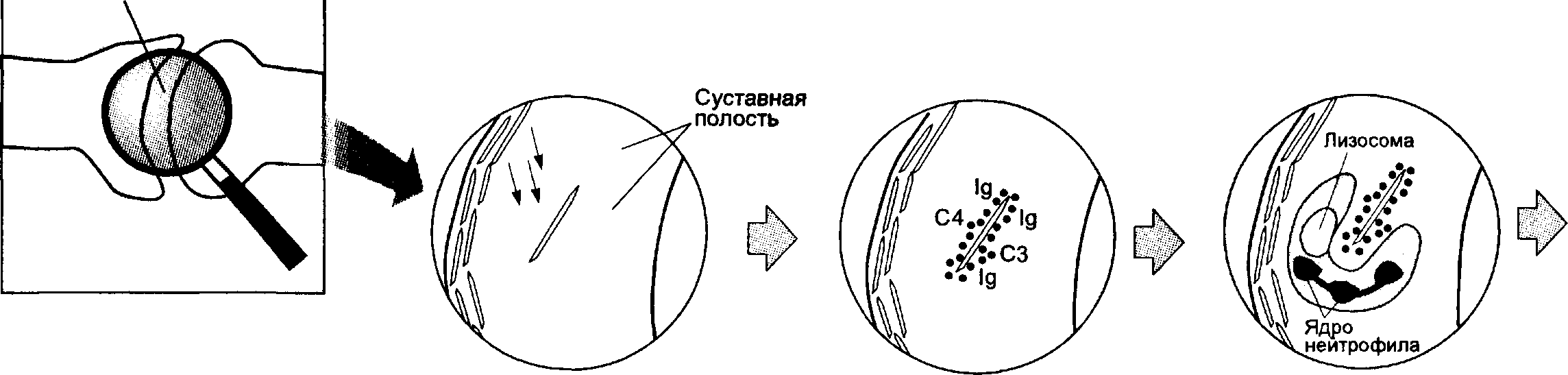 Кристалл попадает Ig и компоненты комплемента Хемотаксис нейтрофилов в суставную полость окружают кристалл и поглощение кристалла 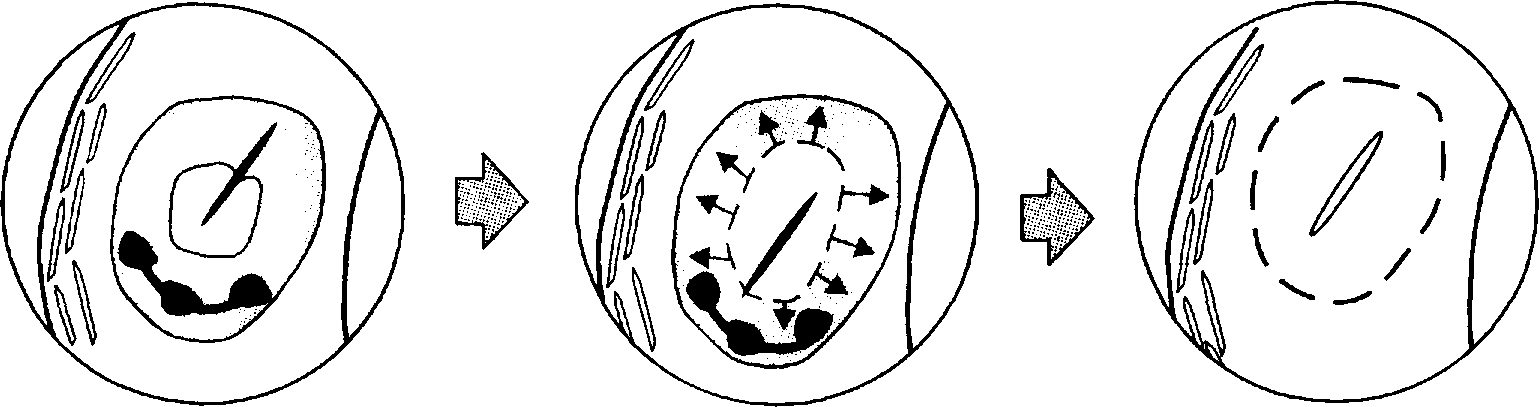 Слияние лизосомы Непереваренный кристалл Выход лизосомальных и кристалла повреждает лизосому; ферментов разрушает э происходит выход клетку; воспаление ъ ферментов прогрессирует Ц Рис. 62-1. Патогенез острого подагрического артрита. ВНУТРЕННИЕ БОЛЕЗНИ Глава 62 ИЛ-1, ИЛ-6, ИЛ-8, фактор некроза опухоли 7, выполняющие роль хематтрак-тантов для нейтрофилов. Ig и компоненты комплемента опсонизируют (обволакивают) ураты, стимулируя фагоцитарную активность нейтрофилов. Фагосомы нейтрофилов, поглотивших кристаллы, сливаются с лизосомами, а лизосомные ферменты разрушают белковую оболочку кристаллов. Кристаллы повреждают нейтрофилы, а выделяющиеся в синовиальную полость лизосомные ферменты запускают воспаление. Поражения почек При щелочных значениях рН мочевая кислота полностью диссоциирует, при нейтральных значениях — диссоциирует наполовину, а при рН менее 5,0 практически не диссоциирует. При выделении за сутки более 1100 мг мочевой кислоты уролитиаз развивается у 50% больных. Кроме того, кристаллы мочевой кислоты способны откладываться в интерстициальной ткани почек. Интерстициальный подагрический нефрит приводит к развитию вторичной артериальной гипертензии. ПАТОМОРФОЛОГИЯ В суставах во время острого подагрического приступа кристаллы уратов выявляют в виде микротофусов, напоминающих при артроскопии фурункулы. Тофусы в тканях представляют собой отложения уратов, окружённые грануле-матозной тканью, в составе которой имеются многоядерные гигантские клетки. В отдельных случаях тофусы могут кальцифицироваться. Камни в мочевых путях по составу чаще являются уратами, но в 10—12% имеют примеси оксалата или фосфата кальция. В интерстициальной ткани почек преобладают отложения моногидрата мононатриевой соли мочевой кислоты, а в просвете собирательных трубочек — кристаллов мочевой кислоты. Возможны атрофические изменения в канальцах и петле Хеше, отложение коричневого пигмента липофусцина в эпителии. КЛИНИЧЕСКАЯ КАРТИНА Клиническая картина подагры зависит от стадии заболевания и складывается из суставного синдрома, постепенного развития тофусов и поражения почек (интерстициального нефрита и нефролитиаза), часто выявляют ожирение, ги-перлипидемию, нарушения углеводного обмена и ИБС. Асимптоматическая гиперурикемия Асимптоматическая гиперурикемия — пограничное состояние, характеризующееся повышенным содержанием мочевой кислоты в крови при отсутствии клинических признаков отложения кристаллов в тканях (т. е. без артрита, тофусов, нефропатии или уратных камней). Острый подагрический артрит Типичен внезапно возникающий артрит с выраженным болевым синдромом, который могут провоцировать травма, физическая нагрузка, посещение сауны, эмоциональный стресс, изменения диеты (как переедание, так и голодание), употребление алкогольных напитков, кровотечения, инфекции, хирургические вмешательства, применение лекарств (наиболее часто тиазидных диуретиков, химиотерапевтических противоопухолевых средств). Чаще проис Подагра ходит поражение одного сустава на нижних конечностях, причём у 50% больных страдает первый плюснефаланговый сустав. Менее типично воспаление локтевых и лучезапястных суставов; дистальные межфаланговые суставы поражаются чаще при предсуществующем остеоартрозе; тазобедренные суставы обычно не поражаются. Большинство подагрических атак проявляется ночью и протекает с быстрым нарастанием эритемы и температуры вокруг сустава, отёчностью и болезненностью. Воспаление может перейти и на мягкие ткани, формируя клиническую картину целлюлита или флебита. Тяжёлые случаи сопровождает повышение температуры тела. Обычная продолжительность приступа — несколько дней, реже несколько недель. После приступа сустав приобретает нормальную форму. Вышеописанные особенности подагрической атаки специфичны и важны для правильного диагноза. Межприступный период Межприступный период наступает после окончания первого приступа и может прерваться следующей острой атакой. У 60% пациентов повторные приступы наступают в течение первого года заболевания. В типичных случаях в межприступный период пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее и межприступный период укорачивается. У некоторых пациентов быстро, практически без ремиссий, развивается хронический подагрический артрит — в подобных случаях проводят дифференциальную диагностику с ревматоидным артритом. Хронический подагрический артрит Хронический подагрический артрит (хроническая тофусная подагра) возникает при отсутствии лечения; его считают финальной стадией подагры. Тофус образован скоплениями уратных кристаллов, окружённых воспалительными клетками и фиброзными массами. Тофусы плотные, подвижные, беловато-желтоватого цвета с выделением мелоподобного содержимого при изъязвлении. Типичная локализация тофусов: ушная раковина, кожа над поражёнными суставами, субхондральные отделы суставных поверхностей, разгибательные поверхности предплечья, область локтя, кожа над ахилловым и подколенным сухожилиями. Часто сопутствующие проявления Ожирение обычно сочетается с подагрой, особенно первичной. Характерна гиперлипидемия IV типа; гипертриглицеридемия регистрируется у 60—80% пациентов, определяется связь между подагрой, артериальной гипертензией, ИБС, инсулиннезависимым сахарным диабетом. Поражение почек Поражение почек может возникнуть на любом этапе заболевания и проявляется нефролитиазом и тубулоинтерстициальным нефритом. При последнем наиболее частыми клиническими признаками считают умеренную проте-инурию, снижение относительной плотности мочи и развитие артериальной гипертензии. В почечной дисфункции преобладают канальцевые нарушения. В 10% случаев развивается терминальная стадия ХПН. Весьма частым следствием поражения почек при подагре является артериальная гипертензия. Возможен нефролитиаз. При нарушении обмена мочевой кислоты может развиться ренальный вариант ОПН, особенно характерный для острой обструктивной мочекислой нефропатии (блокада канальцев кристаллами уратов). ВНУТРЕННИЕ БОЛЕЗНИ Глава 62 Диагностика ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ Предложено несколько вариантов подходов к постановке диагноза подагры, основанных на оценке диагностических критериев (Римские, Нью-Йоркские). Диагноз суставной подагры считают достоверным при наличии любых 2 критериев из числа нижеперечисленных. • Гиперурикемия более 0,42 ммоль/л у мужчин и 0,36 ммоль/л у женщин. • Наличие подагрических узлов (тофусов). • Обнаружение кристаллов уратов в синовиальной жидкости или тканях. • Наличие в анамнезе типичного острого артрита, сопровождавшегося сильной болью, начавшегося внезапно и продолжавшегося 1—2 дня. Помимо классических суставных проявлений болезни, обусловленных гипер-урикемии в различных комбинациях, нередко без артритов, могут регистрироваться также уратный нефролитиаз, тубулоинтерстициальное поражение почек с артериальной гипертензией, нефросклероз, ХПН. ИНСТРУМЕНТАЛЬНЫЕ И ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ • В общем анализе крови во время острых приступов обнаруживают лейкоцитоз с нейтрофильным сдигом влево и увеличение СОЭ. • В биохимическом анализе крови типично повышенное содержание мочевой кислоты в сыворотке (норма: у мужчин 0,24—0,42 ммоль/л, у женщин 0,16—0,36 ммоль/л). • Исследование экскреции мочевой кислоты проводят после 3-дневной диеты, исключающей пурины (мясо, бульоны, птицу, рыбу, бобовые, овсяную кашу, чай, кофе, какао, алкоголь, пиво). Определяют объём суточной мочи, рН, концентрацию мочевой кислоты и креатинина в моче и сыворотке крови. В норме экскретируется 300—600 мг (1,8—3,6 ммоль/л) мочевой кислоты за сутки. • В синовиальной жидкости количество лейкоцитов 10—60 • 109/л, преобладают нейтрофилы. Диагностическое значение имеет обнаружение игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющих свет при исследовании с помощью поляризационного микроскопа. • В содержимом тофусов обнаруживают кристаллы мочевой кислоты. Следует иметь в виду, что при гистологическом исследовании ткани тофусов не следует фиксировать их формалином во избежание растворения кристаллов уратов. • На рентгенограммах костей выявляют внутрикостные кистевидные образования различных размеров, обусловленные тофусами, которые могут располагаться внутри сустава, рядом с ним и даже на отдалении. Выраженные эрозии в субхондральной зоне кости или кистовидные образования с чёткими контурами («симптом пробойника») наблюдают при подагре нечасто (неспецифичный признак). Более характерна возникающая со временем деструкция субхондрального участка кости, эпифиза, части диа-физа (внутрисуставной остеолиз). Околосуставной остеопороз не характерен. Костные анкилозы очень редки. Рентгенологические изменения обнаруживают наиболее часто в суставах стоп (прежде всего в суставах больших пальцев), а также кистей рук. Подагра ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Псевдоподагра Болезнь отложения кристаллов пирофосфата кальция (пирофосфатная артро-патия) получила название псевдоподагры в силу внешнего сходства с подагрой. Дифференциальная диагностика в этом случае основана на сопоставлении физико-химических данных кристаллов: ураты рентгенонегативны, под микроскопом имеют игольчатый вид и обладают свойством двойного лучепреломления в поляризационном микроскопе. Кристаллы пирофосфата кальция рентгено-позитивны (они видны на рентгенограммах суставов, чаще коленных и луче-запястных, в виде пунктирных линий, параллельных суставной щели), имеют под микроскопом клинообразную форму и не обладают свойством двойного лучепреломления. Вторичная пирофосфатная артропатия возникает при гипер-паратиреозе, гемохроматозе, гемосидерозе, болезни Уилсона—Коновалова. Болезнь отложения кристаллов основных фосфатов кальция Болезнь отложения кристаллов основных фосфатов кальция проявляется не только артритом, но главным образом — кальцифицирующими тендинитами и бурситами. Диагноз необходимо основывать на идентификации солевых отложений. Кристаллы основных фосфатов кальция, в отличие от пирофосфа-тов и уратов, не имеют характерных оптических свойств. Для скрининговой диагностики кристаллов основного фосфата кальция рекомендована окраска красителем ализариновым красным, однако чувствительность и специфичность метода невысоки. Остеоартроз, ревматоидный артрит В ряде случаев подагра имитирует клиническую картину остеоартроза или ревматоидного артрита, поэтому исследование мочевой кислоты в сыворотке крови и исследование синовиальной жидкости с помощью поляризационой микроскопии — один из важных этапов дифференциальной диагностики артритов. Лечение Асимптоматическая гиперурикемия Исследуют уровень экскреции мочевой кислоты — если он находится в пределах нормы, рационально ограничиться диетическими рекомендациями. По мнению некоторых исследователей, при значительном превышении нормы экскреции мочевой кислоты (более 1000 мг%) показано назначение аллопу-ринола, однако не установлено преимущества его применения перед немедикаментозным ведением (диета) в связи с возможными побочными эффектами самого лечения. Острый подагрический артрит Для купирования приступа подагры необходимы покой поражённого сустава, прохладные компрессы. Также показана фармакотерапия. • Быстрое облегчение приносит колхицин, принимаемый по 0,5 мг каждый час до стихания проявлений артрита или до появления побочных эффектов (рвоты, поноса), но не более 6—8 мг/сут, препарат принимают в тече ВНУТРЕННИЕ БОЛЕЗНИ |
